Тричер коллинз что это
Случай ранней пренатальной диагностики синдрома Тричера Коллинза (Treacher Collins syndrome, OMIM: 154500) 1-й тип, семейная форма
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Синдром Тричера Коллинза (СТК) – это врожденное, наследственно обусловленное нарушение развития производных первой глоточной дуги, которое характеризуется специфическими черепно-лицевыми проявлениями: двусторонней симметричной отонижнечелюстной дисплазией с гипоплазией скуловых костей.
Синонимы: синдром Франческетти, синдром Тричера Коллинза–Франческетти, синдром Франческетти–Цвалена–Клейна, челюстно-лицевой дизостоз.
Отличительные признаки СТК: гипоплазия скуловых костей, антимонголоидный разрез глаз, опущенные уголки глаз, колобома нижнего века, пороки развития наружного уха [1, 2].
Хотя первым болезнь описал Аллен Томсон еще в 1846 г., синдром обычно называют именем врача Тричера Коллинза, который в 1900 г. описал двух больных с похожими симптомами. Не верно писать этот синдром через дефис, так как Тричер – имя доктора Коллинза. Уже в 40-х годах прошлого века Адольф Франческетти и Давид Клейн дали подробную характеристику болезни и назвали ее челюстно-лицевым дизостозом [3]. В некоторых странах Европы этот синдром называют синдромом Франческетти или синдромом Тричера Коллинза–Франческетти [4, 5].
Популяционная частота СТК оценивается как 1:50 000 живорожденных [1, 2], однако некоторые авторы называют более частую встречаемость этого синдрома: 1:10 000 [6]. Больные легко узнаваемы, их можно нередко встретить на улицах, увидеть в социальных сетях и, иногда, на телеэкранах. В 2017 г. вышла кинокартина режиссера Стивена Чбоски с Джулией Робертс в главной роли, которая называется «Чудо», где рассказана история мальчика Огги Пулмана с синдромом Тричера Коллинза и прекрасно продемонстрирована вся сложность социальной адаптации таких детей.
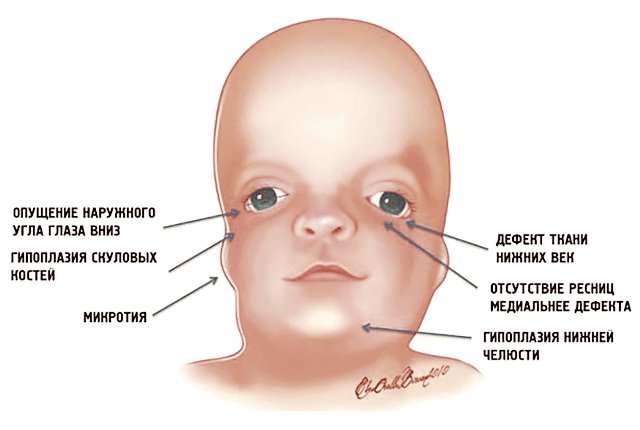
Рис. 1. Схема специфических признаков лицевых дизморфий при синдроме Тричера Коллинза.
Наиболее частые симптомы и фенотипические проявления СТК
У людей с СТК отмечается характерный лицевой дизморфизм (рис. 1) с двусторонней симметричной гипоплазией скуловых костей (95%), характерна гипоплазия инфраорбитального края глазницы (80%) с формированием антимонголоидного разреза глаз (89%) и гипоплазией нижней челюсти (78%), что приводит к аномалии прикуса [1–6], также наблюдается апертогнатия (так называемый открытый прикус). Описана атрезия хоан [7], колобома (расщелина) нижних век между внешней и средней третью (69%), сопровождающаяся отсутствием ресниц. Гипоплазия мягких тканей преимущественно отмечается в скуловой области, нижнем орбитальном крае и щеках. К особенностям относятся сложные нарушения в строении височно-нижнечелюстного сустава, что приводит к ограниченной воз можности открытия рта различной степени тяжести [1].
Часто отмечается аномалия наружного уха, например микротия или анотия (77%), атрезия наружного слухового прохода и аномалии развития слуховых костей (60%), что приводит к кондуктивной тугоухости [1–8]. Снижение зрения, вплоть до полной его потери, встречается в 37% случаев. Нёбо высокое, имеет готическую форму и иногда наблюдается его расщелина (28%).
Умственные способности, как правило, нормальные. Умственная отсталость встречается лишь у 5% людей с СТК [1, 2]. Из-за узких верхних дыхательных путей и ограниченного открывания рта в раннем возрасте могут возникать трудности с дыханием и питанием [8]. Из частых признаков описан чрезмерный рост волос на щеках [2, 8, 9].
Этиология синдрома Тричера Коллинза
На сегодняшний день описано три типа СТК. До 93% всех случаев – это синдром 1-го типа [10]. СТК 1-го типа связан с мутациями гена TCOF1, который расположен в сегменте 5q32 – q33. Тип наследования аутосомно-доминантный [2] с 90% пенетрантностью и переменной экспрессивностью (проявляемостью), даже у пациентов в пределах одной семьи. Известны наблюдения детей с выраженными клиническими проявлениями синдрома в одной семье, тогда как у одного из их родителей была обнаружена та же мутация без выраженных клинических проявлений болезни [2, 4–6]. Около 60% случаев СТК не наследуются от больных родителей, а являются новыми мутациями (de novo).
Также описаны 2-й и 3-й типы СТК. Второй тип вызван мутацией гена POLR1D на хромосоме 13q12, 3-й тип – мутацией гена POLR1C на хромосоме 6p21. Нужно отметить, что клинически все три типа не отличаются друг от друга, несмотря на то что мутации затрагивают разные гены, на разных хромосомах [2] и тип наследования может быть и аутосомно-рецессивным [11].
Пренатальная диагностика СТК
Несмотря на давно описанный в литературе и хорошо известный врачам-генетикам диагноз, количество статей, посвященных случаям дородовой диагностики СТК, весьма ограничено. Это связано с трудностью визуализации и объективизации некоторых классических фенотипических признаков синдрома при проведении пренатальной эхографии [12]. Ультразвуковые проявления изменений лицевого фенотипа у плодов бывают не очевидны, и часто рождение таких детей является полной неожиданностью не только для их родителей, но и для врачей пренатальной диагностики. Явные после рождения «ядерные» признаки СТК, такие как гипоплазия скуловых костей, микрогнатия, расщелина нёба, колобома нижнего века, антимонголоидный разрез глаз, отсутствие ресниц, чаще всего остаются незамеченными, даже при современных возможностях ультразвуковых приборов, особенно когда нет генетической настороженности при осмотре, что бывает при возникновении мутации de novo у фенотипически здоровых родителей. Часто в пренатальном периоде могут наблюдаться многоводие и задержка роста плода [14, 15]. Внедрение в клиническую практику современных режимов сканирования при помощи объемной визуализации лицевого фенотипа значимо облегчает диагностику [16]. Положение глазных щелей, аномальная форма носа, низко расположенные уши – все эти хорошо известные основные признаки СТК очень сложно уверенно визуализировать в обычном рутинном 2D-режиме, но при применении 3D-технологий их дефиниция становится более очевидной [16, 17].
Дифференциальная диагностика СТК должна включать некоторые генетические синдромы с преимущественным поражением лицевых структур [17]:
Следует подчеркнуть, что аномалии конечностей не свойственны для СТК и для синдрома Пьера Робена, и, если они присутствуют, следует больше думать о синдромах Миллера или Нагера.
Профилактика и лечение СТК
Генетическое консультирование семей с больным ребенком/плодом осложняется вариабельной проявляемостью заболевания и должно осуществляться мультидисциплинарной группой специалистов по пренатальной диагностике с обязательным выяснением этиологии возникновения заболевания в конкретной ситуации (семейная форма либо мутация de novo). При наличии у родителя признаков СКР единственным эффективным методом профилактики заболевания следует назвать применение методик экстракорпорального оплодотворения с предимплантационной диагностикой с целью переноса здоровых эмбрионов, либо применение донорских ооцитов или сперматозоидов.
При продолжающейся беременности послеродовое ведение требует междисциплинарного подхода (акушер, неонатолог, хирург, анестезиолог и генетик); и из-за возможных острых проблем с дыханием роды должны планироваться в специализированных перинатальных центрах. Лечение больных с СТК многопрофильное. В случае возникновения постнатального респираторного дистресс-синдрома необходимо применение трахеостомии, неинвазивной вентиляции и дистракции нижней челюсти. Челюстно-лицевая и пластическая хирургия позволяет устранить гипоплазию мягких тканей (коррекция овала лица с помощью липоскульптуры), гипоплазию костной ткани (хирургическая дистракция кости, костные трансплантаты), колобому век и расщелину нёба (хирургическое восстановление). Для устранения аномалий среднего уха (функциональная хирургия) и наружного уха (реконструкция ушных раковин) требуется участие специалиста в области ЛОР-хирургии. Коррекция нарушения слуха должна осуществляться на ранней стадии (слуховые аппараты и функциональная хирургия), что способствует нормальному развитию ребенка.
При надлежащем лечении прогноз для легких форм заболевания является благоприятным. Для тяжелых форм заболевания с выраженными клиническими проявлениями прогноз неблагоприятный не только для здоровья, но и для жизни.
Описание случая синдрома Тричера Коллинза
В медико-генетическом отделении (МГО) Московского областного НИИ акушерства и гинекологии для консультации по прогнозу потомства и возможностях обследования обратилась пациентка 25 лет со сроком беременности 8 нед. Данная беременность вторая. Брак не родственный. Муж здоров, производственных вредностей супруги не имеют. Первая беременность закончилась преждевременными родами в сроке 36 нед. Родилась девочка с массой тела 1990 г, ростом 51 см, с оценкой по шкале Апгар 7/7 баллов. При осмотре ребенка генетиком выявлены особенности фенотипа, характерные для СТК: гипоплазия скуловых костей, антимонголоидный разрез глаз, гипоплазия нижней челюсти, двусторонняя микротия с атрезией слуховых проходов. Методом автоматического прямого секвенирования был проведен поиск мутаций в гене TCOF1. Выявлен патогенный вариант c.3946_3947 delGA в гетерозиготном состоянии. Ребенку выставлен клинический диагноз: синдром Тричера Коллинза. Тяжесть состояния ребенка усугубилась врожденной пневмонией, церебральной ишемией II степени, недоношенностью, анемией тяжелой степени. Ребенок был переведен в отделение реанимации, умер в 1,5 мес. При консультировании ребенка генетиком риск повторного рождения больного ребенка в семье расценен как низкий, так как данная мутация расценена генетиком как мутация de novo. Дана рекомендация о пренатальной диагностике и кариотипировании плода при следующей беременности без указания на необходимость специфической диагностики СТК. Пациентка самостоятельно обратилась для обследования в медико-генетический научный центр (МГНЦ). В образце ее ДНК методом прямого автоматического секвенирования была найдена патогенная мутация в гене TCOF1 в гетерозиготном состоянии. Таким образом, у пациентки тоже имеется СТК и риск рождения у нее больных детей будет высоким – 50%. При предыдущем осмотре генетиком ее фенотип был не изучен и не оценен в полном объеме. При внимательном осмотре пациентки найдены мягкие, но классические признаки СТК: опущенные уголки глаз, колобомы нижнего века, рост волос на лице, гипоплазия мягких тканей в области скуловых дуг. При сборе анамнеза выяснено, что пациентка страдает двусторонней тугоухостью. С учетом аутосомно-доминантного типа наследования СТК, известного картированного патологического гена было рекомендовано проведение инвазивной пренатальной диагностики с прицельным поиском известной мутации и экспертное ультразвуковое исследование в 12–13 нед беременности.
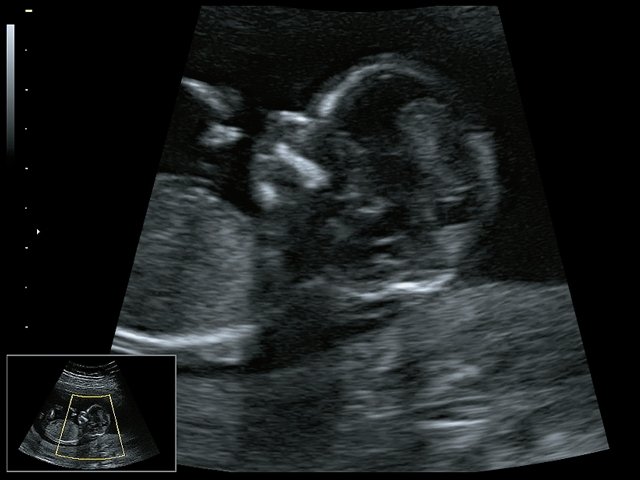
При ультразвуковом исследовании выявлены множественные особенности лицевого фенотипа у плода: микрогнатия (рис. 2–4), треугольная форма лица (рис. 5), опущенные книзу глазницы и гипоплазия скуловых дуг (рис. 6, 7), аномальная форма и положение ушей (рис. 5, 7).
Синдром Тричера Коллинза – это генетическая (иногда наследственная) болезнь, сопровождающаяся деформациями костей и мягких тканей лица. К симптомам относятся грубые дефекты строения лица: антимонголоидный разрез глаз, вырезки ткани век (колобомы), уменьшенные размеры челюсти и скул, гипоплазия и аномалии структур уха, расщелина или арковидная форма неба, увеличенные размеры ротовой щели и языка, слаборазвитые кости лица. Диагноз устанавливается по данным клинического осмотра, биогенетического теста и семейного анамнеза. Лечение симптоматическое, направлено на улучшение слуха, устранение жизнеугрожающих деформаций и косметических дефектов хирургическим способом.
МКБ-10
Общие сведения
У синдрома Тричера Коллинза есть несколько синонимов: челюстно-лицевой дизостоз, синдром Тричера Коллинза-Франческетти, мандибулофациальный дизостоз. Впервые патологию описал офтальмолог из Великобритании Эдвард Тричер Коллинз в 1900 году, поэтому наиболее распространено название, соответствующее его имени. Обширный обзор заболевания был сделан в 1949 году европейскими исследователями Э. Франческетти и Д. Клейном. В настоящее время понятие «синдром Тричера Коллинза» более распространено в Великобритании и США, а термин «синдром Франческетти-Клейна» чаще используется в странах Европы. Эпидемиология болезни составляет 1:50 000. Среди мальчиков и девочек заболеваемость одинакова.
Причины
Развитие синдрома в 78-93% случаев обусловлено мутациями гена TCOF1, расположенного на пятой хромосоме в регионе 5q32. Данный ген кодирует производство ядерного фосфопротеина Treacle. У 7-9% пациентов причиной заболевания является дефект гена POLR1C, локализованного на шестой хромосоме, или гена POLR1D, находящегося на тринадцатой хромосоме. Они ответственны за синтез I и III РНК-полимеразы.
При мутациях в гене TCOF1 тип наследования синдрома аутосомно-доминантный с показателем пенетрантности 90%. Это означает, что при мутации в одной хромосоме из пары вероятность проявления болезни очень высока. У больного родителя риск рождения ребенка с синдромом Тричера Коллинза составляет 50%. Возможна наследственная передача дефекта и спорадические генетические изменения (новые мутации). Экспрессивность мутации переменная – в пределах одной семьи вероятно как ослабление, так и усиление симптомов заболевания у последующих поколений. При дефектах генов POLR1C и POLR1D наследование происходит по аутосомно-рецессивному типу. В парах, где родитель имеет синдром, вероятность рождения больного малыша составляет 25%.
Патогенез
Пятая хромосома ответственна за правильное формирование скелета в период внутриутробного развития. Локализованный в ней ген TCOF1 кодирует структуру и синтез ядерного транспортного белка Treacle. Данный протеин экспрессируется в большинстве тканей организма в эмбриональном и постэмбриональном периоде, участвует в переносе генетической информации с ДНК на РНК.
В основе синдрома чаще всего лежит нонсенс-мутация, приводящая к образованию преждевременного кодона терминации и развитию гаплонедостаточности – дефицита белка, необходимого для нормального формирования лицевой части черепа. Здоровый ген обеспечивает организм белком Treacle наполовину, но такого количества недостаточно для правильного развития лицевых структур. При изменениях в генах POLR1D и POLR1C процесс транскрипции ДНК нарушается из-за недостаточности фермента-катализатора ДНК-зависимой РНК-полимеразы. Клинические проявления синдрома такие же, как и при первичной недостаточности Treacle-протеина.
Симптомы
У больных наблюдаются аномалии в строении лица. Распространенным признаком, встречающимся в 80% случаев, является двусторонняя симметричная гипоплазия скуловых костей, инфраорбитального края и нижней челюсти. Внешне это проявляется своеобразным уплощенным бесформенным лицом, на котором выделяется нос, а остальные части «утоплены» в мягких тканях. Деформация челюсти обуславливает нарушение прикуса, формирование ортогнатии (постоянно приоткрытого рта). 89% больных имеют ограниченную возможность открывания рта и антимонголоидный тип разреза глаз с заметным опущением внешнего уголка. Данные особенности частично обусловлены патологическим строением височно-нижнечелюстного сустава.
У 69% пациентов определяется колобома радужки и нижних век в промежутке между средней и внешней третью, чаще она имеет треугольную форму. Ресницы на внешнем крае нижнего века отсутствуют. Небо арковидной формы, иногда сформирована расщелина (у 28% больных). Аномалии наружного уха представлены недоразвитием или полным отсутствием ушной раковины (микротией, анотией), атрезией наружного слухового прохода и деформацией слуховых косточек. Зачастую пациенты имеют кондуктивную тугоухость. В редких случаях диагностируется энхондрома, предкозелковые фистулы, аномальное строение сердца и позвоночника.
Осложнения
Микрогнатия и стеноз верхних дыхательных путей уже в первые годы жизни могут спровоцировать проблемы при приеме пищи и трудности дыхания вплоть до удушья. Своевременная диагностика заболевания позволяет спрогнозировать эти осложнения и предпринять меры по их предупреждению. Как правило, пациенты не имеют врожденных интеллектуальных расстройств, но при отсутствии коррекции нарушений слуха становится невозможным правильное формирование речи и обучение в обычных условиях. Дети начинают отставать в умственном развитии от сверстников, имеют задержку психического развития различной степени выраженности. В связи с наличием дефектов внешности и негативным отношением окружающих больные всех возрастов относятся к группе риска по возникновению депрессии, ипохондрии, тревожности и иных невротических расстройств.
Диагностика
Диагноз может быть установлен во время беременности или сразу после рождения. Обследование показано женщинам из группы риска и детям с врожденными лицевыми деформациями. В процессе диагностики принимают участие врачи-генетики и педиатры. Синдром Тричера-Коллинза необходимо дифференцировать с другими генетическими заболеваниями, при которых существует деформация лицевой части черепа, например, с синдромом Нагера и синдромом Гольденхара. Используются следующие методы:
Дополнительно назначаются обследования, позволяющие своевременно обнаружить жизнеугрожающие состояния, оценить степень деформации костей черепа. Определяется эффективность кормления ребенка, уровень насыщения гемоглобина кислородом, ритмичность и глубина дыхания. Для диагностики сохранности слуха на 5-6 день жизни проводится аудиологическое тестирование. Инструментальная диагностика включает рентгенографию черепа, КТ и МРТ головного мозга.
Лечение синдрома
Специфической терапии не существует. Лечение нацелено на устранение симптомов и последствий заболевания, предполагает проведение хирургических операций и реабилитационных мероприятий. Объем процедур и сроки их выполнения устанавливаются индивидуально с учетом наличия угрозы для жизни больного, противопоказаний и рисков, связанных с оперативным вмешательством. Общая схема лечения включает:
Прогноз и профилактика
Комплексное лечение и реабилитация значительно улучшают качество жизни больных. При легкой и умеренной выраженности синдрома прогноз благоприятный. Профилактика затруднена, поскольку заболевание является генетическим, а мутации способны возникать спонтанно. Супружеским парам, в которых один родитель болен, необходимо медико-генетическое консультирование и перинатальная диагностика синдрома на ранних сроках беременности. Для снижения риска вынашивания больного ребенка рекомендуется процедура экстракорпорального оплодотворения с предварительным отбором генетически здоровых эмбрионов.
Синдром Тричера-Коллинза: мутация часто не наследуется, но потомству передаётся
Синдром Тричера-Коллинза, также называемый челюстно-лицевым дизостозом, является генетическим заболеванием, вызывающим аномальное развитие костей, составляющих нижнюю часть лица.
В 2017 году в российский прокат вышел фильм «Чудо» с Джулией Робертс про мальчика с синдромом Тричера-Коллинза.
Синдром, затрагивающий одного из 50 000 человек, приводит к некоторым или всем следующим последствиям:
Синдром Тричера-Коллинза затрагивает как мужчин, так и женщин. Проявления могут варьироваться от слабых и почти незаметных при рождении до тяжёлых.
Причины появления синдрома Тричера-Коллинза
Синдром Тричера-Коллинза обусловлен мутацией в гене, который регулирует синтез рибосомальной РНК. Это влияет на образование белков, которые составляют кости лица. Ген TCOF1 участвует в 93% всех пораженных людей.
Другие гены, такие как ген POLR1C или POLR1D, затрагиваются, но гораздо реже. Мутация гена TCOF1 или POLR1D является аутосомно-доминантной. Поэтому одна копия мутированного гена в клетке будет вызывать проявления болезни, даже если вторая копия нормальная. Несмотря на то что это генетическое заболевание, в 60% случаев родители ребенка с данным заболеванием могут быть абсолютно нормальными. В оставшихся 40% случаев мутантный ген наследуется от пораженного родителя.
Когда затрагивается ген POLR1C, он вызывает аутосомно-рецессивный паттерн наследования. Это значит, что обе копии гена должны быть аномальными для проявления болезни. Если присутствует только одна копия, пострадавший является носителем дефектного гена, но не проявляет никаких физических признаков. Оба родителя детей с данным синдромом из-за мутации POLR1C имеют одну дефектную копию гена, но физически нормальны. Однако в большинстве случаев мутация не наследуется, но может передаваться потомству.
Диагностика и лечение синдрома
Дети с синдромом Тричера-Коллинза легко диагностируются в большинстве случаев из-за их характерных аномалий лица. У них нормальный интеллект. Их основные трудности заключаются в нормальном питании, глотании и речи из-за наличия расщелины неба и потери слуха.
Лечение направлено на исправление практических трудностей ребенка. При данном заболевании может быть серьезная обструкция дыхательных путей из-за плохого роста лицевых костей, поэтому человеку зачастую требуется трахеостомия. Лечение также необходимо для коррекции слуха и корректировки профиля лица.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Редкий синдром Тричера Коллинза. Когда Лена родила ребенка, врачи не хотели ей его показывать
Рома ничего не слышит
Елена жарила рыбу и отвернулась от плиты за солью. В эту секунду ее годовалый сын Рома схватил и опрокинул сковородку. Кипящее масло обожгло ему руку. Рома ревел полчаса, потом успокоился и на следующий день снова полез к плите.
— Как, у тебя уже ничего не болит? Ты не помнишь, откуда получил эту боль? — говорила Елена, но понимала, что сын ее не слышит.
Во второй раз он тоже обжегся — вылил себе на грудь горячий чай.
У Ромы редкое генетическое заболевание — синдром Тричера Коллинза. По статистике, с ним рождается один ребенок из пятидесяти тысяч.
У Ромы нет ушных раковин и слуховых проходов. Елена консультировалась с врачами из-за границы — ей сказали, что открыть проходы невозможно. Слышать окружающий мир Роме помогает слуховой аппарат костной проводимости. Пока его не было, Роме не могли что-то объяснить на словах. О том, что нельзя трогать горячее, он догадался только после того, как дважды обжегся.
Синдром Тричера Коллинза — аутосомно-доминантное заболевание из-за мутации в гене TCOF1. Характеризуется черепно-лицевой деформацией. Синдром описал английский офтальмолог Эдвард Тричер Коллинз в 1900 году.
Сейчас Роме четыре года и семь месяцев, а говорить он начал в три с половиной. Иногда до сих пор общается со взрослыми жестами, которые придумывает сам:
— Мама, опасно! — показывает Рома, складывая указательные пальцы крестом.
Для слова «можно» у него тоже есть жест: указательный палец одной руки нужно приставить к основанию большого пальца другой, чтобы получилась галочка. Говоря «упс» или «о-оу», Рома сгибает указательный палец как вопросительный знак.
— При синдроме Тричера Коллинза особенно страдают уши, горло и нос, — рассказывает Елена. — От резкой смены температуры начинается аллергия: закладывает нос, першит в горле, бывает кашель. Приходится постоянно промывать нос морской водой и пить таблетки против аллергии. А окружающие могут подумать, что человек простужен.
Елена не подозревала, что этот синдром проявится у ее сына, — все анализы во время беременности были хорошие.
Когда Рома родился, она посмотрела на лица врачей — и почувствовала, что с ним что-то не так.
— Я не услышала от него ни звука, — вспоминает Елена, а Рома забирается на диван и с хохотом виснет у нее на плечах. Чтобы не отвлекал, она отводит сына в комнату к папе.
— Мне Рому не показали, — продолжает Елена. — Сразу пошли измерять вес: «О, четыре килограмма, большой. И 57 сантиметров! Как он в тебе только помещался?» Я догадалась, что так меня пытаются отвлечь. Говорю: «Покажите». Они его запеленали, приподняли… Я увидела огромные черные спущенные глаза, широкую улыбку и поняла: у Ромы тот же синдром, что и у меня.
«Папе было трудно принять мой диагноз»
Елена родилась в Пскове в 1990 году. В семье уже были трое сыновей и дочь. Диагноз Елены стал для родителей неожиданностью, о синдроме Тричера Коллинза они ничего не знали. Врачи долго не показывали ребенка и уговаривали от него отказаться: «Наверное, произошла мутация. У вас и так уже четверо есть, зачем вам пятый — инвалид?»
Но мама не согласилась и несколько дней «стучала во все двери», чтобы увидеть дочь.
— Я особо не спрашивала у родителей, что они тогда чувствовали. Раньше ведь время такое было — все боялись особенных детей. Мама говорила, что папа очень переживал. Даже когда я стала взрослой, ему по-прежнему было трудно принять мой синдром, — задумывается Елена.
— Сейчас папы уже нет. Знаю, что он так и не смирился до последних дней: переживал, как устроится моя жизнь. Когда вышла замуж, немного успокоился. А когда родился мой сын, начал переживать еще сильнее — боялся, что семья распадется.
Точный диагноз Лене поставили только в шесть лет в Москве, там же ей дали документ, по которому можно получить инвалидную группу по слуху.
До восьми лет девочка ничего не слышала — у нее были маленькие уши и слуховые проходы шириной с иголку. Говорить Лена тоже не могла.
— Мама все равно понимала, что я хотела сказать, и дети во дворе тоже. У меня были друзья, раньше ведь все играли на улице. Мне во всем помогала сестра, она старше на десять лет. Братья в детстве мной мало интересовались — ну есть и есть. А сейчас все по-другому, мы стали более дружными.
Девяностые годы для семьи оказались тяжелыми, родители постоянно работали. Мама — проводником, папа на тракторе развозил по вагонам уголь.
До семи лет Лена ходила в обычный детский сад, но там с ней никто не занимался — девочка просто играла одна. Затем ее отдали в спецшколу для глухих и слабослышащих. Тогда же у Лены наконец появился слуховой аппарат — что его можно получить, подсказала школа. С ним девочка быстро догнала своих сверстников.
— Я услышала весь мир! Помню, каково это было в первый раз. Мы жили на пятом этаже, и я услышала с незастекленного балкона, как подруги внизу о чем-то болтают. Кричу: «Девочки, привет!» И до сих пор я ни за что не могу расстаться с аппаратом. Когда он ломается, для меня это трагедия — не могу жить в глуши. Даже без денег могу обойтись — ой, ну ладно. Но без аппарата — нет. Один раз его сгрызла собака: я ходила месяц и ныла, что ничего не слышу.
В школе дети говорили на жестовом языке, но преподаватели считали, что Лене учить его не нужно — были уверены, что она заговорит без него.
— Ну представьте, в коридоре все болтают на жестах, а я стою и ничего не понимаю. Хотелось тоже влиться в компанию, и дети меня научили. Я написала на листочке букву «а», они мне показали, как обозначить ее жестом. Потом «б», и так до конца. Я все нарисовала в тетради, начала говорить по алфавиту, а потом стала и словами.
Но Лена то и дело замечала, что на нее смотрят иначе, чем на обычных детей. В школе кто-то обзывался, кто-то «шарахался в сторону». Ребята обижали, толкали, ставили подножки. Однажды Лена вернулась после уроков домой и сказала: «Я больше в школу не пойду».
«У меня было 12 пластических операций»
— В детстве я воспринимала все очень болезненно. Это сейчас не обращаю внимания, даже если на сына посмотрят не так. А раньше было очень неприятно, что люди все время шушукаются и на меня пялятся.
Маме ничего не оставалось делать, как прийти в школу и «поднять шум», после чего воспитатели поговорили с ребятами — и те стали вести себя спокойнее. Но Лена, все равно понимая, что отличается от других детей, долго не могла принять себя.
— Честно сказать, дома особо поддержки не было, потому что родители очень много работали, и я все переживала одна. Однажды пыталась даже наложить на себя руки. Но руки тянутся, а разум останавливает: «Не надо». Настоящая борьба происходила внутри. Я обижалась за то, что надо мной издеваются и смеются. Как и всем девочкам, мне хотелось быть красивой. Я мечтала сделать пластическую операцию.
Но врачи объясняли, что в этом возрасте растет череп, поэтому торопиться не стоит. На первую операцию Лена пошла в тринадцать лет.
— Это было полностью моим решением. Мама спрашивала, уверена ли я. Конечно, я переживала. Как перенесу наркоз? А вдруг усну и больше не проснусь? Но эти страхи меня не остановили.
Лене распиливали челюсть и устанавливали дистракторы — титановые пластины, — чтобы нарастала костная ткань.
Девочка носила их четыре месяца, поэтому училась дома: с дистракторами нельзя ходить в холодную погоду.
— Это сейчас появились совсем маленькие дистракторы — две железки, ничего наружного нет. В мое время они были как целые антенны. Когда их снимали, меня посадили в кресло в смотровом кабинете, обкололи всю челюсть и начали выкручивать… Конечно, я все равно чувствовала! В тот момент казалось, что из меня, как из дерева, выкручивают шурупы. Но это было все равно лучше, чем ложиться под общий наркоз.
Всего Лена перенесла двенадцать операций. После дистракторов она сделала пластическую операцию на носу, чтобы исправить наружное искривление — при этом внутреннее искривление осталось до сих пор. Операцию на носу делали дважды, но во второй раз Лене просто захотелось сделать его чуть меньше — не нравился «нос картошкой». Когда выровняли нос, обнаружили, что после удаления дистракторов жевательные зубы начали врастать в кость. Их пришлось выпиливать.
Самой сложной была операция на скулах. Долго готовили импланты, из Пскова Лена несколько раз ездила в Москву на примерку.
— Вот так и моталась. Иногда не было возможности приезжать, и все переносили. Мы жили бедно и часто покупать билеты не могли. А квоты удавалось выбить один-два раза в год.
Операция длилась десять часов под наркозом, после нее Лена сутки не могла проснуться, а потом четыре дня провела в повязках с закрытыми глазами. Когда открыла глаза и посмотрелась в зеркало, увидела отеки. Но после того, как все зажило, результат ей понравился.
— Сейчас я думаю, что лучше было бы сделать такую операцию к 20 годам, чем к 16.
Со временем импланты как будто стали малы — после родов я пополнела, из-за этого больше видна деформация.
А до беременности я была вообще спичка. Но делать повторную операцию я не хочу, потому что появятся новые шрамы, их придется удалять лазером. Это такой период, когда ты будешь ходить с красными корочками вокруг глаз. Представьте, что вы упали и разбили коленку. Вот такие же корочки будут и на лице после всех этих процедур. Так что для себя я решила: все, хватит.
«А ты в аварию попала?»
Лена окончила школу в 19 лет и получила аттестат за девятый класс: по специальной программе слабослышащие дети учились в первом классе два года. Лена поступила в колледж на цветовода, а потом перевелась на ландшафтное строительство.
По сравнению со школой в колледже ей нравилось намного больше, здесь ее принимали такой, какая она есть. Но первый вопрос при знакомстве у многих был один и тот же: «А ты в аварию попала?»
Оказалось, что и там никто не слышал о синдроме Тричера Коллинза, приходилось объяснять.
— Понятно, что всем интересно, любопытно. В группе были настырные ребята, но не в плохом смысле. Они хотели подружиться, узнать меня, спрашивали: «А почему так? Ты носишь слуховые аппараты? А ты можешь без них?» Я считаю, это нормальные вопросы, и понимаю, почему на меня так смотрели. Я ведь тоже смотрю на людей, которые чем-то отличаются, и, если у нас будет контакт, могу подойти и спросить. Почему нет?
«Он все равно мой сын»
Со своим будущим мужем Елена познакомилась в соцсети — просто поставили друг другу лайки и начали общаться. Она сразу предупредила, что у нее синдром, но молодого человека это не испугало: «Мне все равно».
Они поженились, переехали в Петрозаводск. Когда Елена была беременна, ее не отпускала мысль: «А вдруг у ребенка будет так же, как у меня?»
— Ну и что? Ну будет, так будет. Ты же вон какая выросла! И он вырастет, — говорил муж.
Но, когда родился Рома, Елена все равно испугалась, что семья распадется.
— Муж радуется, благодарит по телефону: «Спасибо за сына», а я отвечаю: «Извини… Наверное, теперь не сможем вместе быть…» Я сама нагнетала, а муж, наоборот, поддерживал: «Ну и что теперь? Он все равно мой сын». Когда мои родственники узнали, они тоже были в шоке, плакали. Не потому, что Рома такой родился, а потому, что у него такая же судьба.
Рому унесли в реанимацию и четыре дня не показывали родителям — наблюдали, сможет ли он дышать сам. Трахеостому сразу не ставили — потом ребенку было бы трудно от нее уйти. Через четыре дня все убедились, что он сможет адаптироваться сам. Роме надели кислородную маску.
Он не плакал вслух или плакал очень тихо. Понять его эмоции можно было только по лицу.
И только через месяц, когда Елену с сыном перевели из роддома в больницу, на всю палату раздался его громкий «капитанский» голос.
— Все в больнице нас помнят до сих пор. Врачи ведь раньше тоже не сталкивались с этим синдромом, мы у них первые.
«Родители в садике не хотели, чтобы Рома был вместе с их детьми»
Рома начал разговаривать в три с половиной года. Первое слово у него было «па-па», но потом оно превратилось в «ка-ка». Елену он называет «га-га», хотя спонтанно умеет говорить: «ма-ма-ма».
— Я ему пытаюсь показать, что мама — это я. А он меня все равно исправляет: «Ты га-га», — смеется Елена. — Я тоже не все звуки произношу четко, но у меня нёбо обычное, а у Ромы — высокое, готическое. Поэтому он все говорит в нос. Но я его всегда понимала и понимаю, как и меня понимала моя мама. В садике мне дали выбор — учить Рому общаться на жестовом языке или на обычном. И я решила, что жестов ему пока не нужно.
Логопед попросила Елену научить сына хотя бы нескольким словам на жестах: кушать, пить, в туалет и спать. Рома все быстро схватил, но теперь говорить эти слова голосом не хочет, и вот уже полтора года он показывает их жестами.
В детском саду он ходит в логопедическую группу. Сначала его предложили отправить в обычную, но Елена вспомнила себя в детстве — и отказалась.
— В обычных группах по 30 ребят. Я же сама отходила семь лет в обычный садик, и меня там ничему не научили: просто сиди, занимайся чем хочешь. Поэтому мы ждали специальную группу. И только когда Роме было три и семь, нам дали место, и то — пока я не стала писать жалобы мэру и губернатору.
Но оттуда Рому пришлось переводить — четыре месяца мальчик просто играл один в уголке и приходил домой в слезах.
Елена догадалась, что там ему плохо. Родители других ребят не хотели, чтобы Рома ходил в группу вместе с их детьми. Они ничего не говорили Елене лично, но написали жалобу заместителю директора и сказали, что Роме здесь не место.
Потом Елену пытались вызвать в садик на собрание, но она не пошла.
— Я уверена, что родителям было бы бесполезно что-то объяснять, если они не хотят понимать сами. Мне пришлось ругаться и с мэрией, и с замом, пока директор садика не вышла из отпуска. Она удивилась, что такое произошло, извинилась и сама дала место, которое освободилось в другой группе. И там родители, наоборот, приняли нас спокойно и очень поддержали: «Конечно, пусть Рома ходит, пусть смотрит за детьми». А в другой группе считали, что он должен быть в специальном садике, где все дети — инвалиды.
Через неделю Рома изменился и с удовольствием начал ходить в свою новую группу. Там с ним занимаются индивидуально, потому что на общих занятиях Роме пока сложно: он не догнал ребят и часто не понимает, когда они что-то читают и обсуждают. В остальном он развивается как обычный ребенок.
— Я не люблю слово «инвалид» и говорю, что мой сын с ограниченными возможностями здоровья. Обычно мамы, когда чего-то добиваются, кричат: «У меня же ребенок инвалид!» Меня это слово раздражает. И когда меня стали убеждать, что ребенок должен находиться среди детей-инвалидов, я очень сильно возмутилась. При синдроме Тричера Коллинза у человека сохранный интеллект, а нам предлагали специальный садик, где Рома будет развиваться гораздо медленнее.
Елена считает, что маме, у которой родился ребенок с синдромом Тричера Коллинза, нужно сказать: он сможет жить как обычный человек.
Просто ему понадобится больше времени на занятия, а родителям — больше терпения.
— Еще важно знать, что первые три-четыре года в большинстве случаев будет очень трудно, и не только из-за нарушения слуха у ребенка. Роме ничего нельзя было объяснить, он это не воспринимал, но еще он был очень гиперактивный. Но есть и спокойные дети — все зависит от того, как у мамы протекала беременность. Если из-за низкого давления у ребенка была гипоксия, то гиперактивным будет даже слышащий, и тоже бывает первые три-четыре года тяжело. Этот период надо просто перетерпеть.
Елена знает, что пережить эмоционально рождение особого ребенка непросто, а самому ребенку будет обязательно нужна поддержка родителей.
— Мне такой поддержки в детстве не хватало, мама постоянно была на работе, куда-то уезжала. Я все преодолела сама и понимаю, как тяжело быть одной. Знаю, что Роме тоже придется многое пережить, — и я буду рядом.