Туриналовые дети что это
Туриналовые дети: кто это, какие последствия
Туриналовый ребенок: здоровье, последствия, развитие организма. Нужно ли туриналовым детям дополнительное внимание со стороны врачей, проводится ли медицинское обследование.
Кто такие туриналовые дети
Понятие «туриналовые дети» определяет детей, матери которых во время беременности принимали препарат Туринал с целью ее сохранения. Лекарство было распространено в 1980-ых годах, сейчас его редко применяют. Медикамент помогает сохранить беременность, предотвращает выкидыш. Однако у препарата Туринал немало побочных эффектов. Негативное воздействие осуществляется на плод, поэтому у «туриналовых детей» возникают проблемы со здоровьем не только в период младенчества, но и во взрослом возрасте.
Далеко не всем беременным женщинам прием препарата давался с легкостью. Известны случаи возникновения побочных эффектов. Они проявлялись в виде тошноты, головокружений и рвоты. Из-за индивидуальной непереносимости от этого лекарства многие женщины отказывались.
Последствия
Негативных последствий от приема этого препарата немало. У девочек возникают следующие нарушения:
У мальчиков последствия отличаются, выражаются в виде:
Негативные последствия для плода объясняются врачами довольно просто. В составе препарата Туринал имеются синтетические половые гормоны. Они воздействуют негативно на созревание плода. Если в период младенчества осложнения незаметны, но в подростковом и взрослом возрасте они начинают проявляться. Нарушения преимущественно связаны с половой системой человека, но могут проявляться индивидуально. Проблемы могут возникнуть и в следующих поколениях, поэтому это лекарство врачи запрещают принимать.
Медицинское обследование
Туриналовым детям необходимо медицинское обследование для выявления нарушений. Рекомендуется посетить девочкам гинеколога, а мальчикам уролога. Болезни незаметны до подросткового возраста, когда происходит половое созревание организма, именно поэтому посетить врачей надо в возрасте 15-17 лет. Чем раньше будут выявлены нарушения, тем больше вероятность их вылечить.
Когда ребенок маленький, его регулярно необходимо показывать у врача-педиатра, так как довольно часто такие дети быстро простужаются, подвержены ОРВИ. Это объясняется ослабленным иммунитетом. Может понадобиться помощь врача-аллерголога. У туриналовых детей наблюдается склонность к аллергическим реакциям.
Таким образом, препарат Туринал активно назначался беременным женщинам в 1980-ые и 1990-ые годы. Он эффективно сохранял беременность, предотвращал выкидыш. Однако позже стало известно, что у детей возникали нарушения с половой системой, были дефекты и других систем организма. Сейчас это лекарство снято с производства в России, существуют более безопасные, натуральные аналоги, которые не вызывают дефектов у детей.
ТИМОМЕГАЛИЯ И СИНДРОМ ПЛАТТЕРА
История относительно интенсивного изучения вилочковой железы ( glandula thymus, thymus ) насчитывает около 400 лет. Начало его относится к 1614 г., когда профессор Базельского университета Феликс Платтер описал происшедшую у него
В середине XIX в. профессор Венского университета Карл Рокитанский высказал предположение об инкреторной функции вилочковой железы. Данная концепция была положена в основу представлений о тимико-лимфатическом статусе [1, 2] как врожденной особенности конституции, предрасполагающей к внезапной смерти от незначительных причин. В симптомокомплекс тимико-лимфатического статуса включались первичная гиперфункция вилочковой железы, гипоплазия надпочечников, сердца и аорты [1–5]. С этого времени причиной тимической смерти стали считать острую надпочечниковую недостаточность [3, 4]. Однако отсутствие характерных для тимико-лимфатического состояния признаков во многих случаях при такой смерти, в том числе и симптомов надпочечниковой недостаточности, позволило поставить под сомнение и данную концепцию.
В начале 1960-х гг. было доказано, что тимус является центральным органом иммунной системы. С этого времени вилочковая железа рассматривается в качестве железы внутренней секреции, действие гормонов которой направлено на дифференцировку тимических лимфоцитов. Открытие основной функции вилочковой железы — продукции Т-лимфоцитов и регуляции иммунитета, а также принадлежность ее к системе эндокринных желез позволяют рассматривать данный орган как коммутатор иммунной и эндокринной систем. В серии работ отечественных исследователей последних 20 лет доказывается, что дети с большой вилочковой железой относятся к числу иммунодефицитных лиц.
В 1970 г. проф. Т. Е. Ивановской [6] для обозначения увеличенной вилочковой железы вместо вышеуказанных терминов был предложен термин «тимомегалия». Под тимомегалией российские морфологи понимают увеличение объема и массы тимуса выше предельных возрастных значений с сохранением нормальной гистоархитектоники органа. Начиная с 1970 г., этот термин стал широко использоваться как морфологами, так и клиницистами.
Однако проведенные исследования показали, что тимомегалия является лишь одним из симптомов того состояния, которое существует у детей, имеющих увеличенную вилочковую железу [7]. В связи с отсутствием другого термина, отражающего сущность состояния, которое имеет место у детей с увеличенной вилочковой железой (соответствующей тимомегалии в понимании патологоанатомов), предлагаем называть его синдромом Платтера.
Термином «синдром Платтера» следует обозначать состояние, при котором клинические и параклинические методы обследования позволяют выявить у детей и подростков ряд специфических изменений организма, сочетающихся с первичной длительно сохраняющейся тимомегалией. Клиническое понимание тимомегалии при синдроме Платтера отражает морфологическое состояние вилочковой железы, при котором масса и объем тимуса превышают предельные возрастные значения при сохранении нормальной гистоархитектоники органа.
Диагностика тимомегалии в клинической практике
Ориентировочная диагностика тимомегалии может быть проведена с помощью объективного исследования: осмотра, пальпации, перкуссии. Однако оценка результатов во многом субъективна и зависит от опыта исследователя [7].
Из инструментальных методов, позволяющих объективно выявить тимомегалию, используются рентгенодиагностика и ультразвуковое исследование (УЗИ).
Рентгенодиагностика. Методологической основой рентгенодиагностики увеличенного тимуса является следующее положение: в норме у детей любого возраста на стандартных рентгенограммах грудной клетки в прямой проекции тень тимуса не должна выходить за пределы тени сосудистого пучка и сердца.
В целях диагностики тимомегалии на рентгенограммах грудной клетки в прямой проекции мы применяли кардио-тимико-торакальный индекс (КТТИ) по J. Gewolb [8] и вазокардиальный индекс (ВКИ) [7]. Оба индекса определяются на стандартных рентгенограммах грудной клетки в прямой проекции. КТТИ представляет собой частное от деления ширины сосудистого пучка на уровне бифуркации трахеи (точка carina) на ширину грудной клетки на уровне купола диафрагмы. ВКИ представляет собой частное от деления ширины сосудистого пучка на уровне бифуркации трахеи (точка carina) на максимальную ширину тени сердца. Максимальная ширина тени сердца определяется как сумма двух перпендикулярных отрезков, опущенных на вертикальную линию (проведенную через середину позвоночного столба) из максимально удаленных от нее точек сердца слева и справа (рис. 1).
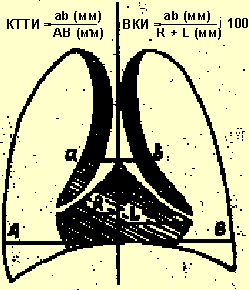 |
| Рисунок 1. Схема вычисления индексов КТТИ и ВКИ |
Выявление в средостении характерной овальной, треугольной или лентовидной тени с прямым, волнообразным или неровным контуром, расположенной с одной или обеих сторон сосудистого пучка, искажающей линию «сердечной талии» слева и/или вазокардиальный угол справа, позволяет сделать заключение о существовании у пациента тимомегалии. Наличие увеличенных значений КТТИ и ВКИ подтверждает данный диагноз. Рентгенологический метод, однако, информативен только для детей грудного и раннего возраста, поскольку у детей в возрасте старше 3 лет, как правило, тимус располагается за тенью сосудистого пучка и сердца. В таблице 1 приведены значения КТТИ и ВКИ у детей первых 3 лет жизни при разных степенях увеличения тимуса.
УЗИ. УЗИ тимуса в нашей стране впервые было проведено у новорожденных детей С. М. Воеводиным [9]. Путем клинико-морфологических сопоставлений нами были разработаны коэффициенты пересчета линейных параметров тимуса в более привычные для клиницистов формы (объема и массы органа). Округленные величины указанных коэффициентов, по нашим данным, равны 0,7 (для массы) и 0,5 (для объема). Таким образом, величины массы и объема тимуса при ультразвуковом сканировании вычисляются следующим образом:
М = 0,7 в a в b в c;
V = 0,5 в a в b в c,
где a, b, c — линейные параметры тимуса (ширина, длина, передне-задний размер, выраженные в см); 0,7 и 0,5 коэффициенты пересчета линейных параметров на массу и объем органа соответственно [10]. Для практических целей массу и объем вилочковой железы достаточно определять так, как это указано выше: без вычисления объема и массы отдельных долей.
Методом центильного распределения нами были определены нормальные значения массы и объема тимуса для детей в возрасте 1–24 мес (табл. 2). При превышении массы и объема тимуса выше верхних предельных значений нормы состояние ребенка следует расценивать как тимомегалию.
На основании анализа более 5000 рентгенограмм, выполненных у детей грудного возраста при подозрении на пневмонию, диагноз которой рентгенологически не был подтвержден, тимомегалия нами была выявлена у 35% пациентов 1 — 3 мес, у 15% детей в возрасте 3–6 мес, у 8% — в возрасте 7–15 мес, у 2% — в возрасте 16 — 36 мес, а в популяции детей старше 3 лет частота выявления тимомегалии не превышала 0,5% [8].
Наблюдение за одними и теми же детьми на протяжении длительного отрезка времени позволило нам сделать вывод, что тимомегалия в детском возрасте может быть как транзиторной, так и стойкой.
В 1993 г. нами совместно с О. В. Зайратьянцем была предложена классификация тимомегалии в детском возрасте на основе клинико-морфологических данных. Несколько измененный вариант указанной классификации приведен в табл. 3 (см. рубрику «Под стекло»). Наиболее частым вариантом тимомегалии в детском возрасте является синдром Платтера.
Анализ родословных позволил выявить у родственников первой и второй линии родства детей с синдромом Платтера высокую частоту встречаемости злокачественных новообразований, аутоиммунных заболеваний и заболеваний системы эндокринных органов. Так, злокачественные новообразования встречаются в каждой третьей семье, где есть дети с синдромом Платтера, с такой же частотой в этих семьях регистрируются эндокринные заболевания (преимущественно сахарный диабет и заболевания щитовидной железы). В семьях детей с синдромом Платтера статистически чаще, чем в семьях детей из выборки общей популяции, распространены аутоиммунные заболевания (диффузные болезни соединительной ткани) и туберкулез. Помимо этого, многие родители детей с указанным синдромом в дошкольном и младшем школьном возрасте относились к группе часто болеющих, т. е. к группе детей имевших повышенную склонность к острым респираторным вирусным инфекциям (ОРВИ).
Характер перечисленных заболеваний (склонность к вирусным, аутоиммунным, онкологическим заболеваниям, туберкулезу) может указывать на существование у близких родственников детей с синдромом Платтера недостаточной активности клеточного звена иммунной системы, поскольку, согласно современным воззрениям, все перечисленные заболевания находятся под контролем Т-клеточного иммунитета, формируемого вилочковой железой. При этом не совсем ясно, чем объясняется высокая отягощенность родственников детей с синдромом Платтера болезнями системы эндокринных органов. Однако не следует забывать о том, что эндокринные заболевания (в том числе сахарный диабет, диффузный токсический зоб, гипотиреоз) могут иметь аутоиммунный генез.
В таком случае у близких родственников детей с синдромом Платтера отчетливо просматривается тенденция к заболеваниям, связанным с иммунными механизмами клеточного типа, контролирующимися вилочковой железой. Это позволяет предполагать возможность передачи детям, у которых развился синдром Платтера, какого-то дефекта Т-звена иммунной системы.
Антенатальный период у большинства детей с синдромом Платтера осложняется хронической гипоксией, обусловленной острыми инфекционными заболеваниями или обострением хронических экстрагенитальных заболеваний матерей, наличием у них сосудистой дистонии, анемии, гестозов.
Осложненное течение интранатального периода отмечается не менее чем у 2/3 детей с синдромом Платтера. Наиболее частыми осложнениями этого периода явились стремительные или затяжные роды, приведшие к наложению щипцов или экстренному кесареву сечению.
Группа детей с указанным синдромом по фенотипу гетерогенна. 90% детей имеют мягкие округлые формы тела, некоторую пастозность тканей, относительно крупные черты уплощенного лица, прямой тип лба, широкоовальные глаза, относительно короткий нос с низким переносьем, средней величины или толстые губы, слабый изгиб профиля, короткую шею. Дети этой группы имеют как бы увеличенные поперечные размеры тела: широкое лицо, широкая грудная клетка, широкие плечи, широкие ладони и стопы, относительно короткие и широкие пальцы. Около 3/4 детей-европеоидов этой подгруппы имеют нежную, но несколько утолщенную, слабопигментированную белую кожу, для которой характерно быстрое развитие ожога после инсоляции, светлую окраску волос и глаз, слабое развитие мускулатуры, сниженную физическую активность. Дети данной подгруппы отличаются хорошим (и даже избыточным) аппетитом и высокими темпами роста.
В дошкольном и младшем школьном возрасте у них отмечаются хорошее развитие подкожного жирового слоя, слабое развитие мускулатуры, снижение общего тонуса и тургора тканей, а также физической активности, замедленная реакция на внешние раздражители, замедленное образование новых условных рефлексов, ослабление процессов внутреннего торможения с преобладанием реакций внешнего торможения.
Клиническая характеристика детей с синдромом Платтера включает характеристику системы лимфоидных органов, которая, согласно мнению большинства исследователей, отличается генерализованной гиперплазией системы лимфоидных органов: лимфатических узлов, лимфатических фолликулов корня языка, задней поверхности глотки, поверхности надгортанника, гипертрофией небных и глоточной миндалин. Наши наблюдения, однако, показали, что состояние периферических лимфоидных органов зависит от воздействия антигенного стимула — при отсутствии такого воздействия генерализованная гиперплазия периферического лимфоидного аппарата не развивается [7].
К числу особенностей физического развития детей грудного и раннего возраста относятся: высокие темпы увеличения длины тела, слабое развитие скелетной мускулатуры, несвоевременность и неправильный порядок прорезывания молочных зубов, относительно позднее начало самостоятельной ходьбы.
В эмоциональной сфере в первые 2–3 мес жизни обращает внимание менее выраженный комплекс оживления (за счет снижения двигательной активности).
Начало становления речи у детей с синдромом Платтера не отличалось от такового у детей соответствующего возраста в популяции в целом: гуление, слоги и первые слова у них появлялись своевременно.
К возрасту 10–11 мес они начинали произносить первые одно- и двусложные слова, к 1 году количество активно произносимых слов достигало 10–12. В дальнейшем 8% детей данной группы до 2-летнего возраста продолжали пользоваться только этими 10–12 словами. В возрасте 4,5–6 лет 25% детей этой группы страдали дислалией, требующей проведения корригирующих логопедических занятий в условиях детской поликлиники или в условиях специализированного детского сада. У отдельных пациентов нарушение, связанное с произношением звуков, сохранялось и в подростковом возрасте.
Состояние здоровья детей с синдромом Платтера. Здесь рассматриваются только те заболевания и патологические состояния, которые достоверно чаще встречались у детей с указанным синдромом, по сравнению с детьми из общей популяции. При анализе структуры выявленных заболеваний наибольшую по численности группу составили аномалии развития (выявлены у 80% наблюдавшихся пациентов) — пороки развития, множественные стигмы дизэмбриогенеза, биохимические дефекты. Пороки развития чаще проявлялись гипоплазией органов и тканей: широкие отверстия паховых каналов и пупочного кольца, септальные дефекты в сердце, гипоплазия аорты, сердца, легких, почек, щитовидной железы и др.
Вторая группа заболеваний была представлена патологическими состояниями нервной системы. Наряду с заболеваниями нервной системы, обусловленными биохимическими дефектами (синдром Менкеса; ганглиозидоз Gm1; фенилкетонурия; галактоземия), обращали на себя внимание такие синдромы, как гипертензионно-гидроцефальный (у 49%), фебрильных судорог (у 20%), мышечной гипотонии (у 18%) и вегетативно-висцеральной дисфункции (у 12,5%). Включение в комплекс обследования электрофизиологических методов, компьютерной и ядерно-магнитно-резонансной томографии привело к существенному увеличению частоты выявления гипертензионно-гидроцефального синдрома (выявлен у 90%). Указанный синдром у 2/3 детей сочетался с синдромами фебрильных судорог и вегетативно-висцеральных дисфункций, однако последние два синдрома у части детей встречались и изолированно.
Изолированный синдром вегетативно-висцеральных дисфункций характеризовался крайне выраженным полиморфизмом проявлений: нарушение терморегуляции, дыхания, сердечной деятельности, функции желудочно-кишечного тракта, пароксизмальное повышение артериального давления и другие расстройства. Мы склонны считать, что синдром вегето-висцеральных дисфункций у детей с синдромом Платтера встречается значительно чаще, чем у указанных 12,5% пациентов. На существование гиподиагностики синдрома вегето-висцеральных дисфункций могут указывать выявленные нами фенотипические особенности детей, в том числе очень хороший (скорее избыточный) аппетит, склонность к задержке жидкости, как бы немотивированный субфебрилитет. Наши наблюдения показали, что у большинства детей с якобы немотивированным субфебрилитетом последний хорошо контролировался мочегонными средствами, что явно указывает на связь этого симптома с ликворной гипертензией, в том числе с повышением давления в области третьего желудочка мозга — месте локализации центра терморегуляции.
У детей с синдромом Платтера обращал на себя внимание и синдром мышечной гипотонии, который у ряда пациентов был настолько сильно выражен, что специалисты высказывали предположение о наличии у них болезни Верднига–Гоффманна или миелодисплазии.
Таким образом, частое выявление у детей с синдромом Платтера внутренней гидроцефалии, изолированного синдрома вегето-висцеральных дисфункций, наличие вегетативных нарушений указывает на возможность нарушения функции диэнцефальной области. Изменения со стороны скелетной мускулатуры трактовать сложнее. Однако если учесть, что средний мозг, примыкающий к области сильвиева водопровода, контролирует регуляцию мышечного тонуса и сигналы к мышцам поступают через ретикулярную формацию по двум ретикулоспинальным путям [11], то это нарушение может быть рассмотрено с позиции существования у данного контингента детей внутренней гидроцефалии и расстройства ликвородинамики, поскольку гипоталамус, таламус и ретикулярная формация являются звеньями единой суперфункциональной системы, корригирующей гомеостатические программы наиболее сложных вегетативных, эндокринных, трофических и психических функций [12].
У 9% пациентов школьного возраста с синдромом Платтера зарегистрированы заболевания нейроэндокринной и эндокринной системы (диэнцефальный синдром, несахарный диабет, транзиторный несахарный диабет, транзиторный гипопаратиреоз, инсулинозависимый сахарный диабет, поликистоз яичников, эутиреоидная струма, диффузный токсический зоб, субкомпенсированный гипокортицизм). У детей с синдромом Платтера, отмечается тенденция к высоким показателям роста и слабой пигментации кожи, что может также указывать на дисфункцию гипоталамо-гипофизарной системы. Кроме того, у этих детей существует ряд симптомов, которые мы назвали торакальными и к числу которых относится синдром сдавления средостения. Этот синдром мы наблюдали только у детей первых 2–2,5 мес жизни при значительном увеличении тимуса.
Все исследователи, занимавшиеся изучением особенностей лиц со стойкой тимомегалией (а основную группу в них, вне всякого сомнения, составляют дети с синдромом Платтера), обращали внимание на их пониженную физическую активность.
При специальном опросе 72 пациентов в возрасте 10–24 лет с синдромом Платтера у 46% из них было отмечено негативное отношение к физическим нагрузкам, особенно к бегу на длинные дистанции и езде на велосипеде. Подростки и лица молодого возраста, способные передать ощущения, появлявшиеся при физической нагрузке, отмечали на ее фоне чувство слабости, ощущение нехватки воздуха.
Когда у 30 подростков с синдромом Платтера, не имевших органических заболеваний сердца, было проведено эхокардиографическое исследование сердца на аппарате 128 х Р — ACUSON (США) с определением массы миокарда левого желудочка сердца, у 27 из них индексированная (относительно массы тела) масса миокарда левого желудочка сердца оказалась достоверно меньше (р
Л. Г. Кузьменко, доктор медицинских наук, профессор
РУДН, Москва
Центр социальной помощи семье и детям Невского района
Психологические особенности детей в семьях с зависимым поведением.
Ни для кого не секрет, что склонность к зависимому поведению передается из поколения в поколение. И причина лежит не только в генетической предрасположенности, но и в особенностях психологии зависимых людей. Своеобразный стиль поведения и воспитания, характерный для родителей-алкоголиков, накладывает отпечаток на то, какими становятся их дети и как они, в свою очередь, воспитывают внуков.
Дети, выросшие в семьях с алкогольными проблемами родителей очень разные. И все же ситуация однозначно накладывает отпечаток на их дальнейший самостоятельный путь. Большое значение имеет то, кто именно из родителей страдает зависимостью, в какой степени.
Намного сложнее детям, где пьет мать. Иногда глядя на ребенка даже и не заподозришь наличия неблагополучных родителей: нормальная успеваемость, опрятность, адекватное поведение. Так бывает, если роль семьи выполняет кто-нибудь другой: бабушка, тетя, старшая сестра. Но и в таких случаях при внешнем благополучии дальнейшее знакомство с детьми алкоголиков открывает разительные отличия.
Больше всех не повезло младенцам, которые развивались из репродуктивных клеток, подверженных воздействию алкогольных токсинов. И если мужской материал для зачатия обновляется за три месяца от момента последнего употребления алкоголя, то девочкам не прощается ни одна выпитая капля во время полового созревания, поскольку яйцеклетки закладываются на всю жизнь.
Не менее опасно употребление пусть и небольших доз спиртного во время вынашивания плода. Самыми чувствительными оказываются нервная система, иммунитет будущего человечка, внешность приобретает специфические черты. В более тяжелых случаях малыша ждет уродство.
В попытках выжить в условиях постоянного стресса члены семьи начинают вырабатывать приспособительные реакции и модели поведения. Они являются естественной нормальной реакцией на ненормальную ситуацию.
В семейной драме, разыгрывающейся по сценарию алкоголика или наркомана, важные роли достаются детям. Они — невинные жертвы заболевания взрослых. Дети алкоголиков и наркоманов входят в группу повышенного риска заболевания алкоголизмом и наркоманией не только из-за наследственной предрасположенности, но и по факту копирования поведения одного из родителей.
Внешние отличительные черты
дефекты как твердого, так и мягкого неба и верхней губы;
тонкая верхняя губа и уменьшенная верхняя челюсть;
носогубная складка не выражена;
узкие глаза с выраженным верхним веком;
нос плоский и широкий.
Дети в семье алкоголиков живут по привычному сценарию, который откладывается на их подсознании следующим образом:
Реакция детей
Подростки реагируют на зависимость в семье несколькими способами. Некоторые из них поддерживают не употребляющего алкоголь родителя и помогают ему, другие защищают алкоголика и наркомана. Бывает, что дети пытаются остановить или контролировать родителей. Стоит ли говорить, насколько велика такая психологическая нагрузка на ребенка? С течением времени ребенок становится психологически слабым, неустойчивым, с заниженной самооценкой, теряет контакт с собственным «Я». Эти дети не умеют переживать и справляться с такими чувствами, как гнев и грусть. Их эмоциональная сфера часто сильно разрушена, поскольку в семьях зависимых людей есть запрет на чувства и выражение чувств часто имеет неадекватную форму.
Выбранные роли
Сложившаяся ситуация в дисфункциональной семье заставляет детей играть определенные роли. Роли — это реакция детей на происходящее в семье. «Герой» — такую роль часто берет на себя старший ребенок в семье. Его целью является сохранение семейного достоинства. Исходя из этого, он не вызывает своим поведением никаких хлопот: хорошо учится, даже в раннем возрасте может исполнять некоторые функции одного из родителей, не по годам взрослый, ответственный, может иметь высокие достижения не только в учебе. Подобные дети имеют тенденцию быть академически или профессионально очень успешными, отличаются организованностью, целеустремленностью, дисциплинированностью. Но им трудно выслушивать других, трудно играть, веселиться. Успех становится главным в жизни такого ребенка. Часто уже в детстве развивается перфекционизм. Внутри у ребенка, находящегося в этой роли, много одиночества, страха, обиды, гнева. Эти дети как бы пытаются убедить мир в том, что все нормально. Они проецируют на семью свой уровень достижений и ответственности.
«Бунтарь» или «козел отпущения» — эту роль, как правило, исполняет ребенок, который по возрасту младше героя. Обычно его отличает плохое поведение в школе, с ним много проблем, для него характерно непослушание. Часто такие дети становятся малолетними правонарушителями. Подобный ребенок оттягивает фокус проблемы на себя. Благодаря этой роли семья имеет возможность для своеобразного нездорового выражения гнева. Внешне такой ребенок выглядит «колючим» и враждебным. Однако внутри у него много боли, отчаяния, страха, чувства вины.
«Потерянный» — такие дети стремятся быть невидимыми, они кажутся тихими и даже робкими, могут часто и сильно болеть. От хаоса и семейных дрязг они спасаются в мечтаниях и грезах, живут в нереальности. Этот ребенок дает семье возможность для выхода нежности и привязанности. Внутри такие дети чувствуют обиду, одиночество, отверженность.
«Семейный талисман» или «шут» — так называется еще одна роль в зависимой семье. Играющий ее ребенок часто находится в центре внимания. Он все время балагурит, привлекает окружающих шутками, смешным поведением, несерьезностью. Имеет очень плохую концентрацию внимания, гиперактивное поведение, все это — способы снятия напряжения, характерные для детей, находящихся в роли «шута», «семейного талисмана». Внутри у такого ребенка — страх, гнев, отверженность. Надо сказать, что и у детей из семей с другими дисфункциями могут быть проявления вышеописанных ролей, но в семьях, где есть алкоголизм и наркомания, эти роли очень жестко закреплены.
Дети алкоголиков чаще, чем другие школьники, обнаруживают признаки тревоги и беспокойства даже в тех случаях, когда для этого нет повода. Педагоги могут заметить, что ребенок бывает чрезвычайно взволнован как перед ответственной контрольной, так и перед обыденным школьным обедом. Таким образом сбрасывается тревога, связанная с семейной ситуацией.
Дети могут быть гиперобидчивыми и часто плакать, или, наоборот, все время провоцировать ссоры и конфликты. Иногда такие дети как бы прилипают к своему педагогу или к кому-либо из сверстников и очень ревнуют объект своего внимания, могут обижаться и капризничать.
Недостаток эмоциональной теплоты и поддержки серьезно затрудняет нормальное формирование у ребенка чувства собственного достоинства.
Взаимоотношения в алкогольной семье складываются в зависимости от того, кто злоупотребляет алкоголем. Если отец, то мать стремится сгладить чёрствость, грубость и невнимательность отца. Она проявляет к ребёнку нежность, повышенную опеку, но не всегда эти проявления носят стабильный характер. Таким образом, в семье могут складываться резко противоположные отношения к ребёнку. Чаще всего это ведёт к неустойчивости его поведения, настроения. Ребёнок может использовать противоречивость родительского отношения в эгоистических целях.
Достаточно серьёзно отражается на психике ребёнка морально-психологический климат семьи, где спивается мать. Алкоголизм матери, как известно, тяжело сказывается на психике, приводит к различным нарушениям, которые требуют специальной коррекции – невротические расстройства, отчуждение, девиантное поведение, задержки психического развития. Особенно страдает психологическое здоровье, т.е. душевное, личностное развитие. Дети матерей-алкоголичек обнаруживают более низкие, чем у нормально развивающихся сверстников, успехи в обучении, явные отклонения в познавательной и, как следствие, личностной сфере.
Формирование нервно-психического состояния в семьях, где отец и мать злоупотребляют алкоголем, протекает с тяжёлыми отклонениями.
Дети родителей, страдающих алкоголизмом, попадают в сферу неблагоприятных микросоциальных влияний и в то же время они, как правило, имеют отклонения на биологическом уровне. Уже внутриутробное развитие ненормально из-за грубых нарушений матерью режима сна и бодрствования, питания, из-за употребления в период беременности алкоголя и т.п.
Кроме того, у детей нередко обнаруживается чувство собственной ненужности, безысходности, тоски по лучшей жизни в семье. Поэтому в школе они отличаются пассивностью, безразличием к окружающей среде.
Наличие в семье взрослого человека с зависимостью от психоактивного вещества оказывает пагубное влияние на формирование личности ребёнка, деформирует семейную систему в целом, создавая целый ряд факторов семейного неблагополучия, сопутствующих алкоголизму родителей. Среди этих негативных условий проживания ребёнка в семье, когда родители злоупотребляют алкоголем, выделяются обстоятельства психолого-педагогического и социального характера. К психолого-педагогическим факторам семейного неблагополучия ребёнка, сопутствующим алкогольной зависимости родителей относятся:
эмоциональная нестабильность, несдержанность и/или холодность родителей по отношению к детям и друг другу, провоцирующие недоверие детей по отношению к родителям;
отсутствие диалога между ребёнком и родителями вследствие родительской безответственности;
воспитательная непоследовательность родителей на фоне их психолого-педагогической безграмотности.
Как бы ни сложилась жизнь ребенка из алкоголизированной семьи, прослеживается ряд закономерностей в поведении, которые не дают ему возможности занять хорошее место в обществе и создать крепкую семью.
Дети в семье алкоголиков живут по привычному сценарию, который откладывается на их подсознании следующим образом:
Семьи с зависимым поведением на данный момент являются острой проблемой, которая отрицательно влияет на формирование личности ребенка, нарушая его права. Неблагополучные семьи, как правило, не решают самостоятельно свои проблемы по воспитанию детей. Им требуется квалифицированная помощь специалистов. Неблагополучные семьи нуждаются в поддержке разных специалистов, целью которых является предотвращение социального сиротства, бродяжничества, беспризорности.
За помощью в решении данной ситуации, Вы всегда можете обратиться к квалифицированным специалистам Центра социальной помощи семье и детям Невского района по телефонам:
(812)241-34-65 отделение социального сопровождения граждан, зависимых от психоактивных веществ;
(812)241-34-64отделение помощи женщинам, находящимся в трудной жизненной ситуации;
(812)417-52-84 отделение психолого-педагогической помощи.
Специалист по социальной работе ОДПН №2 А.А. Данилова


