Тригеминальная невралгия что это
Тригеминальная невралгия
Н.В. Стуров, А.П. Переверзев, А.В. Рогожина
РУДН, Москва
Тригеминальная невралгия (ТН, невралгия тройничного нерва) относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. Заболевание обусловлено нарушением функционирования сенсорного отдела системы тройничного нерва, который представлен чувствительными нейронами и проводниками, воспринимающими и проводящими всю сенсорную информацию от зубочелюстной системы, кожных покровов лица, слизистой оболочки придаточных пазух носа и частично от твёрдой мозговой оболочки.
ТН является довольно распространенной формой невралгии и встречается в популяции с частотой 4–13 случаев на 100 тыс. популяции [1, 2], причём более 90% случаев приходятся на лиц старше 40 лет, как правило, женщин (60–70%) [3]. В Великобритании ежегодно регистрируется 27 случаев ТН на 100 тыс. жителей [4].
Одно из первых полноценных описаний ТН было дано английским философом Джоном Локом в письме, датированном декабрем 1677 года, где подробно описывается симптоматика ТН у одной высокопоставленной особы [5]. Однако исчерпывающее научное изложение клинической картины заболевания дал в 1773 году Джон Фозергилл (John Fothergill) на заседании Медицинского общества Лондона [6], поэтому долгое время болезнь называли его именем.
ТН является полиэтиологичным заболеванием. Одной из причин может выступать патология зубо-челюстной системы, поскольку довольно часто клиника ТН развивается после удаления зуба в результате повреждения нерва. Сначала появляется онемение, постоянные болевые ощущения, которые с течением времени трансформируются в типичные невралгические приступы – развивается одонтогенная невралгия [7].
Довольно редко ТН наблюдается при нарушениях кровотока в области ствола мозга, при этом патологические изменения формируются на уровне ядра нисходящего тракта.
Однако чаще всего регистрируется так называемая идиопатическая ТН, хотя её основные причины на сегодняшний день довольно хорошо изучены. У таких больных выявляется компрессия корешка тройничного нерва в области мосто-мозжечкового угла аномально расположенными сосудами (обычно верхней или нижней передней мозжечковой артерией), сосудистой аневризмой (основная причина [8]) или невриномой слухового нерва. Вклад в развитие ТН вносит туннельная компрессия ветвей тройничного нерва в костных каналах, которые могут быть деструктивно изменены [9].
Помимо это, важную роль играют центральные факторы: в области ядра тройничного нерва формируются очаги «патологически усиленного возбуждения», которые выявляются при нейрофизиологическом обследовании и от изменения активности которых происходит чередования периодов обострений и ремиссий [7].
К другим причинам относят патологические процессы на основании черепа или в костных каналах, по которым проходят иннервирующие зубы нервные волокна, разрастание интерстициальной ткани внутри нервного ствола, сращения твёрдой мозговой оболочки с костями черепа и др. Симптомы ТН могут развиваться в результате инфекционного процесса (герпетическое поражение гассерова узла, спаечные процессы с вовлечением мозговых оболочек) или демиелинизации при рассеянном склерозе [10]. Согласно эпидемиологическим данным, 1–5% больных рассеянным склерозом страдают ТН [11].
Патологический процесс может начинаться с формирования периферического очага болевой импульсации, однако по мере прогрессирования заболевания источниками боли прогредиентно становятся различные участки тройничного нерва и периферических вегетативных образований лица. Это приводит к перераздражению понтобульбоспинального тракта и ретикулярной формации, в результате формируется полинейрональный рефлекс невралгии, в который вовлекаются надсегментарные образования головного мозга с развитием доминанты в таламусе и сером веществе полушарий [8]. Всё это приобретает особое значение в силу патофизиологического и клинического сходства признаков эпилепсии и ТН: пароксизмальность, мощность проявлений, положительный эффект после приёма противоэпилептических средств.
В нескольких случаях наследственной передачи ТН, приведённых в литературе, указывается на аутосомно-доминантный тип наследования, тем не менее ТН считается заболеванием, которое возникает в популяции спорадически и не наследуется [12].
ТН протекает с периодами обострения и ремиссии, причём наибольшая частота обострений наблюдается в осенний и зимний периоды, что говорит о роли метеорологических факторов.
В межприступный период больные отвечают на вопросы односложно, почти не раскрывая рот, поскольку любое движение может спровоцировать очередной пароксизм.
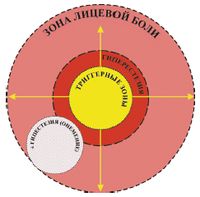
Характерный признак ТН – наличие триггерных точек, при раздражении которых возникает типичный болевой приступ. В наибольшей концентрации эти точки сосредоточены в медиальных отделах лица. Боль провоцируется приёмом пищи, разговором, а также механическим раздражением (умыванием, чисткой зубов и пр.). Во время сна болевой синдром наблюдается редко [15]. Считается, что боль обычно захватывает только одну половину лица, однако описаны случаи двусторонней ТН.
При длительном течении ТН в периферическом отделе системы тройничного нерва происходят деструктивные изменения в виде очагов демиелинизации и даже асептического воспалительного процесса, что модифицирует клиническую картину заболевания: появляется постоянная межприступная боль, на фоне которой во время обострений развиваются типичные болевые пароксизмы. В области лица у больных выявляются преходящие или постоянные чувствительные нарушения по периферическому типу.
Характерная боль может наблюдаться у лиц среднего и старшего возраста при поражении вирусом Varicella zoster. При инфицировании этим вирусом чаще в патологический процесс вовлекается глазной нерв (1-я ветвь тройничного нерва) [16].
ТН наблюдается у пациентов с рассеянным склерозом, что является результатом димиелинизации области выхода тройничного нерва из головного мозга. По эпидемиологическим данным, примерно у 2,4% больных ТН при обследовании выявляются признаки рассеянного склероза [17].
Важно дифференцировать ТН от нейропатии тройничного нерва, которая характеризуется выраженной потерей чувствительности и незначительным болевым синдромом. В случае идиопатической ТН физические методы исследования не выявляют снижения чувствительности и моторной функции тройничного нерва, однако в анамнезе у больного присутствуют жалобы на типичные болевые пароксизмы.
При синдроме индуцирующего невралгию кавитационного остеонекроза, который представляет собой негнойный рентгенонегативный процесс в челюсти, болевые пароксизмы очень похожи на таковые при ТН, что предопределяет сложности в дифференциальной диагностике. С другой стороны, многие авторы ставят под сомнение само существование синдрома кавитационного остеонекроза [18,19].
Другие нозологии, от которых следует дифференцировать ТН, представлены в таблице 1.
Таблица 1. Некоторые заболевания и состояния, которые необходимо дифференцировать от ТН [20]
| Диагноз | Комментарий |
|---|---|
| Инфекционный процесс в зубе, нарушение целостности зуба | Локализация боли в зубе, локальный отек и гиперемия, характерные изменения при осмотре зуба |
| Боль в височно-нижнечелюстном сочленении | Обычно двусторонняя боль, может иррадиировать вокруг ушных раковин, в шею, виски; открывание рта может быть ограничено и сопровождаться характерным щелчком |
| Персистирующая идиопатическая лицевая боль (атипичная лицевая боль) | Боль обычно двусторонняя, продолжительная, слабой или средней степени выраженности, иногда пульсирующая, может распространяться за пределы иннервируемых тройничным нервом областей |
| Мигрень | тяжёлая односторонняя головная боль, сопровождающаяся фото- и фонофобией, тошнотой; часто предшествует аура |
| Артериит височной артерии | Чаще встречается в пожилом возрасте, боль локализуется в височной области, постоянная, может сопровождаться нарушением смыкания челюстей, лихорадкой, потерей веса; при пальпации височная артерия плотная, чувствительная, пульсация может не определяться |
Фармакотерапия является наиболее доступным методом лечения ТН. Рациональное использование современных схем позволяет значительно повысить качество жизни больных за относительно короткий период.
Согласно современным представлениям, препаратом выбора для фармакотерапии ТН является карбамазепин (Финлепсин) [21]. По обобщенным результатам 4-х рандомизированных контролируемых исследований, карбамазепин достоверно улучшает симптоматику при ТН у 72% пациентов [22]. Препарат рассматривается некоторыми авторами в качестве тестового средства: если после ежедневного приёма 500–800 мг карбамазепина анальгезирующий эффект не развивается, то диагноз типичной невралгии может быть поставлен под сомнение.
Карбамазепин блокирует натриевые каналы мембран гиперактивных нервных клеток, которые формируют эпилептоподобные очаги «патологически усиленного возбуждения», снижает влияние на нейроны возбуждающих нейромедиаторных аминокислот (глутамата, аспартата), усиливает тормозные (ГАМКергические) процессы, что эффективно купирует центральный компонент патогенеза ТН.
Карбамазепин назначают в начальной дозе 100 мг 2 р/сут. При необходимости её наращивают каждые 3–4 дня на 50–100 мг, целевым уровнем считается 400–1000 мг/сут [23]. В отечественной литературе лечение рекомендуют начинать с дозы до 50 мг/сут, постепенно повышая её до 600–800 мг/сут. В такой дозе больной получает карбамазепин в течение 3–4 недель, а затем её постепенно снижают до минимально эффективной. Приведённая схема терапии позволяет минимизировать риск развития неблагоприятных побочных реакций (НПР).
При назначении карбамазепина необходимо выяснить у больного время наиболее интенсивной боли, и в соответствии с этим распределять суточную дозу. Поскольку интенсивные приступы у большинства пациентов случаются в утренние часы, бoльшую дозу назначают утром и/или непосредственно перед сном. Во время обострения можно назначать карбамазепин в виде ректальных суппозиториев, что улучшает его всасывание и замедляет выведение.
В случае, если карбамазепин эффективно купирует болевой синдром при ТН, но плохо переносится пациентом, альтернативой может служить окскарбазепин, являющийся структурным аналогом карбамазепина. Риск перекрестной аллергии между препаратами составляет 25% [23, 24].
Габапентин широко используется при нейропатических болях, однако крупных клинических исследований, демонстрирующих эффективность препарата при ТН, недостаточно [25]. Поэтому сегодня препарат рекомендован как средство второй линии.
Ламотриджин (как и баклофен) рассматривается как альтернативный препарат ввиду недостаточной доказательной базы в плане эффективности при ТН. Существенно осложняет использование препарата необходимость длительно титровать дозу, а также ограниченное применение при ТН с выраженным болевым синдромом [26].
Потенциально возможно использование фенитоина, клоназепама, вальпроата, мексилетина и топирамата, однако также в качестве альтернативных средств и/или в комбинации с карбамазепином в случае недостаточной эффективности последнего [26].
Сводные данные обо всех препаратах, которые можно использовать при ТН, представлены в таблице 2.
Таблица 2. Препараты, которые используют для фармакотерапии ТН [27]
| Препарат | Режим дозирования | Наиболее частые НПР | Комментарий |
|---|---|---|---|
| Препараты первой линии (эффективность убедительно доказана в клинических исследованиях) | |||
| Карбамазепин (Финлепсин) | 100 мг 2 р/день; наращивают по 50–100 мг каждые 3–4 дня; целевая доза 400–1000 мг/сут | Сонливость, атаксия, тошнота, запор | Доза может быть постепенно снижена до минимально эффективной с целью минимизации НПР |
| Препараты второй линии (эффективность показана в единичных клинических исследованиях, необходимо расширение доказательной базы) | |||
| Баклофен | 10 мг 3 р/сут; наращивают по 10 мг/сут; целевая доза 50-60 мг/сут | Сонливость, гипотония, синдром отмены | Может быть полезен у лиц с рассеянным склерозом благодаря наличию антиспастического действия |
| Габопентин | 300 мг 1 р/сут; наращивают по 300 мг каждые 3 дня; целевая доза 900-2400 мг/сут в 3 приема | Сонливость, атаксия, диарея | Широко используется при ТН, несмотря на малую доказательную базу; эффективность при других видах нейропатической боли намного выше |
| Ламотриджин | 25 мг 2 р/сут; наращивают по 50 мг каждую неделю; целевая доза 200-600 мг/сут | Сонливость, головокружение, тошнота, запор | необходимо медленное титрование дозы; может рассматриваться в качестве альтернативы карбамазепину при плохой переносимости у пожилых и лиц с рассеянным склерозом |
| Окскарбазепин | 300 мг 2 р/сут; наращивают по 600 мг каждую неделю; целевая доза 600–2400 мг/сут | Головокружение, утомляемость, суетливость, гипонатриемия | Структурно похож на карбамазепин; используется как препарат первого ряда в Скандинавских странах |
| Фенитоин | 300 мг/сут; дозу можно менять под контролем терапевтических плазменных концентраций | Сонливость, атаксия, головокружение, гипертрофия десен | Первый препарат, предложенный для лечения ТН |
| Пимозид | 2 мг 1 р/сут; наращивают по 2 мг в неделю; целевая доза 2-12 мг/сут | Экстрапирамидные расстройства, аритмии | Использование осложнено в связи с высокой частотой развития экстрапирамидных расстройств и кардиотоксичности |
В случае отсутствия положительно результата от фармакотерапии и при наличии чётких показаний после проведения диагностических процедур может быть назначено хирургическое лечение ТН, однако следует помнить, что оно не является абсолютной гарантией полного излечения ввиду вероятности рецидива болевого синдрома. Используется микроваскулярная декомпрессия [28], которая заключается в трепанации задней черепной ямки, ревизии корешка тройничного нерва, верхней и нижней передних мозжечковых артерий и верхней каменистой вены и отведении того сосуда, который тесно прилегает к корешку тройничного нерва. С целью предотвращения повторного смещения между сосудом и нервом устанавливается специальная изолирующая прокладка. У больных, страдающих тяжёлой сопутствующей соматической патологией, и у пожилых проведение этой операции сопряжено с высоким риском неблагоприятного исхода. Помимо этого, используется позадигассерова ризотомия [29] и чрескожная баллонная микрокомпрессия [30]. Однако наиболее популярны стереотаксическая радиохирургическая операция («гамма-нож») [31] и чрескожная радиочастотная деструкция корешков тройничного нерва [32].
Невралгия тройничного нерва: симптомы и лечение
Поделиться:
После первого болевого приступа можно гримасничать сколько душе угодно, ощупать каждый миллиметр кожи лица и даже одобрительно похлопать себя по щекам. Все в порядке! Но в душе уже навсегда поселился страх следующей атаки. Именно так большинство моих пациентов описывает дебют мучительной и плохо поддающейся лечению болезни под названием «невралгия тройничного нерва» (тригеминальная невралгия, болезнь Фозергиля).
В ожидании боли
В отличие от головной боли напряжения, тригеминальная невралгия характеризуется внезапными, кратковременными, интенсивными, повторяющимися болями в зоне иннервации одной или нескольких ветвей тройничного нерва, обычно с одной стороны лица, но может охватывать и обе стороны, а может (при атипичной форме) проявляться жгучими, давящими, ноющими, распирающими, постоянными либо волнообразными болями или ощущением бегающих по лицу мурашек.
Атаки этих болей в лице (губе, глазу, носу, верхней и нижней челюсти, зубах, деснах, языке) могут возникать спонтанно или провоцироваться разговором, жеванием, чисткой зубов, прикосновением к определенным участкам лица (триггерные точки, запускающие приступ; обычно расположены в области носогубного треугольника). Их частота варьирует от единичных до десятков и сотен в день! В период обострения, чаще в холодное время года, приступы учащаются.
Боль настолько сильная, что больные не могут сосредоточится на чем-то другом и находятся в постоянном напряжении, все время ожидая очередного приступа (не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения). Бывали случаи, что больные, не в силах терпеть больше боль, кончали жизнь самоубийством.
Что болит на самом деле
Основной причиной возникновения истинной тригеминальной невралгии является компрессия (сдавление) корешка тройничного нерва артериальным и реже венозным сосудом непосредственно у ствола головного мозга, откуда этот нерв, собственно, и выходит.
Тройничный нерв, с одной стороны, является главным чувствительным нервом лица и ротовой полости, с другой — в его составе имеются также двигательные волокна, иннервирующие жевательные мышцы. Поэтому кроме передачи в мозг информации о том, чем занято наше лицо в каждый момент времени, тройничный нерв несет импульсы к некоторым собственным мышцам лица, именно поэтому часто к боли присоединяется тоническое, длительное (тризм), или кратковременное (тик) сокращение этих мышц.
Существует несколько предположений, объясняющих, почему компрессия нерва приводит к развитию тригеминальных болей, но ни одна из них пока не считается общепризнанной. Во всех случаях подтверждение нейроваскулярного конфликта осуществляется только при помощи МРТ, поэтому врач обязательно направит вас на это исследование. К сожалению, у 15 % пациентов даже МРТ не способна точно установить диагноз.Тогда врачам может помочь электромиография (ЭМГ) или электронейрография (ЭНГ).
Проблемы диагностики
Но увы, чаще всего после первых приступов человек направляется не в кабинет невролога, а в стоматологическую клинику. Это связано с тем, что зона распространения боли располагается не только на лице, а и в полости рта. Очень часто на пораженной стороне по ошибке удаляют здоровые зубы, иногда этот «аттракцион» растягивается на месяцы и годы, и только лишившись половины «неприкосновенного запаса» зубов, пациент начинает что-то подозревать.
Стандартом постановки диагноза классической невралгии тройничного нерва, согласно диагностическим критериям Международного общества головной боли (IHS, ICHD-II), является наличие не менее 4 пунктов из 5 нижеперечисленных:
Консервативная терапия
Лечение всегда начинается с консервативной терапии, основой которой являются антиконвульсанты (в частности карбамазепин). Их применение в дебюте истинной невралгии тройничного нерва приводит к регрессу болевого синдрома у 90 % больных. Поэтому так важно не затягивать обращение к врачу! Однако на фоне длительного применения эффективность препаратов рано или поздно снижается, могут развиваться токсические поражения печени, почек, изменения клеточного состава крови, поэтому консервативная терапия может рассматриваться только как временная.
В свою очередь пациенты предпочитают сосудистые препараты, спазмолитики, успокаивающие препараты, мази с анестетиками, физиотерапевтические процедуры, иглорефлексотерапию, лазеротерапию, с радостью применяют методы народной медицины, эфферентные методы терапии (плазмаферез, гемосорбция).
По моему опыту, все это никакого особого облегчения не приносит, зато существенно отвлекает от тревожного ожидания приступа. И… время до обследования и оперативного лечения затягивается, что иногда приводит к трагическим последствиям. Между тем с операцией медлить нельзя.
Нейрохирургическое лечение
Что касается оперативного лечения, то сегодня в распоряжении нейрохирургов имеются два основных метода:
Васкулярная декомпрессия. Суть метода, как следует из названия, заключается в устранении компрессии, т.е. сдавления нерва прилежащим сосудом. Метод показан при всех видах васкулярных компрессий черепных нервов. Для его применения достаточно установленного диагноза классической невралгии тройничного нерва. Противопоказанием является наличие тяжелой сопутствующей патологии, делающей невозможным проведение нейрохирургической операции.
Стереотаксическая радиохирургия, или «гамма-нож». Для достижения эффекта корешок тройничного нерва облучается дозой
90 Гр и пораженные клетки «выжигаются». Показаниями к применению этого метода являются отягощенный соматический статус (наличие хронических болезней, в основном — сердечно-сосудистых и эндокринных) и категорический отказ пациента от хирургического вмешательства. Применение метода обосновано неинвазивностью методики, в связи с чем существенно снижается вероятность осложнений, однако радиохирургия имеет меньшую эффективность и большее количество рецидивов.
В целом, успех терапии невралгии тройничного нерва, точно так же как и лечения других заболеваний, зависит от четкой диагностики, строгого соблюдения хирургических технологий и… вашего своевременного обращения ко врачу!
Тригеминальная лицевая боль: cистематика клинических форм, принципы диагностики и лечения
Лицевая боль, включающая в себя боль на поверхности лица и/или в полости рта (орофациальная боль), представляет собой один из самых распространенных видов болевых ощущений.
Лицевая боль, включающая в себя боль на поверхности лица и/или в полости рта (орофациальная боль), представляет собой один из самых распространенных видов болевых ощущений. Чаще всего орофациальная боль проявляется острой зубной болью, обычно регрессирующей после проведения стоматологического лечения. Однако в ряде случаев отмечается собственно лицевая боль (прозопалгия), проявляющаяся хронической или рецидивирующей болью, нередко — устойчивой к различным методам консервативного лечения. Своего рода первенство по тяжести течения принадлежит тригеминальным лицевым болям, особенно — невралгии тройничного нерва и деафферентационной тригеминальной невропатии, при обострении которых выраженность болевых ощущений во много раз превосходит интенсивность знакомой большинству людей острой зубной боли.
Систематика тригеминальных прозопалгий
Несмотря на различие симптоматологии клинических форм тригеминальных прозопалгий, основное значение для их дифференциации имеют особенности лицевой боли, в одних случаях — проявляющейся продолжительной (постоянной) болью, а в других — в виде пароксизмов боли. Пароксизмальные формы тригеминальной боли традиционно обозначаются невралгией, а непароксизмальные формы — невропатией тройничного нерва. Вместе с тем непароксизмальная постгерпетическая лицевая боль также именуется невралгией. Указанные формы лицевой боли — невралгия и невропатия тройничного нерва — принципиально различаются между собой по подходам к лечению.
Пароксизмальные тригеминальные прозопалгии
Пароксизмальной лицевой болью, длящейся от нескольких секунд до нескольких минут, проявляются невралгия тройничного нерва (типичная тригеминальная невралгия), тригеминальная невралгия, обусловленная рассеянным склерозом, и симптоматические тригеминальные невралгии, возникающие при опухолевом поражении тройничного нерва.
До недавнего времени тригеминальная невралгия, не связанная с рассеянным склерозом и опухолевым поражением тройничного нерва, именовалась идиопатической, т.е. возникающей без видимых причин. Однако, как было установлено в результате серийных нейрохирургических вмешательств, основным этиологическим фактором типичной тригеминальной невралгии является компрессия чувствительного корешка тройничного нерва атипично расположенным артериальным или венозным сосудом.
Невралгия тройничного нерва
Невралгия тройничного нерва — наиболее распространенная форма пароксизмальных (приступообразных) лицевых болей. Также она считается самым мучительным видом лицевой боли. Проявляется приступами резкой высокоинтенсивной боли в зоне иннервации тройничного нерва. Прекращение приступа лицевой боли через несколько десятков минут после приема антиконвульсанта карбамазепина кардинально отличает тригеминальную невралгию от большинства других видов хронической боли. Симптоматика тригеминальной невралгии претерпевает значительные изменения по мере нарастания и регресса болевого синдрома, достигая наибольшей демонстративности в разгар периода обострения.
При вторичных (симптоматических) формах тригеминальной невралгии, возникающих при опухолевом поражении тройничного нерва, уже на первом этапе заболевания может наблюдаться симптоматика, отличающаяся от типичной клинической картины.
Непароксизмальные тригеминальные прозопалгии
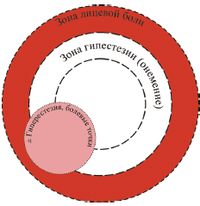
К непароксизмальным тригеминальным прозопалгиям, проявляющимся продолжительной лицевой болью, а также дефицитом чувствительности (гипестезией, анестезией) в лицевой области, относятся различные клинические формы тригеминальной невропатии, включая постгерпетическую невралгию (рис. 1). Чаще всего развитие тригеминальной невропатии связано с очевидными этиологическими факторами — тригеминальным опоясывающим герпесом и травматическим повреждением тройничного нерва. В некоторых случаях тригеминальная невропатия является одним из ранних проявлений системных заболеваний, в частности — системной склеродермии, системной красной волчанки, саркоидоза и болезни Лайма.
Травматическая тригеминальная невропатия
Представляет собой основную форму тригеминальной невропатии, клиническими признаками которой являются непароксизмальная лицевая боль, сенсорная недостаточность (чувство онемения) и крайне редко — двигательные нарушения. Как правило, острое развитие указанной симптоматики имеет очевидную взаимосвязь с местными патологическими процессами и ятрогенными воздействиями в челюстно-лицевой области.
Первым признаком травматической тригеминальной невропатии является остро развившаяся сенсорная недостаточность — от легко выраженной гипестезии до анестезии, ограниченная зоной иннервации пораженной чувствительной ветви. В последующем в той же области лица возникает парестезия (чувство «мурашек») и/или непароксизмальная боль. Симптомы выпадения чувствительности, сопровождающие лицевую боль, могут сохраняться значительно дольше, чем лицевая боль. В пораженной области часто выявляется гиперестезия, а также болезненность при пальпации ограниченных участков кожи лица.
Постгерпетическая невралгия тройничного нерва
Тригеминальная постгерпетическая невралгия — постоянная лицевая боль и/или чувство жжения и зуда, сохраняющиеся с момента развития герпетических высыпаний или возникающие через несколько недель после разрешения высыпаний (отсроченная постгерпетическая невралгия).
Тригеминальная постгерпетическая невралгия чаще всего развивается у больных старше 60 лет. Ее возникновению, как правило, способствуют:
Деафферентационная тригеминальная невропатия (прозопалгия)
Деафферентационная лицевая боль (прозопалгия) — наиболее тяжелая форма тригеминального поражения, проявляющаяся высокоинтенсивной, нередко резистентной к консервативной терапии лицевой болью и выраженной сенсорной недостаточностью. Развивается в результате значительного повреждения (разрушения) периферических или центральных структур тригеминальной системы.
Понятие «деафферентационные тригеминальные прозопалгии», в качестве обобщающего синдромологического определения, было предложено Ю. В. Грачевым и Ю. А. Григоряном (1995) для обозначения особой формы лицевых болей, развивающихся в результате деафферентации в сенсорной системе тройничного нерва. Патофизиологический термин «деафферентация» (де- + лат. afferentis приносящий), в буквальном смысле означает разобщение рецепторных зон периферических нервов с центральными сенсорными структурами, вследствие нарушения целостности или проводимости нервных волокон.
Типичными периферическими формами деафферентационных тригеминальных прозопалгий являются постгерпетические, опухолевые и ятрогенно обусловленные лицевые боли (вызванные деструкцией ганглия и корешка тройничного нерва), а центральными — две достаточно редкие формы, обусловленные сирингобульбией и инфарктом продолговатого мозга.
Диагностика тригеминальных прозопалгий
Обследование больного, испытывающего лицевую боль, должно начинаться с систематизированного врачебного опроса, включающего уточнение клинических особенностей боли и анализ анамнестических данных (табл. 1).
Наличие лицевой боли предусматривает детальное исследование функции черепных нервов, а также вносит определенные дополнения к традиционному неврологическому осмотру. Объективными признаками поражения нервной системы лица являются сенсорные нарушения в орофациальной области — триггерные зоны, участки повышенной и/или пониженной чувствительности (рис.2, 3), местные вегетативные нарушения, а также наличие локальной пальпаторной болезненности.