сколько времени носить корсет для позвоночника в день
Сколько носить корсет, чтобы полностью исправить осанку?
Ортопедический корсет для коррекции искривлений позвоночника — изобретение очень полезное, и даже в чём-то немножко гениальное, ведь применение этого изделия действительно помогает если не полностью исправить осанку, то как минимум существенно уменьшить наблюдаемую степень искривления. К тому же, подобные корсеты стоят недорого, просты в обращении и не требуют за собой какого-то сложного ухода.
В корсетах для осанки имеется только один недостаток — удобными их можно назвать разве что в каком-то ироничном контексте. Нагибаться в них сложно, да и привычную свободу движений они заметно ограничивают, что в первые дни раздражает особенно сильно. Спустя недельку-другую человек более-менее привыкает к этим неудобствам, но главный вопрос всё равно остаётся актуальным — сколько времени придётся носить ортопедический корсет до полного исправления осанки?
Принцип действия корсета для осанки
В большинстве случаев, если речь идёт о лечении обычного сколиоза, действие корсета направлено на принудительное отведение плеч своего владельца назад (то есть, в направлении спины). Одновременно с этим специальные ребра жёсткости препятствуют сгибанию позвоночника в недопустимом, хотя и привычном для человека, направлении. В результате такой коррекции осанка становится анатомически правильной, а спустя некоторое время мышцы спины запоминают новое положение позвоночника и начинают поддерживать его уже без помощи корсета.
В случае, если искривление носит более сложный характер, оказываемое корсетом действие может меняться, но общий принцип остаётся прежним.
Факторы, от которых зависит длительность ношения корсета
Существует 3 основных фактора, от которых зависит необходимая продолжительность ношения ортопедического корсета для осанки: возраст, а также причины и степень искривления.
Возраст пациента
Окончательное формирование позвоночного столба завершается примерно к 22-25 годам. Это значит, что если пациент ещё не достиг указанного возраста, то сохраняется возможность устранения практически любого искривления позвоночника — за исключением особо сложных форм, обусловленных травмами или врождёнными патологиями.
Если позвоночник пациента уже окончательно сформировался, то говорить о полном исправлении осанки можно лишь условно — шанс приучить мышцы спины поддерживать позвоночник в анатомически правильном положении остаётся только в случае, если искривление оценивается как незначительное. При серьёзных формах позвоночного искривления можно рассчитывать разве что на частичное улучшение.
Причины искривления
Об этом уже было немного рассказано выше: устранить нарушения осанки проще, если они обусловлены банальной привычкой сутулиться. Если же причиной кривизны спины является травма, болезнь или врождённые анатомические дефекты, то благоприятность клинического прогноза будет зависеть от степени повреждения или патологии развития позвоночника.
Степень и форма кривизны
Все виды нарушений осанки (сколиоз, кифоз и лордоз) классифицируются по целому ряду отличительных признаков: форма искривления, угол, локализация, изменения деформации в связи с нагрузкой на позвоночник и т. д. Отсюда заключение: чем сложнее конкретная клиническая картина и чем выраженнее искривление осанки, тем дольше потребуется носить корсет и заниматься лечением позвоночника в целом.
О стандартных назначениях
Несмотря на многообразие форм искривлений осанки, существуют так называемые стандартные нормы продолжительности ношения корсетов, которыми обычно руководствуются врачи в своих предписаниях.
Так, при первичном назначении, доктор обычно рекомендует носить ортопедический корсет в течение 2-6 месяцев, после чего пациент должен прийти на осмотр для оценки динамики положительных изменений. Если говорить о продолжительности применения корсета в целом, то сроки могут варьироваться от нескольких месяцев до рекомендаций пожизненного ношения.
Что касается суточных норм, здесь вообще нет никаких универсальных норм или правил. Доктор может посоветовать носить корсет 1-2 или 8-10 часов в день — всё зависит от состояния позвоночника конкретного пациента.
Таким образом, выходит, что никаких «общих» советов относительно того, сколько нужно носить корсет для осанки, не существует потому, что данный вопрос всегда рассматривается врачом в индивидуальном порядке. Это следует помнить, чтобы не впадать в заблуждение, начитавшись советов «диванных лекарей», которые беруться заочно лечить всех подряд.
Как уменьшить сроки ношения корсета
В завершении не лишним будет привести несколько простых рекомендаций, которые помогут сократить продолжительность ношения корсета для коррекции осанки:
Если соблюдать эти несложные советы, то необходимость в применении корсета отпадёт гораздо раньше, чем это происходит у тех, кто занимает пассивно-выжидательную позицию в отношении собственного же здоровья.
Как правильно выбрать корректор осанки?

Корректор – ортопедическое приспособление, позволяющее добиться идеальной осанки. Каждый, кто озаботился вопросом, как подобрать корректор осанки, – на правильном пути, ведь дело не исключительно в эстетике: сутулость становится причиной повышенной утомляемости, нарушения кровообращения и лишнего веса.
Показания к применению
Использование ортопедических приспособлений на усмотрение пациента специалисты не приветствуют, поэтому перед приобретением необходима консультация врача. Доктор подскажет, какой выбрать корректор осанки, поскольку сутулость может быть вызвана различными причинами. В их числе:
Придать фигуре форму вопросительного знака можно даже не имея каких-либо заболеваний, например, кифоза или сколиоза, функциональных нарушений и анатомических патологий. Для этого достаточно вести малоподвижный образ жизни и заниматься сидячей работой.
Корректоры осанки: противопоказания и предостережения

В числе запретов значатся болезни легких и сердца, потому что любое сдавливание в зоне грудины способно повлечь за собой осложнения и обострение недугов. «Добро» на коррекцию в подобных случаях должны дать узкие специалисты – пульмонолог и кардиолог – после детального обследования.
Современная ортопедическая продукция изготавливается из качественных материалов, но даже они могут вызвать аллергию. При возникновении аллергических реакций эксплуатировать корректор не следует до выяснения точной причины покраснений или зуда.
Многих интересует, сколько носить корректор осанки. В среднем курс составляет от 3 месяцев до полугода. Первостепенное значение имеет регулярность ношения, т. е. без длительных перерывов. Корректор необходимо надевать ежедневно сначала с минимальным натяжением, а затем постепенно увеличивая его. Резкие движения, спорт, танцы – под запретом.
Виды и материалы
В вопросе, как выбрать корректор осанки, решающее значение имеет то, насколько далеко зашла проблема, и какой отдел позвоночника – верхний, грудной или грудно-поясничный – подлежит коррекции.
Для производства корректирующих изделий и корсетов используются прочные материалы обязательно на натуральной основе – хлопчатобумажная ткань и вискоза, – обеспечивающие комфортную эксплуатацию и долгий срок службы.
Польза и возможный вред
Все, что связано с профилактикой и лечением каких-либо органов и систем, должно быть согласовано с врачом. Какой лучше применять корректор осанки, определит доктор после изучения всех особенностей дефекта. Коррекция принесет несомненную пользу в случае грамотного подхода к проблеме, и крайне желательно озаботится данным вопросом на ранних стадиях. Дети и подростки, чья костная система формируется, нуждаются в особом внимании.
Что нужно знать об ортопедических корсетах
Ортопедический корсет — медицинское изделие, которое может помочь при болях и других проблемах со спиной. Я расскажу об основных видах и особенностях этого приспособления, объясню, как оно действует и кому его назначают.
Правильно подобранный ортопедический корсет фиксирует и поддерживает позвоночник в физиологичном положении, снижает нагрузку на спину, усиливает тонус мышц спины и снимает напряжение. Корсет также может иметь согревающий эффект и стимулировать кровообращение.
В каких случаях нужен корсет и кто его назначает
Корсет нужен, когда болит спина или есть риск, что боль появится: она бывает показателем недостаточной поддержки позвоночника, может возникнуть при больших физических нагрузках и ослабленном мышечном корсете. Боль возможна при неправильно работающих мышцах, например при избытке напряжения с одной стороны и недостатке с другой.
Если проблема сохраняется долго, нагрузка переходит на позвоночник и появляются более серьёзные проблемы, например смещение позвонков и межпозвонковые грыжи. Во всех этих случаях корсет носят, чтобы уменьшить нагрузки на позвоночник и компенсировать недостаток работы ослабленных мышц, которые его поддерживают.Правильный корсет фиксирует позвоночник, уменьшает нагрузку и боль в спине
Корсет могут назначить при болевом синдроме в определённом отделе позвоночника, для профилактики травм и обострения заболеваний при нагрузках. Он может помочь восстановиться после травм и операций на позвоночнике, замедлить развитие дегенеративных заболеваний. Корсеты не используют для восстановления после операций брюшной полости и родов — для этого нужны бандажи.
В идеале корсет должен рекомендовать врач-травматолог, хирург, ортопед, вертебролог или невролог — только специалист может понять причину боли и назначить эффективное лечение. Самостоятельно подобранный корсет может не принести никакой пользы.
Важно: ортопедические корсеты, которые зарегистрированы в Минздраве РФ, должны иметь Регистрационное удостоверение. Другие удобные и полезные изделия для спины, например согревающие пояса из шерсти не смогут обеспечить поддержку и не являются медицинскими ортопедическими изделиями.
Каких видов бывают ортопедические корсеты
Локация проблемной зоны — первый параметр, которым отличаются корсеты. По назначению корсет может быть верхнегрудным, грудопоясничным — такие иногда называют ортопедическими системами, — поясничным и крестцово-поясничным.
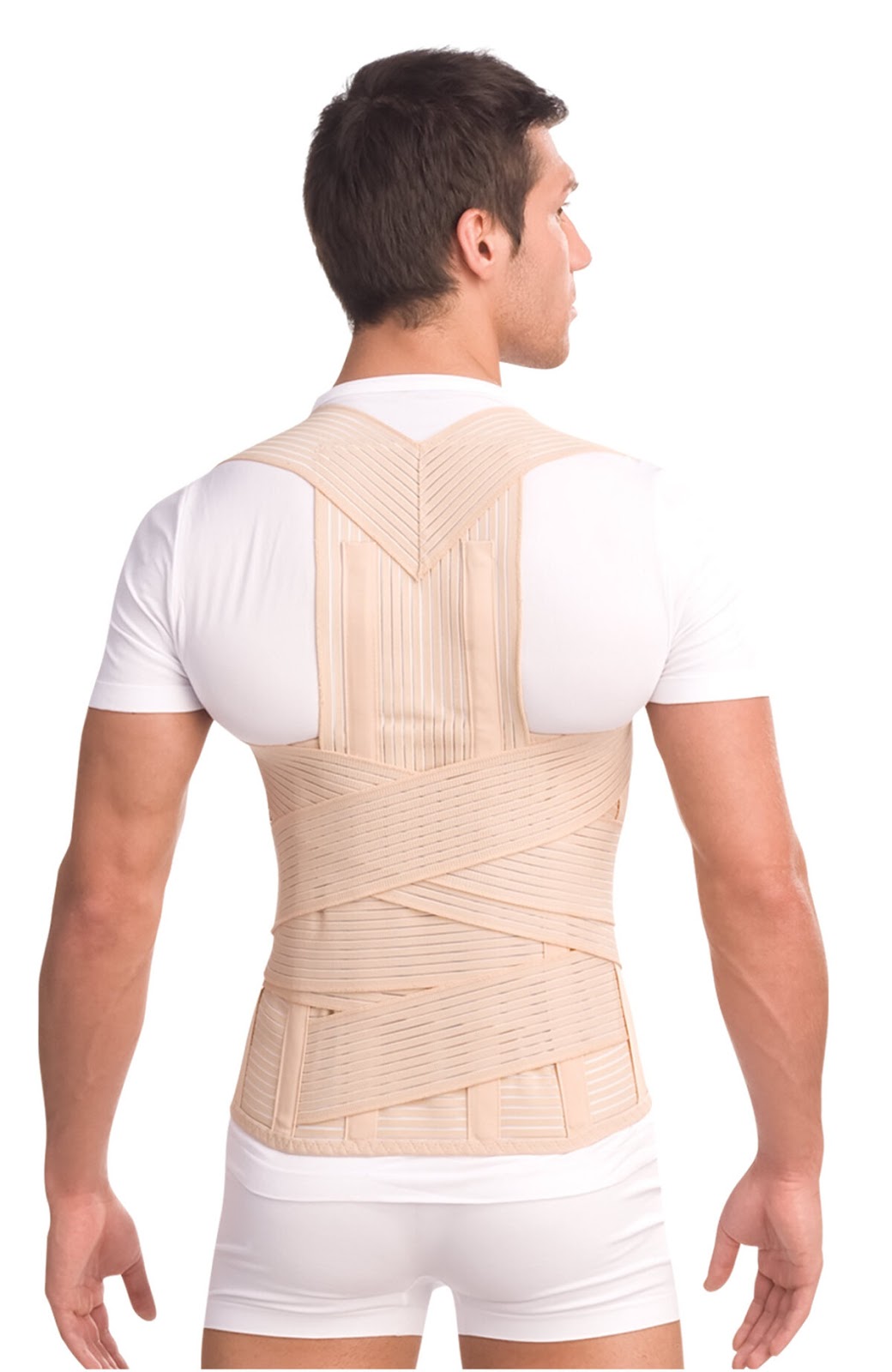
Степень фиксации — вторая характеристика: чем серьёзнее проблема и сильнее болевой синдром, тем лучше должна быть фиксация. Корсеты бывают мягкими — со средней фиксацией, полужёсткими — с сильной фиксацией и жёсткими — с полной фиксацией. Встречается и так называемая регулируемая фиксация, когда гибкие рёбра жёсткости в спинке корсета заменяют на негибкие металлические.
Верхнегрудной и грудопоясничные корсеты иногда назначают для коррекции осанки. К грудопоясничной разновидности относятся также гиперэкстензионные модели — их используют, когда нужно перенести нагрузку с позвонков и в случаях травм, связанных с позвонками. Их назначает только врач. Самостоятельно можно подобрать только мягкие или полужёсткие корсеты.Корсеты отличаются по участкам, которые они фиксируют, и степени жёсткости фиксации

На какие категории делятся корсеты по степени поддержки
Первая категория мягких корсетов подходит для профилактики болей при нагрузках — например, если приходится поднимать тяжести или работать в огороде. Мышцы спины, которые не натренированы специально, не приспособлены к таким видам работ.
Мягкий корсет с гибкими рёбрами жёсткости ограничит резкие повороты, которые могут вызвать боль, и поддержит мышцы спины.
Полужёсткий корсет с металлическими рёбрами будет неудобен — он мешает наклоняться и поворачиваться. Он нужен в случаях, когда проблема очевидна и боль уже возникла.
Ещё одна отдельная категория корсетов — модели с согревающим эффектом, которые чаще всего сделаны из неопрена. Тепловое воздействие стимулирует кровообращение и питание тканей, однако у него есть противопоказания, например острые воспалительные процессы и опухоли.
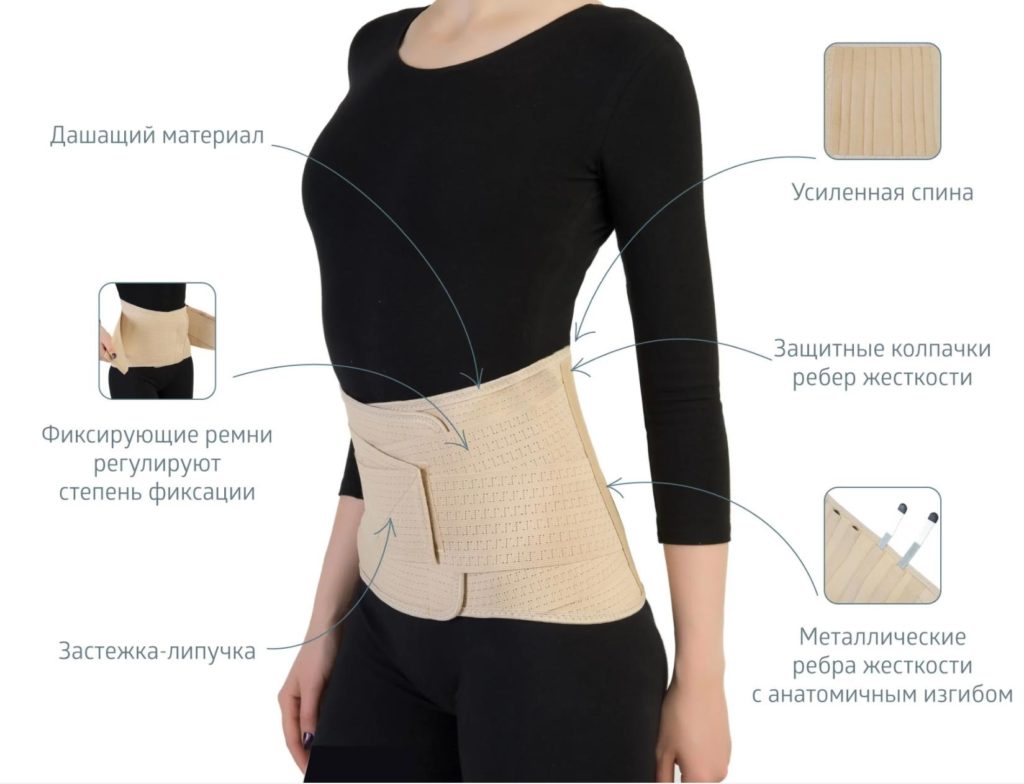
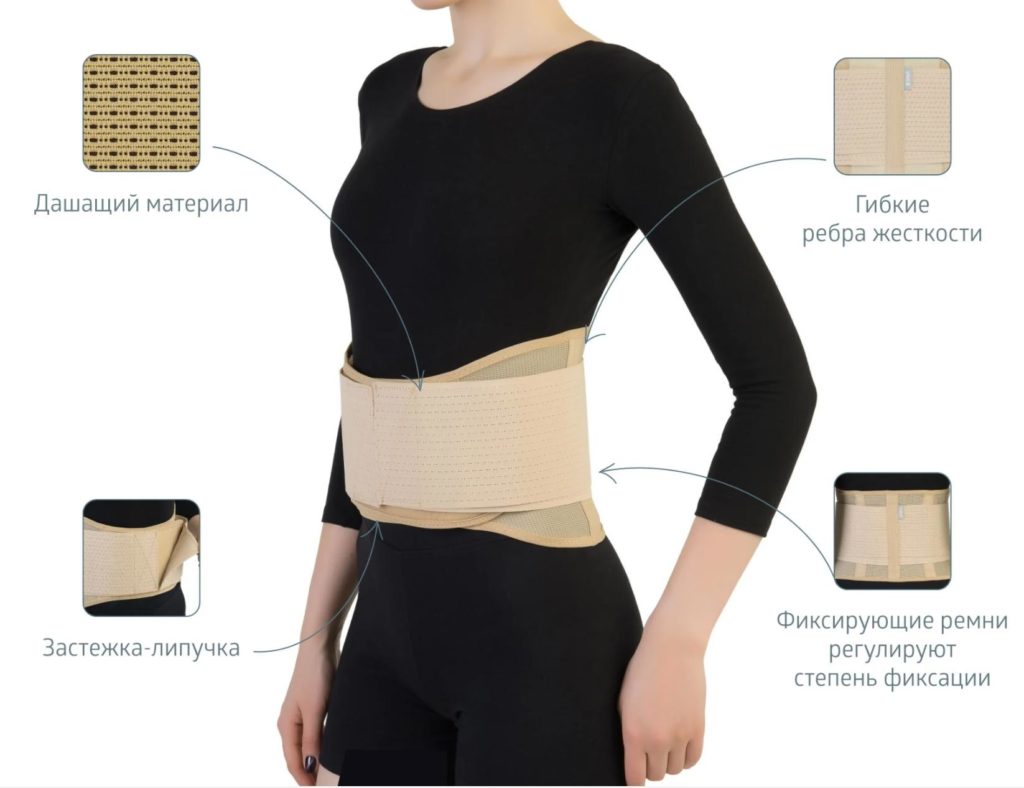
Зачем нужны рёбра жёсткости и фиксирующие ремни
Рёбра жёсткости — важная деталь многих корсетов. Они усиливают поддержку и сохраняют форму корсета так, что он не скатывается и не сминается. Обеспечивают анатомичную посадку: изделие должно правильно повторить изгибы позвоночника и обеспечить комфорт. Могут быть гибкими или жёсткими — гибкие рёбра используются в мягких моделях.
От количества и расположения жёстких рёбер в модели корсета зависит степень его фиксации. Если их много, и они расположены на спинке, по бокам и даже впереди, корсет будет жёстче. Если только на спинке — мягче.
Часто в конструкцию корсетов добавляют фиксирующие ремни — они позволяют добиться лучшего прилегания корсета, отрегулировать степень воздействия и ограничить движения в позвоночнике, чтобы предупредить резкие боли в спине. Застёжки-липучки тоже помогают регулировать корсет под индивидуальные особенности и размеры.
Почему важен материал и детали
Качественный современный корсет — сложная конструкция, которая должна работать несколько месяцев: обеспечивать заданный уровень поддержки и при этом быть удобной для того, кто её носит. Иначе лечебного эффекта не будет.
Полностью натуральные материалы, например хлопок, не подходят для таких задач, поэтому корсеты создают из технологичных смесовых тканей. В идеале материалы должны быть гипоаллергенными и дышащими, чтобы кожа под ними не потела и не раздражалась.
Важны детали: дышащие свойства материала, окантовка краёв, застёжки-липучки, которые не травмируют кожу. Рёбра жёсткости должны быть покрыты защитным материалом, чтобы не давили на тело и не протирали ткань.
Как определить удобство корсета
Нельзя однозначно сказать, какой корсет лучше — главное, чтобы в нём было комфортно.
Если в корсете совсем не получается двигаться, появляется риск атрофии мышц, потому что вместо них будет работать корсет. Это плохо: задача корсета — поддержать мышцы в трудный период, но не полностью их заменить. Поэтому в правильно подобранном корсете нужен баланс между возможностью двигаться и защитой от боли — она сигнализирует, что что-то пошло не так.
Иногда есть смысл приобрести два корсета — полужёсткий на случай обострения и мягкий — для профилактики появления боли при нагрузках. Мягкий корсет поможет умеренно заниматься спортом и подкачивать мышцы, чтобы укрепить спину и избежать проблем.
Большое значение имеет размер корсета: обычно нужно изучать рекомендации для конкретной модели и по возможности примерять изделие.
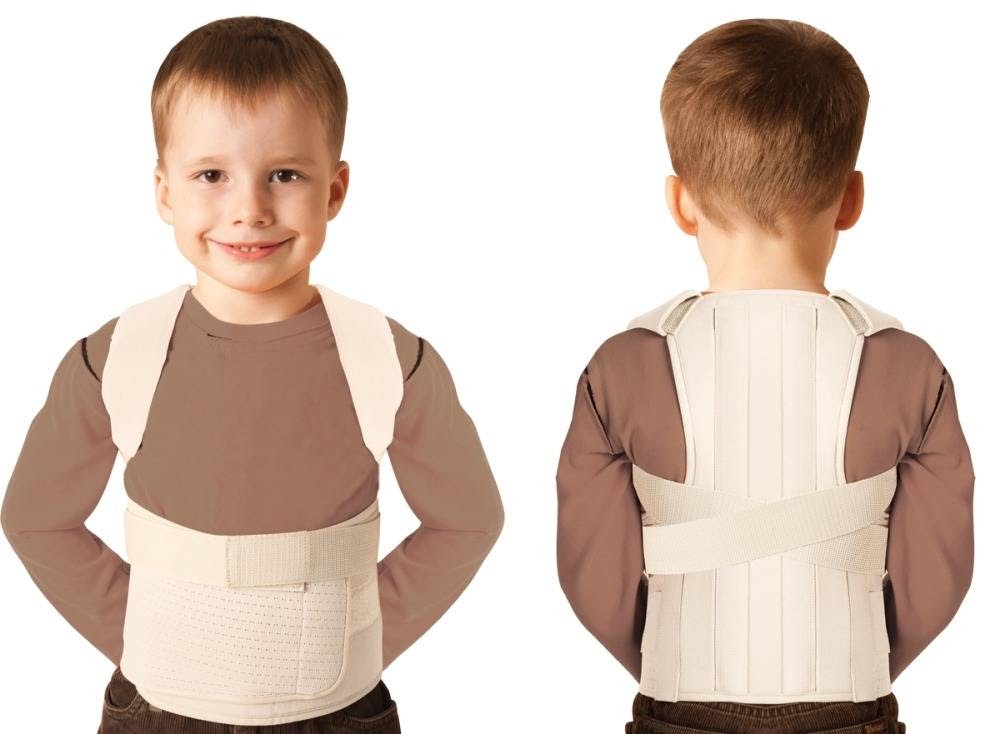
Важно: нельзя самостоятельно подбирать ортопедические корсеты для детей. Они растут, а их организм и фигура формируются, поэтому любые детские ортопедические изделия нужно покупать только по назначению врача.
Реабилитация после удаления грыжи
Операция – радикальный метод лечения грыжи позвоночника, но на ней восстановление здоровья не завершается. Определяющим моментом в терапии этого заболевания является реабилитационный период. В этой статье мы расскажем, что делать для быстрого восстановления, а также почему реабилитация после операции по удалению грыжи позвоночника должна проходить под присмотром специалиста.
Цели и задачи реабилитации
Сильная боль в спине появляется при грыже, когда хрящевой диск, соединяющий позвонки, разрушается. Из него выходит ядро, которое пережимает нервы, идущие от головного мозга к разным частям тела. Из-за боли человек не может поднять руку, наклониться, повернуть шею. Иногда она настолько сильна, что обычное лечение грыжи не помогает, нужна операция.
Выделяют 2 типа хирургического вмешательства по удалению грыжи позвоночника:
После дискоэктомии болевой синдром, спровоцированный защемлением спинного мозга и его корешков, исчезает быстро. Также устраняются причины, которые вызвали проблемы с движением, наклонами.
Врач разрабатывает действия, последовательное выполнение которых помогает решить такие задачи:
Что будет, если не пройти реабилитацию
Если проигнорировать реабилитационный период, ткани срастутся неправильно, что снизит эффективность операции по удалению грыжи. Мышцы и связки останутся неразработанными, что плохо отразится на гибкости, способности выдерживать нагрузку. Результат – рецидив позвоночной грыжи, возвращение дискомфорта.
Этапы реабилитации
Условно реабилитацию делят на 3 этапа.
1 этап – начальный
Ранний, начальный этап длится первые 15 суток. После операции по удалению грыжи позвоночника реабилитация предусматривает прием антибиотиков, НПВС (нестероидных противовоспалительных препаратов), успокаивающих, седативных средств, так как больной ощущает дискомфорт в спине. В течение недели он стихает. Регулярно проводится антисептическая обработка швов, чтобы предупредить воспаление.
Медикаментозное лечение направлено на:
Что нельзя делать
Сразу после операции организм слаб, любое резкое движение может спровоцировать расхождение швов и осложнения. Поэтому многие действия на раннем этапе запрещены, в том числе:
Если нет осложнений, после снятия швов (7-10 день) пациента выписывают из больницы и дают список рекомендаций, где указано, что можно и нельзя делать в течение года после удаления грыжи. Дополнительно согласовывают следующий визит к реабилитологу.
2 этап – восстановительный
Реадаптация (восстановительный этап) длится 3-8 недели.Во время второго периода реабилитации после операции по удалению грыжи больной уже находится дома, лекарства принимает при необходимости. Основные действия направлены на ускорение заживления, разработку мышц спины. Чтоб добиться этих эффектов, назначается:
Во время движений, физических упражнений пациент должен продолжать использовать корсет или воротник, который снимет нагрузку с больной спины.
На 4-6 неделе после удаления грыжи врач разрешает «сидеть». Это тоже нужно делать «правильно»: сначала можно лишь присаживаться на край стула, стараясь не перегружать копчик. Колени должны быть ниже таза. Подниматься надо, держась за подлокотники стула.
Что нельзя делать
Под запретом остается спорт, велосипед, резкие движения, массаж, баня, сауна. Тем не менее, надо делать упражнения ЛФК, ходить не меньше 20 мин. в день с перерывами. Нельзя стоять и сидеть больше 20 минут. Периодически разгружайте позвоночник, отдыхайте лежа по 20-30 минут.
3 этап – поздний
С 9 недели после операции по удалению межпозвоночной грыжи начинается поздний этап – интенсивная физическая реабилитация. Она предусматривает:
Что нельзя делать
В поздний период реабилитации человек не чувствует боли, но надо помнить об ограничениях. Остаются под запретом:
Запрещены прыжки, долгие поездки в машине. Нельзя долго сидеть или стоять (например, в офисе). Периодически вставайте, двигайтесь. Если на улице холодно, идет дождь, надевайте утепляющий пояс. Долго корсет носить нельзя, чтобы не атрофировались длинные мышцы спины.
Сроки реабилитации
Программу реабилитации составляют сразу по окончании хирургического вмешательства. Первые шаги пациенты должны сделать через 1-2 дня. Срок реабилитации – от 4 месяцев. Он зависит от:
Что включает в себя реабилитация
Качественная реабилитация – это комплекс мер, каждая из которых направлена на улучшение здоровья пациента. Подбираются они индивидуально. Чтобы добиться нужного эффекта, все действия должны проходить под строгим контролем врача. Рекомендациям медика надо следовать неукоснительно.
Медикаментозная терапия
Чтобы убрать боль, отек после операции в шейном, поясничном, грудном отделах, врач назначает:
Курс медикаментозной терапии подбирается врачом. Нельзя самостоятельно снижать или увеличивать дозировку, сокращать курс реабилитации после удаления грыжи. По мере заживления надобность в антибиотиках, НПВП, анальгетиках отпадает. На 10-ый день после удаления грыжи антибиотики отменяют, если нет бактериальных осложнений.
Анальгетики, НПВП принимают до исчезновения боли. Хондопротекторы и витаминные комплексы, которые укрепляют кости, суставы, можно применять курсами до конца жизни.
ЛФК и гимнастика
Цель ЛФК – восстановить потерянные функции позвоночника. Упражнения укрепляют мышцы спины, делают связки гибче, не травмируя и не перегружая их. Они улучшают кровоток, а вместе с ним – поставки питательных веществ к поврежденному диску, что ускоряет регенерацию тканей.
Чтоб добиться нужного эффекта, комплекс упражнений должен подбирать врач с учетом возраста, здоровья, веса, физических возможностей пациента. Любые попытки самостоятельно скорректировать ЛФК, без консультации с реабилитологом, могут спровоцировать обострение грыжи.
Выполняя упражнения, помните о таких правилах:
Лучшие упражнения
Сразу после операции по удалению межпозвоночной грыжи врач назначает щадящий комплекс ЛФК. Упражнения делают из положения лежа на спине:
Со временем комплекс усложняют. Врач дает более сложные упражнения на растяжку, укрепление мышечной ткани. В зависимости от ситуации, каждое действие надо делать от 4 до 10 (не больше) раз:
Какие типы межпозвоночных грыж сложнее всего лечатся
Рекомендации для больных, перенесших операцию по удалению грыжи межпозвонкового диска
Рекомендации для больных, перенесших операцию по удалению грыжи межпозвонкового диска
Процесс реабилитации занимает от 3 месяцев до 1 года после операции в зависимости от ее сложности. После 6 месяцев пациентам рекомендуется продолжать занятия на реабилитационном оборудовании под контролем врача ЛФК или инструктора с целью профилактики рецидива грыжи межпозвонкового диска, для чего индивидуально подбирается комплекс упражнений для создания мышечного корсета и улучшения кровообращения в проблемных зонах.
Восстановительный период проходит под наблюдением врача невролога, который назначает курс медикаментозной терапии, рекомендует консультации других специалистов для более эффективного лечения.
Ранний реабилитационный период (от 1-ого до 3-х месяцев).
Как только пациенту разрешено ходить, он должен проконсультироваться с врачом ЛФК относительно сроков назначения и комплекса лечебной физкультуры, которые зависят от объёма и характера оперативного вмешательства, а также послеоперационных осложнений. Через месяц после неосложненной операции показаны занятия в гимнастическом зале (не в тренажёрном!) под контролем врача ЛФК, без становых нагрузок. Полезно плавание на животе.
Через месяц после операции в неосложненных случаях можно приступать к работе (вопрос о сроках и конкретно выполняемой работе решается в каждом случае индивидуально с лечащим врачом).
Поздний реабилитационный период (3-6 месяцев).
В этот период можно осторожно под контролем врача ЛФК начинать формирование мышечного корсета, занимаясь упражнениями на укрепление мышц спины.
После 6 месяцев и не реже 2-х раз в год рекомендуется проходить курс массажа, физиотерапии и щадящей мануальной терапии на все отделы позвоночника.
Здоровый образ жизни, отказ от курения, регулярные занятия в гимнастическом зале, плавание, баня, ограничение поднятия тяжестей значительно уменьшают риск развития грыж межпозвонковых дисков.
Для профилактики боли в спине следует избегать: стрессов, переохлаждений, длительного монотонного труда в вынужденной позе, поднятие тяжестей, резких движений на холодные, не разогретые мышцы, появления избыточного веса тела.
Кроме того, на любом этапе реабилитации можно включить в комплекс реабилитационных мероприятий иглорефлексотерапию и физиотерапию.
Рекомендуемый комплекс упражнений (через месяц после операции)
Упражнение 1. Лечь на спину. Медленно согнуть ноги в коленях и прижать к груди, почувствовать напряжение в ягодичных мышцах. Расслабить ягодичные мышцы. Держать ноги согнутыми в течение 45-60 секунд, затем медленно их выпрямить.
Упражнение 2. Лечь на спину, ноги согнуть в коленях, руки на полу в разные стороны. Приподнять таз над полом и удерживать в течение 10-15 секунд. Довести время удерживания до 60 секунд.
Упражнение 3. Лечь на спину, руки за голову, ноги согнуты в коленях. Ноги поочередно поворачивайте сначала в правую, затем в левую сторону, касаясь коленом пола; верхняя часть тела остается в горизонтальном положении. Удерживать ноги в повернутом положении до 60 секунд.
Упражнение 4. Лечь на спину, ноги согнуть в коленях, руки скрестить на груди, подбородок прижать к груди. Напрягая мышцы брюшного пресса, согнуться вперед и удерживаться в таком положении 10 секунд, затем расслабиться. Повторить от 10 до 15 раз, постепенно увеличивая число повторений.
Упражнение 5. Исходное положение на руках и согнутых в коленях ногах. Одновременно левую ногу и правую руку вытягивать горизонтально и зафиксироваться в таком положении от 10 до 60 секунд. Повторить, поднимая правую руку и левую ногу.
Упражнение 6. Исходное положение: лежа на животе, руки согнуты в локтевых суставах, лежат около головы. Выпрямляя руки, поднимите верхнюю часть тела и голову вверх, прогнувшись в поясничной области, при этом бедра не отрывайте от пола. Удерживайтесь в таком положении в течение 10 секунд. Опуститесь на пол и расслабьтесь.
Упражнение 7. Исходное положение лежа на животе, кисти рук под подбородком. Медленно, невысоко, поднимайте прямую ногу вверх, не отрывая таза от пола. Медленно опустите ногу и повторите с другой ногой.
Упражнение 8. Исходное положение: встаньте на одну ногу, вторую, выпрямленную, положите на стул. Наклоняясь вперед, сгибайте в колене ногу, лежащую на стуле, и удерживайтесь в таком положении в течение 30-45 секунд. Выпрямитесь и вернитесь в исходное положение.