сколько дней надо пить супрастинекс
ТОП препаратов от аллергии (антигистаминные)
Аллергия – это чрезмерная реакция иммунной системы при контакте с фактически безвредным, чужеродным для организма веществом. Иммунная система способна к обучению и обычно очень хорошо знает, какие инородные вещества вредны, а какие нет. Но у некоторых категорий людей необходимая функция не работает должным образом.
Вместо того чтобы игнорировать безвредный посторонний материал, организм мобилизует свои защитные силы при аллергии. Симптомы, такие как отекшие слизистые оболочки, зуд, одышка являются возможными последствиями иммунной реакции. Сами триггерные вещества (аллергены) не наносят прямого вреда.
Лучшее средство от аллергии может подобрать только врач после проведения комплексного обследования. Специалист учитывает противопоказания и индивидуальные особенности организма пациента.
Разновидности аллергии
С сенной лихорадкой сталкиваются многие люди. Выражается аллергия на пыльцу растений в появлении насморка, заложенности носа, сильного чихания и покраснения глаз. Поскольку растения цветут в определенное время года, сенная лихорадка обычно является сезонной аллергией. Нередко она сочетается к перекрестным реакциям с пищевыми аллергенами.
Пищевая аллергия возникает на некоторые белки, получаемые с пищей. Типичными симптомами являются: отек лица, рук или ног, диарея и рвота.
Аллергия на домашних животных обусловлена реакцией организма человека на пот, слюну, шерсть, мочу или фекалии питомца. Проявляются симптомы в виде насморка. В некоторых случаях может развиться астма или возникнуть анафилактическая реакция.
Классификация препаратов от аллергии
На рынке медпрепаратов существует несколько различных типов лекарств от аллергии, которые соответствуют предпочтениям и потребностям каждого человека. Лучшее средство может подобрать лечащий врач после постановки диагноза.
Основным отличием и преимуществом препаратов II поколения является незначительное влияние на центральную нервную систему. Медленные реакции и сонливость развиваются гораздо реже, только при нарушении дозировки, индивидуальной повышенной чувствительности к действующему веществу. Кроме того, они оказывают меньшее негативное воздействие на желудочно-кишечный тракт и ткани сердца. Недостатками являются высокая стоимость и невозможность применения при патологиях почек.
Симптомы аллергии
Причины аллергии
При аллергии иммунная система реагирует на определенные аллергены гиперчувствительным образом (сенсибилизация). При этом часто, казалось бы, безвредные вещества вызывают бурные реакции. В течение жизни организм человека развивает иммунитет к некоторым антигенам из окружающей среды. Это могут быть, например, вирусы или бактерии. При соприкосновении с ними, лейкоциты вырабатывают необходимые антитела. Так возникает защитная реакция и антигены уничтожаются. У аллергиков что-то идет не так в этом процессе. Неопасное вещество оценивается иммунной системой как опасное.
По отношению к аллергенам происходит сенсибилизация организма. Причиной этого являются антитела, которых было произведено слишком много. Из-за высвобожденного гистамина возникают перечисленные выше симптомы.
Рейтинг препаратов от аллергии
В настоящее время с этой проблемой сталкиваются люди всех возрастов, не только весной и летом, когда начинается цветение растений, но и круглый год (в зависимости от причины). Поэтому вопрос выбора противоаллергических препаратов не теряет актуальности.
Предлагаем список лучших средств от аллергии на сегодняшний день, который основан на безопасности, эффективности и соотношении цена-качество:
№1 – «Супрастин» (EGIS Pharmaceuticals, Венгрия).
По сравнению с аналогами обладает небольшим количеством противопоказаний и негативного воздействия. Долго не остается в крови, выводится почками. Вызывает сонливость, седацию. Лучшее средство от аллергии на сегодняшний день хорошо справляется с ангионевротическим отеком, атопическим дерматитом, аллергическим конъюнктивитом и крапивницей. Выпускается в форме таблеток и раствора для инъекций.
Производитель: EGIS Pharmaceuticals [ЭГИС Фармасьютикалс], Венгрия
№2 – «Цетрин» (Dr. Reddy’s Laboratories, Индия).
Признанный лидер III поколения. Не вызывает сонливости, торможения реакций и рефлексов, не приводит к ухудшению зрения, не нарушает функции сердца, почек и печени.
Производитель: Dr. Reddy’s Laboratories [Доктор Реддис Лабораторис], Индия
№3 – «Назонекс» (Schering-Plough, Бельгия).
Глюкокортикостероид является лучшим лекарством от аллергии местного действия. Назальный спрей обладает противоаллергическим и противовоспалительным действием.
Производитель: Schering-Plough [Шеринг-Плау], Бельгия
№4 – «Эриус» (Bayer, Бельгия).
Таблетки разработаны на основе дезлоратадина. Лучшее антигистаминное средство отличается длительным эффектом (24 ч), не оказывая негативного воздействия на центральную нервную систему. Назначается для лечения аллергического ринита и крапивницы.
Производитель: Bayer [Байер], Бельгия
№5 – «Кларитин» (Bayer, США).
Можно использовать с первого года жизни. Быстро устраняет бронхоспазмы, ларингоспазмы, отеки и зуд. Выпускается в таблетированной форме по 10 и 30 шт. в упаковке. Действовать начинает через 30 минут после приема внутрь.
Производитель: Bayer [Байер], США
№6 – «Кестин» (Almiral S.A, Испания).
Разработан на основе эбастина. Блокатор рецепторов Н1-гистамина назначается при крапивнице, аллергическом конъюнктивите и рините. Это лучшие таблетки от аллергии, т. к. побочные реакции при правильном дозировании возникают крайне редко.
Производитель: Almirall S.A., Испания
№7 – «Тавегил» (Famar, Италия).
Используется в комплексной терапии для лечения анафилактического шока и псевдоаллергических реакций. Эффективно устраняет кожный зуд, риниты, крапивницу и дерматит.
Производитель: Famar [Фамар], Италия
№8 – «Лоратадин» (Вертекс, Россия).
Один из лучших препаратов от аллергии, который эффективно справляется с симптомами конъюнктивита, ринита и отека Квинке. Назначается от укусов насекомых и при зудящих дерматозах.
Производитель: Вертекс, Россия
№9 – «Зодак» (Zentiva, Чешская Республика).
Таблетки разработаны на основе цетиризина гидрохлорида. Назначается взрослым и детям с 6-летнего возраста. Рекомендуется запивать большим количеством воды.
Производитель: Zentiva [Зентива], Чешская Республика
№10 – «Зиртек» (UCB Pharma, Италия).
Таблетки содержат такое активнее вещество, как цетиризина гидрохлорид. Предотвращает появление и облегчает течение аллергических реакций. Обладает антиэкссудативным и противозудным действием.
Производитель: UCB Pharma [ЮСБ Фарма], Италия
№11 – «Аллегра» (Sanofi Aventis, Франция).
Содержит фексофенадина гидрохлорид. Обладает селективной антагонистической активностью. Широко используется для лечения сезонных аллергических ринитов и крапивницы.
Производитель: Sanofi Aventis [Санофи-Авентис], Франция
№12 – «Фенистил» (Novartis Pharma, Швейцария).
Гель для наружного применения на основе диметиндена малеата. Способствует снижению проницаемости капилляров, которая имеет связь с аллергическими реакциями. Снимает раздражение и зуд. Эффективен при реакции на шерсть животных, растения, химические вещества, холод, солнце, продукты питания.
Производитель: Novartis Pharma [Новартис Фарма], Швейцария
№13 – «Фексофаст» (Micro Labs, Индия).
Содержит фексофенадин. Результат наступает через час после приема. Назначается для купирования симптомов, вызванных аллергическим ринитом и крапивницей.
Производитель: Micro Labs [Микро Лабс], Индия
Когда обратиться к врачу?
Если у вас острая аллергическая реакция, которая сопровождается внезапным опуханием лица, затрудненным дыханием, сильным внезапным приступом кашля, нужно немедленно вызвать скорую.
Чтобы выбрать наиболее эффективные лекарства от аллергии и избежать проблем, необходимо обратиться за помощью к специалисту. Даже безрецептурные лекарства имеют побочные эффекты, и некоторые из них могут вызвать проблемы в сочетании с другими препаратами.
Проявления аллергии, как правило, причиняют много дискомфорта, значительно снижая качество жизни. Сегодня существует множество лекарственных препаратов, способных в полной мере облегчить симптомы. Есть возможность подобрать для себя эффективное лекарство, которое поможет чувствовать себя лучше.
Если не происходит улучшения, следует обязательно сообщить об этом лечащему врачу, который на профессиональном уровне поможет подобрать другой препарат. Информация в данной статье размещена исключительно в ознакомительных целях. Прием любого лекарственного средства должен быть согласован с лечащим врачом.
Терапия острых аллергических состояний на догоспитальном этапе
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими заболеваниями страдает в среднем около 10% населения земного шара. Особую тревогу вызывают данные ННПО скорой медицинской помощи, согласно которым за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%.
Основные причины возникновения и патогенез
Патогенез аллергических реакций на сегодняшний день достаточно полно изучен и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. Центральная роль в реализации иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при укусах насекомых. Лекарственная аллергия чаще всего развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, в настоящее время возросло число случаев развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
С точки зрения определения объема необходимой лекарственной терапии на догоспитальном этапе оказания помощи и оценки прогноза острые аллергические заболевания можно подразделить на легкие (аллергический ринит — круглогодичный или сезонный, аллергический конъюнктивит — круглогодичный или сезонный, крапивница), средней тяжести и тяжелые (генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок). Классификация и клиническая картина острых аллергических заболеваний представлены в табл. 1.
При анализе клинической картины аллергической реакции врач СМП должен получить ответы на следующие вопросы (табл. 2).
При начальном осмотре на догоспитальном этапе следует оценить наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отека Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного отмечаются стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как угрожающее жизни.
Лечение острых аллергических заболеваний
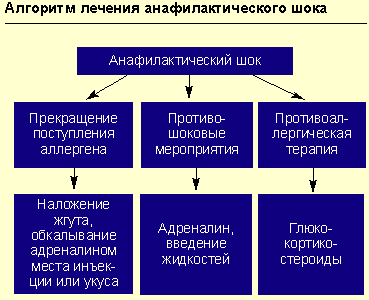
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по следующим направлениям:
Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами).
Введение антигистаминных препаратов (блокаторов Н1-гистаминовых рецепторов) показано при аллергическом рините, аллергическом конъюнктивите, крапивнице. Выделяют классические антигистаминные препараты (например, супрастин, димедрол) и препараты нового поколения (семпрекс, телфаст, кларотадин и др.). Необходимо отметить, что для классических антигистаминных препаратов в отличие от препаратов нового поколения характерно короткое время воздействия при относительно быстром наступлении клинического эффекта; многие из этих средств выпускаются в парентеральных формах. Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика семпрекса не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии. Эти препараты обладают длительным воздействием и предназначаются для приема внутрь.
При анафилактическом шоке и при отеке Квинке (в последнем случае — препарат выбора) внутривенно вводится преднизолон (взрослым — 60-150 мг, детям — из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан в дозе 1-2 мл внутримышечно), состоящий из динатрия фосфата (обеспечивает быстрое достижение эффекта) и дипропионата бетаметазона (обусловливает пролонгированное действие). Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будесонид). При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (семпрекс, кларитин, кларотадин) с глюкокортикостероидами (ГКС).
Побочные эффекты системных ГКС — артериальная гипертензия, повышенное возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС — осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз — атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12-перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Симптоматическая терапия.
При развитии бронхоспазма показано ингаляционное введение b2-агонистов и других бронхолитических и противовоспалительных препаратов (беродуала, атровента, вентолина, пульмикорта) через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия — 500-1000 мл, стабизола — 500 мл, полиглюкина — 400 мл). Применение вазопрессорных аминов (допамина — 400 мг на 500 мл 5%-ной глюкозы, норадреналина — 0,2-2 мл на 500 мл 5%-ного раствора глюкозы, доза титруется до достижения уровня систолического давления 90 мм рт. ст.) возможно только после восполнения ОЦК. При брадикардии допускается введение атропина в дозе 0,3-0,5 мг подкожно (при необходимости инъекцию повторяют каждые 10 мин). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
Противошоковые мероприятия (см. рисунок).
При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть (при наличии съемных зубных протезов их нужно удалить).
Адреналин вводят подкожно в дозе 0,1-0,5 мл 0,1%-ного раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 мин в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение адреналина. При этом 1 мл 0,1%-ного раствора адреналина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в минуту). При необходимости скорость может быть увеличена до 2-10 мкг/мин. Внутривенное введение адреналина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт. ст. у взрослых и более 50 мм рт. ст. у детей).
Побочные эффекты адреналина — головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также случаи развития некрозов тканей при повторном подкожном введении адреналина в одно и то же место вследствие местного сужения сосудов. Противопоказания — артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; неанафилактический шок; беременность. Однако даже при этих заболеваниях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Типичные ошибки, допускаемые на догоспитальном этапе
Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения, и на догоспитальном этапе это лишь приводит к неоправданной потере времени; использование дипразина (пипольфена) опасно усугублением гипотонии. Использование таких препаратов, как глюконат кальция, хлористый кальций, вообще не показано при острых аллергических заболеваниях. Ошибочным следует считать также позднее назначение ГКС, необоснованное применение малых доз ГКС, отказ от использования топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
Показания к госпитализации
Пациенты с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы.
А. Л. Верткин, доктор медицинских наук, профессор
А. В. Тополянский, кандидат медицинских наук
Нарушения обоняния при COVID-19: обзор медикаментозных вариантов лечения
Как восстановить обоняние у пациентов при COVID-19? Эффективность применяемых методов в мировой практике. Обзор распространенности нарушений обоняния при COVID-19. Лекарственные и не лекарственные методы во врачебной практике, восстанавливающие обоняние.
Как восстановить обоняние у пациентов при COVID-19? Эффективность применяемых методов в мировой практике. Обзор распространенности нарушений обоняния при COVID-19. Лекарственные и не лекарственные методы во врачебной практике, восстанавливающие обоняние.
При COVID-19, помимо общих симптомов (кашель, лихорадка и усталость), во всех странах сообщают об увеличении числа пациентов с потерей обоняния и вкуса. Изменения восприятия запахов отмечалось ранее и при других вирусных инфекциях (парагриппе, риновирусе, атипичной пневмонии и др.), но с намного меньшей частотой, чем у заражённых SARS-CoV-2. Патофизиология постинфекционной потери обоняния в настоящий момент рассматривается в многочисленных отечественных и зарубежных обзорах.
Вопрос о том, как восстановить обоняние, стоит довольно остро, так как во всем мире ежедневно возрастает количество людей с коронавирусной инфекцией COVID-19, а следовательно, и с данным симптомом. Дело в том, что обонятельная дисфункция влияет на качество жизни. Люди с потерей обоняния сталкиваются с проблемами при приготовлении пищи, определения ее свежести. Часто изменяется пищевое поведение – наблюдается снижение аппетита вплоть до безразличия к еде. Обонятельная дисфункция ассоциирована с множественными сопутствующими заболеваниями, включая депрессию, нарушение когнитивных функций и снижение питания. Вернуть обоняние необходимо также для предупреждения об опасностях в повседневной жизни: запахи газа, дыма, гари, кислот, щелочей и спиртов зачастую являются первым сигналом, который позволяет человеку сохранить жизнь и здоровье. 2
Терминология, применимая к изменениям обоняния:
Расстройства идентификации (дизосмия):
Распространенность нарушений обоняния при COVID-19
20 ноября 2020 г Jeyasakthy Saniasiaya и Md Asiful Islam опубликован метаанализ 27 492 пациентов «Распространенность обонятельной дисфункции при коронавирусной болезни 2019 (COVID? 19)».
В целом распространенность данного симптома у пациентов с COVID-19 составила 47,85%. Из анализа подгрупп выявлена обонятельная дисфункция у 54,40% европейских, 51,11% североамериканских, 31,39% азиатских и 10,71% австралийских пациентов с COVID-19. Кроме того, аносмия, гипосмия и дизосмия наблюдались у 35,39%, 36,15% и 2,53% пациентов с COVID-19 соответственно. Интересно, что обонятельная дисфункция была выше у нетяжелых пациентов по сравнению с тяжелыми пациентами с COVID-19 (47,48% против 9,02%).[4]
Обзор вариантов лечения с рекомендациями
В августе 2020 г Hura N, Xie DX, Choby GW опубликовали научно обоснованный обзор с рекомендациями «Лечение поствирусной обонятельной дисфункции» [5], резюмирующий данные по целесообразности применения различных средств, восстанавливающих обоняние. Оценка рекомендаций включала совокупную степень доказательности (от A до D). Цель рекомендаций заключалась в том, чтобы сопоставить качество исследования с потенциальным балансом пользы и вреда при потере обоняния.
Системные стероиды (преднизолон, метилпреднизолон, бетаметазон)
Было проведено шесть исследований с целью восстановить обоняние с применением системных стероидов. Продолжительность наблюдения, обонятельного тестирования и дозирования системных стероидов широко варьировалась. В целом 4 исследования показали умеренную пользу от системных стероидов 9, в то время как дизайн других исследований не позволял сделать окончательные выводы о возможности вернуть обоняние с помощью данной категории средств. [10,11]
Резюме:
Местные стероиды
В четырех исследованиях оценивали эффект местных кортикостероидов, включая пропионат флутиказона, спрей беклометазона и инъекции дексаметазона или бетаметазона как средств, восстанавливающих обоняние. 14
Нестероидные местные препараты
3 исследования изучали цитрат натрия для интраназального введения при потере обоняния. Кроме того, в одном идентифицированном исследовании сравнивали интраназальный инсулин с солевым раствором плацебо. 18 Но поскольку это единичное пилотное исследование, нет достаточных доказательств для включения его в обоснованное резюме.
Интраназальный цитрат натрия
Нестероидные пероральные препараты
В качестве восстанавливающих обоняние препаратов также изучались пероральные средства: антибиотики, витамин А, альфа-липоевая кислота. Для данной группы характерно невысокое качество клинических исследований. Сульфат цинка имеет 3 исследования с лучшим дизайном – вывод по нему вынесен отдельно, хотя не было обнаружено значительной эффективности в восстановлении обоняния у пациентов, получавших сульфат цинка в различных схемах. 19
Антибиотики. В двух исследованиях оценивалась способность различных антибиотиков восстановить обоняние. В первом не было различий TDI между группой, получавшей миноциклин, и группой, получавшей плацебо. Во втором не было обнаружено общего улучшения показателей идентификации запахов после лечения, однако пациенты с потерей обоняния улучшили пороги обнаружения запаха после лечения. 23
Витамин А также не продемонстрировал однозначных результатов при применении с целью вернуть обоняние. Duncan et al. в 1962 г. сообщили об улучшении субъективной обонятельной функции. В двойном слепом рандомизированном плацебо-контролируемом исследовании Reden et al. сравнивали эффективность применения 10 000 МЕ витамина А в день в течение 3 месяцев и плацебо. В то время как показатели TDI значительно увеличились у всех пациентов, не было существенной разницы между группами плацебо и принимавшими витамин А. [24,25]
Альфа-липоевая кислота, обычно используемая для лечения диабетической невропатии, была исследована Hummel et al. в качестве средства, восстанавливающего обоняние. TDI улучшился после 4,5 месяцев приема альфа-липоевой кислоты 600 мг/ день, но не достиг минимальной клинически значимой разницы.[26]
Пероральные антибиотики, витамин А, альфа-липоевая кислота.
Пероральный сульфат цинка
Обонятельная тренировка
Обонятельная тренировка относится к методам, позволяющим восстановить обоняние без дополнительной лекарственной нагрузки на организм пациента. Эффективность обонятельной тренировки оценивали всего десять исследований. 33. В большинстве работ использовался протокол, включающий воздействие четырех запахов два раза в день в течение как минимум 12 недель.
В 4 исследованиях, сравнивающих обонятельную тренировку с отсутствием лечения, было обнаружено, что обонятельная тренировка дает статистически лучшие результаты и позволяет вернуть обоняние. [27,29,32,33]. Также исследователи пришли к выводу, что долгосрочные тренировки превосходят краткосрочные со значительно более высоким средним баллом TDI через 56 недель, хотя обе группы показали наибольшее улучшение обоняния в течение первых 16 недель. [33] Интересно, что чем короче продолжительность потери обоняния до начала лечения, тем выше эффект от восстанавливающих обоняние процедур. Damm et al. продемонстрировали больший эффект от обонятельной тренировки с запахами с высокой концентрацией по сравнению с запахами с низкой концентрацией у пациентов с длительностью ВОБЛ менее 12 месяцев. [30]
Poletti et al. провели проспективное псевдорандомизированное исследование, в котором пациенты, чтобы вернуть обоняние, проводили тренировки с использованием одорантов с низкой молекулярной массой ( 150 г / моль). В этом исследовании они пришли к выводу, что одоранты с высокой молекулярной массой превосходят пороговые значения по сравнению с одорантами с низкой молекулярной массой у пациентов с потерей обоняния.
Практические вопросы обонятельной тренировки
Для применения в обонятельной тренировке наиболее простыми и эффективными являются эфирные масла. Эфирные масла имеют высокую молекулярную массу и сложный химический состав: они содержат два или три основных компонента, преимущественно это терпены, терпеноиды и фенилпропаноиды.
При выборе эфирного масла для применения с целью вернуть обоняние важно обратить внимание на качество продукта. В продаже представлено большое количество суррогатных эфирных масел, представляющих собой растительное масло с небольшим процентом эфирного масла (нарушается условие высокой концентрации запаха) или искусственным ароматизатором с низкой молекулярной массой, которые не будут обладать достаточной эффективностью и не помогут восстановить обоняние.
Также открыт вопрос комплаентности тренировок – потеря обоняния и другие нарушения восприятия запахов при COVID-19 продолжаются после окончания изоляции пациентов, а проведение тренировок с применением 4 запахов у части пациентов, ввиду занятости и образа жизни, часто вызывает сложности, несмотря на желание вернуть обоняние.
Альтернативным решением, легко реализуемым в дороге или на работе, является применение одной смеси из эфирных масел. В России представлено «Масло Дыши» (АО «Аквион»), которое на 100% состоит только из эфирных масел. Доминирующими запахами в составе композиции являются мята и эвкалипт, что позволяет концентрироваться на идентификации именно этих двух ароматов поочередно в ходе тренировок, восстанавливающих обоняние, когда невозможно провести полноценное занятие с 4 маслами.
Отличительной особенностью «Масла Дыши» является высокий стандарт качества и безопасности: средство применяется для профилактики в комплексной терапии респираторных инфекций и ринитов у детей, по нему проведено более 11 клинических исследований (подробнее: https://clck.ru/SZWdc), подтвердивших высокий профиль безопасности и эффективность. Поставщиком сырья является немецкая компания Freu&Lau с европейским уровнем контроля качества. Для повышения комплаентности есть форма в виде пластыря на одежду, браслета на руку, спрея и масла с дозатором. https://clck.ru/SUpek
Обонятельная тренировка
В целом было выявлено, что обонятельная тренировка улучшает обонятельные функции во всех 10 исследованиях. Установлено, что более эффективно восстановить обоняние помогают более высокие концентрации и молекулярная масса запахов, более длительная продолжительность обонятельных тренировок и различные запахи, используемые для них. Чем меньший временной интервал между появлением нарушений обоняния и началом тренировок, тем лучший результат показывают процедуры. В качестве альтернативы при отказе от комплексных тренировок пациентами с потерей обоняния, можно рассмотреть вариант с применением Масла Дыши. Помимо обонятельной тренировки медицинские работники после оценки рисков могут предложить курс системных или местных стероидов в качестве средств, восстанавливающих обоняние.