сколько дней лежат в реанимации после шунтирования на сердце
Факторы, влияющие на длительность пребывания пациента в отделении реанимации и интенсивной терапии после операции коронарного шунтирования
ГБУЗ Московской области Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского, Москва
Представлены результаты исследования по выявлению предикторов длительного пребывания в отделении реанимации
и интенсивной терапии (ОРИТ) пациентов после перенесенного аортокоронарного шунтирования без подключения аппарата искусственного кровообращения. По данным настоящего исследования, факторами, достоверно влияющими на длительность пребывания в ОРИТ, являются повышение уровней глюкозы и лактата в венозной крови, тип применяемых шунтов, а также вид шунтирования. Разработка шкалы, позволяющей произвести количественную оценку показателей, влияющих на длительность лечения, позволит облегчить и объективизировать процесс принятия решений, а также оптимизировать процесс оказания медицинской помощи с целью получения наилучших результатов. Результаты проведенного исследования могут явиться шагом
к разработке научно-обоснованных программ оказания помощи пациентам со стабильным течением ишемической болезни сердца и внедрения новых алгоритмов ведения пациентов в практическое здравоохранение Московской области.
Ввиду высокой стоимости койко-дня, а также предупреждения развития внутрибольничной инфекции одним из актуальных в современном здравоохранении является вопрос сокращения длительности пребывания пациентов в стационаре, в том числе в отделениях реанимации и интенсивной терапии (ОРИТ) с сохранением качества оказываемой медицинской помощи. В связи с этим актуальным является поиск факторов, оказывающих влияние на длительность лечения. Выявление подобных факторов позволило бы оптимизировать подходы к терапии, обеспечивающие достижение более высоких клинических результатов в кратчайшие сроки и, как следствие, обеспечило бы более высокую клинико-экономическую эффективность применяемых при ведении пациентов медицинских технологий.
Порядок выделения групп пациентов при выборе тактики лечения должен основываться на анализе как клинической, так и экономической эффективности применяемых медицинских технологий с целью достижения оптимального соотношения качества проводимого лечения и затрат на ведение пациента.
Отсутствие инструментов, позволяющих прогнозировать длительность пребывания пациента в стационаре, в отдельных случаях затрудняет выбор тактики лечения пациента. Количественное выражение качественных показателей позволяет облегчить и объективизировать процесс принятия решений, а также оптимизировать процесс оказания медицинской помощи с целью получения наилучших результатов.
Цель исследования: разработка шкалы оценки риска увеличения длительности пребывания пациента в ОРИТ после перенесенного коронарного шунтирования (КШ) на основании факторов, влияющих на длительность такого пребывания.
Материал и методы
В исследование были включены 69 пациентов ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, которым проводилось КШ без использования аппарата искусственного кровообращения в 2014 г.
Для оценки практики ведения пациентов со стабильным течением ишемической болезни сердца в условиях стационара была разработана карта регистрации пациента. Карта включала четыре информационных блока по следующим разделам: 1) паспортная часть; 2) проведенное вмешательство; 3) информация о длительности пребывания в ОРИТ; 4) данные о количестве лабораторных и инструментальных исследований, а также величины показателей, полученных при исследованиях.
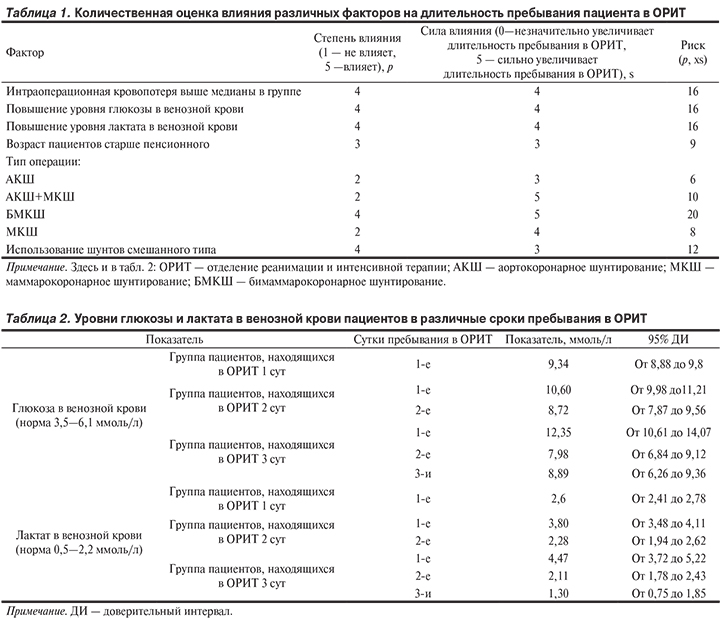
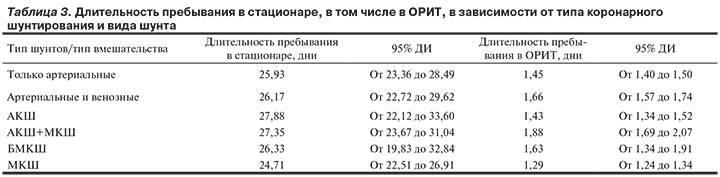
Средняя длительность пребывания больных в стационаре составила 26,03 дня при 95% доверительном интервале (ДИ) от 28,06 до 23,99 (р=0,05), средняя длительность пребывания в ОРИТ — 1,54 дня (при 95% ДИ от 1,55 до 1,52; р=0,05). Минимальная продолжительность пребывания составила 1 сут (62% пациентов), максимальная — 7 дней (1,4% пациентов).
Средний возраст пациентов в данной группе составил 62,58 года, средний возраст мужчин 62,87 года, женщин 61,17 года, доля пенсионеров 30%.
Распределение хирургических вмешательств: аортокоронарное шунтирование (АКШ) проведено в 20% случаев, АКШ+маммарокоронарное шунтирование (МКШ) — в 24%, бимаммарокоронарное шунтирование (БМКШ) и МКШ в 23 и 24% случаев соответственно. В 59% случаев при проведении вмешательств были использованы только артериальные шунты, в 4% случаев – исключительно венозные шунты, в 37% — их комбинация. Среднее число артериальных шунтов на пациента составило 2,45, венозных — 0,58. Доля пациентов с сахарным диабетом – 0,2.
Послеоперационный период
Пациент может оставаться в отделении реанимации или его можно перевести в специальную палату с телеметрией, где его состояние будет мониторироваться с помощью специального оборудования. После восстановления жидкостного баланса, удаляют катетер Фолея из мочевого пузыря.
Используется дистанционное мониторирование сердечной деятельности, продолжается медикаментозное обезболивание и антибиотикотерапия. Врач назначает диетическое питание и инструктирует пациента о физической активности (пациент должен начинать присаживаться на кровати и тянуться к стулу, постепенно увеличивая количество попыток).
Рекомендуется продолжать носить поддерживающие чулки. Сестринский персонал выполняет обтирание пациента.
На второй день после операции прекращается кислородная поддержка, а дыхательная гимнастика продолжается. Удаляются дренажные трубки из грудной клетки. Состояние пациента улучшается, однако продолжается мониторированиие параметров с помощью телеметрического оборудования.
Регистрируется вес пациента и продолжаются введения растворов и медикаментов. При необходимости пациенту продолжают обезболивание, а также выполняют все назначения врача. Пациент продолжает получать диетическое питание, и его уровень активности постепенно увеличивается. Ему разрешается аккуратно вставать, и с помощью ассистента передвигаться до ванной комнаты. Рекомендуется продолжать носить поддерживающие чулки, и даже начать выполнять несложные физические упражнения для рук и ног.
Пациенту советуют совершать короткие прогулки по коридору. Персонал постоянно проводит разъяснительные беседы с пациентом о факторах риска, инструктирует, как нужно обрабатывать шов и разговаривает с пациентом о необходимых мероприятиях, которые готовят пациента к выписке.
Прекращается мониторирование состояния пациента. Регистрация веса продолжается. При необходимости продолжают обезболивание. Выполняют все назначения врача, дыхательную гимнастику. Пациенту уже разрешается принять душ и увеличить количество передвижений от кровати к стулу до 4 раз, уже без посторонней помощи.
Также рекомендуется увеличивать продолжительность прогулок по коридору и делать это несколько раз, незабывая носить специальные поддерживающие чулки. Пациент продолжает получать всю необходимую информацию о диетическом питании, о приеме медикаментов, о домашних физических нагрузках, о полном восстановлении жизненной активности и о подготовке к выписке.
Пациент продолжает выполнять дыхательную гимнастику уже несколько раз в день. Опять проверяется вес пациента. По прежнему проводится диетическое питание(ограничение жирного, соленого), однако пища становится более разнообразной, и порции становятся больше. Разрешается пользоваться ванной комнатой и передвигаться без посторонней помощи. Производят оценку физического состояния пациента и дают последние инструкции перед выпиской. Если у пациента возникают какие-либо проблемы или вопросы, то он должен обязательно их разрешить перед выпиской.
Вскоре после операции с разреза на груди снимут повязку. Воздух будет способствовать подсыханию и заживлению послеоперационной раны. Число и длина разрезов на ногах у разных больных могут быть разными, в зависимости от того, какое количество венозных шунтов планировалось выполнить. У кого-то разрезы, будут только на одной ноге, у кого-то на обеих, у кого-то возможен разрез на руке. Вначале швы будут промывать антисептическими растворами, и делать перевязки. Где-то на 8-9 сутки, при благополучном заживлении, швы будут сняты, а так же будет удален страховочный электрод.
Позднее можно будет аккуратно промыть область разрезов водой с мылом. Пациент может иметь тенденцию к отеку голеностопных суставов или же ощущать жжение в том месте, откуда были взяты участки вен. Это жжение будет чувствоваться при продолжительном стоянии или в ночное время. Постепенно с восстановлением кровообращения в местах забора вен данные симптомы исчезнут.
Пациенту будет предложено носить эластичные поддерживающие чулки или бинты, это улучшит кровообращение в ногах и уменьшит отек. Не следует однако забывать что, полноценное сращение грудины будет достигнуто через несколько месяцев, поэтому надо будет обсудить со своим лечащим доктором сроки адекватной нагрузки на плечевой пояс.
Довольно часто больные чувствуют при выписке страх и растерянность. Иногда это происходит потому, что они боятся покинуть больницу, где чувствовали себя в безопасности под присмотром опытных врачей. Они думают, что возвращение домой сопряжено для них с риском. Но пациент должен помнить, что врач не выпишет его из клиники до тех пор, пока не будет уверен в стабилизации состояния и в том, что дальнейшее выздоровление должно проходить в домашних условиях.
Медицинская сестра или социальный работник помогут решить все проблемы, связанные с выпиской. Обычно выписка из стационара осуществляется около полудня.
ПОСЛЕ ОПЕРАЦИИ
Из вышеизложенного следует то, что операция АКШ является основным шагом к возвращению пациента к нормальной жизни. Операция АКШ направлена на лечение заболеваний коронарных артерий и избавления пациента от болевого синдрома. Однако она не может полностью избавить пациента от атеросклероза.
Самая главная задача операции изменить жизнь пациента и улучшить его состояние, минимизировав влияние атеросклероза на коронарные сосуды.
С помощью врачей вы можете оценить состояние своего здоровья и попытаться начать избавляться от вредных привычек, постепенно переходя к здоровому образу жизни.
Правила жизни пациентов после операции на открытом сердце (операции коронарного шунтирования)
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.
Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков. При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь. К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Сколько живут после шунтирования?
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки. Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет. Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты. Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента. Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты. Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний. Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз. Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская. Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская. Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.
Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука. Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого. Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа. Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни. Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно. С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече. У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
Упражнения после шунтирования/Тренировки после шунтирования
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
Секс после шунтирования. Половая жизнь после шунтирования
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее. Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления. Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней. Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина. А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье. Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию. У сердечно-сосудистых хирургов совершенно другая специализация.
Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы. Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин. Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.
Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год. На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности. Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии. Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь. Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.
Коронарное шунтирование
Аортокоронарное шунтирование — хирургическое вмешательство, к которому прибегают для лечения тяжелой ишемической болезни сердца. Во время операции хирург создает новый путь для притока крови к сердечной мышце, в обход заблокированной коронарной артерии. За счет улучшения кровоснабжения миокарда пациент избавляется от симптомов стенокардии, улучшается его общее состояние. Аортокоронарное шунтирование помогает предотвратить повторные инфаркты, продлить жизнь больного.
Операция на сердце — серьезное хирургическое вмешательство. В настоящее время существуют миниинвазивные технологии, которые помогают существенно снизить риски, сократить период восстановления. Некоторых пациентов в силу тех или иных причин все же приходится оперировать открытым способом, через большой разрез. Многие пациенты из России предпочитают лечиться в зарубежных клиниках, где работают ведущие кардиохирурги, применяются наиболее современные технологии.
Специалисты компании Меднави помогут вам подобрать подходящую клинику за границей, попасть на лечение к лучшим врачам. Свяжитесь с нами: +7 (495) 023-10-24
В каких случаях показано хирургическое вмешательство?
К аортокоронарному шунтированию прибегают в следующих случаях:
Решение о необходимости операции в каждом случае принимают индивидуально. Для того чтобы оценить состояние сердца и венечных артерий, проводят ЭКГ, ЭХО-кардиографию (УЗИ сердца), стресс-тесты (оценивают, как меняется работа сердца после физических нагрузок или введения медикаментозных препаратов), коронарографию (рентгенографию с введением в коронарные артерии контрастного раствора).
Разновидности аортокоронарного шунтирования
На данный момент существуют разные варианты хирургических операций:
Открытые операции (через разрез)
Такие вмешательства выполняют через большой разрез длиной около 25 см. Операция может продолжаться от 3 до 6 часов, в зависимости от количества заблокированных артерий. Открытое вмешательство выполняют одним из двух способов:
Несмотря на то, что современная хирургия ориентирована на минимально инвазивные вмешательства, при ишемической болезни сердца все же в некоторых случаях открытая операция становится единственным выходом. Например, к ней прибегают, если нарушен кровоток в одной из крупных артерий, или заблокировано несколько сосудов.
Во время открытого вмешательства пересекают кости грудной клетки, а затем, чтобы они успешно срослись, устанавливают металлические скобы.
Преимущества: при большом разрезе у хирурга есть доступ к нужному участку сердца, и он может лучше контролировать процесс.
Недостатки: риск кровотечения, инфекции раны, высокая травматичность, длительный восстановительный период.
Миниинвазивная операция
Во время такого вмешательства хирург делает небольшие (7–8 см) разрезы в межреберных промежутках и через них выполняет шунтирование. В большинстве случаев такие операции не требуют применения аппаратов искусственного кровообращения. Обычно к эндоскопическим вмешательствам прибегают, когда заблокированы коронарные артерии в передней части сердца.
Преимущества: минимальная травматизация тканей и кровопотеря, небольшие разрезы, короткий период реабилитации — пациент восстанавливается примерно в 2 раза быстрее, чем после открытых вмешательств.
Недостатки: миниинвазивные операции более сложны, требуют более высокой квалификации хирурга, их можно выполнить не всегда.
Роботическая операция TECAB
Шунтирование с применением робота Да Винчи — это хирургия «через замочную скважину». В стенке грудной клетки пациента делают проколы размерами около 1 см, через них вводят видеокамеру и специальные инструменты. Хирурги управляет «руками» робота с помощью пульта и видит происходящее на экране.
При эндоскопических операциях вместо аппарата искусственного кровообращения применяют стабилизаторы — устройства, которые позволяют остановить работу только того участка сердца, на котором проводится вмешательство.
Преимущества: этот вид шунтирования наименее травматичный, после него пациенты быстро восстанавливаются (из стационара можно выписаться уже через три дня) и возвращаются к привычной жизни.
Недостатки: далеко не во всех клиниках есть оборудование для таких вмешательств и врачи, которые умеют с ним работать. Роботизированная хирургия подходит не для всех пациентов. Один из важнейших факторов, определяющих возможность применения TECAB — расположение заблокированной артерии.
Чего ожидать после аортокоронарного шунтирования?
Многое зависит от того, насколько успешно проведена операция, но очень сильно на результат лечения влияет и реабилитационный период. Его общая продолжительность составляет около месяца, и в течение этого времени пациент должен добросовестно соблюдать рекомендации врача.
В течение недели после операции пациент должен находиться в стационаре, под наблюдением врача.
Рана заживает в течение 2–3 недель. После открытой операции нужно носить специальный бандаж, он поможет предотвратить расхождение и инфицирование швов.
Через месяц пациент может вернуться к привычной жизни. Можно заниматься повседневными делами, водить машину, вести половую жизнь. Но по-прежнему противопоказаны интенсивные физические нагрузки. Рекомендуется пройти курс восстановительного лечения в санатории.
Через 4 месяца полностью срастаются кости грудной клетки. Врач назначает контрольный осмотр, ЭКГ, УЗИ сердца, чтобы оценить эффективность лечения.
Можно ли летать на самолете после аортокоронарного шунтирования?
Людям с сердечно-сосудистыми заболеваниями в целом не рекомендуются авиаперелеты из-за высоких перепадов давления. В каждом конкретном случае лечащий врач должен оценить состояние пациента и назначить медикаментозные препараты, которые помогут снизить риск проблем во время перелета.
Стоимость операции в разных странах
Полная стоимость лечения складывается из следующих пунктов:
Стоимость аортокоронарного шунтирования в Израиле и Германии
Чаще всего пациенты из России предпочитают именно эти страны, так как тут самый высокий показатель успешно проведенных операций — 90%.
Грузия
Грузинские клиники привлекательны тем, что стоимость операции здесь ощутимо ниже, чем в Германии и Израиле, в то же время, в Грузии есть высококвалифицированные врачи, современное оборудование, на высоте сервис в частных клиниках. Еще один плюс Грузии в том, что это соседнее по отношению к России государство, поэтому туда удобно добираться, особенно жителям приграничных регионов.
Турция
Турция привлекательна для российских пациентов высоким качеством и демократичной стоимостью медицинских услуг. Аортокоронарное шунтирование в турецких клиниках обойдется примерно на 30% дешевле, чем в Израиле или Германии. Тут выполняют как открытые, так и миниинвазивные вмешательства, на работающем сердце и с применением аппаратов искусственного кровообращения.
Стоимость операции в Турции: от 9 000 евро.
Южная Корея
Уровень системы здравоохранения в Южной Корее ничем не уступает таковому в западных странах. Здесь есть и опытные высококлассные кардиохирурги, и современное оборудование, которое позволяет на высоте выполнять сложные хирургические вмешательства. При этом стоимость ниже, чем в западных клиниках.
Цена операции в Южной Корее: от 12 000 евро.
Испания
Испания — относительно недорогая страна для медицинского туризма, при этом уровень медицины здесь, как и в других клиниках Европы, на высоте.
Стоимость операции в Испании: от 18 000 евро.
В США медицинское обслуживание на порядок выше, чем во многих европейских клиниках. Понятное дело, за лечение у ведущих врачей и сервис высочайшего уровня придется немало заплатить. Кроме того, пациентам, решившимся лечиться в Америке, предстоит перелет на большое расстояние.
Россия
В настоящее время в России есть клиники, где можно получить все те же виды лечения, что и за границей, на том же уровне. Плюсы в том, что медицинские услуги обойдутся существенно дешевле, и не придется решать вопросы, связанные с поездкой в другую страну.
Стоимость операции в России: от 150 000 рублей.
Планируете лечиться за границей?
Планирование поездки занимает от недели. Наша компания сопровождает пациента на каждом этапе. Последовательность действий выглядит следующим образом:
Наш опыт позволяет подбирать для каждого пациента оптимальный вариант, в зависимости от его бюджета. Мы поможем попасть на лечение в лучшие клиники мира, к ведущим кардиохирургам. Нас выбирают многие пациенты, потому что с нами — надежно. Доверьтесь опыту и профессионализму специалистов компании Меднави.
Если вам необходимо выбрать клинику для операции коронарного шунтирования в Москве или за рубежом – обращайтесь в «Меднави». Мы организуем ваш визит в выбранную вами клинику с учетом ваших пожеланий.
Просто позвоните нам +7 (495) 023-10-24 – мы в кратчайшие сроки подберем вам варианты лечения