сколько держится температура при мастите дней мастите
Что такое мастит лактационный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чеботарь Виктора Игоревича, хирурга со стажем в 7 лет.
Определение болезни. Причины заболевания
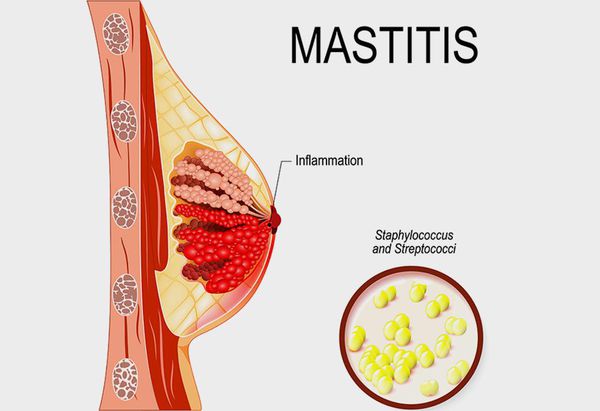
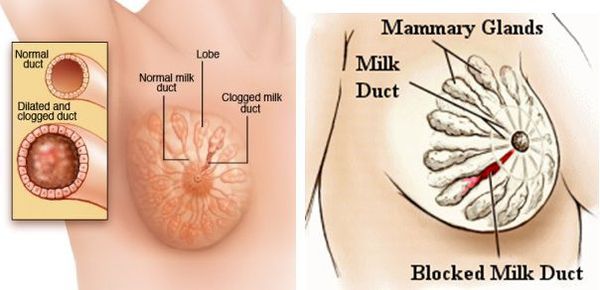
Маститом (устаревший термин — «грудница») называют любое воспаление ткани (паренхимы) молочной железы, а лактационным маститом — воспаление паренхимы молочной железы в период лактации, когда происходит биосинтез и выделение на поверхность сосков молока.
Причины мастита
Симптомы лактационного мастита
Первыми симптомами мастита и лактостаза является боль (масталгия) и/или внезапное появление очагового уплотнения в молочной железе в период кормления.
Механизм возникновения таких болезненных ощущений отличается от других болей. Это связано с особенностями чувствительной иннервации (связи с центральной нервной системой) молочных желёз, а именно с отсутствием в них болевых рецепторов.
Во время операций на молочной железе (тех, что выполняются под местной анестезией) в саму ткань даже не нужно вводить раствор анестетика. Он вводится только в кожу и капсулу железы, а саму железу пациентка чувствует слабо, даже если работать с паренхимой хирургическим инструментом. Отсюда вывод, что все болевые ощущения в груди связаны с воздействием на капсулу железы: механическим — при растяжении, химическим — после начала воспаления. Иными словами, боль может возникнуть, только когда лактостаз растягивает капсулу. Если этого не происходит, то и болевого синдрома может не быть.
При мастите груди боль также появляется из-за растяжения капсулы или из-за воздействия на неё агрессивных медиаторов воспаления.
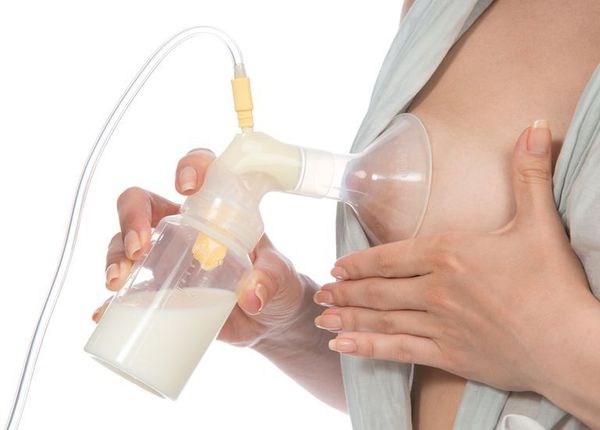
Болезненность и уплотнение в молочной железе могут сопровождаться повышением температуры тела за счёт действия продуктов распада бактерий, попадающих в кровоток. Само по себе это ещё не признак мастита. На данном этапе следует прекратить кормление ребёнка больной железой и попытаться сразу же провести мероприятия по сцеживанию молока: путём ручного массажа или с использованием специальной помпы-молокоотсоса.
Когда следует обратиться к врачу
Патогенез лактационного мастита
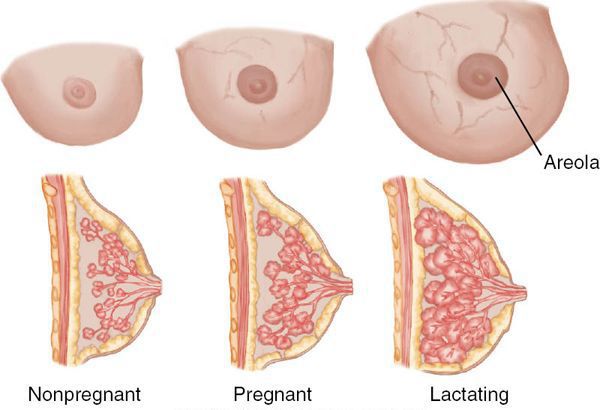
Что происходит с грудью в период лактации
После родов в течение недели резко падает уровень эстрогенов и прогестерона, которые в период беременности стимулировали рост ткани железы, а именно протоков и прочей логистической инфраструктуры по выведению молока.
В то же время уровень пролактина (гормона, который вызывает и поддерживает образование молока) остаётся прежним и может даже возрастать. Таким образом, на имеющихся и отстроенных в железе до родов мощностях начинается активный синтез и выведение молока. Однако организм не всегда может точно сбалансировать его необходимое количество и суммарный просвет протоков в сосках. В таких случаях в отдельных альвеолах или протоках формируется застой: молоко накапливается и растягивает стенки альвеолы/протока. Так возникает лактостаз. Он не всегда превращается в мастит.
Анатомия и физиология молочных желёз при мастите:
При лактостазе сжимаются микрокапилляры соседней ткани. Это затрудняет локальное действие иммунных механизмов, которые и без того ослаблены на фоне общего падения иммунитета после родов. В этот момент на сцену патогенеза выходит населяющая протоки микрофлора — пресловутый стафилококк. И само молоко, и окружающие сдавленные ткани являются прекрасной беззащитной питательной средой для бактерий, поэтому их количество в точке лактостаза начинает расти в геометрической прогрессии.
Погибшие клетки образуют массу органики, которая вновь может быть использована оставшимися бактериями как питательная среда. Таким образом, в месте септического воспаления некоторые процессы замыкаются в порочный круг и могут завершиться не в пользу пациентки.
Классификация и стадии развития лактационного мастита
Имеющие прикладное значение классификации лактационного мастита (и мастита вообще) отражают следующие его параметры:
По форме течения выделяют острый и хронический мастит. Острым лактационным маститом называют внезапно возникший в течение нескольких дней мастит с описанными выше симптомами.
Если в процессе лечения (или «нелечения») симптомы стихают, но не исчезают совсем, либо ненадолго проходят, а затем вновь появляются, то спустя шесть месяцев можно говорить о переходе в хроническую форму.
Хронический мастит создаёт целый ряд проблем. Он может спровоцировать формирование свища (патологического хода из очага воспаления на поверхность кожи с выделениями из него) или существенно затруднить скрининг новообразований молочной железы, а также в любой момент перейти в острый мастит.
По характеру воспалительного процесса доктор выделял две формы лактационного мастита:
Стадии мастита
Гнойные и негнойные формы, по сути, являются последовательными стадиями острого воспалительного процесса:
По локализации воспалительного очага в рамках приведённой локализации различают:
При последнем варианте поражаются все отделы молочной железы.
Осложнения лактационного мастита
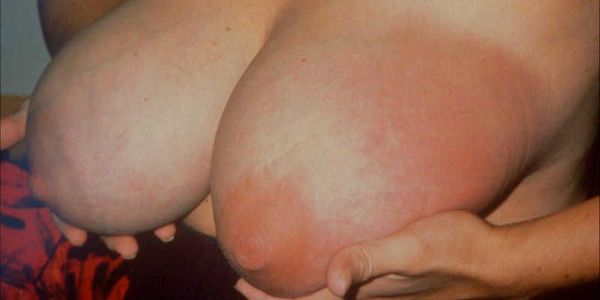
Без своевременного лечения к уплотнению, боли и покраснению кожи уже в обязательном порядке присоединится повышение температуры тела и выраженный асимметричный отёк железы.
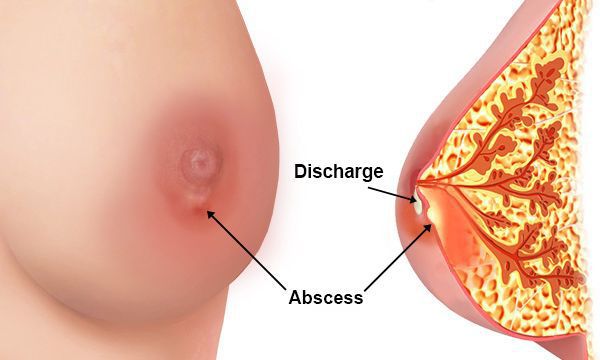
Общее самочувствие больной будет ежедневно ухудшаться. Может появиться выделение гноя из соска поражённой железы, начнётся лимфаденит (воспаление лимфатических узлов) и лимфангиит (воспаление лимфатических сосудов) по путям оттока лимфы: в подмышечной, подключичной, надключичной, загрудинной областях тела.
При появлении таких грозных симптомов состояние пациентки может усугубляться стремительно. Это прямые предпосылки скорого сепсиса и септического шока, который может стать причиной смерти, поэтому срочное начало лечения с госпитализацией становится вопросом выживания.
В литературе описаны случаи перехода воспалительного процесса в плевральную полость (пиоторакс), либо в жировую клетчатку переднего средостения (анатомического пространства за грудиной) с развитием медиастинита — тяжелейшего состояния, требующего экстренной операции и длительной интенсивной терапии.
Диагностика лактационного мастита
При постановке диагноза сложнее всего отличить лактостаз (предмастит) от начинающегося серозного мастита. Врач принимает решение на основании жалоб пациентки, сроков заболевания, результатов осмотра поражённого органа и результатов дополнительных исследований.
Как отличить лактостаз от мастита
Диагноз «лактостаз» правомерно установить при следующих симптомах:
Полное отсутствие отёка, уплотнения, покраснения кожи может навести на мысль о межрёберной невралгии или обострении герпетической инфекции как источнике болевого синдрома.
Для определения стадии процесса иногда необходимо выполнить пункцию: в условиях перевязочного кабинета стерильной иглой на шприце осуществляется прокол уплотнения с целью уточнить наличие гноя или иного содержимого. Если присутствуют яркие признаки гнойного процесса или деструктивные изменения молочной железы, то установка диагноза не вызывает затруднений.
При первичной диагностике лактостаза/лактационного мастита необходимо исключить наличие новообразований молочной железы или специфических возбудителей (сифилиса, туберкулёза, грибковых поражений, эхинококкоза и прочих) как инициаторов воспалительного процесса. Такие маститы имеют тенденцию к хроническому течению с периодическим обострением и постепенным разрушением окружающих тканей. К счастью, специфические маститы встречаются достаточно редко, обычно у лиц с нарушениями иммунитета.
Скрининг новообразований молочных желёз должен проводиться пациенткой регулярно путём самообследования и УЗИ молочных желёз до 40 лет с проведением регулярной маммографии не реже чем раз в два года после 40 лет.
Лечение лактационного мастита
Какой врач лечит мастит
Лечением мастита занимается врач-маммолог. В тяжёлых случаях может потребоваться помощь хирурга.
Медикаментозное лечение
Лечение лактостаза и лактационного мастита у женщин при разных клинических ситуациях не одинаково. После установки диагноза «лактостаз» выполняется инъекция спазмолитиков (например, «Дротаверина») для расслабления гладкой мускулатуры млечных протоков. При выраженном болевом синдроме проводится ретропекторальная блокада раствором местного анестетика («Новокаина») и назначение НПВС. Некоторые авторы [1] рекомендуют перед сцеживанием сделать инъекцию 0,5 мл «Окситоцина» или «Питуитрина». Затем выполняется сцеживание молока путём ручного массажа или с применением помпы.
Существует ряд показаний для прекращения лактации:
Хирургическое лечение
В зависимости от тяжести состояния пациентки может проводиться инфузионная, детоксикационная, общеукрепляющая терапия. При развитии сепсиса или септического шока, медиастенита, воспаления в плевральной полости могут потребоваться дополнительные операции по дренированию соответствующих полостей и пространств. Лечение таких больных продолжается уже в палатах реанимации.
Можно ли кормить грудью при мастите
Кормить грудью при мастите можно и нужно, потому что адекватное опорожнение молочных желёз — это основной метод лечения заболевания.
Но важно! Перед началом медикаментозного лечения антибиотиками, обезболивающими и т. д. следует полностью прекратить грудное вскармливание, чтобы вместе с молоком в организм ребёнка не попали метаболиты лекарственных препаратов.
Можно ли делать компрессы при мастите
При мастите (не путать с лактостазом) противопоказаны тепловые процедуры. Можно делать аппликации с лекарственными препаратами, например Левомеколем, по назначению врача.
Прогноз. Профилактика
Профилактика лактационного мастита заключается в первую очередь в соблюдении правил гигиены:
Как правильно сцеживать молоко при мастите
При мастите нужно чаще прикладывать ребёнка к поражённой груди. Если молоко всё равно остаётся, можно доцедить аккуратно руками до чувства облегчения, не травмируя грудь (до последней капли сцеживать не нужно). На поражённую область молочной железы можно предварительно положить марлю, смоченную раствором магнезии — она расширяет протоки и облегчает отхождение молока.
Диагностика и лечение послеродового мастита
В последние годы распространенность послеродового мастита несколько уменьшилась. Однако течение заболевания отличается большим числом гнойных форм, резистентностью к лечению, характеризуется обширными поражениями молочных желез, тенденцией к генерализаци
В последние годы распространенность послеродового мастита несколько уменьшилась. Однако течение заболевания отличается большим числом гнойных форм, резистентностью к лечению, характеризуется обширными поражениями молочных желез, тенденцией к генерализации. Велика роль мастита в инфицировании новорожденных как в процессе лактации, так и при контакте родильниц с новорожденными. Больные маститом становятся источником инфекции и для здоровых родильниц.
Особую роль в возникновении мастита играет так называемый патологический лактостаз. Клиническая картина патологического лактостаза характеризуется повышением температуры тела до 38-38,5°С, равномерным нагрубанием и болезненностью молочных желез. Общее самочувствие изменяется мало. Эти явления возникают со вторых по шестые сутки после родов. В молоке выявляется большое число патогенных стафилококков. Следовательно, лишь массивное обсеменение молока патогенным стафилококком следует рассматривать как патологию и, в сочетании с соответствующими клиническими проявлениями, расценивать как патологический лактостаз.
Таким образом, при выявлении типичной картины лактостаза следует произвести бактериологический анализ молока. При выявлении массивного его обсеменения золотистым стафилококком родильницу необходимо перевести во 2-е акушерское отделение. Следует временно прекратить грудное вскармливание (молоко нужно сцеживать и пастеризовать) и провести лечение антибиотиками (полусинтетическими пенициллинами) в течение трех-четырех дней. Если при патологическом лактостазе из молока высевается грамотрицательная флора, применяют гентамицин в течение четырех-пяти дней. После курса терапии следует повторить бактериологическое исследование молока и решить вопрос о возобновлении грудного кормления. При патологическом лактостазе не следует ограничивать прием жидкости, а также использовать мочегонные и слабительные средства.
Мастит без стадии лактостаза развивается относительно редко. Однако между появлением симптомов лактостаза и начальных проявлений мастита (серозным маститом) обычно проходит от 8—10 до 20—30 дней. Таким образом, патологический лактостаз можно рассматривать как латентную стадию мастита. Принимая во внимание наличие патологического лактостаза, нужно более интенсивно проводить профилактику мастита.
Исходя из особенностей клинического течения послеродового мастита в современных условиях, Б. Л. Гуртовой (1975) предложил следующую классификацию мастита:
Мастит, как правило, начинается остро. Температура тела повышается до 38,5-39°С, лихорадочное состояние сопровождается ознобом или познабливанием, появляются слабость, головные боли.
В молочной железе отмечаются боли, кожа в области поражения гиперемирована, железа несколько увеличивается в объеме. Пальпаторно в толще железы определяются уплотненные участки. Серозная форма мастита при недостаточном или безуспешном лечении в течение одного—трех дней переходит в инфильтративную. Состояние больной остается прежним — продолжается лихорадка, нарушается сон, аппетит. Более выражены изменения молочной железы: гиперемия ограничивается одним из квадрантов железы, под измененным участком кожи пальпируется плотный инфильтрат, нередко отмечается увеличение регионарных подмышечных лимфатических узлов. Переход в гнойную стадию мастита происходит в течение пяти—десяти дней. В современных условиях нередко отмечается более быстрая динамика процесса. Переход от серозного до гнойного мастита завершается в течение четырех-пяти дней.
В стадии нагноения мастит характеризуется более тяжелой клинической картиной: высокой температурой тела (39°С и выше), повторным ознобом, потерей аппетита, плохим сном, увеличением и болезненностью подмышечных лимфатических узлов.
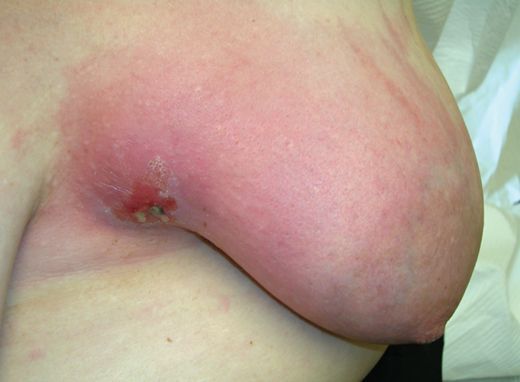
Преобладающей клинической формой послеродового гнойного мастита является инфильтративно-гнойная. Она может протекать в виде диффузной или узловой формы. Диффузная форма характеризуется гнойным пропитыванием тканей без явного абсцедирования. При узловой форме образуется изолированный округлый инфильтрат без образования абсцесса.
Абсцедирующий мастит наблюдается значительно реже. К этой форме относятся фурункулез и абсцесс ареолы, абсцесс в толще железы, в том числе ретромаммарный. Флегмонозный мастит представляет собой обширное диффузное гнойное поражение молочной железы. Он встречается у каждой шестой-седьмой больной с гнойным маститом и характеризуется очень тяжелым течением: высокой температурой тела (выше 40°С), повторным ознобом, резким ухудшением общего состояния. При флегмонозном мастите возможна генерализация инфекции с переходом в сепсис (септикопиемия). Особенно опасно возникновение септического шока, в связи с чем необходимы раннее выявление больных с гипотонией и профилактика септического шока.
Крайне редкую и очень тяжелую форму заболевания представляет собой гангренозный мастит. Местные проявления сопровождаются признаками выраженной интоксикации — обезвоживание, гипертермия, тахикардия, тахипноэ.
Наряду с типичными проявлениями лактационного мастита, в последние годы все чаще наблюдаются стертые и атипично протекающие формы заболевания, характеризующиеся относительно легкой клинической картиной при выраженных анатомических изменениях, когда инфильтративный мастит может протекать с субфебрильной температурой, без озноба. Это затрудняет диагностику и определяет недостаточность терапевтических мероприятий.
Характерной особенностью послеродового мастита в современных условиях является его более позднее начало, преимущественно после выписки женщины из родильного дома. Мастит преимущественно возникает у первородящих женщин и в возрастной группе старше 30 лет. У 90% больных маститом поражается одна молочная железа. Вначале воспалительный процесс чаще локализуется в наружных квадрантах железы; в дальнейшем он может ограничиться первичной топографией или распространиться на другие участки.
Диагностика послеродового мастита не представляет особых трудностей. Начало заболевания в послеродовом периоде, характерные жалобы и клинические проявления позволяют поставить правильный диагноз. Только в случае атипично протекающего мастита диагноз затруднителен. Из лабораторных методов исследования наиболее эффективен клинический анализ крови (наблюдаются лейкоцитоз, нейтрофилез, увеличение СОЭ). Интенсивность гематологических изменений обычно соответствует тяжести заболевания. Существенное значение для определения степени адекватности проводимой терапии и прогноза заболевания имеет динамика гематологических показателей в процессе лечения.
При тяжелом течении и резистентности к проводимой терапии, наряду с клиническими анализами крови и мочи, необходимо определять содержание белка и белковых фракций, содержание электролитов, кислотно-основное состояние, а также другие биохимические показатели крови. Все это позволяет оптимально корригировать комплексную терапию.
Бактериологическое исследование молока из пораженной и здоровой молочной железы производят сразу при поступлении больной в стационар (желательно до начала антибиотикотерапии).
В дальнейшем его повторяют в процессе лечения и перед выпиской из стационара, чтобы решить вопрос о возобновлении грудного вскармливания.
При мастите грудное вскармливание временно прекращают. Показаниями к подавлению лактации у больных с маститом при его тяжелом течении и резистентности к проводимой терапии являются:
Вопрос о подавлении лактации следует решать индивидуально, заручившись согласием больной. В таких случаях используют препарат, подавляющий выработку пролактина (парлодел). Достаточно эффективно подавляют лактацию эстрогены, которые, однако, обладают рядом побочных воздействий, оказывают влияние на пролиферативные процессы эндометрия, провоцируют возникновение тромбозов. Сочетание эстрогенов с андрогенами позволяет существенно уменьшить отрицательное влияние эстрогенов и эффективно подавлять лактацию у большинства больных. При подавлении лактации назначают салуретические мочегонные средства.
В отличие от принятой ранее тактики (при подавлении лактации — не сцеживать молоко), в настоящее время специалисты рекомендуют продолжать бережное сцеживание молока. Следует отметить, что подавление лактации проводят только по строгим показаниям у относительно небольшого числа больных. В то же время нельзя допустить возникновения рецидива гнойного мастита, недопустимо пассивно наблюдать за тяжелым течением заболевания при резистентности к комплексной терапии. В особо тяжелых случаях подавление лактации позволяет предотвратить генерализацию процесса, является профилактикой сепсиса (септикопиемии). При прекращении лактации, как правило, прекращается и мастит.
При любой форме послеродового мастита (при отсутствии показаний к подавлению лактации) более целесообразно отлучить ребенка от груди и осуществлять вскармливание сцеженным из здоровой железы и пропастеризованным молоком, молочными продуктами для смешанного и искусственного вскармливания.
Вопрос о возобновлении грудного вскармливания после перенесенного мастита следует решать индивидуально, в зависимости от тяжести процесса и результатов бактериологического исследования грудного молока.
Лечение послеродового мастита должно быть комплексным; его следует начинать как можно раньше, при появлении первых признаков заболевания. Этому в настоящее время придается особое значение, так как часто приходится сталкиваться с быстрым развитием мастита, сопровождающимся большими деструктивными изменениями молочной железы. В стационаре больной далеко не всегда своевременно назначается адекватное лечение. Первые признаки заболевания могут появиться вечером или ночью, а лечение начинается лишь с приходом лечащего врача — утром. Своевременно начатая терапия почти всегда позволяет предупредить развитие нагноительного процесса.
Основным компонентом комплексной терапии послеродового мастита являются антибиотики. При гнойном мастите их назначение не исключает необходимости своевременного хирургического вмешательства. Рациональное применение антибиотиков в значительной мере определяет эффективность проводимого лечения. Проведение курса антибиотикотерапии при лактационном мастите следует начинать сразу же после установления диагноза. В настоящее время данные первичного бактериологического исследования в повседневной практике больше используются для коррекции уже проводимой антибиотикотерапии. Лечение целесообразно начинать с назначения одного антибиотика. Препаратами выбора следует считать полусинтетические пенициллины. Они показаны при серозной и инфильтративной формах заболевания, а также при гнойном мастите, при котором во время операции и в процессе лечения обнаруживается монокультура золотистого стафилококка. Если у больных гнойным маститом после адекватно выполненной операции выявляется резистентность к терапии полусинтетическими пенициллинами, можно думать о вторичном инфицировании госпитальной грамотрицательной флорой.
При комбинированной антибиотикотерапии широкий антимикробный спектр действия достигается благодаря сочетанию препаратов: метициллина или оксациллина с канамицином; с ампициллином или карбенициллином. Широким спектром антибактериального действия обладают комбинированный препарат ампиокс, а также цефалоспорины (цепорин, кефзол).
При комбинированной антибиотикотерапии обеспечивается высокий лечебный эффект, однако при этом возрастает вероятность развития аллергических и токсических реакций, а также побочных явлений, связанных с действием каждого антибиотика (суперинфекция, кандидоз, влияние на витаминный обмен, состояние иммунитета и др.). Основными путями введения антибиотиков при мастите являются внутримышечный и внутривенный. Только при легких формах и для закрепления полученного эффекта возможно назначение препаратов внутрь. Неэффективно местное применение антибиотиков в область инфильтрата, ретромаммарно и др., а также использование бензилпенициллина. Не следует сочетать бензилпенициллин со стрептомицином вследствие малой эффективности и высокой токсичности (ото- и нефротоксическое действие). Нельзя комбинировать стрептомицин с одним из аминогликозидов (канамицин, гентамицин, мономицин) или сочетать два аминогликозида.
В связи с малой эффективностью, не следует применять макролиды и тетрациклины. Доказана токсичность для новорожденного поступающих с материнским молоком препаратов группы тетрациклина и левомицетина.
С профилактической целью для предупреждения развития дисбактериоза и кандидоза показано применение противогрибковых антибиотиков (нистатин, леворин).
Таким образом, в начальных стадиях заболевания (серозный и инфильтративный мастит) следует применять антистафилококковые антибиотики (оксациллин, метициллин, диклоксациллин, фузидин, линкомицин). При гнойном мастите эти препараты можно использовать, если во время операции в процессе лечения обнаруживается монокультура золотистого стафилококка. В связи с часто встречающимся вторичным инфицированием операционных pан условно-патогенными грамотрицательными бактериями, антибиотиком выбора следует считать гентамицин. В этом случае используют цефалоспорины, сочетание полусинтетических антибиотиков с канамицином, сочетание полусинтетических пенициллинов, в частности ампиокс.
При некоторых формах гнойного мастита не исключено участие анаэробной микрофлоры, в частности бактероидов. Последние чувствительны к линкомицину, клиндамицину, эритромицину, рифампицину и левомицетину. Большинство штаммов чувствительно к метронидазолу, некоторые — к бензилпенициллину.
Следовательно, при упорной резистентности к лечению при гнойном мастите можно предполагать возможность участия анаэробной микрофлоры и применять лечение метронидазолом или названными выше антибиотиками. Целесообразно сочетанное применение антибиотиков и поливалентного стафилококкового бактериофага, которые обладают принципиально различным механизмом действия на микробы и могут дополнять друг друга, повышая тем самым лечебный эффект. Бактериофаг применяют при гнойном мастите местно для тампонады раны.
В комплексной терапии мастита важное место занимают средства, повышающие специфическую иммунологическую реактивность и неспецифическую защиту организма. Эффективны антистафилококковый g-глобулин, антистафилококковая плазма, адсорбированный стафилококковый анатоксин.
Инфузионную терапию необходимо проводить всем больным с инфильтративным и гнойным маститом, при серозном — при наличии интоксикации. Для инфузионной терапии используют растворы на декстрановой основе — реополиглюкин, полиглюкин, реомакродекс, полифер; синтетические коллоидные растворы — гемодез, полидез; белковые препараты — альбумин, аминопептид, гидролизин, аминокровин, желатиноль.
В комплексной терапии мастита используют антигистаминные препараты — супрастин, димедрол, дипразин; анаболические стероидные гормоны — нерабол, ретаболил. При резистентных к терапии формах, а также при склонности к гипотонии и септическому шоку показаны глюкокортикоиды. Преднизолон, гидрокортизон назначают одновременно с лечением антибиотиками.
Физические методы лечения следует применять дифференцированно, в зависимости от формы мастита. При серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, ультрафиолетовые лучи; при инфильтративном мастите — те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите (после хирургического вмешательства) вначале назначают электрическое поле УВЧ в слаботепловой дозе, в дальнейшем УФ-лучи в субэритемной, затем — в слабоэритемной дозе.
При серозном и инфильтративном мастите используют масляно-мазевые компрессы. С этой целью применяют масло вазелиновое, масло камфорное для наружного применения, бутадиеновую мазь, линимент бальзамический.
При гнойном мастите показано оперативное лечение. Своевременно и правильно произведенная операция предупреждает распространение процесса на другие участки молочной железы, в значительной степени способствует сохранению железистой ткани и достижению благоприятного косметического результата. Операция по поводу гнойного мастита должна рассматриваться как серьезное вмешательство и выполняться в операционной, в стационарных условиях опытным врачом. При этом производят широкое вскрытие гнойного очага, стремясь минимально травмировать молочные протоки. Наиболее часто применяют радиальный разрез от границы околососкового кружка к периферии. Тупым путем разрушают перемычки между пораженными дольками, эвакуируют гной, удаляют некротические ткани, в рану вводят тампон или дренаж. При флегмонозном и гангренозном маститах иссекают и удаляют некротизированные ткани.
Профилактика послеродового мастита должна осуществляться в трех направлениях: строгое соблюдение санитарно-гигиенических и санитарно-противоэпидемических норм в акушерском стационаре; систематическое проведение мероприятий по предупреждению стафилококковой инфекции; осуществление целенаправленных мер общего и локального характера для предупреждения мастита.
В послеродовом периоде в акушерском стационаре осуществляются следующие мероприятия: ежедневный гигиенический душ и смена белья; проведение физических упражнений по специальным комплексам для родильниц; раннее вставание при отсутствии противопоказаний; ежедневное, как минимум двукратное (утром и вечером), мытье рук перед кормлением, обмывание молочных желез теплой проточной водой с нейтральным мылом; прием воздушных ванн по 10—15 мин после каждого кормления; ношение бюстгальтера, приподнимающего, но не сдавливающего молочные железы. Следует проявить особую настороженность в отношении возможности развития послеродового мастита у родильниц группы «высокого риска»; необходимы ознакомление женщин с правилами и техникой грудного вскармливания, профилактика, своевременное распознавание и рациональное лечение трещин сосков и лактостаза.
Профилактические мероприятия по отношению к лактационному маститу пока недостаточно эффективны, в связи с чем приобретает особую роль его ранняя диагностика и комплексная терапия.
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва