острый панкреатит прогноз для жизни
Острый панкреатит – угрожающая жизни болезнь
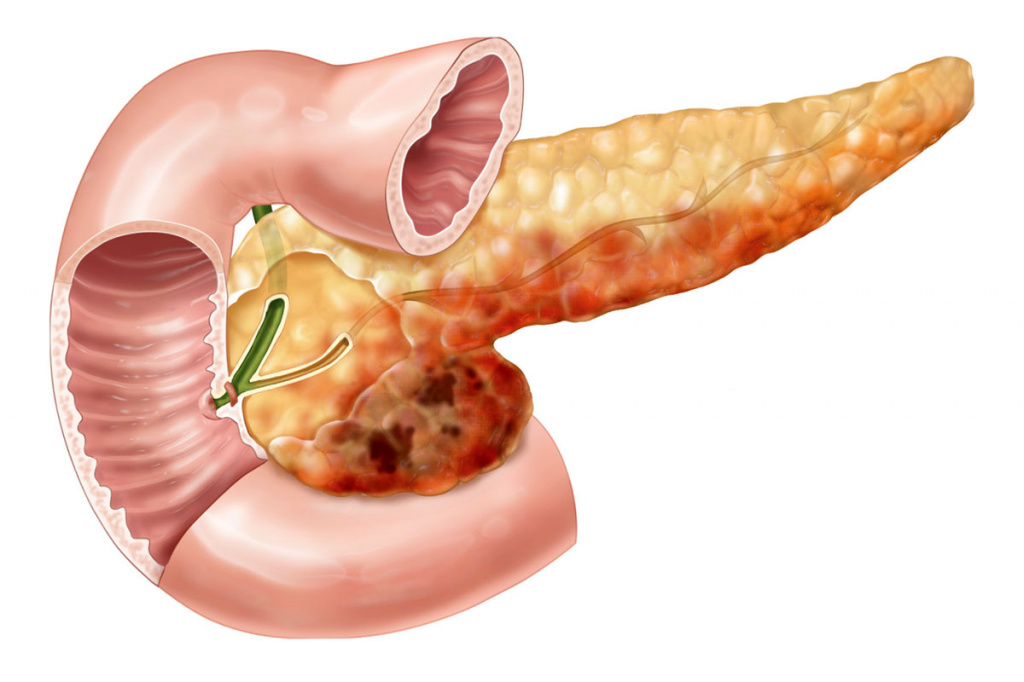
Острый панкреатит – это опасная патология, которая несет угрозу жизни. Болезнь развивается на фоне обострения поджелудочной железы. При приступе отмечается сильный болевой синдром. Его не всегда можно снять медикаментозными препаратами, поэтому требуется проведение срочного хирургического лечения.
Причины
Развитие острого панкреатита может быть связано с инфекционными и неинфекционными факторами. Болезнь может возникать на фоне вирусной инфекции. В частности, риски поражения поджелудочной железы воспалительного характера увеличиваются при туберкулезе, кори, гепатите.
Распространенными неинфекционными причинами развития острого панкреатита является злоупотребление алкоголем и неправильный рацион питания. К провоцирующим факторам относятся жирные и острые продукты, а также переедание в целом. Кроме того болезнь часто возникает при приеме лекарств, оказывающих токсическое воздействие на орган пищеварительной системы.
К другим причинам, которые выживают острый панкреатит, относят следующее:
Воспалительные процессы в пищеварительной системе.
Операции на поджелудочной железе или других органах, расположенных рядом с ней.
Симптомы
Острый панкреатит симптомы имеет ярко выраженные. На фоне их проявлении состояние пациента всегда резко ухудшается. Всегда наблюдается сильная боль, которая усиливается в положении лежа на спине и после приема пищи.
Постоянные опоясывающие болевые ощущения локализуются в эпигастрии или левом подреберье. Иногда они иррадиируют под левую лопатку. Дополнительно может возникать тошнота и другие диспепсические проявления. В тяжелых случаях наблюдают непрекращающуюся рвоту желчью, которая не приносит облегчения. Также повышается температура тела.
Диагностика
В связи с яркими и выраженными симптомами острый панкреатит легко диагностировать. Лечение всегда назначают индивидуально с учетом формы заболевания и состояния пациента. Для исключения осложнений важно своевременно провести лабораторные и инструментальные обследования. Это позволит получить все необходимые данные для оценки состояния поджелудочной железы.
При остром панкреатите всегда проводят:
Общий анализ крови и мочи, показатели которого позволят оценить общее состояние пациента.
Мультиспиральную компьютерную томографию, с помощью которой можно определить степень тяжести болезни.
УЗИ органов брюшной полости для оценки состояния органов, расположенных рядом с поджелудочной железой
Для того чтобы точно подобрать методы лечения назначают биохимические анализы мочи и крови. Также при необходимости может быть расширен перечень инструментальных исследований с целью обнаружения новообразований, абсцессов и пр.
Степени тяжести
Острый панкреатит, лечение которого очень сложное, может протекать в различных формах. Классифицируют заболевание в зависимости от степени тяжести:
Легкая форма характеризуется тем, что орган продолжает функционировать с минимальной недостаточностью. В этом случае при проведении инструментальных обследований обнаруживают незначительную отечность.
Средняя форма вызывает осложнения некротического характера. На фоне недостаточности органа, возникают сбои в работе других систем в организме человека.
Тяжелая форма характеризуется разрушением сильным воспалительный процессом, который часто приводит к гнойному инфицированному некрозу тканей. При этом могут повреждаться рядом находящиеся органы.
Лечение
При развитии острого панкреатита в легкой форме лечение можно проводить в домашних условиях. Но при этом врач должен обязательно контролировать процесс. Во всех других случаях показано лечение заболевания в стационаре. При этом показан строгий постельный режим. Главная цель терапии – восстановление функций поджелудочной железы и исключение опасных осложнений.
Если пациент не находится в критическом состоянии, то обязательно проводится медикаментозная терапия. При этом используются следующие виды препаратов:
Анальгетики для обезболивания.
Миотропные спазмолитики для снятия спазмов гладкой мускулатуры.
Антибиотики при фиксации присоединения вторичной инфекции. Как правило, назначают лекарственные средства широкого спектра действия в больших дозах.
Все препараты указанных групп сейчас можно приобрести в аптеках. При этом купить лекарственные средства можно по доступной цене. При необходимости можно заказать их доставку по указанному адресу.
Поможет снять сильный болевой синдром новокаиновая блокада. Но перед ее проведением следует исключить у пациента аллергические реакции на новокаин. Также при лечении для улучшения состояния прикладывают лед на живот в зоне расположения поджелудочной железы. Показан для повышения эффективности терапии голод. Проводятся также для ускорения стабилизации состояния дезинтоксикационные процедуры, в частности инфузиий солевых и белковых растворов.
Если медикаментозная терапия не дала устойчивого положительного результата, то требуется проведение хирургического лечения. Без него не обойтись и в случае развития болезни в третьей форме. В процессе хирургического вмешательства прочищают гнойные участков и удаляют мертвые ткани поджелудочной железы.
Сейчас широко используются лапароскопические методы, характеризующиеся малой травматичностью. Они гарантируют быстрое восстановление пациентов после операции и минимизируют риски возникновения осложнений. Все виды операций на поджелудочной железе предусматривают использование общей анестезии. Прогноз лечения острого панкреатита зависит от степени тяжести болезни и общего состояния организма человека.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
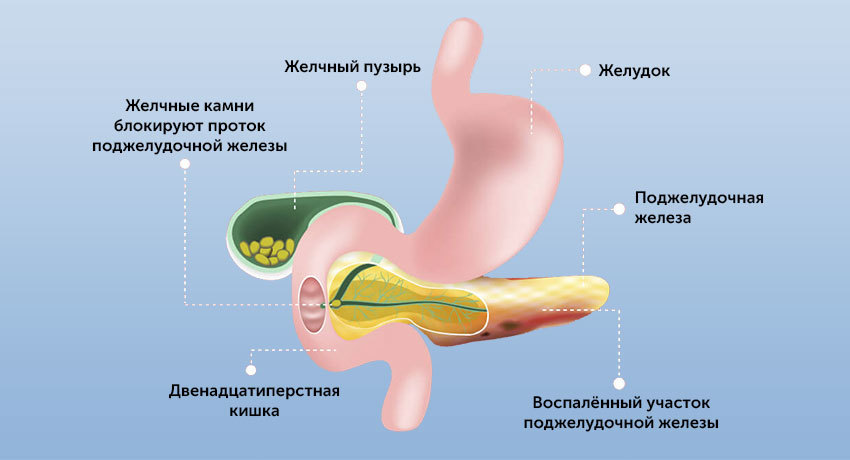
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
Симптомы
Острый панкреатит имеет характерные симптомы:
Закажите обратный звонок. Мы работаем круглосуточно
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
Неотложные состояния. Острый панкреатит
Как поставить диагноз? Какие осложнения несут угрозу для жизни пациента? Можно ли остановить рост заболеваемости? Острый панкреатит — одно из самых сложно диагностируемых и вместе с тем широко распространенных заболеваний пищеварительной системы.
Как поставить диагноз?
Какие осложнения несут угрозу для жизни пациента?
Можно ли остановить рост заболеваемости?
Острый панкреатит — одно из самых сложно диагностируемых и вместе с тем широко распространенных заболеваний пищеварительной системы. Специфическая терапия практически отсутствует; проявления чрезвычайно разнообразны и поставить диагноз трудно даже с помощью лабораторных тестов. Ему сопутствует целый ряд осложнений, угрожающих жизни, а клиническое течение и исход непредсказуемы.
В основу данной статьи легли новые рекомендации Британского гастроэнтерологического общества, касающиеся ведения больных острым панкреатитом. Больным, незнакомым с симптомами и возможными серьезными последствиями этого заболевания, полезно обратиться к буклету, выпущенному группой поддержки больных панкреатитом [1].
На Международном симпозиуме, проходившем в Атланте в 1972 году [2], предложено такое определение острого панкреатита: «острое воспаление поджелудочной железы, обыкновенно с острым началом, выраженным болевым синдромом, напряжением мышц живота, рвотой, и последующим вовлечением в процесс различных органов и систем». Объективно заболевание подтверждается «повышенным содержанием панкреатических ферментов в крови или моче». Более точной является классификация осложнений, на которой строится сравнительный анализ и научные исследования (табл. 1).
Таблица 1. Клиническая классификация, предложенная Международным симпозиумом в Атланте [1]
Различные диагностические критерии делают недостоверными показатели заболеваемости. Однако установлено, что частота его в молодом возрасте среди городского населения существенно коррелирует со злоупотреблением алкоголя, а у пожилых сельских жителей — с желчнокаменной болезнью.
По статистике в Великобритании ежегодно острым панкреатитом заболевают 200 из миллиона человек, около 1500 умирают. В среднем врач общей практики сталкивается с вновь заболевшим один раз в три-четыре года. За последние полвека заболеваемость росла синхронно с увеличением потребления алкоголя. В это время госпитальная смертность оставалась в пределах 10%, общая достигала 20%, учитывая случаи посмертной диагностики.
Большинство приступов ограничивается поражением только поджелудочной железы, тогда как в остальных развиваются осложнения, угрожающие жизни или приводящие к смертельному исходу. Обычно это рано развивающаяся органная недостаточность, сопровождающаяся поражением поджелудочной железы в виде некроза, абсцесса или формирования псевдокисты (табл. 1). По последним сообщениям из Йоркшира и западной Шотландии, из 730 случаев острого панкреатита 73% пациентов полностью поправились после легкого приступа, 18% выжили, несмотря на осложнения, и 9% погибли.
Внезапная острейшая боль, иррадиирующая в спину, тошнота или рвота — вот типичное начало приступа. Нередко ему предшествует прием пищи или алкоголя
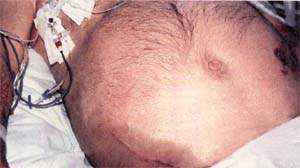 |
| Рисунок 1. Распространение воспалительного экссудата по заднебрюшинной клетчатке вызывает кровоподтеки на боках и в околопупочной области Нарушение пигментации обусловлены разрушением гемоглобина; эти пятна изчезают за несколько дней |
или недавний подобный приступ. При обследовании выявляется бледность, похолодание конечностей, тахикардия, гипотензия, указывающие на гиповолемию.
Иногда присутствует умеренная лихорадка, желтушность кожи и слизистых; абдоминальные симптомы варьируют от легкого напряжения мышц в эпигастрии до генерализованных симптомов раздражения брюшины, развивающегося также и при перфорации внутренних органов. В некоторых случаях обнаруживаются признаки шока и метаболических нарушений при отсутствии объективных абдоминальных симптомов.
Кровоподтеки (рис. 1) патогномоничны только в том случае, если захватывают и пупочную область (как при прерывании эктопической беременности) и боковые стенки живота (как при разрыве аневризмы аорты). Подобный признак указывает на тяжесть приступа, и вероятность смертельного исхода увеличивается в четыре раза.
Диагностически значимым является и четырех-шестикратное увеличение содержания в крови амилазы. Определение амилазы в моче с помощью тест-полоски используется как метод быстрого скрининга. Возможные ошибочные диагнозы, при которых требуется скорее срочная лапаратомия, чем консервативное лечение, приведены в табл. 2.
Таблица 2. Возможные ошибки при определении гиперамилаземии
По данным йоркширской/шотландской статистики, большинство приступов в мире провоцируется желчнокаменной болезнью и алкоголем — 41% и 25% соответственно. Но причина многих из них так и остается неизвестной, хотя и предложено множество этиологических сочетаний (табл. 3) [3].
Начиная с тиазидов в 1959 году предложено более тысячи лекарственных препаратов, способных провоцировать приступ, но в каждом конкретном случае для доказательства лекарственной этиологии необходимо исключить множество других причин, что практически весьма трудно.
Повышенный риск нарушения функции почек и желудочно-кишечных кровотечений исключает применение нестероидных противовоспалительных препаратов.
Стандартный набор больничных исследований включает общий клинический и биохимический анализ крови, определение газов крови и общий анализ мочи. В первые сутки течение заболевания непредсказуемо, и пациент требует постоянного наблюдения и ухода, предпочтительно в специализированном отделении.
К системным осложнениям относятся: дыхательная недостаточность (развивается в 20% приступов), почечная недостаточность (5%), сердечно-сосудистый коллапс, такой же, как при септическом шоке (5% пациентов).
Срочную ретроградную холангиопанкреатографию и эндоскопическую папиллотомию рекомендуется проводить при тяжелых приступах. Хотя данные о результатах таких процедур различны, их эффективность подтверждают британские исследования [5]. При тяжелых приступах повышается интенсивность катаболических процессов, и при продолжительном голодании (более трех-четырех дней) возникает необходимость в парентеральном питании наряду с дополнительным энтеральным введением пищи для сохранения барьерной функции слизистой оболочки кишечника. Диеты придерживаются до тех пор, пока у пациента не восстанавливается переносимость жидкостей и не ослабевают боль и мышечная защита.
Абсцесс поджелудочной железы проявляется симптомами общей интоксикации у 2 — 3% пациентов, обычно через несколько недель после приступа. Инкапсулированный жидкий гной либо аспирируется, либо удаляется через чрезкожный дренаж. Острая псевдокиста осложняет 2 — 3% приступов, содержит панкреатический сок, отграниченный зрелой фиброзной или грануляционной тканью в отличие от эпителия истинных кист.
Псевдокисты развиваются вследствие повреждения панкреатического протока. Диагноз ставится при обычном рентгенологическом исследовании, но иногда кисты определяются даже пальпаторно. Лучшие методы для их исследования — компьютерная томография и магнитно-резонансная томография. Ультразвуковой метод применяется для контроля за их развитием.
При разрывах может возникать панкреатический асцит, эрозии в сосуды приводят к развитию воспалительных псевдоаневризм или серьезных кровотечений. Увеличение абсцесса вызывает боль, билиарную или пилорическую обструкцию.
Таблица 3. Этиологические факторы, точно установленные и возможные
В йоркширском/глазговском исследовании 90% смертей были связаны с системной органной недостаточностью, что частично перекрывается 50% смертей, вызванных накоплением жидкости в поджелудочной железе. Интенсивное лечение ранних осложнений, казалось, должно было бы увеличить выживаемость, но из-за поздних, с трудом поддающихся лечению осложнений общая смертность остается на прежнем уровне. Ей также способствуют истощенные биологические резервы организма и отягощенный преморбидный фон.
За жизнь тысяч пациентов приходится бороться, и выжившие, как правило, выздоравливают полностью. Молодым пациентам, возвращающимся к трудовой деятельности, рекомендуется проводить более интенсивное лечение.
Потеря веса длится около месяца после окончания приступа. В это время у многих пациентов подавленное состояние, и их важно убеждать в том, что оно нормализуется. Стимуляция поджелудочной железы сводится к минимуму посредством диеты, бедной жирами и с высоким содержанием крахмалистых веществ. Короткий курс панкреатина способствует восстанавлению веса, эндо- и экзокринной функций. Вне зависимости от этиологии заболевания необходимо воздерживаться от алкоголя в течение трех месяцев. При подозрении на наличие алкоголизма необходимо тщательно собрать не только анамнез жизни пациента, но и семейный анамнез.
Профилактика предполагает установление и устранение причины развития приступа. Национальная программа борьбы с алкоголизмом в Скандинавии позволила остановить рост заболеваемости, но в остальном профилактика является, по существу, вторичной. Уровень трансаминаз, превышающий 60 МЕ/л, дает возможность подозревать наличие желчных камней; если они не обнаруживаются при ультразвуковом исследовании, то РХПГ способна выявить их или установить иную, поддающуюся коррекции причину.
 |
| Рисунок 2. Во всем мире большая часть панкреатитов вызывается камнями желчного пузыря или алкоголем |
Несмотря на диету с низким содержанием жира, распространенным остается рецидивирующий панкреатит, обусловленный камнями в желчном пузыре. Наилучшие результаты в данном случае дает холецистэктомия, но при условии хорошей подготовленности пациента и нормализации функции печени.
К холецистэктомии прибегают и в случае повторных идиопатических приступов, если, по данным РХПГ, желчь содержит кристаллы холестерола. Определять содержание алкоголя в крови бессмысленно, поскольку приступ может развиться через несколько дней после приема алкоголя. Совет воздерживаться от приема спиртных напитков, как правило, игнорируется.
Гиперкальциемия и гиперлипопротеидемия, обнаруженные после выздоровления, требуют специальной коррекции. Несмотря на все прилагаемые усилия по установлению этиологии, около четверти приступов остаются идиопатическими.
Многочисленные, в основном британские исследования так и не выявили какого-либо роста выживаемости. Причина тому — отсутствие возможности четкой демонстрации «отрицательных» результатов в контрольных группах (ошибка II типа).
Пациенты, находящиеся в тяжелом состоянии, нуждаются в постоянном уходе со стороны опытного персонала, состоящего из различных специалистов. При отсутствии такой возможности пациента с тяжелым приступом необходимо перевести в специализированный центр. Опыт показывает, что увеличение процента выживаемости происходит в том случае, если туда поступают еще не умирающие пациенты.
1. Neoptolemos J. P. What’s wrong with my pancreas? Produced by the Pancreatitis Supporters Network. (Information leaflet available from Duphar Laboratories, Southampton).
2. Braganza J. M, ed. The Pathogenesis of Pancreatitis. Manchester: Manchester University Press, 1991.
3. Bradley E. L. A clinically based classification for acute pancreatitis. Arch. Surg, 1993; 128:586-90.
4. Kingsnorth A. N. Role of cytokines and their inhibitors in acute pancreatitis. Gut 1997; 40:1-4.
5. Neoptolemus J. P., Carr-Locke D. L, London N. J., Bailey I. A., James D. F., Ossard D. P. Controlled trial of urgent endoscopic cholangio-pancreatography and endoscopic sphincterotomy versus conservative treatment for acute pancreatitis due to gallstones. Lancet ii:979-983.
6. Larvin M., Chalmers A. G., McMahon M. J. Dynamic contrast enchanced computed tomography: a precise technique for identifying and localising pancreatic necrosis. Br. Med. J., 1990; 300:1425-1428.
7. Saiffudin A., Ward J., Rigway L., Chalmers A. G. Comparison of MR and CT scanning un severe acute pancreatitis: initial experiences. Clin. Radiol, 1993;48:111-16.
8. Larvin M., Chalmers A. G., Robinson P. J., Mc Mahon M. J. Debridement and closed cavity irrigation for the treatment of pancreatic necrosis. Br. J. Surg, 1989; 76:465-471.
Университет
Заболевания желудочно-кишечного тракта не такие уж страшные по сравнению с теми, которых страшится весь мир (такие как рак и СПИД), и тем не менее.
Что такое панкреатит?
Геннадий Кондратенко, заведующий 1-й кафедрой хирургических болезней БГМУ, доктор медицинских наук, профессор:
Поджелудочная железа, в общем, отвечает двум задачам в организме, важнейшим, принципиально очень важным задачам. Это первое – она участвует в пищеварительном конвейере, и второе – она регулирует содержание сахара в крови.
Воспаление поджелудочной железы в острой или хронической форме – это и называется панкреатит. Надо отметить сразу же, что заболеваемость острым панкреатитом имеет общемировую тенденцию к росту. Внимание хирургической общественности всего мира, в том числе и нашей белорусской хирургической общественности, приковано к этому заболеванию. Мы видим рост и в Беларуси, в том числе и тяжёлых форм панкреатита, обеспокоены этим.
Геннадий Кондратенко: «Заболеваемость острым панкреатитом имеет общемировую тенденцию к росту. Мы видим рост и в Беларуси, в том числе и тяжёлых форм панкреатита, обеспокоены этим».
Интересный факт. Мы боимся инфаркта, инсульта, рака – основных передовиков по смертности в мире. И совсем забываем, точнее, слабо знаем о таком коварном заболевании, как панкреатит.
В силу своей непредсказуемости и быстротечности.
Алексей Протасевич:
Погибает где-то в пределах 20-30% случаев.
Так что же это за монстр, который может унести жизнь человека, в мгновение ока?
Казалось бы, совсем маленький орган – не более 50 г веса, а его болезнь может привести к неправильной работе других жизненно важных органов.
Алексей Протасевич:
В начале к неправильной работе сердца, лёгких, печени, почек, иногда головного мозга. Если не проводить дезинтоксикацию, ваш пациент может умереть от сердечной недостаточности.
К счастью, есть у этого органа один плюс. Скажем прямо: несколько обнадёживающий.
Алексей Протасевич:
Поджелудочная железа создана с большим запасом прочности. У вас может не быть 90% поджелудочной железы, и у вас не будет сахарного диабета и не будет ферментной недостаточности. Поэтому, в принципе, господь-бог создал поджелудочную железу серьёзно.
И чтобы повредить её, уж очень надо постараться.
Причины развития болезни
Алексей Протасевич:
Для мужчин в подавляющем большинстве случаев причина – это приём алкоголя.
Причём в любом виде и в любом количестве.
Алексей Протасевич:
Если человек регулярно и много выпивает алкоголя, у него 100% развивается цирроз печени.
А для развития панкреатита достаточно и разовой дозы.
Алексей Протасевич:
Так называемый алкогольный эксцесс может привести к развитию тяжелейшего острого панкреатита.
Алексей Протасевич: «Так называемый алкогольный эксцесс может привести к развитию тяжелейшего острого панкреатита».
Для женщин основной причиной панкреатита может стать заболевание желчного пузыря и желчных протоков. Какая связь, спросите вы? Да самая прямая.
Алексей Протасевич:
Попадание желчи в двенадцатиперстную кишку осуществляется по протоку, который проходит в головке поджелудочной железы. Непосредственно перед попаданием в двенадцатиперстную кишку проток поджелудочной железы сливается с желчным протоком.
Такая анатомическая близость приводит к тому, что злополучные камушки травмируют и поджелудочную железу, тем самым вызывая панкреатит у женщин. Коварство заболевания заключается ещё и в том, что в ряде случаев причину его возникновения установить невозможно.
Алексей Протасевич:
Это так называемый идиопатический панкреатит. Ряд причин остаются закрытыми, так как есть связь с генами, с врождённой предрасположенностью пациента к развитию именно этого заболевания.
Алексей Протасевич: «Ряд причин остаются закрытыми, так как есть связь с генами, с врождённой предрасположенностью пациента к развитию именно этого заболевания».
К счастью, таких случаев немного – около 10% от всего количества заболевших. Вот и судите сами, что в подавляющем большинстве становится причиной развития столь непредсказуемого заболевания – наши весьма предсказуемые действия. И это факт.
Хронический панкреатит
Геннадий Кондратенко:
Это наблюдается тогда, когда небольшие длительно текущие повторяющиеся воспаления ткани поджелудочной железы приводят к дегенерации этой ткани и замещению этой функциональной ткани на соединительную рубцовую ткань. Таким образом, становится слабее пищеварительная функция поджелудочной железы, возникают проблемы с пищеварением у этих пациентов, возникают умеренные постоянные или периодические боли в верхней части живота, расстраивается стул, возникает диарея. Таких пациентов тоже необходимо лечить заместительной терапией, постоянно нужно соблюдать диету.
Причина его развития та же: неумеренное употребление алкоголя, скажем так, и пища, жирная особенно и острая пища, ну, и также длительное ношение камней, желчнокаменная болезнь, которая не оперируется своевременно. Тогда, когда человек уже имеет хроническую форму панкреатита, не обращает на это внимание, ведёт нездоровый образ жизни, развивается картина почти полностью идентичная острому панкреатиту.
Геннадий Кондратенко: «Тогда, когда человек уже имеет хроническую форму панкреатита, не обращает на это внимание, ведёт нездоровый образ жизни, развивается картина почти полностью идентичная острому панкреатиту».
Лечение
Геннадий Кондратенко:
Хотелось бы отметить, что это острое начало требует незамедлительной доставки в приёмные покои тех больниц, где имеются хирургические отделения. Почему хирургический стационар? Потому что всё-таки это хирургическое заболевание. В ряде случаев будет показано оперативное вмешательство при этом заболевании.
Существуют очень тяжёлые формы панкреатита, которые могут и в реанимации лечиться. Единственное, конечно, пожелание, чтобы не ходили особо, может быть, и в поликлинику, потому что замедление с оказанием помощи играет существеннейшую роль в дельнейшем течении панкреатита.
Больные с острой формой панкреатита чаще всего поступают в больницу в тяжелейшей форме по одной простой причине – позднего обращения.
Анастасия Хатковская, врач анестезиолог-реаниматолог:
Сутки, двое, некоторые неделю находятся дома, в лучшем случае, занимаются самолечением, в худшем – ничем не занимаются. Очень многие накануне злоупотребляют алкоголем и часто даже не помнят начало симптомов.
Анастасия Хатковская: «Сутки, двое, некоторые неделю находятся дома, в лучшем случае, занимаются самолечением, в худшем – ничем не занимаются. Очень многие накануне злоупотребляют алкоголем и часто даже не помнят начало симптомов».
Пожалуй, это самые распространённые ошибки пациентов.
Ян Керножицкий, хирург 1-го экстренного хирургического отделения УЗ «10-я городская клиническая больница г. Минка»:
Мы привыкли всё делать «на авось». А вдруг пройдёт. Это всё слышишь у 100%, наверное, приехавших на вторые-третьи сутки.
Многим это «авось» стоит жизни.
Ян Керножицкий:
Мы теряем время, для того чтобы начать массивную инфузионную терапию.
Поэтому ещё раз о симптомах.
Симптомы
Алексей Протасевич:
Основным клиническим проявлением острого панкреатита является боль в эпигастрии.
Или, как говорят обыватели, «под ложечкой». Боль может отдавать в правое или левое подреберье. И носит, как правило, опоясывающий характер.
Алексей Протасевич: «Основным клиническим проявлением острого панкреатита является боль в эпигастрии».
Алексей Протасевич:
Далее по нисходящей – это тошнота, рвота, как правило, неукротимая, затем вздутие живота, затем уже общие симптомы интоксикации в виде тахикардии, одышки, общей слабости.
К сожалению, острый панкреатит может маскироваться под другие заболевания.
Алексей Протасевич:
Чаще всего путают с гастритами и язвенной болезнью.
Отсюда позднее обращение за медицинской помощью и, как следствие. снижение эффективности проводимой терапии.
Алексей Протасевич: «Чаще всего путают с гастритами и язвенной болезнью».
Анастасия Хатковская:
Человек обращается в обезвоженном состоянии, потому что очень большая потеря жидкости идёт на воспалительный процесс, который происходит в животе, происходит сгущение крови. Поэтому первая помощь, которую мы оказываем, как врачи анестезиологи-реаниматологи, заключается в массивной инфузионной терапии.
Часто инфузия доходит до 6-8 литров жидкости в сутки.
Анастасия Хатковская:
Без этого человек, в принципе, в течение суток-двух может выйти на интоксикационный шок и погибнуть.
Диагностика
Здесь же, в отделении реанимации, проводится и простейший, но испытанный годами метод диагностики – ультразвуковое исследование.
Алексей Протасевич:
Если мы говорим о тяжёлом, если нам надо знать всю информацию о состоянии поджелудочной железы – это, конечно, компьютерная томография. Сейчас есть работы о магнитно-резонансной томографии. Похоже, что она даёт практически тот же объём информации, что и КТ.
Если организм пациента неадекватно реагирует на терапию с первых дней лечения либо планируется оперативное вмешательство – медики применяют ещё один метод диагностики.
Алексей Протасевич:
Так называемая эндосоноскопия. Это эндоскопия, но когда на датчике эндоскопа присоединён ещё маленький ультразвуковой датчик. И мы фактически датчик через двенадцатиперстную кишку кладём на поджелудочную железу, и поэтому получаем очень подробное. очень достоверное изображение состояния поджелудочной железы.
В завершении классический анализ крови.
Алексей Протасевич:
На предмет повышения ферментов в нём поджелудочной железы. То есть это вот три признака острого панкреатита – это наличие боли, повышение ферментов и ультразвуковые признаки воспаления поджелудочной железы.
Алексей Протасевич: «Три признака острого панкреатита – это наличие боли, повышение ферментов и ультразвуковые признаки воспаления поджелудочной железы».
Анастасия Хатковская:
Если пациент поступил спустя двое суток, трое суток после начала заболевания, конечно, оборвать процесс уже невозможно. Процесс запущен, каскад патологических механизмов запущен.