Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Неотложные состояния. Острый панкреатит
Как поставить диагноз? Какие осложнения несут угрозу для жизни пациента? Можно ли остановить рост заболеваемости? Острый панкреатит — одно из самых сложно диагностируемых и вместе с тем широко распространенных заболеваний пищеварительной системы.
Как поставить диагноз?
Какие осложнения несут угрозу для жизни пациента?
Можно ли остановить рост заболеваемости?
Острый панкреатит — одно из самых сложно диагностируемых и вместе с тем широко распространенных заболеваний пищеварительной системы. Специфическая терапия практически отсутствует; проявления чрезвычайно разнообразны и поставить диагноз трудно даже с помощью лабораторных тестов. Ему сопутствует целый ряд осложнений, угрожающих жизни, а клиническое течение и исход непредсказуемы.
В основу данной статьи легли новые рекомендации Британского гастроэнтерологического общества, касающиеся ведения больных острым панкреатитом. Больным, незнакомым с симптомами и возможными серьезными последствиями этого заболевания, полезно обратиться к буклету, выпущенному группой поддержки больных панкреатитом [1].
На Международном симпозиуме, проходившем в Атланте в 1972 году [2], предложено такое определение острого панкреатита: «острое воспаление поджелудочной железы, обыкновенно с острым началом, выраженным болевым синдромом, напряжением мышц живота, рвотой, и последующим вовлечением в процесс различных органов и систем». Объективно заболевание подтверждается «повышенным содержанием панкреатических ферментов в крови или моче». Более точной является классификация осложнений, на которой строится сравнительный анализ и научные исследования (табл. 1).
Таблица 1. Клиническая классификация, предложенная Международным симпозиумом в Атланте [1]
Различные диагностические критерии делают недостоверными показатели заболеваемости. Однако установлено, что частота его в молодом возрасте среди городского населения существенно коррелирует со злоупотреблением алкоголя, а у пожилых сельских жителей — с желчнокаменной болезнью.
По статистике в Великобритании ежегодно острым панкреатитом заболевают 200 из миллиона человек, около 1500 умирают. В среднем врач общей практики сталкивается с вновь заболевшим один раз в три-четыре года. За последние полвека заболеваемость росла синхронно с увеличением потребления алкоголя. В это время госпитальная смертность оставалась в пределах 10%, общая достигала 20%, учитывая случаи посмертной диагностики.
Большинство приступов ограничивается поражением только поджелудочной железы, тогда как в остальных развиваются осложнения, угрожающие жизни или приводящие к смертельному исходу. Обычно это рано развивающаяся органная недостаточность, сопровождающаяся поражением поджелудочной железы в виде некроза, абсцесса или формирования псевдокисты (табл. 1). По последним сообщениям из Йоркшира и западной Шотландии, из 730 случаев острого панкреатита 73% пациентов полностью поправились после легкого приступа, 18% выжили, несмотря на осложнения, и 9% погибли.
Внезапная острейшая боль, иррадиирующая в спину, тошнота или рвота — вот типичное начало приступа. Нередко ему предшествует прием пищи или алкоголя
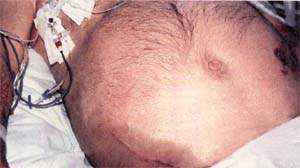 |
| Рисунок 1. Распространение воспалительного экссудата по заднебрюшинной клетчатке вызывает кровоподтеки на боках и в околопупочной области Нарушение пигментации обусловлены разрушением гемоглобина; эти пятна изчезают за несколько дней |
или недавний подобный приступ. При обследовании выявляется бледность, похолодание конечностей, тахикардия, гипотензия, указывающие на гиповолемию.
Иногда присутствует умеренная лихорадка, желтушность кожи и слизистых; абдоминальные симптомы варьируют от легкого напряжения мышц в эпигастрии до генерализованных симптомов раздражения брюшины, развивающегося также и при перфорации внутренних органов. В некоторых случаях обнаруживаются признаки шока и метаболических нарушений при отсутствии объективных абдоминальных симптомов.
Кровоподтеки (рис. 1) патогномоничны только в том случае, если захватывают и пупочную область (как при прерывании эктопической беременности) и боковые стенки живота (как при разрыве аневризмы аорты). Подобный признак указывает на тяжесть приступа, и вероятность смертельного исхода увеличивается в четыре раза.
Диагностически значимым является и четырех-шестикратное увеличение содержания в крови амилазы. Определение амилазы в моче с помощью тест-полоски используется как метод быстрого скрининга. Возможные ошибочные диагнозы, при которых требуется скорее срочная лапаратомия, чем консервативное лечение, приведены в табл. 2.
Таблица 2. Возможные ошибки при определении гиперамилаземии
По данным йоркширской/шотландской статистики, большинство приступов в мире провоцируется желчнокаменной болезнью и алкоголем — 41% и 25% соответственно. Но причина многих из них так и остается неизвестной, хотя и предложено множество этиологических сочетаний (табл. 3) [3].
Начиная с тиазидов в 1959 году предложено более тысячи лекарственных препаратов, способных провоцировать приступ, но в каждом конкретном случае для доказательства лекарственной этиологии необходимо исключить множество других причин, что практически весьма трудно.
Повышенный риск нарушения функции почек и желудочно-кишечных кровотечений исключает применение нестероидных противовоспалительных препаратов.
Стандартный набор больничных исследований включает общий клинический и биохимический анализ крови, определение газов крови и общий анализ мочи. В первые сутки течение заболевания непредсказуемо, и пациент требует постоянного наблюдения и ухода, предпочтительно в специализированном отделении.
К системным осложнениям относятся: дыхательная недостаточность (развивается в 20% приступов), почечная недостаточность (5%), сердечно-сосудистый коллапс, такой же, как при септическом шоке (5% пациентов).
Срочную ретроградную холангиопанкреатографию и эндоскопическую папиллотомию рекомендуется проводить при тяжелых приступах. Хотя данные о результатах таких процедур различны, их эффективность подтверждают британские исследования [5]. При тяжелых приступах повышается интенсивность катаболических процессов, и при продолжительном голодании (более трех-четырех дней) возникает необходимость в парентеральном питании наряду с дополнительным энтеральным введением пищи для сохранения барьерной функции слизистой оболочки кишечника. Диеты придерживаются до тех пор, пока у пациента не восстанавливается переносимость жидкостей и не ослабевают боль и мышечная защита.
Абсцесс поджелудочной железы проявляется симптомами общей интоксикации у 2 — 3% пациентов, обычно через несколько недель после приступа. Инкапсулированный жидкий гной либо аспирируется, либо удаляется через чрезкожный дренаж. Острая псевдокиста осложняет 2 — 3% приступов, содержит панкреатический сок, отграниченный зрелой фиброзной или грануляционной тканью в отличие от эпителия истинных кист.
Псевдокисты развиваются вследствие повреждения панкреатического протока. Диагноз ставится при обычном рентгенологическом исследовании, но иногда кисты определяются даже пальпаторно. Лучшие методы для их исследования — компьютерная томография и магнитно-резонансная томография. Ультразвуковой метод применяется для контроля за их развитием.
При разрывах может возникать панкреатический асцит, эрозии в сосуды приводят к развитию воспалительных псевдоаневризм или серьезных кровотечений. Увеличение абсцесса вызывает боль, билиарную или пилорическую обструкцию.
Таблица 3. Этиологические факторы, точно установленные и возможные
В йоркширском/глазговском исследовании 90% смертей были связаны с системной органной недостаточностью, что частично перекрывается 50% смертей, вызванных накоплением жидкости в поджелудочной железе. Интенсивное лечение ранних осложнений, казалось, должно было бы увеличить выживаемость, но из-за поздних, с трудом поддающихся лечению осложнений общая смертность остается на прежнем уровне. Ей также способствуют истощенные биологические резервы организма и отягощенный преморбидный фон.
За жизнь тысяч пациентов приходится бороться, и выжившие, как правило, выздоравливают полностью. Молодым пациентам, возвращающимся к трудовой деятельности, рекомендуется проводить более интенсивное лечение.
Потеря веса длится около месяца после окончания приступа. В это время у многих пациентов подавленное состояние, и их важно убеждать в том, что оно нормализуется. Стимуляция поджелудочной железы сводится к минимуму посредством диеты, бедной жирами и с высоким содержанием крахмалистых веществ. Короткий курс панкреатина способствует восстанавлению веса, эндо- и экзокринной функций. Вне зависимости от этиологии заболевания необходимо воздерживаться от алкоголя в течение трех месяцев. При подозрении на наличие алкоголизма необходимо тщательно собрать не только анамнез жизни пациента, но и семейный анамнез.
Профилактика предполагает установление и устранение причины развития приступа. Национальная программа борьбы с алкоголизмом в Скандинавии позволила остановить рост заболеваемости, но в остальном профилактика является, по существу, вторичной. Уровень трансаминаз, превышающий 60 МЕ/л, дает возможность подозревать наличие желчных камней; если они не обнаруживаются при ультразвуковом исследовании, то РХПГ способна выявить их или установить иную, поддающуюся коррекции причину.
 |
| Рисунок 2. Во всем мире большая часть панкреатитов вызывается камнями желчного пузыря или алкоголем |
Несмотря на диету с низким содержанием жира, распространенным остается рецидивирующий панкреатит, обусловленный камнями в желчном пузыре. Наилучшие результаты в данном случае дает холецистэктомия, но при условии хорошей подготовленности пациента и нормализации функции печени.
К холецистэктомии прибегают и в случае повторных идиопатических приступов, если, по данным РХПГ, желчь содержит кристаллы холестерола. Определять содержание алкоголя в крови бессмысленно, поскольку приступ может развиться через несколько дней после приема алкоголя. Совет воздерживаться от приема спиртных напитков, как правило, игнорируется.
Гиперкальциемия и гиперлипопротеидемия, обнаруженные после выздоровления, требуют специальной коррекции. Несмотря на все прилагаемые усилия по установлению этиологии, около четверти приступов остаются идиопатическими.
Многочисленные, в основном британские исследования так и не выявили какого-либо роста выживаемости. Причина тому — отсутствие возможности четкой демонстрации «отрицательных» результатов в контрольных группах (ошибка II типа).
Пациенты, находящиеся в тяжелом состоянии, нуждаются в постоянном уходе со стороны опытного персонала, состоящего из различных специалистов. При отсутствии такой возможности пациента с тяжелым приступом необходимо перевести в специализированный центр. Опыт показывает, что увеличение процента выживаемости происходит в том случае, если туда поступают еще не умирающие пациенты.
1. Neoptolemos J. P. What’s wrong with my pancreas? Produced by the Pancreatitis Supporters Network. (Information leaflet available from Duphar Laboratories, Southampton).
2. Braganza J. M, ed. The Pathogenesis of Pancreatitis. Manchester: Manchester University Press, 1991.
3. Bradley E. L. A clinically based classification for acute pancreatitis. Arch. Surg, 1993; 128:586-90.
4. Kingsnorth A. N. Role of cytokines and their inhibitors in acute pancreatitis. Gut 1997; 40:1-4.
5. Neoptolemus J. P., Carr-Locke D. L, London N. J., Bailey I. A., James D. F., Ossard D. P. Controlled trial of urgent endoscopic cholangio-pancreatography and endoscopic sphincterotomy versus conservative treatment for acute pancreatitis due to gallstones. Lancet ii:979-983.
6. Larvin M., Chalmers A. G., McMahon M. J. Dynamic contrast enchanced computed tomography: a precise technique for identifying and localising pancreatic necrosis. Br. Med. J., 1990; 300:1425-1428.
7. Saiffudin A., Ward J., Rigway L., Chalmers A. G. Comparison of MR and CT scanning un severe acute pancreatitis: initial experiences. Clin. Radiol, 1993;48:111-16.
8. Larvin M., Chalmers A. G., Robinson P. J., Mc Mahon M. J. Debridement and closed cavity irrigation for the treatment of pancreatic necrosis. Br. J. Surg, 1989; 76:465-471.
Острый панкреатит (K85)
Версия: Справочник заболеваний MedElement
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
1.Нарушение образования и транспорта ферментов поджелудочной железы (ПЖ) и их аутоактивация.
В соответствии с современным пониманием патогенеза в развитии ОП выделяют две основные фазы заболевания:
Вторая фаза ОП связана с развитием «поздних» постнекротических инфекционных осложнений в зонах некроза различной локализации. Она развивается вследствие активации и продукции воспалительных субстанций, аналогичных первой фазе, а также действия токсинов бактериальной природы.
В этой фазе в основе патогенеза лежит качественно новый этап формирования системной воспалительной реакции в виде септического (инфекционно-токсического) шока и септической полиорганной недостаточности.
Наибольшая летальность зарегистрирована после первой недели от начала заболевания, преимущественно за счет развития инфицированного панкреонекроза, при котором летальность варьирует от 40 до 70%.
Рисунок. Патофизиология системной воспалительной реакции при остром панкреатите.
(На схеме показаны основные направления повреждающего действия системной воспалительной реакции при панкреонекрозе)

Эпидемиология
Факторы и группы риска
Примерно у 30% больных не удается установить причину острого панкреатита. При более детальном эндоскопическом обследовании и ретрохолангиопанкреографии у 35-40% из них все таки обнаруживаются различная патология, не определяемая на УЗИ.
Клиническая картина
Cимптомы, течение
3. Психические расстройства.
3.1. Реактивные соматоформные расстройства (раздражительность, плаксивость, беспокойство) появляются как реакция на сильную боль и дискомфорт.
6. Лихорадка.
7. Изменения кожных покровов: влажность, бледность, желтушность кожи, наличие экхимозов на коже боковой поверхности живота и около пупка.
Частота основных клинических проявлений отёчного и деструктивного панкреатита (%)
| Клинические симптомы | Отечная форма | Панкреонекроз |
| Боль | 96 | 94 |
| Тошнота/рвота | 70 | 77 |
| Метеоризм | 84 | 89 |
| Ригидность мышц | 78 | 80 |
| Парез кишечника | 66 | 74 |
| Гипергликемия | 28 | 71 |
| Гипокальциемия | 6 | 50 |
| Желтуха | 38 | 43 |
| Лёгочная недостаточность | 10 | 68 |
| Почечная недостаточность | 16 | 50 |
| Шок | 4 | 38 |
| Сепсис | 4 | 31 |
| Энцефалопатия | 0 | 11 |
| Желудочно-кишечное кровотечение | 0 | 9 |
Формы заболевания
1. Интерстициальный ОП
Данная форма характеризуется скоротечностью и относительно легким течением; типичен быстрый эффект от консервативного лечения. Чаще интерстициальный ОП относят к абортивным формам заболевания. Клинические проявления отёка ПЖ обычно полностью исчезают в течение 3-7 дней, а острые морфологические изменения в ней разрешаются на протяжении 10-14 дней.
Болевой синдром и рвота не столь мучительны, как при панкреонекрозе. У пациентов обычно отсутствует картина панкреатического шока, а функциональные изменения со стороны сердечно-сосудистой системы, печени и почек выражены в меньшей степени. Температура тела чаще нормальная.
Характерен умеренный лейкоцитоз в пределах (10-12) х 10 9 /л, в первый день заболевания СОЭ, как правило, не увеличена.
Сывороточная активность панкреатических ферментов незначительно повышена, но в основном она нормализуется через 2-3 дня заболевания с повышением активности ингибитора трипсина.
Нарушения водно-электролитного равновесия, углеводного и белкового обмена выражены слабо или совсем не выявляются.
Редко отмечаются реактивные изменения со стороны органов грудной полости (дисковидные ателектазы легких, плеврит и др.), желудка и двенадцатиперстной кишки (отёк и гиперемия слизистой оболочки, острые эрозии).
Диагноз интерстициального ОП уточняют с помощью УЗИ и КТ.
В отличие от просто некротической формы заболевания, клинические симптомы инфильтративно-некротического ОП выявляют не ранее 5-7-го дня заболевания. Симптомы сохраняются в течение длительного времени: несмотря на продолжающееся комплексное лечение, больные устойчиво бледны, они испытывают постоянную общую слабость, резкое снижение аппетита и нередко тошноту.
При пальпации в эпигастральной области зачастую выявляется воспалительный инфильтрат, состоящий из поврежденной ПЖ и воспалительно-измененной парапанкреатической клетчатки, а также прилежащих органов (желудок, двенадцатиперстная кишка, селезёнка и др.). Инфильтрат неподвижен, малоболезнен, не имеет четких границ и становится более доступным пальпации при подкладывании под спину больного валика.
Характерные проявления инфильтративно-некротического ОП: субфебрильная температура тела, умеренный лейкоцитоз до 12х10 9 /л с нейтрофильным сдвигом влево, резкое увеличение СОЭ, значительно повышены концентрации фибриногена и С-реактивного белка крови.
При диагностике этой формы ОП применяются рентгеноконтрастное исследование желудка и двенадцатиперстной кишки, УЗИ, КТ, ФЭГДС.
В случае локализации инфильтрата в области головки и тела ПЖ повторное рентгенологическое исследование желудка и двенадцатиперстной кишки в течение длительного времени фиксирует симптомы их сдавления и нарушения моторно-эвакуаторной функции этих отделов желудочно-кишечного тракта.
Основные признаки гнойно-некротического ОП:
— тяжелое общее состояние больного при значительной длительности течения (иногда более 2-3 месяцев);
— выраженная слабость;
— периодическая тошнота, резкое снижение аппетита, необильная рвота, нарушающая адекватное пероральное питание;
— анемический синдром;
— выраженная гиподинамия;
— тяжелая трофологическая недостаточность;
— длительная нерегулярная лихорадка с гипертермическими подъемами температуры тела;
— ознобы, как самостоятельные, так и в ответ на внутривенную инфузию даже простых сред.
При лабораторном мониторинге наблюдают стойкую и значительную анемию; длительно сохраняющийся высокий лейкоцитоз с нейтрофильным сдвигом и предельной лимфопенией, который может сменяться лейкопенией; значительное повышение уровня фибриногена, белков острой фазы, выраженную белковую недостаточность и диспротеинемию, гипокалиемия и гипокальцемия, высокий уровень СОЭ.
ФЭГДС обнаруживает признаки тяжелого гастродуоденита в виде отёка слизистой оболочки, кровоизлияний, эрозий и острых язв, главным образом на задней стенке желудка, примыкающей к очагам гнойно-гнилостного воспаления.
Колоноскопия выявляет реактивные изменения в ободочной кишке, если гнойно-некротические очаги локализуются в зонах боковых каналов. УЗИ и КТ позволяют получить дополнительные данные о локализации и протяженности патологических изменений в этой зоне.
Диагностика
Физикальное обследование
Объективные данные при обследовании больного в первые часы развития ОП скудны, в отличие от обилия жалоб больного.
Инструментальные исследования
2. УЗИ вследствие его доступности, неинвазивности и высокой разрешающей возможности в отношении диагностики деструктивного ОП (до 97%) считается методом первого выбора.
Критерии оценки эхографической картины деструктивно-воспалительных изменений в ПЖ:
При тяжелом течении ОП, УЗИ следует осуществлять каждый день или чаще (при резких изменениях в клинике заболевания).
В зависимости от сроков картина УЗИ может меняться.
4. Рентгенологическая диагностика включает бесконтрастное и контрастное исследование органов брюшной и грудной полости, КТ и ангиографию ПЖ.
Рентгенологические признаки жирового панкреонекроза:
— латеральное или краниальное оттеснение экстраорганных артерий;
— блокирование основных ветвей чревной артерии;
— гиповаскуляризация ПЖ.
Триада этих признаков в зависимости от распространенности поражения может носить локальный или тотальный характер.
При абсцессе ПЖ на ангиограмме появляются бессосудистые зоны в месте расположения гнойников, выявляется оттеснение сосудов, иногда их сужение или полный обрыв за счет тромбоза. Сдавление селезёночной или воротной вены (позднее появление венограмм) характерно для обширного парапанкреатического инфильтрата.
КТ показана во всех случаях, когда ОП расценивают как тяжелый или когда быстро выявляют признаки тяжелого осложнения этого заболевания.
Показания к проведению КТ:
Лабораторная диагностика
Для отёчной формы ОП характерны:
— кратковременная амилазурия и амилаземия (1-3 сут.);
— отсутствие липаземии, трипсинемии (при высоком содержании ингибитора трипсина в крови);
— кратковременное, с неуклонным снижением на протяжении первых 3-5 дней заболевания, повышение активности эластазы крови.
Для геморрагического панкреонекроза типичны:
— кратковременная амилаземия, сочетающаяся с липаземией, которая разрешается только на 3-5 сутки;
— в перитонеальном выпоте (когда возможно его получить) предельно повышены не только активность амилазы, но и трипсина, с резким снижением уровня ингибитора трипсина.
Отмечаются признаки нарушения коагуляционного потенциала циркулирующей крови с явлениями внутрисосудистого свертывания: сильно положительные паракоагуляционные тесты, в 2-3 раза повышены концентрации продуктов деградации фибриногена и плазминовой активности крови, хотя показатели коагуляционного потенциала остаются, как правило, высокими.
Дифференциальный диагноз
Наибольшие трудности при диагностике ОП испытывают врачи неотложной медицинской помощи и поликлиник. Это связано с полисимптомностью заболевания, относительно небольшими возможностями для разностороннего обследования больного и ограниченностью времени динамического наблюдения за пациентом на догоспитальном этапе.
Необходимо уметь проводить дифференциальную диагностику в первую очередь со следующими заболеваниями:






