niml в гинекологии что
Скрининг рака шейки матки
Изменения шейки матки при раке и предопухолевых состояниях часто протекают бессимптомно и обычный осмотр не всегда укажет на патологию. Скрининговые программы позволяют своевременно выявить изменения, определить причину и назначить лечение.
Предрасположенность к раку шейки матки определяется генетическими маркерами, но вклад в развитие патологии составляет не более 1% из всех случаев. Большое влияние оказывают внешние и внутренние факторы. Нарушения гормонального фона и питания ткани, локальное состояние иммунитета — определяют внутреннюю причину, по которой возникают предраковые изменения. Ранняя активная половая жизнь, частая смена половых партнеров и частые роды, применение гормонсодержащих контрацептивных препаратов, наличие ИППП в анамнезе являются внешними факторами риска развития рака шейки матки.
В 85% случаев рак шейки матки ассоциирован с ВПЧ.
ВПЧ и рак шейки матки
ВПЧ — ДНК-содержащий вирус. Вирус обладает родством к эпителиальным клеткам. После проникновения в клетки, вирус запускает синтез собственного генетического материала. Зараженные эпителиальные клетки начинают активно делится. Но из-за нарушений, клетки эпителия остаются незрелыми. Эпителиальный пласт не формируется должным образом. Возникает дисплазия.
В шейке матки в 90% случаев вирус может элиминироваться из организма благодаря внутренним резервам организма женщины. Но длительное нахождение вируса в клетках в 10% случаев провоцирует цервикальные интраэпителиальные неоплазии (CIN). Выделяют три гистологических класса CIN: легкой (CIN I), умеренной (CIN II) и высокой степени (CIN III), при переходе одной в другую вероятность формирования рака увеличивается. Дисплазии легкой степени (CIN I) в 90% случаев инволюционируют в нормальную ткань или остаются в неизменном виде, 10% прогрессируют в CIN II. CIN II трансформируются в CIN III в 1 случае из 10. При персистенции ВПЧ более 3-х лет на фоне дисплазии высокой степени развивается рак. Такая ситуация наблюдается у половины женщин с диагнозом инвазивный рак.
Существует около 200 видов ВПЧ, но не каждый тип способен вызвать поражения шейки матки. ВПЧ 16 и 18 типов обычно выявляются при цервикальной интраэпителиальной неоплазии CIN III и инвазивном раке, поэтому назван вирусом высокоонкогенного типа. ВПЧ 6 и 11 типа часто ассоциирован с CIN I и CIN II и обладает низким онкогенным потенциалом.
| Наличие дисплазии выявляется при проведении цитологического исследования по Папаниколау (ПАП-мазок). В ходе анализа изучаются особенности строения клеток, их морфология, расположения, после чего выдается заключение о наличии или об отсутствии атипии клеток. Для выполнения анализа материал должен быть получен с трех участков: влагалищной части шейки матки, цервикального канала и зоны трансформации. Зона трансформации — зона перехода многослойного плоского эпителия шейки матки в железистый эпителий цервикального канала. В зоне трансформации обычно начинаются предраковые изменения. |  |
Полученный материал переносится на предметное стекло и окрашивается, после чего врач-цитолог исследует образец под микроскопом. Если мазок, не содержит цилиндрический эпителий, то образец считается неинформативным и исследованию не подлежит.
Процесс забора мазка не стандартизован, поэтому могут быть получены ложноотрицательные результаты. Для того, чтобы избежать ложных ответов, нужно соблюдать правила забора образца. Ответственность лежит на медицинском персонале, результат зависит от квалификации человека.
Ответственность за правильную подготовку к исследованию лежит на пациенте. Перед сдачей мазка на цитологию женщина должна придерживаться простых правил подготовки:
В таком случае образец не будет содержать посторонних элементов, и лаборатория сможет выдать достоверное заключение.
Результат цитологического анализа
Цитологическая интепретация клеточного состава должна быть представлена лечащему врачу в клинически значимых терминах и определениях. Существует несколько цитологических классификаций. Наиболее распространенные это классификация по Папаниколау и Бетдеста.
В соответствии с классификацией Папаниколау мазки делятся на 5 типов:
Классификация Бетесда является международной. Она создана в качестве унифицированного инструмента передачи информации между врачами-цитологами и врачами-клиницистами.
В классификации Бетесда введен термин «плоскоклеточные интраэпителиальные поражения»(SIL), которые могут быть высокой и низкой степени (LSIL и HSIL соответственно). LSIL соответствует слабой дисплазии (CIN I) и папилломавирусной инфекции. HSIL объединяет умеренную (CIN II) и тяжелую дисплазии (CIN III), внутриэпителиальный рак.
Образец, в котором клетки трудно поддаются дифференцировке, и врач не может определить связаны ли изменения с дисплазией или это реактивное состояние, выводятся в класс ASC-US. При постановке такого диагноза пациентка должна находится под динамическим наблюдением.
Если врач-цитолог видит, что в эпителии присутствуют изменения доброкачественные и нет никаких настораживающих морфологических признаков, выводит в заключении NILM. NILM также обозначает норму и реактивные изменения.
Соответствия цитологических заключений: корреляция между классификацией дисплазией/карциномой in situ/, Bethesda system 2001 года и классификацией по Папаниколау.
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Цитология шейки матки
Хоперская Ольга Викторовна
Акушер-гинеколог кандидат медицинских наук
Подписаться на email-рассылку
Спасибо за подписку!
Запись на онлайн-консультацию
Ваша заявка будет обработана в течение часа. С Вами свяжется специалист колцентра клиники и согласует время онлайн консультации
Что такое цитология шейки матки? Как осуществляется взятие мазка на цитологическое исследование? Как правильно расшифровать результаты анализа? Что такое nilm,ASC-US, LSIL, HSIL, CIS, AGC, AIS в результатах цитологии? На эти и другие вопросы отвечает кандидат медицинских наук акушер-гинеколог Хоперская Ольга Викторовна.
Цитологическое исследование (цитология) является основным методом скрининговой оценки состояния эпителия шейки матки. Основная задача цитологического скрининга заключается в поиске измененных эпителиальных клеток (атипичных, имеющих отличное от нормальных эпителиальных клеток строение).
Термин «атипичные клетки» подразумевает как клетки с признаками дисплазии – легкой, умеренной или тяжелой (предраковые клетки), так и собственно раковые клетки. Разница между ними – в степени выраженности изменений в строении клеток.
Цитологический скрининг необходимо выполнять всем женщинам (исключая девственниц и пациенток, перенесших экстирпацию (удаление) матки), начиная с 21 года, заканчивая в 69 лет (при отсутствии в исследованиях изменений), регулярность сдачи анализа – 1 раз в год, согласно приказу 572н (1 ноября 2012), однако допустимо сдавать анализ 1 раз в три года (приказ МЗРФ №36 ан, от 3 февраля 2015).
В настоящее время существует две альтернативных методики фиксации и исследования биологического материала, ключевым отличием которых для пациентов является их эффективность.
ПАП-тест и жидкостная цитология
Забор материала осуществляется однотипно (стандартизированный забор): комбинированной щеткой или двумя цитологическими щеточками (рисунок 1), так как эпителий должен быть взят как с наружной вагинальной поверхности шейки матки (эктоцервикса), так и с внутренней – из цервикального канала (эндоцервикса). Необходимость забора клеточного материала из цервикального канала обусловлена тем, что зона стыка эпителиев (цилиндрического и многослойного плоского неороговевающего –места, где чаще всего начинаются «нехорошие» процессы (90-96%случаев)) с возрастом смещается ближе к центру и внутрь цервикального канала.
Рисунок 1 – Цитологические щетки (слева – комбинированная, справа – 2 цитологические щетки)
Рекомендуют осуществлять забор цитологического материала до бимануального (двуручного) вагинального обследования, кольпоскопии и ультразвукового исследования. Не следует сдавать мазки при наличии вагинита (воспалительного процесса во влагалище), в период его лечения, во время менструации. Также за двое суток необходимо половое воздержание.
Техника забора биоматериала:
Отличия ПАП-теста и жидкостной цитологии
В 99% случаев результат, полученный при использовании жидкостной цитологии, совпадает с результатами гистологического исследования.
Единственный недостаток метода – он не включен в систему обязательного медицинского страхования, т. е. анализ платный.
Результаты цитологии шейки матки
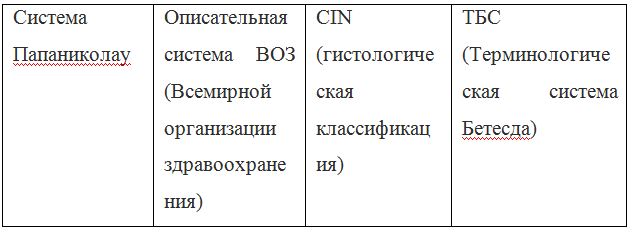
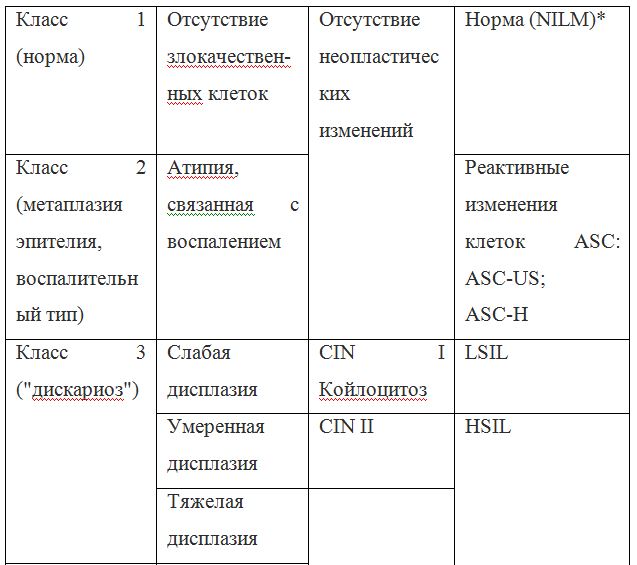
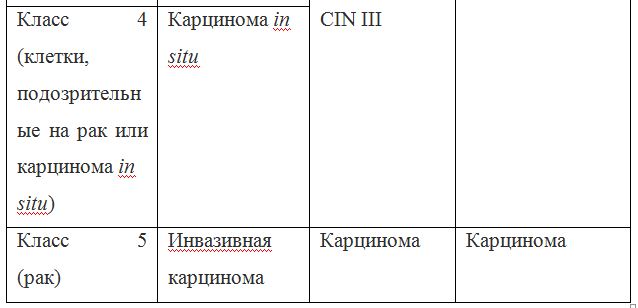
Согласно действующим клиническим рекомендациям от 2017 года, расшифровка результатов анализа должна проводиться по системе Бетесда, хотя можно встретить цитологическое заключение по системам Папаниколау, ВОЗ и CIN (гистологическая классификация). Сравнение систем приведено в таблице 1.
Клиническое значение будут иметь состояния определенные по терминологической системе Бетесда, поэтому, к примеру, умеренная дисплазия, тяжелая дисплазия и карцинома in situ = CIN II и CIN III = HSIL, и тактика ведения всех перечисленных состояний многослойного плоского эпителия будет одинакова (категория HSIL).
Расшифровка результатов
Итак, Вы держите в руках онкоцитологическое заключение. Расшифровка результата, а также выбор тактики ведения на его основании (с учетом возраста и особенностей образа жизни), должны проводиться не Вами, а Вашим лечащим врачом! Именно он направляет Вас на необходимые дополнительные исследования и выбирает тактику лечения, в случае необходимости. Но, кто из нас не заглянет в интернет, чтобы посмотреть, что же все-таки обозначают вынесенные в цитологическом заключении аббревиатуры и к чему готовиться? Думаю, любой переживающий о своем здоровье человек.
Ниже рассмотрим расшифровку аббревиатур терминологической системы Бетесда с ориентировочной (согласно действующим клиническим рекомендациям (2017) тактикой ведения.
Если изменены клетки плоского эпителия:
ASC-US
ASC-Н (atypical squamous cells, cannot exclude HSIL, клетки плоского эпителия с атипией неясного значения не исключающие HSIL) – здесь также обнаружены измененные клетки, но вероятная причина их появления – дисплазия. Врач назначит Вам и кольпоскопию с биопсией и ВПЧ – тестирование, дальнейшая тактика будет определена в зависимости от полученных результатов.
HSIL (high grade squamous intraepitelial lesion, плоскоклеточное интраэпителиальное поражение высокой степени) – в мазке обнаружены атипичные клетки, соответствующие диспластическим изменениям тяжелой степени. Врач направит Вас на кольпоскопическое исследование и эксцизию (иссечение участка измененной ткани петлей) / конизацию (удаление конусовидного участка шейки матки включая влагалищную поверхность и нижнюю часть цервикального канала) с последующим гистологическим исследованием полученного биоматериала. К категории HSIL по классификации Бетесда относится и карцинома in situ (см. таблицу 1, описательная система ВОЗ).
Однако цитологическое исследование не дает представления о пространственном расположении клеток с признаками атипии, установить глубину проникновения патологического процесса в ткани позволяет только гистологическое исследование.
Если изменены клетки цилиндрического эпителия:
Вышеприведенные тактики ведения в зависимости от результатов цитологических исследований ориентировочны. Тактику ведения в каждом конкретном случае определяет лечащий врач, учитывая индивидуальные характеристики пациента (возраст, наличие или отсутствие детей, сопутствующие заболевания, факт инфицирования ВПЧ, личные качества).
Дорогие девушки, женщины, призываю Вас регулярно проводить цитологическое исследование и желаю получать исключительно «NILM» в заключении.
ПАП-тест. О чем говорят аббревиатуры?
Каждая женщина, которая хоть раз была у гинеколога, знает, что на приеме у нее обязательно возьмут мазки, в том числе на цитологическое исследование. Во многих случаях только после комплексного обследования шейки матки — расширенной кольпоскопии, мазков на флору и цитологию и при необходимости биопсии — специалист сможет установить диагноз и назначить оптимальный метод лечения.
Термином «дисплазия», или «неоплазия», уже не удивишь женщин, даже далеких от медицины. Они понимают, что речь идет о наличии атипичных клеток, которое может быть как при злокачественном, так и доброкачественном процессе.
И все же, когда держишь в руках результат мазка с непонятными аббревиатурами, волнение есть всегда.
Что такое цитологический скрининг и почему его нужно проходить каждой женщине, расскажет онкогинеколог Больницы израильской онкологии LISOD Инна Субботина.
— Инна Витальевна, расскажите, что такое ПАП-тест и как часто его необходимо проходить?
— ПАП-тест, который также называют цитологическим скринингом, помогает своевременно выявить предраковые состояния шейки матки средней и тяжелой степени и пролечить их. Регулярное обследование с началом половой жизни значительно снижает риск заболеть раком шейки матки. В большинстве стран мира ПАП-тест рекомендуют проходить раз в три года с 21-летнего возраста, но украинские врачи считают целесообразным начинать его в Украине раньше, с 18 лет, а завершать в 65 лет, как и в большинстве стран мира. Это обусловлено определенными эпидемиологическими особенностями: ранним началом половой жизни, распространенностью различных форм иммунодефицита, чрезвычайно низким уровнем вакцинации от ВПЧ и большим количеством случаев курения среди женщин.
— Нужно ли готовиться к сдаче ПАП-теста?
— Лучше проходить обследование в первые сухие дни после менструации. Для женщин, которые принимают противозачаточные таблетки, неважно, в какой день цикла проходить тест, а женщины в менопаузе могут проходить его в любой удобный день. За 48 часов до теста нужно исключить половые отношения, не использовать вагинальные свечи, орошения, гели и кремы.
ПАП-тест — это безболезненная процедура. Некоторые женщины могут испытывать дискомфорт и ноющие боли внизу живота во время забора анализа. Это нормально.
Забор клеточного материала проводится специальной щеточкой, которая помещается в контейнер с фиксирующим транспортным раствором или наносится тонким слоем на предметное стекло. Первые, но уверенные шаги делает в Украине котестинг (одновременное цитологическое исследование и определение вируса папилломы человека (ВПЧ) методом полимеразной цепной реакции).
— Какими могут быть результаты этого исследования? Что рекомендуется при каждом из них?
— Для описательного цитологического заключения используется классификация Bethesda, согласно которой проводится интерпретация результатов:
Нередко женщины и особенно — молодые девушки обращаются с непонятным для них результатом цитологического обследования шейки матки и с волнующим вопросом «Что делать дальше?» При получении любого из результатов ПАП-теста есть абсолютно четкие и научно обоснованные методы дообследования и тактики ведения пациенток, которые основываются на международных рекомендациях и данных доказательной медицины.
Если вы получили результат «неудовлетворительная цитология согласно классификации Bethesda», рекомендуется повторить ПАП-тест через 2-4 месяца (независимо от возраста).
Заключение ASCUS (Atipical Squamous Cells of Undetermined Significance, атипичные клетки плоского эпителия неясного значения) — характеризует такие структурные изменения в клетках, которых качественно и количественно недостаточно для постановки диагноза CIN. Это означает, что цитологическая картина не позволяет дифференцировать изменения плоского эпителия между реактивными и диспластическими, то есть предраковыми. У большинства больных с такими результатами в течение наблюдения клеточный состав нормализуется, однако 10-20% прогрессируют в дисплазию. Однако риск развития тяжелой дисплазии CIN ІІІ у женщин с ASCUS и отрицательным результатом на ВПЧ (-) не превышает 1-2%, поэтому такие пациентки наблюдаются без применения инвазивных методик обследования, а тактика наблюдения зависит от возраста и наличия или отсутствия высокоонкогенных типов ВПЧ при исследовании урогенитальных выделений.
Результат скрининга ASC-H (Atypical Squamous Cells Can not Exсlude HSIL, атипичные клетки плоского эпителия, которые не исключают HSIL) — независимо от ВПЧ-статуса рекомендуется расширенная кольпоскопия, а при любых признаках поражения показана биопсия, цервикальный кюретаж. У женщин пери- и менопаузального возраста, если зона перехода плоского и цилиндрического эпителия шейки матки кольпоскопически НЕ визуализируется, а кюретаж не дал достоверной информации, — как диагностическая мера может рассматриваться конизация шейки матки. Такое вмешательство должен выполнять специалист экспертного уровня. Дальнейшая тактика зависит от результатов гистологического исследования.
ПАП-тест с результатом CIN I или LSIL (Low-grade Intraepitelial Lesion, поражение эпителия легкой степени) — цитологические изменения, обусловленные ВПЧ (койлоцитоз) и неспецифические воспалительные изменения. CIN І часто регрессирует самостоятельно, поэтому в этой группе пациенток чаще всего применяется тактика динамического наблюдения. Однако необходимо обязательно выполнить ВПЧ-тест для определения дальнейшей тактики.
Для женщин с результатом CIN I и ВПЧ (-) рекомендуется цитологический контроль через 6 мес., возможен двойной тест «котестинг» через 12 мес. Если через 12-18 мес. по результатам наблюдения получаем NILM — рекомендуется перейти к рутинному скринингу.
Для женщин с CIN І / ВПЧ (+) рекомендована кольпоскопия, и при обнаружении тяжелого поражения эпителия шейки матки — биопсия, а при его отсутствии — повторный цитологический контроль через 6 мес. или двойной тест через 12 мес. У таких пациенток необходимо создать условия для элиминации ВПЧ: рекомендовано прекратить курение, при необходимости — провести лечение хронических инфекций, коррекцию вагинального микробиома — кандидоза, бактериального вагиноза, хронической герпетической инфекции и т. п. Стоит помнить, что у 12-25% ВПЧ (+) женщин с CIN І в течение 4 лет может произойти прогрессия в CIN более тяжелых степеней.
При наличии цитологического заключения CIN IІ и CIN ІІІ или HSIL в 70-80% случаев у пациенток оказывается CIN ІІ / ІІІ в гистологическом материале после биопсии и цервикального кюретажа, а в 1-3% — инвазивный рак. Поэтому независимо от ВПЧ-статуса всегда рекомендуется кольпоскопия, обязательно подготовленным специалистом, биопсия измененных участков — под контролем кольпоскопии, эндоцервикальный кюретаж у небеременных с последующим морфологическим исследованием полученного материала. Рекомендовано также кольпоскопическое обследование влагалища. В случаях с цитологическим результатом CIN ІІ / ІІІ, если при кольпоскопии не обнаружено изменений или выявлено поражение легкой степени, рекомендуется биопсия и эндоцервикальный кюретаж (если он не выполнялся до того) и / или диагностическая коническая биопсия.
Как исключение — девушки моложе 21 года. Риск инвазивного рака у них чрезвычайно низкий, кольпоскопия и цитология должны быть проведены повторно через 3-6 месяцев, при условии, что кольпоскопия адекватная, то есть визуализируется зона трансформации, а эндоцервикальный кюретаж отрицательный.
Перед проведением инвазивных вмешательств всегда рекомендуется проведение тестирования на носительство вируса иммунодефицита человека (ВИЧ), поскольку именно эти женщины в группе повышенного риска по цервикальным неоплазиям.
— Что делать при гистологическом подтверждении легкой или средней и тяжелой дисплазии шейки матки?
— В случае выявления при биопсии поражения низкой степени LSIL (легкой дисплазии, CIN I) и при удовлетворительных результатах кольпоскопии (зону трансформации 1-го типа видно полностью) возможны два подхода: наблюдение — рекомендуется в большинстве случаев или активное лечение, которое может рассматриваться при признаках длительной персистенции CIN І.
Наблюдение — оптимальная тактика ведения, особенно молодых женщин и тех, которые планируют беременность. Заключается она в цитологическом контроле + ВПЧ-тестировании + кольпоскопии каждые 6 мес., пока не будет цитологических и кольпоскопических доказательств регрессии легкой дисплазии. Стоит отметить, что у пациенток с нелеченной CIN І существует 13% риск обнаружения CIN ІІ, CIN ІІІ в течение двух лет наблюдения.
Хирургическое, а именно эксцизионное лечение CIN І может быть предложено пациенткам при длительной персистенции поражения более 18 мес., особенно с положительным ВПЧ-статусом и у женщин старше 30 лет; пациенткам, которые не имеют репродуктивных планов и отказываются проходить регулярный контрольный гинекологический осмотр; женщинам с положительным ВИЧ-статусом.
При гистологическом подтверждении HSIL, то есть CIN ІІ и CIN ІІІ тактика лечения чаще склоняется к хирургическому вмешательству. Однако стоит помнить, что около 40% случаев CIN ІІ могут регрессировать в течение 2 лет, особенно у молодых женщин. Регрессия CIN ІІІ происходит крайне редко.
Рекомендации по лечению при тяжелой дисплазии CIN ІІІ единодушны: обязательное удаление патологически измененного участка шейки матки, то есть эксцизия / конизация у небеременных пациенток. Единственное исключение — HSIL (CIN II) у девушек младше 21 года, при отсутствии положительного ВИЧ-статуса, поскольку у молодых пациенток высокая вероятность регрессии. В этой категории больных желательно также проведение иммуногистохимического исследования индекса пролиферативной активности с использованием моноклональных антител к белку р16 или р16 / Кі67 для уточнения биологического потенциала диспластических изменений эпителия шейки матки. Наблюдение возможно при отсутствии гиперэкспрессии р16 не более 12 мес. При персистенции HSIL (CIN II) и ВПЧ (+) более 12 мес. рекомендовано применение эксцизионных методов лечения. Хирургическое лечение HSIL (CIN II / III) может проводиться подготовленными специалистами экспертного уровня под контролем кольпоскопии.
Поскольку шейка матки покрыта не только плоским, но и цилиндрическим железистым эпителием, который расположен в цервикальном канале, соответственно здесь тоже случаются проблемы онкологического характера.
Цитологическое заключение ПАП-теста — AGC (цервикальное интраэпителиальное поражение железистых клеток) и АIS (аденокарцинома in situ) в каждом случае требует консультации цитолога, онкогинеколога, гинеколога экспертного уровня.
Атипичные железистые клетки в цитологическом мазке могут иметь эндоцервикальное происхождение, то есть из шейки матки, или эндометриальное, то есть из полости матки. Поэтому всем пациенткам этой группы рекомендуется расширенная кольпоскопия и цервикальный кюретаж. Обследование в возрасте старше 35 лет включает обязательный эндометриальный кюретаж или гистероскопию, тем более при наличии сопутствующей экстрагенитальной патологии (ожирение + сахарный диабет + гипертоническая болезнь), патологических маточных кровотечений и обремененного раком семейного анамнеза.
При наличии атипии железистых клеток или AIS в биопсии, но без признаков инвазивного рака, может рассматриваться конизация шейки матки как метод выбора у молодых пациенток с репродуктивными планами на будущее однако женщинам, которые реализовали свою репродуктивную функцию и не планируют в дальнейшем рожать, рекомендована гистерэктомия — удаление матки, особенно с подтвержденной гистологически AIS, с учетом высокой вероятности неполного удаления поражения при конизации (до 26%) или инвазивного рака (1,2%), частых рецидивов заболевания после лечения, мультифокальной природы болезни и малоинформативности цитологических проявлений AIS.
Помните, что при своевременном выявлении рака шейки матки болезнь имеет благоприятный прогноз по лечению и полному выздоровлению, поэтому о собственном здоровье в первую очередь должны позаботиться вы сами!
Пройти обследование у гинеколога, сдать все необходимые анализы, сделать ПАП-тест и при необходимости пройти лечение выявленных предраковых заболеваний можно в Больнице израильской онкологии LISOD. Лучшие онкогинекологи дадут подробную консультацию по результатам анализов и назначат эффективное лечение.
Запишитесь на консультацию:
0-800-500-110 — бесплатно по Украине;