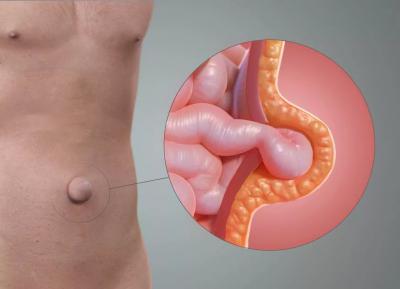
можно ли ходить с пупочной грыжей всю жизнь
Что нужно знать о пупочной грыже?
Пупочная грыжа: Причины, устранение, восстановление после операции
Пупочная грыжа относится к одной из наиболее распространённых патологий организма. Среди известных грыж живота это нарушение занимает третье место. При пупочной грыже внутренние органы (кишечник, большой сальник) выходят за пределы передней брюшной стенки через отверстие, локализующееся в области пупка (пупочное кольцо), и проявляется выпячиванием в области пупка, которое исчезает или уменьшается в размерах в горизонтальном положении. Проявления пупочной грыжи зависят от ее величины, размеров грыжевых ворот, выраженности спаечного процесса и сопутствующего ожирения. Грыжи бывают вправляемыми и невправляемыми, когда грыжевой мешок срастается с окружающими тканями при помощи спаек. Пупочные грыжи могут быть врожденными и приобретенными.
Причины формирования пупочной грыжи 
Диагностика пупочной грыжи
Пупочная грыжа относится к числу заболеваний, диагностика которых не вызывает проблем. Патология всегда визуально заметна, человек может самостоятельно её увидеть и прощупать. При обнаружении отклонения требуется, как минимум, консультация врача. Визит к специалисту лучше не откладывать, от этого будет зависеть продолжительность и эффективность лечения.
Диагностика начинается с осмотра. Врач ощупывает живот больного и оценивает состояние пупочной зоны. Пациента могут попросить натужиться и покашлять. Беседа и выяснение характера симптомов обязательны. Врач может поинтересоваться, когда было обнаружено выпячивание, как оно себя проявляет и есть ли близкие родственники, у которых наблюдалась подобная патология. Изучив полученные сведения, врач поставит предварительный диагноз.
В случае сомнений, врач может назначить УЗИ мягких тканей пупочного кольца, которое позволяет выявить грыжевое образование, определить его состояние, контуры и размеры. Исследование поможет увидеть орган, оказавшийся в грыжевом мешке, отсутствие или наличие спаек.
Осложнения пупочной грыжи:
Устранение пупочной грыжи
Суть операции
Основные недостатки операции:
— длительный период реабилитации (ограничение физической нагрузки до 1 года);
— большой риск рецидива грыжи (повторного появления грыжи на этом же месте).
2) Пластика с применением сетчатых полипропеленовых имплантов. Существует два способа установки сеток.
а) Сетка помещается над апоневрозом (над пупочным кольцом), непосредственно под кожей. Такая операция выполняется в тех случаях, когда невозможно ушить грыжевые ворота из-за их больших размеров.
б) Сетка помещается под апоневроз (под пупочное кольцо). Это наиболее оптимальный способ лечения пупочной грыжи. Недостатков у данного метода оперативного лечения нет.
Преимущества:
короткий период реабилитации (не более 1 месяца даже для спортсменов);
низкий процент рецидива (менее 1%);
операция выполнятся под любым видом анестезии.
Обычно операция длится 45-60 минут.
При «амбулаторной хирургии» больной после операции, находится под наблюдением около 3-4 часов, затем ему выдают рекомендации и он отправляется домой. Как показывает практика, при домашнем уходе резко снижается процент послеоперационных инфекций. На перевязку необходимо будет явиться на второй день после операции, и на седьмой день для снятия швов, если применялись рассасывающиеся нити, то в снятии швов нет необходимости. Уход за послеоперационной раной сводится к ежедневной смене повязок и обработке раны обеззараживающими средствами, для профилактики инфекционных осложнений. Амбулаторное лечение не подходит для пациентов с большими грыжами и с сопутствующими заболеваниями, также требующими оперативного вмешательства.
Восстановление после пластики грыжи — реабилитация
Как только исчезнут боли, пациент может постепенно возвращаться к прежней жизни. Но о полном восстановлении трудоспособности можно говорить не ранее, чем через 6 месяцев после операции. Хотя эти сроки варьируются и зависят от способа и объёма герниопластики, индивидуальных особенностей организма.
Послеоперационная реабилитация включает такие мероприятия:
Точное выполнение предназначений врача даст возможность восстановится в кратчайший срок и без осложнений.
Самые распространенные заблуждения о лечении грыж
Как только при ушивании грыж хирурги начали использовать специальные синтетические сетки-протезы, одной проблемой в медицине стало меньше.
Во-первых, появилась возможность избавиться от грыжи раз и навсегда – вероятность того, что она возникнет повторно, снизилась до 0,5-1%.
Во-вторых, не нужно лежать в больнице неделю – в специализированных медицинских центрах подобные операции сегодня проводятся в стационаре одного дня, а уже на 3-4 сутки пациент может вернуться к привычному образу жизни.
И, в-третьих, во время заживления раны практически нет боли.
Впрочем, несмотря на то, что операция по Лихтенштейну или «ненатяжная» методика (так она называется на языке медиков) сделала лечение грыж простым и эффективным, среди пациентов до сих пор бытуют заблуждения, с ним связанные.
Помочь их развеять мы попросили кандидата медицинских наук, врача-хирурга ПРЕОБРАЖЕНСКОЙ КЛИНИКИ Гришину Татьяну Анатольевну.
Заблуждение 5. Сетчатый имплант может отторгаться организмом.
Не может. Он изготовлен из биологически инертной полимерной нити, которую наша иммунная система воспринимает «как родную». Со временем имплант прорастает соединительной тканью и становится частью организма.
Заблуждение 6. Сетчатый имплант мешает пациенту, ощущается, как инородное тело в животе.
Имплант никак не ощущается, не причиняет ни боли, ни дискомфорта. И мешать он тоже не может. И даже на металлодетекторе не звенит.
Заблуждение 7. После ушивания грыжи остается большой рубец.
Длина рубца составляет около пяти сантиметров, расположен он в паховой области. Послеоперационная рана зашивается косметическим швом и косметическими нитками, так что уже через год след от рубца можно будет заметить, только если сильно приглядеться.
Заблуждение 8. После операции по поводу паховой грыжи у мужчин снижается потенция.
Операция по поводу паховой грыжи никак не влияет на потенцию. Ни сама операция, не спинальная анестезия, которая используется для обезболивания.
Заблуждение 9. После операции полгода нельзя заниматься спортом.
Если речь идет о современных «ненатяжных» методиках, то через две недели после операции пациент может вернуться к нормальному образу жизни. Например, помыть дома пол, вынести мусорное ведро или побежать за автобусом.
Через пару месяцев уже можно ходить в спортзал, а через полгода можно абсолютно все. Даже заниматься тяжелой атлетикой.
От появления грыжи не застрахован никто. Ни мужчины, ни женщины.
Да и от возраста это заболевание не зависит. Распознать его довольно просто: под кожей, как правило, в паховой области возникает меняющееся в размерах вздутие, которое исчезает в лежачем положении.
Грыжа – это не насморк, который, хоть лечи, хоть не лечи, длится неделю. Если грыжа сформировалась, то самостоятельно уже не исчезнет, никакие притирания-бандажи не помогут.
Единственный способ избавиться от нее – сделать операцию.
И чем раньше пациент пойдет к хирургу, тем выше шанс, что лечение будет успешным и малотравматичным.
ГРЫЖИ ЖИВОТА
ВОПРОСЫ И ОТВЕТЫ
Органы брюшной полости окружены двумя оболочками. Сначала мягкой, тонкой и легко растягивающейся – брюшиной. Затем плотной оболочкой, состоящей из мышц и апоневроза, образующей каркас вокруг брюшной полости. Снаружи от плотной оболочки находится подкожная клетчатка и кожа.
Если в плотной оболочке, состоящей из мышц и апоневроза, возникает слабое место или дефект, то органы брюшной полости, покрытые брюшиной, проходят через него, образуя выпячивание, которое и называется грыжей.
Таким образом, грыжа живота – это выхождение органов из брюшной полости через дефект в мышечно-апоневротическом каркасе.
В строении грыжи различают грыжевой мешок и грыжевые ворота.
Края дефекта в мышечно-апоневротическом каркасе называют грыжевыми воротами. Когда внутренняя оболочка брюшной полости – брюшина, выпячивается через грыжевые ворота наружу, то из нее формируется то, что называют грыжевым мешком. В грыжевой мешок из брюшной полости могут выходить различные органы, например, большой сальник, тонкая или толстая кишка.
Грыжи, в основном, образуются из-за несоответствия прочности мышечно-апоневротического каркаса живота той нагрузке, которую он испытывает.
Существует достаточно много отдельных факторов, совокупно влияющих на развитие грыж. К ним относят: врожденные особенности анатомического строения, наследственные изменения соединительной ткани, нарушения питания, чрезмерные физические нагрузки, курение, особенности течения беременности, ранее перенесенные травмы живота и хирургические операции, хронические запоры, возраст и другие факторы, из которых что-то может доминировать.
Рис. Локализация, интенсивность и распространение боли при пупочной грыже.
Для диагностики грыжи передней брюшной стенки в большинстве случаев достаточно осмотра и пальпации. Например, так проводят диагностику паховой, бедренной, пупочной грыж. При небольших размерах грыжи могут возникнуть сомнения в ее наличии и диагноз можно уточнить с помощью УЗИ-исследования
Если грыжа, например, имеет большие размеры или выходит в другую полость, то объем исследований определяется индивидуально. В ряде случаев, требуется выполнение УЗИ, компьютерной томографии, эзофагогастродуоденоскопии.
Наиболее частое и опасное осложнение – это ущемление грыжи, которое требует неотложной медицинской помощи. Наиболее характерный признак ущемления грыжи – внезапная сильная боль в области грыжи, которая возникает из-за сдавления органов в грыжевом мешке. При этом грыжа становится невправимой и резко болезненной при надавливании на нее.
Симптомы и последствия ущемления могут сильно отличаться в зависимости от того какой орган, как долго и сильно сдавлен. Однако следует исходить из того, что ущемление грыжи всегда угрожает жизни человека и требует немедленного обращения за медицинской помощью. Ущемление грыжи может привести к развитию некроза кишки и перитониту, что потребует значительного расширения объема операции и медикаментозного лечения.
Лечение грыж передней брюшной стенки традиционно находится в компетенции общих хирургов.
Наука о грыжах называется герниология. Поэтому хирургов, которые преимущественно занимаются лечением грыж, иногда называют герниологами. Надо отметить, что, несмотря на большой объем накопленных знаний, герниология является достаточно молодой и активно развивающейся наукой.
На сегодняшний день неоспоримо то, что при наличии грыжи живота может помочь только операция, только так можно вернуть пациенту трудоспособность, качество жизни и предупредить осложнения грыжи.
Говоря о нехирургических методах лечения грыж надо отметить, что иногда образованию грыж предшествуют определенные состояния, на которые можно повлиять без операции. Например, можно устранить диастаз прямых мышц живота I степени с помощью физических упражнений.
Широко известное применение бандажа снижает риск ущемления грыжи, но не приводит к излечению от нее. Постоянное применение бандажа может быть рекомендовано тогда, когда хирургическое лечение противопоказано, например, во время беременности или при тяжелой сопутствующей патологии.
Полагаю, что все хорошо представляют себе красивый пресс живота в виде «кубиков». Эти «кубики», как раз таки и образуются двумя прямыми мышцами живота, идущими параллельно друг другу сверху вниз.
Расстояние между прямыми мышцами заполнено апоневрозом и не должно превышать 2-3 см.
Диастаз прямых мышц живота – это расхождение прямых мышц живота в стороны от средней линии. При этом, чем больше мышцы расходятся, тем больше вероятность возникновения грыж, поскольку апоневроз между мышцами при растягивании истончается. Важно то, что при наличии у пациента и грыжи, и диастаза прямых мышц, и то и другое требует хирургического лечения одновременно.
Подозрение на грыжу живота всегда является основанием для обращения к хирургу-герниологу. Сам факт подтверждения диагноза предупреждает человека о возможных осложнениях и предостерегает его от необдуманных поступков, например, поднятия тяжестей.
Следует понимать то, что со временем грыжа меньше не станет. И если грыжа иногда болит или, что еще опаснее, кратковременно ущемлялась (кратковременный приступ внезапной сильной боли), то операцию откладывать не стоит.
Конечно могут быть особенности направления на операцию по поводу грыжи. Так, например, послеоперационные грыжи рекомендуется оперировать не ранее 6 месяцев после предыдущей операции, но подготовку к такой операции надо начинать проводить сразу после выявления грыжи, поэтому обращаться к хирургу надо сразу.
Поскольку развитие грыжи связано с появлением дефекта в мышечно-апоневротическом каркасе, то лечение грыжи направлено на устранение этого дефекта. Предварительно надо выделить грыжевой мешок и погрузить органы обратно в брюшную полость. Для закрытия дефекта используются или собственные ткани, или эндопротез.
Как правило, продолжительность операции пропорциональна размерам грыжи. Время может варьировать от 10-15 минут до нескольких часов.
Показания к применению сетчатых протезов оговорены рядом рекомендаций. Определение показаний для их применения у конкретного пациента является задачей хирурга. Выбор сетчатого протеза определенного вида во многом зависит от размеров грыжи и особенностей места имплантации, а также той нагрузки, которую он будет на себя брать. В тоже время, без согласия пациента протез не имплантируют, поэтому окончательное решение остается за ним.
Надо отметить, что применение протезов в хирургии грыж живота позволило существенно снизить частоту рецидивов, существенно повысить уровень допустимых после операции физических нагрузок и отказаться от длительного ношения бандажа. К применению сетчатого протеза при герниопластике могут склонить многие факторы: размеры, локализация и природа грыжи, возраст и характер труда пациента, наличие у него признаков соединительнотканной дисплазии и другие факторы. Например, при пупочной, рецидивной и послеоперационной грыжах, наиболее определяющим критерием является размер грыжевых ворот.
В большинстве случаев протезы для герниопластик изготавливают из тех же синтетических материалов, как и хирургический шовный материал, что обеспечивает хорошую приживаемость, надежность и безопасность. Протезы изготавливают в виде плетеной «сетки», что позволяет соединительной ткани в течение нескольких месяцев активно прорастать в нее, создавая с протезом единую структуру, которая и препятствует повторному образованию грыжи. Применение протезов из биологических материалов не показало преимуществ.
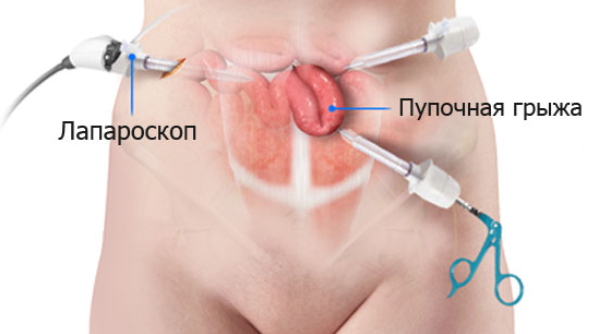
Лапароскопические методы широко используется, но при сравнении между странами частота их применения сильно различается. В целом, во всем мире опыт их применения пока не накоплен для оценки эффективности.
В идеальном варианте, устраняя грыжу, или выполняя любую другую операцию, хирург должен минимально воздействовать на окружающие ткани и полости, стремясь снизить вероятность осложнений. Надо признать, что лапароскопические методики всегда рассматривались, как малотравматичные. Так в случае операции по поводу грыжи пищеводного отверстия диафрагмы их применение признано оптимальным, но при лечении грыж другой локализации преимущества их применения не всегда очевидны и должны рассматриваться индивидуально у каждого пациента.
Закономерно, что повышение рисков послеоперационных осложнений связано с рядом факторов, например, с увеличением размеров грыжи, с возрастом пациента, с количеством сопутствующих заболеваний. На снижение рисков направлено предоперационное обследование пациента, основная задача которого сводится к оценке его состояния, выявлению и лечению сопутствующих заболеваний.
Осложнения возможны после абсолютно любой операции и могут затрагивать рану с образование гематом, сером, свищей, развитием кровотечения, нагноения и других неблагоприятных событий. В случае выполнения герниопластики возможно развитие рецидива грыжи, а при применении протезов – отторжение протеза. При операции по поводу грыжи больших размеров становятся более вероятными риски общих осложнений − нарушения со стороны сердечнососудистой, дыхательной, мочевыделительной и других систем.
Соблюдение рекомендаций врача, проведение персонально подобранной предоперационной подготовки и профилактических мероприятий призвано снизить риск развития осложнений.
Не относят к осложнениям после операции: умеренный отек тканей, изменение чувствительности, болезненность, локальные кровоизлияния в кожу в области раны, слабую гиперемию краев раны, кратковременные субфебрильные подъемы температуры.
Общий анализ крови, сахар крови, общий анализ мочи, биохимический анализ крови (белок, билирубин, АЛТ, АСТ, амилиза, глюкоза, мочевина, креатинин, K, Na, Cl), коагулограмма, определение группы крови и резус-фактора, HBsAg, anti-HCV, anti-HIV (по условиям лечебного учреждения), рентгенография органов грудной клетки, электрокардиограмма, осмотр врача-терапевта, врача-гинеколога, врача-анестезиолога.
При первоначальном обследовании пациента с учетом выявленной сопутствующей патологии могут быть установлены показания для выполнения компьютерной томографии брюшной полости, изучения функции внешнего дыхания, ультразвукового исследования органов брюшной полости.
Наиболее часто применяются спинальная анестезия (укол в области поясничного отдела позвоночника) или многокомпонентная эндотрахеальная анестезия, реже – местная или внутривенная анестезии.
При некоторых типах грыж и методиках операций выбора нет, например, грыжи больших размеров и все лапароскопические операции требуют эндотрахеального наркоза.
При паховых, бедренных, пупочных грыжах операция чаще всего выполняется под спинальной анестезией, но может быть применена местная анестезия или эндотрахеальный наркоз. На выбор анестезии, в таких случаях, может повлиять настроенность пациента на определенный вид анестезии, что может обсуждаться перед операцией в ходе консультации анестезиолога.
На сроки выписки в основном влияют объем операции и сопутствующие заболевания. При благоприятных обстоятельствах и если грыжа имеет небольшие размеры, пациент выписывается на амбулаторное лечение на следующий день после операции.
После операции необходимо амбулаторное наблюдение хирурга, регулярные перевязки и снятие швов. Зону раны не следует мочить до снятия швов. Следует опасаться и всячески избегать любых состояний приводящих к резкому повышению внутрибрюшного давления, например, тяжелой физической нагрузки, запоров, кашля. Ограничение физических нагрузок зависит от размера грыжи и выбранной методики операции и, как правило, не превышает 2 месяцев. Желательно воздерживаться от движений с наклоном вперед, например, поднимать что-либо с пола путем приседания.
Необходимость и сроки ношения бандажа оговариваются индивидуально. Как правило, при ношении бандажа после операции его надо обязательно застегивать в положении лежа.
Питание должно быть полноценным. Важно резко не набирать вес в течение следующего года. Следует предупреждать возникновение запоров. Могут быть рекомендованы слабительные препараты.
При имплантации протеза следует воздержаться от физиотерапевтических процедур на область раны. Не желательно посещать сауну в течение 2 месяцев.
Грыжа не терпит отлагательств

– Ринат Рифкатович, грыжа живота – очень распространенная болезнь, которая может возникнуть независимо от возраста и состояния здоровья. Что же провоцирует ее появление?
– Основные провоцирующие факторы – повышение внутрибрюшного давления, напряжение передней брюшной стенки. Но жизнь такова, что мы ее напрягаем постоянно, совершая самые простые действия: вставая, шагая, кашляя. Конечно, в группу риска входят люди, регулярно поднимающие тяжести: грузчики, строители, спортсмены. Спровоцировать грыжу могут и регулярные физические нагрузки. Имеют место также врожденные дефекты соединительной ткани или анатомические особенности (широкое паховое или пупочное кольцо). Есть пациенты, у которых сочетаются, например, пупочная и паховая грыжи. Но это повод прежде всего задуматься об образе жизни, а уж потом списывать недуг на наследственность.
СПРАВКА
Грыжа живота – выпячивание внутренних органов через естественные или патологически сформированные отверстия в брюшной стенке – известна человечеству испокон веков. Название болезни дал древнеримский врач Клавдий Гален. На протяжении столетий с недугом боролись как могли: прикладывали травяные компрессы, пили целебные бульоны, вправляли выпячивание вручную. Сегодня грыжи лечат с помощью операции – герниопластики. Она бывает двух видов: натяжная и ненатяжная. При натяжной пластике грыжевые ворота закрываются тканями организма, при ненатяжной – сетчатым имплантом. Среди грыж живота наиболее распространены паховые и пупочные, что вполне объяснимо, ведь пупочное кольцо и паховый канал – анатомически слабые места передней брюшной стенки. На третьем месте идут послеоперационные грыжи. Каждый год в мире выполняется более 20 млн операций по поводу грыж передней брюшной стенки.
– Бытует мнение, что грыжу, которая не мешает жить, оперировать не стоит. Так ли это на самом деле?
– Позиция хирургов однозначна: наличие грыжевого выпячивания – абсолютное показание для операции. Грыжа может вызвать различные осложнения, в том числе угрожающие жизни. Одно из наиболее опасных – ущемление.
Механизм в общих чертах выглядит так: человек покашлял – повысилось внутрибрюшное давление. На доли секунды расширилось грыжевое кольцо, и через него в грыжевой мешок вышла, например, часть кишки. После смыкания грыжевого кольца человек чувствует внезапную острую боль, которую ни с чем нельзя спутать, и видит на месте грыжи очень болезненное плотное образование. Эта ситуация не терпит отлагательств. Чтобы спасти ущемленный орган, требуется срочная операция.
– Какие современные методы лечения грыж являются наиболее органосберегающими и безопасными для пациента?
– Золотой стандарт лечения грыж – лапароскопическая герниопластика с применением малоинвазивных технологий и сетчатого импланта. В отличие от традиционной, натяжной, пластики, она менее болезненна, способствует скорейшему восстановлению пациента (в стационаре – от одного до трех дней), позволяет в большинстве случаев избежать осложнений, характерных для открытой хирургии (гематом, расхождения швов). Она также реже приводит к рецидивам: ведь природа не терпит натяжений. Любая растянутая ткань стремится вернуться на свое место, любое натяжение вызывает напряжение мышц, нарушает их питание и приводит к смещению. Все это сопровождается болевым синдромом. А вот у пациентов с ненатяжной пластикой рецидивов грыж на порядок меньше.
Натяжная пластика выполняется тем пациентам, которым по медицинским критериям противопоказана лапароскопия, или тем, кто отказывается от установки сетки.
– Технологии технологиями, но сетчатый имплант – это инородное тело в организме человека. Есть ли опасность отторжения?
– Современные импланты изготавливаются из наименее агрессивных для организма материалов, например, полипропилена. Сейчас можно устанавливать сетки, которые контактируют с внутренними органами – кишечником, сальником, желудком. Такие импланты покрыты специальной пленкой, не допускающей сращение с органом в первые сутки после операции. После истечения этого срока сращения уже не происходит, несмотря на то что сетка остается в организме. Со временем в нее прорастает соединительная ткань, которая окончательно фиксирует конструкцию. В течение года сетка приживается полностью.
Чаще всего такие импланты устанавливаются для послеоперационных грыж, а также для грыж белой линии живота (сухожильные пучки широких мышц живота – Прим. ред.).Случаи отторжения имели место только на заре использования этих конструкций. Это было связано и с качеством материала, и с техниками установки. Современная технология изготовления имплантов практически безупречна. У среднестатистического пациента с нормально работающей иммунной системой и реакцией на хирургическую травму не должно быть отторжения. Я оперирую больше 20 лет и не сталкивался в своей практике с подобными случаями. Конечно, некоторые наши пациенты входят в группу риска, например с эндокринологическими, нефрологическими и гематологическими заболеваниями. Тем не менее качество современных трансплантатов и наш хирургический опыт позволяют избегать осложнений и рецидивов.
В профессиональной среде бытует мнение, что герниопластика – одна из самых простых операций и именно с нее нужно начинать хирургическую карьеру. Но с течением времени становится понятно, что она часто требует не меньшего знания анатомии, чем сложные операции. Многообразие методик герниопластики позволяет изящно решать самые сложные хирургические проблемы. Главное, чтобы пациент при наличии грыжи или подозрении на нее вовремя обратился к хирургу, не дожидаясь развития жизнеугрожающих осложнений.
Беседовала Валентина Глянцева. Источник