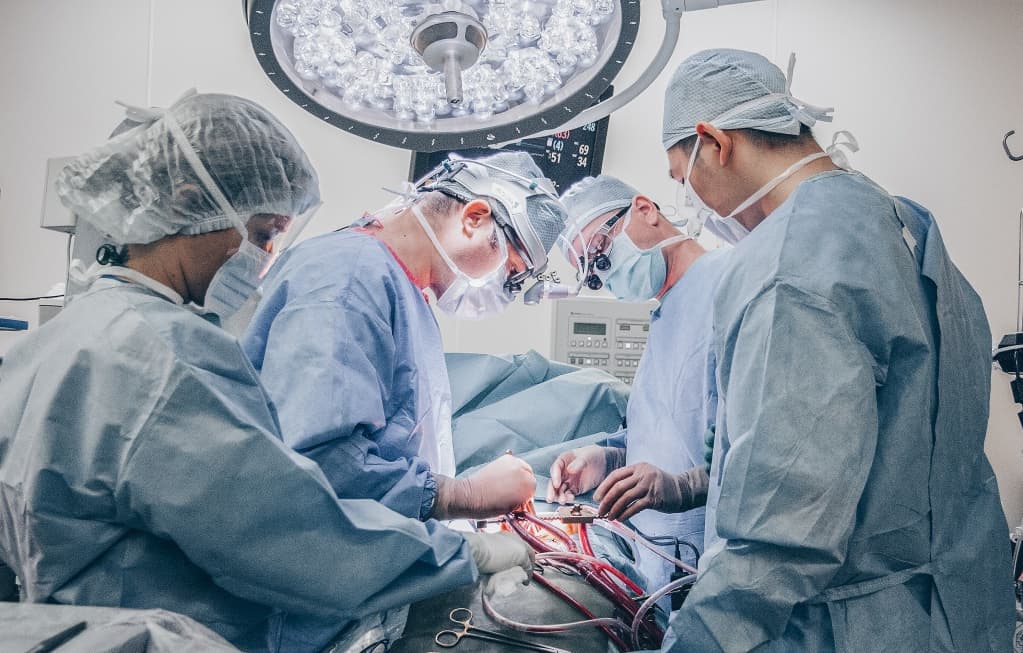
Что значит разрыв сердца
Аневризма восходящего отдела аорты: лечение, операция, стоимость
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Деление аорты на отделы очень важно для оценки риска и выбора оптимальной тактики лечения у пациентов с аневризмами аорты.
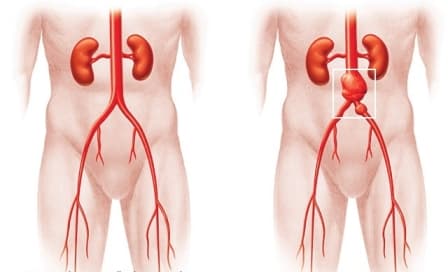
Аневризмой аорты называют участок её локального расширения.
Причины расширения аорты
Врожденные системные заболевания соединительной ткани: синдром Марфана, Элерса – Данлоса, вызванные генетическими изменениями, при которых стенка аорты имеет неправильное строение, способны стать причиной развития аневризмы.
Приобретенные заболевания, вызывающие аневризматическое изменение стенки аорты: чаще всего это — атеросклероз. Около 80% всех осложненных аневризм аорты — аневризмы, вызванные атеросклеротическим процессом, который приводит к ослаблению стенки сосуда, и невозможности выдерживать нормальное кровеносное давление, а как следствие — к расширению её.
Реже аневризма аорты развивается при воспалительных заболеваниях, вызванных внешними агентами (сифилис, грибковая инфекция, туберкулез) или при аутоиммунных заболеваниях (неспецифический аортоартериит).
Симптомы аневризмы аорты
К сожалению, диагноз аневризмы аорты не всегда может быть установлен в «холодный период» (до развития осложнений), так как это заболевание обычно протекает бессимптомно. Чаще всего её обнаруживают случайно при выполнении флюорографии, ультразвуковых или томографических исследований, выполненных в связи с другими заболеваниями. Лечение аневризмы восходящего отдела аорты до развития осложнений гораздо безопаснее для пациента, поэтому в ранней диагностике аневризмы аорты важное значение придается плановой диспансеризации.
Жалобы обычно появляются, когда аневризма начинает расслаиваться или, увеличиваясь, сдавливает окружающие органы и ткани. Появляется боль или нарушение функций тех органов, которые располагаются в области аневризмы. Вначале это не носит яркого характера и, поэтому, не настораживает ни пациента, ни врача.
Диагностика аневризмы аорты
Методы лечения аневризмы аорты
Для каждого метода имеются свои показания, и каждому из них присущи свои преимущества и недостатки.
Преимущества хирургического метода заключаются в его универсальности, то есть возможности исправления всех нарушений, связанных с аневризмой аорты, вне зависимости от отдела и характера поражения. Например, при аневризме восходящего отдела аорты и поражении аортального клапана проводят протезирование аорты, аортального клапана в сочетании с коронарным шунтированием.
Показания к оперативному лечению
Для каждого отдела аорты существует пограничный предел поперечного размера аорты, после достижения которого риск разрыва аорты статистически достоверно увеличивается. Так, для восходящего и брюшного отдела аорты опасным в плане разрыва является поперечный диаметр аневризмы 5 см, для грудного отдела аорты — 6 см. Если диаметр аневризмы увеличивается более чем на 6 мм за 6 мес, то это тоже является показанием к операции. Угрожающими в плане разрыва и расслоения аорты являются также мешковидная форма аневризмы и расширения аорты меньше того диаметра, который является показанием для операции, но сопровождающиеся болями в месте расширения и нарушениями функций предлежащих органов. Расслоения и свершившиеся разрывы аневризм являются абсолютными показаниями к экстренной операции.
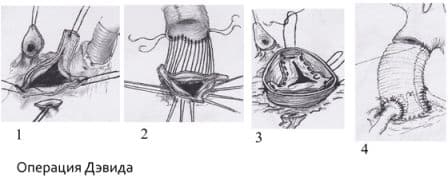
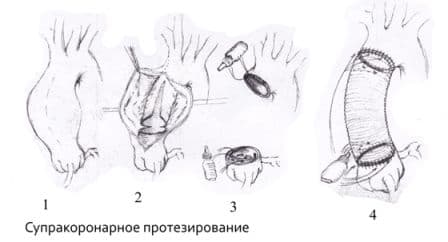
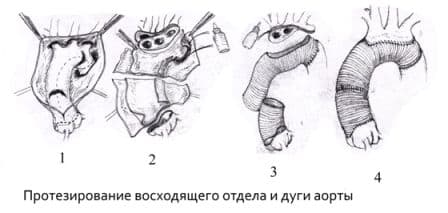
Виды открытых хирургических операций при аневризмах аорты:
Операция Бенталла-Де-Боно (протезирование восходящего отдела аорты клапансодержащим кондуитом с механическим протезом аортального клапана);
Протезирование восходящего отдела аорты и её дуги (техника Борста, использование косого агрессивного анастомоза и другие методики);
Протезирование грудного отдела аорты;
Протезирование брюшного отдела аорты.
Эндоваскулярные вмешательства
Позволяют резко уменьшить объем операционной травмы, сократить сроки госпитализации и уменьшить неизбежные страдания пациента, связанные с хирургическими доступами. Одним из основных недостатков метода, является необходимость повторных вмешательств.
Виды эндоваскулярных операций при аневризме аорты:
Наиболее современным методом лечения аневризмы аорты является гибридный метод, позволяющий достичь оптимальных результатов лечения при наименьшей операционной травме.
Гибридные операции сочетают в себе преимущества открытых и эндоваскулярных вмешательств.
Аневризма левого желудочка сердца
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
В результате ткань истончается и растягивается, образуя выпячивание- аневризму. Чаще всего поражается левый желудочек в передней верхней части.
Аневризма левого желудочка сердца классифицируется по нескольким признакам:
1. По времени появления:
2. По форме проявления:
В практике более часто встречаются диффузные формы, реже диагностируют расслаивающуюся и грибовидную аневризмы.
Симптомы и причины появления
Основная причина появления аневризма — инфаркт миокарда. Так же появление истонченных, выпирающих участков ткани на сердце может быть спровоцировано такими причинами, как:
Симптоматически наличие аневризмы левого желудочка сердца определить невозможно, но поскольку она вызывает нарушения работы сердца то и, соответственно, вызывает общие признаки расстройства сердечной деятельности. Среди них:
Диагностировать аневризму желудочка сердца может врач-кардиолог. После осмотра пациента и получения результатов всех необходимых исследований, в том числе ЭКГ, УЗИ и МРТ. Своевременная диагностика поможет избежать тяжелейших осложнений, часто смертельных. Для определения плана лечения необходимо точно знать локализацию, структуру и размеры аневризмы.
Методы диагностики
Главные способы диагностирования аневризмы основаны на последовательном выявлении клинических и инструментальных признаков. Начинается обследование с опроса больного, сбора анамнеза, некоторых лабораторных исследований крови и мочи — эти данные позволяют обнаружить сопутствующие заболевания, наличие которые может повлиять на развитие аневризмы. Пациент также получает направление на ЭКГ, МРТ или УЗИ и другие исследования.
Традиционные методы диагностики и информация, которую они предоставляют:
Комплексное всестороннее обследование пациента позволяет получить полную картину деформации тканей желудочка, а значит, назначить точное и наиболее эффективное лечение. Помимо медикаментозной терапии, больным с выявленной аневризмой левого желудочка сердца может быть назначено хирургическое вмешательство. Обычно такое решение принимается лечащим врачом в случае, если размеры поврежденной ткани превышают 20% площади стенки.
Методы лечения
В связи с относительно благоприятным прогнозом при бессимптомных аневризмах левого желудочка (ЛЖ), показания к хирургическому лечению у таких пациентов относительны. Тем не менее, у пациентов, которым показана хирургическая реваскуляризация миокарда (АКШ), в некоторых случаях необходимо выполнять хирургическое восстановление правильной формы левого желудочка.
Хирургическое лечение абсолютно показано пациентам, у которых в результате инфаркта миокарда появилась дисфункция ЛЖ с участками акинезии и дискинезии его стенок и закономерным увеличением объема ЛЖ: > 80 мл / м 2 при сокращении и > 120 мл / м 2 в момент расслабления, а также при угрозе разрыва аневризмы и в случае тромбоэмболического синдрома при тромбированных аневризмах.
При правильном профессиональном подходе, внимательном изучении функции ЛЖ по данным ЭхоКГ, оценке формы и локализации аневризмы, фракции выброса сокращающейся (уцелевшей) части ЛЖ – операция по устранению левожелудочковой аневризмы является вполне оправданной, так как впоследствии снижается напряжение в стенке ЛЖ, мышечные волокна вновь направляются в правильную сторону, возрастает систолическая и улучшается диастолическая функция ЛЖ.
Относительные противопоказания: крайне высокий риск анестезии, отсутствие «живого» миокарда за пределами аневризмы, низкий сердечный индекс.
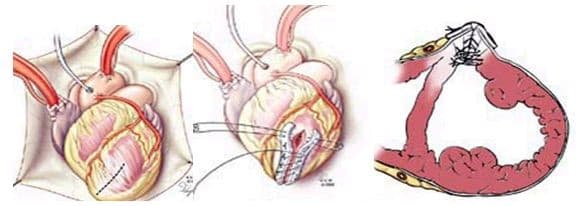
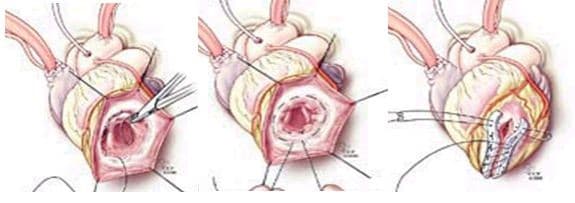
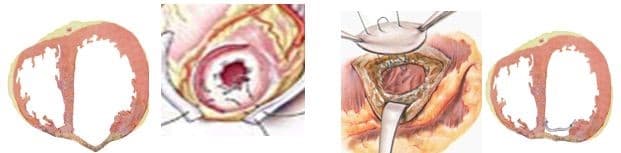
При хирургическом лечении аневризмы ЛЖ выполняется стандартный доступ путем срединной стернотомии. Аппарат искусственного кровообращения подключается как для АКШ, для удобства устанавливается дренаж ЛЖ через правые легочные вены. После кардиоплегии участок аневризмы выглядит как белесая, фиброзная площадка, впалая в полость левого желудочка. Выполняется разрез аневризмы вдоль передней нисходящей артерии, отступая от нее не менее 1,5 см. Имеющийся в полости тромб удаляется, исключая оставление даже очень мелких фрагментов. Часто такие операции сопровождаются вмешательством на митральном клапане, а также шунтированием передней нисходящей артерии и других артерий при наличии показаний. Оценив объем резецированного участка приступают к ремоделированию и восстановлению геометрии ЛЖ. Методик для этого предложено много, ниже мы приведем основные из них. После завершения хирургических манипуляций на сердце, выполняется важный процесс изгнания воздуха из полостей сердца, следом к сердцу пускают кровоток, снимая зажим с аорты, и через пару минут происходит восстановление сердечной деятельности. Окончание сеанса искусственного кровообращения для оперированного ЛЖ может стать настоящим испытанием и потребовать применение до трех инотропных и вазопрессорных препаратов, а также внутриаортальной баллонной контрапульсации.
Техники ремоделирования ЛЖ
Прогресс не стоит на месте, и методики постоянно совершенствуются, но основные хирургические принципы для лечения данной патологии представлены вашему вниманию и заключаются в стремлении к уменьшению полости ЛЖ за счет резекции нефункционального аневризматического мешка и восстановлению близкой к нормальной геометрической формы ЛЖ применяя разной формы заплаты и кисетные пластики.
Результаты хирургического лечения аневризмы левого желудочка сердца
Частым осложнением после операции по поводу аневризмы ЛЖ является синдром малого выброса, который развивается вследствие чрезмерного уменьшения размеров полости ЛЖ, а так же желудочковые нарушения ритма и легочная недостаточность.
30-ти дневная летальность в последние годы снизилась и составляет 3-7%. Факторы повышенного риска операции это: пожилой возраст, женский пол, операция в экстренном порядке, а так же операция дополненная протезированием митрального клапана, исходно низкая сократительная способность миокарда (ФВ менее 30%), умеренная и высокая легочная гипертензия, почечная недостаточность.
В нашей клинике успешно выполняются все виды операций на сердце включая хирургическое ремоделирование и пластику при аневризмах ЛЖ.
Особенности острого инфаркта миокарда и его симптомы
Острый инфаркт миокарда – омертвение участка сердечной мышцы, вызванное расстройством кровообращения. Инфаркт является одной из главных причин инвалидности и смертности среди взрослого населения.
Причины и механизмы сосудистой несостоятельности сердца
Инфаркт можно считать острой формой ишемической болезни сердца либо ее осложнением.
Особенности работы сердца – постоянные сокращения миокарда – обусловливают очень высокий уровень обменных процессов в его клетках, большое потребление кислорода и питательных веществ. Такой режим деятельности требует бесперебойного притока высокооксигенированной (богатой кислородом) крови, что обеспечивается разветвленной сетью сердечных сосудов, начинающихся от аорты в виде коронарных (венечных) артерий.
Обратной стороной эффективности сердечной мышцы является ее высокая чувствительность к кислородному голоданию. При нарушении питания в миокарде развиваются патологические явления, очень быстро принимающие необратимый характер.
Если недостаток притока крови не носит критический характер, возникает обратимая ишемия (малокровие) участка сердечной мышцы, что проявляется стенокардитическими болями за грудиной. При полном прекращении поступления крови к определенному участку развивается каскад патологических процессов – идет накопление токсических продуктов обмена, которые не выводятся, переход на анаэробный (бескислородный) режим работы с использованием внутренних энергетических запасов клеток.
Собственные запасы энергоносителей (глюкозы и АТФ) очень быстро (примерно за 20 минут) истощаются, и обескровленный участок сердечной мышцы погибает. Это и есть инфаркт миокарда – некроз, размеры которого зависят от уровня перекрытия сосуда (крупной или мелкой ветви), скорости наступления ишемии (при постепенном прекращении подачи крови возможна частичная адаптация), возраста пациента и многих других факторов. Например, острый трансмуральный инфаркт миокарда (с некрозом все толщи сердечной мышцы), имеющий очень тяжелое течение, развивается при окклюзии (перекрытии) крупной ветви коронарного сосуда.
Предрасполагающие факторы развития инфаркта
Некоторые заболевания и патологические состояния являются факторами повышенного риска в плане развития острой ишемии миокарда. К ним относятся:
Классификация ишемического повреждения миокарда
Существуют различные критерии классификации инфаркта. Некоторые из них:
В развитии патологического процесса выделяются несколько периодов, каждый из который имеет свою продолжительность и симптомы.
Предынфарктный период может длиться от нескольких минут до месяцев. Для него характерно учащение приступов стенокардии и усиление их интенсивности.
Болевой, или ангинозный вариант, является типичным (около 90% всех случаев). Характеризуется болью за грудиной высокой интенсивности жгучего или давящего характера, которая может иррадиировать (отдавать) в левые конечности, челюсть, шею. Может появиться страх смерти, потливость, побледнение или покраснение кожи лица, одышка. Выраженность боли зависит от величины зоны поражения – крупноочаговый инфаркт вызывает более тяжелые симптомы, чем мелкоочаговый. Боль не купируется приемом нитроглицерина.
Атипичные варианты могут протекать по астматическому типу (иметь симптомы приступа бронхиальной астмы), абдоминальному (с симптомами острого живота), аритмическому (в виде приступа сердечной аритмии), церебральному (с нарушением сознания, головокружением, параличами, расстройством зрения).
Острый период длится около 10 дней. Зона некроза окончательно оформляется и отграничивается, начинается всасывание продуктов распада и формирование рубца. Болевой синдром исчезает или уменьшается. Возможно повышение температуры, явления гипотензии и сердечной недостаточности.
Подострый период (около двух месяцев) – стадия формирования и уплотнения рубца. Болевой синдром отсутствует, состояние постепенно улучшается. Самочувствие в данном периоде во многом определяется характером и объемом изменений, произошедших в сердечной мышце.
Осложнения инфаркта миокарда
Острая ишемия миокарда, сама по себе являясь тяжелым состоянием, может еще более утяжеляться присоединением осложнений.
Наиболее частые осложнения:
В диагностике инфаркта имеют значение данные анамнеза (обстоятельства течения заболевания и предшествующей жизни, выясняемые при опросе больного и его родственников), лабораторных и инструментальных методов исследования.
Выясняются имевшиеся в прошлом приступы болей за грудиной различной частоты и интенсивности, факторы риска (курение, стрессы, хронические болезни). При осмотре возможно выявление избыточного веса, косвенных признаков повышенного давления (капиллярная сеть на лице) и др. Загрудинная боль, длящаяся более 20 минут, считается одним из диагностических критериев инфаркта.
Лабораторные методы исследования при инфаркте выявляют следующие изменения:
Инструментальные методики исследования
Лечение инфаркта миокарда
Неотложная помощь (проводится непосредственно во время болевого приступа и далее в специализированной клинике):
Прогноз при инфаркте всегда серьезный и зависит от объема пораженного миокарда, локализации некротического очага (например, при вовлечении в зону повреждения проводящей системы сердца прогноз ухудшается), возраста пациента, сопутствующих заболеваний, своевременности лечения, наличия осложнений и др. Высок процент остаточных явлений и возникновения инвалидности.
После прохождения острого периода пациентам показана реабилитация с постепенным повышением уровня нагрузок. В дальнейшем необходимо врачебное наблюдение, профилактический прием антиангинальных препаратов.
Профилактикой инфаркта служит отказ от вредных привычек, борьба с избыточным весом, рациональный режим питания, труда и отдыха, своевременное лечение при появлении стенокардитических болей.
Что значит разрыв сердца
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
Кафедра судебной медицины лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
ГБУЗ Бюро судебно-медицинской экспертизы Омской области, Омск, Россия, 644112
Судебно-медицинская характеристика причин внезапной смерти у лиц молодого возраста
Журнал: Судебно-медицинская экспертиза. 2016;59(5): 4-9
Пиголкин Ю. И., Шилова М. А., Кильдюшов Е. М., Гальчиков Ю. И. Судебно-медицинская характеристика причин внезапной смерти у лиц молодого возраста. Судебно-медицинская экспертиза. 2016;59(5):4-9.
Pigolkin Yu I, Shylova M A, Kil’diushov E M, Gal’chikov Yu I. Forensic medical characteristic of the causes behind sudden death in the young subjects. Sudebno-Meditsinskaya Ekspertisa. 2016;59(5):4-9.
https://doi.org/10.17116/sudmed20165954-9
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
Кафедра судебной медицины лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
ГБУЗ Бюро судебно-медицинской экспертизы Омской области, Омск, Россия, 644112
В МКБ-10 предложены варианты кодировки ВС, отражающие случаи смерти без четкой верификации этиологического фактора:
I 46. Остановка сердца:
I 46.1 Внезапная сердечная смерть
I 46. 9 Остановка сердца неуточненная
R 96. Другие виды внезапной смерти по неизвестной причине
R 96.0 Мгновенная смерть
Впервые унифицированное понятие ВС было предложено экспертами ВОЗ в 1964 г. С течением времени оно дополнялось, расширялось, но основными критериями ВС на сегодняшний день остаются следующие:
— внезапность и неожиданность для самого умершего и окружающих;
— отсутствие прижизненного заболевания, которое могло бы стать причиной смерти;
— наличие скрыто протекающего заболевания, недиагностированного на момент наступления смерти;
— наличие заболевания, компенсированного на момент наступления смерти и исключающего ее наступление.
Временной промежуток, в течение которого реализуются терминальные этапы ВС, может варьировать от нескольких минут до нескольких часов. Единство взглядов на ВСС позволяет рассматривать ее многими авторами как групповое понятие 13.
По официальным данным, ВСС (sudden cardiac death) в структуре ВС занимает лидирующее место (70-80%) [7, 15], среди причин которой рассматривают коронарогенные и некоронарогенные поражения миокарда, пороки сердца, инфекционное, токсическое, метаболическое поражение миокарда и т. д. 16. В группе лиц старше 44 лет1 и лиц пожилого возраста стенозирующее поражение коронарных сосудов и артериальная гипертензия занимают лидирующее и устойчивое положение среди всех кардиальных причин, где основным морфологическим субстратом поражения сосудов является атеросклеротическая бляшка, обусловливающая развитие той или иной формы ишемической болезни сердца [19, 20]. В данной возрастной группе поражение сосудов атеросклерозом имеет системный характер, и при секционном исследовании выявляются признаки поражения сосудов различной локализации: коронарных сосудов и сосудов головного мозга с разной степенью стеноза аорты, почечных сосудов.
Материал и методы
Проведен сравнительный анализ показателей смертности за 10-летний период (2005-2014) по данным БУЗ Бюро судебно-медицинской экспертизы Омска и Департамента здравоохранения Москвы. В работе использовали антропометрический, морфометрический, гистологический, судебно-химический и аналитический методы исследования.
Результаты и обсуждение
Установлено, что в структуре ВС заболевания сердечно-сосудистой системы (ССС) занимают ведущее место и составляют в среднем 74% по Омску (табл. 1).

По Москве средний показатель смертности от заболеваний ССС также занимает лидирующие позиции и составляет 79,19% (табл. 2).

Из данных табл. 1 и 2 видно, что на протяжении последнего десятилетия заболевания органов кровообращения занимают первое место среди прочих причин ВС.
Анализ случаев ВС по половому признаку позволил выявить преобладание летальных исходов среди лиц мужского пола. В возрастной группе до 39 лет мужчины составили 78% всех случаев ВС, тогда как в возрастной группе старше 40 лет эти показатели составили 57% у мужчин и 43% у женщин, а к возрасту 60 лет и старше гендерные различия практически сравнялись с преобладанием численности среди женщин (табл. 3).


В группе инфекционных заболеваний в качестве основной причины смерти отмечали те или иные формы туберкулеза с осложнениями, в ряде случаев недиагностированного при жизни. Как правило, данная причина ВС наблюдалась в группе лиц, ведущих асоциальный образ жизни, имеющих в той или иной степени признаки алиментарной кахексии и органной патологии, отражающей хроническую алкогольную интоксикацию.
Таким образом, структура ВС в обоих городах характеризуется стабильными показателями смертности в группе ВСС (74-79%) и ростом ВС от онкологической патологии в Москве.
Особый интерес в судебно-медицинской практике вызывают случаи наступления ВСС у молодых лиц в возрасте до 35 лет2 вызывающих спорные вопросы со стороны родственников, близких и правоохранительных органов, обусловленные отсутствием каких-либо клинических данных о прижизненном медицинском наблюдении или обращении к врачам. При обычном макро- и микроскопическом исследовании трупов таких лиц патологические изменения сердца и крупных сосудов практически отсутствуют или, как правило, незначительны.
В группе до 35 лет за 10-летний период были отобраны и изучены 1914 таких случаев. Анализ показал, что в данной группе мужчины составляют 78% (табл. 5), средний возраст которых 32-34 года, т. е. категория трудоспособного, экономически перспективного и репродуктивного возраста.

Частота ВС лиц молодого возраста из всей популяции умерших составила от 15 до 15,3%.
За 2005 и 2014 г. изменилась и структура причин смерти в исследуемой группе, что позволило установить определенные закономерности (табл. 6).

Как видно из данных табл. 6, значительно выросли показатели ВСС от кардиомиопатии, форма которой определяется судебно-медицинским экспертом в ходе вскрытия на основании морфологических признаков (дилатационная, гипертрофическая и др.). Анализ всех случаев, когда был поставлен диагноз кардиомиопатии (КМП), позволил выявить единый подход к диагностике данной патологии, отражающей наличие диагностических критериев: гипертрофия сердца (масса сердца более 360 г), расширение полостей, дряблость, тусклость миокарда, отсутствие атеросклеротического поражения сосудов, клапанной патологии, а также наличие патогистологических признаков: атрофия кардиомиоцитов, неравномерная гипертрофия их, выраженный липоматоз миокарда, липофусциноз, миоцитолиз, периваскулярный кардиосклероз, фиброз эндокарда (рис. 1). Основным терминальным симптомокомплексом при кардиомиопатии является аритмия, так как при жизни у таких лиц выявляются пролонгированный интервал R-R, нарушение проводимости и различные формы аритмий (желудочковые экстрасистолы, пароксизмальные тахикардии) [21, 22]. При наличии провоцирующего фактора (физическая нагрузка) быстро развивается острая сердечно-сосудистая недостаточность с явлениями отека легких. По данным БУЗ БСМЭ Д.З. Москвы, смертность от кардиомиопатии значительно выросла за последние 10 лет. Рост данной патологии может быть обусловлен ростом употребления в группе подростков (13 лет) и юношей до 23 лет слабоалкогольных напитков (пиво), механизм повреждающего действия которого выражается в нарушении энергетических и метаболических процессов в миокарде и в прямом токсическом действии кобальта на кардиомиоциты.
Поиск признаков ДСТ позволяет в ходе наружного осмотра трупа выявить следующие крупные и мелкие биологические признаки [25]:
1) астенический тип конституции;
3) плоская, узкая, длинная грудная клетка;
4) слабое развитие подкожной основы;
5) наличие патологии грудины (воронкообразная);
6) патология позвоночника (сколиоз, лордоз, сочетанные формы);
8) синдром «голубых склер»;
9) сросшаяся мочка уха;
10) диастема между первыми зубами, скученность, неправильный рост зубов, готическое небо;
11) искривление нижних конечностей (Х- и О-образные голени);
12) все виды плоскостопия (продольное, поперечное); вальгусная стопа;
13) второй палец стопы больше первого;
14) сандалевидная щель (между I и II пальцами стопы)
Наличие 1-2, 3 и более крупных внешних признаков позволяет считать данную патологию как предсуществующую наступлению ВС, так как внешние признаки свидетельствуют о наличии ДСТ, формирующей кардиоваскулярный синдром, синдром диспластического сердца с метаболическими нарушениями, а также другие синдромы: сосудистый, торакодиафрагмальный, иммунологический.
Патология ССС у лиц с ДСТ является основной и диагностируется уже при макроскопическом исследовании.
1. Сердце: нарушение формы, размеров, положения, изменение анатомо-топографических соотношений; патология полостей и клапанного аппарата (пролапс митрального клапана), эндокарда, миокарда, патология проводящей системы сердца.
2. Коронарные сосуды: наличие аневризм, патологически измененный ход сосудов, извитость, аномальное отхождение.
3. Патология аорты: гипоплазия, истончение, формирование аневризм дуги или восходящего отдела.
4. Патология сосудов головного мозга: мальформации, врожденные аневризмы, истончение и разрыв стенки, патологическая извитость и др.
5. Патология венозного отдела: тромбозы, тромбофлебиты, ТЭЛА как причина смерти.
По данным литературы [4, 5, 26], непосредственными причинами смерти у лиц с признаками ДСТ и наличием кардиовакскулярного синдрома являлись массивные базальные субарахноидальные кровоизлияния с прорывом в желудочковую систему головного мозга в результате разрыва врожденных аневризм артерий головного мозга; тромбоэмболия легочной артерии при варикозном поражении вен; геморрагический шок вследствие разрыва врожденной аневризмы грудной аорты; профузные кровотечения, обусловленные разрывом мелких артерий внутренних органов (желудочные, пищеводные). Основными звеньями формирования сосудистых аневризм у лиц с ДСТ являются врожденный дефект мышечного слоя сосудистой стенки, повреждение внутренней эластической мембраны, изменение коллагеновых волокон сосудов и гемодинамические нарушения, возникающие в условиях присоединения провоцирующих факторов риска: физическая нагрузка, психоэмоциональный стресс, курение, увлечение слабыми алкогольными напитками (рис. 2).

Заключение
Таким образом, проведенное исследование и анализ ВС за последние 10 лет позволил установить следующие закономерности.
Патология сердечно-сосудистой системы в структуре всей ВС является доминирующей и стабильно составляет в городах с различной численностью населения от 74 до 78%.
Разработка алгоритма судебно-медицинской диагностики внезапной смерти, в частности в группе лиц молодого возраста, позволит значительно повысить качество проводимых экспертиз в категории ненасильственной смерти, систематизировать показатели смертности, облегчить поиск нозологических форм внезапной смерти.
Конфликт интересов отсутствует.
1 По данным ВОЗ молодой возраст 25-44 года.
2 Возрастной критерий 35 лет основан на классификации биологического возраста.