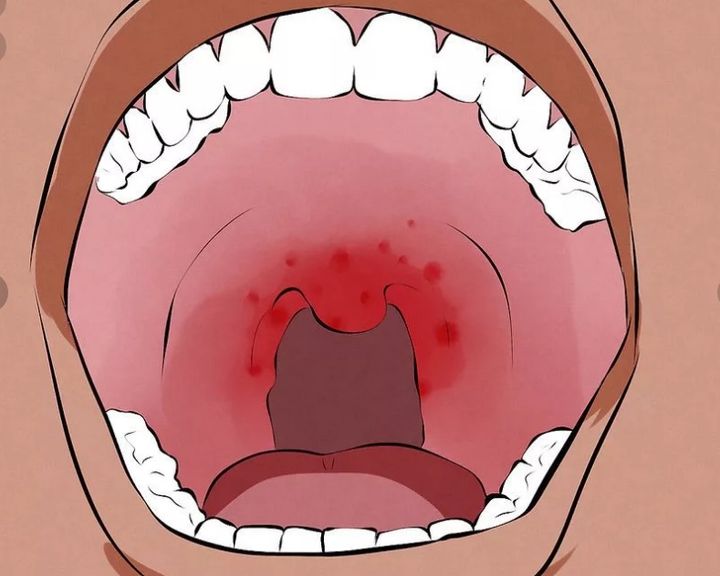
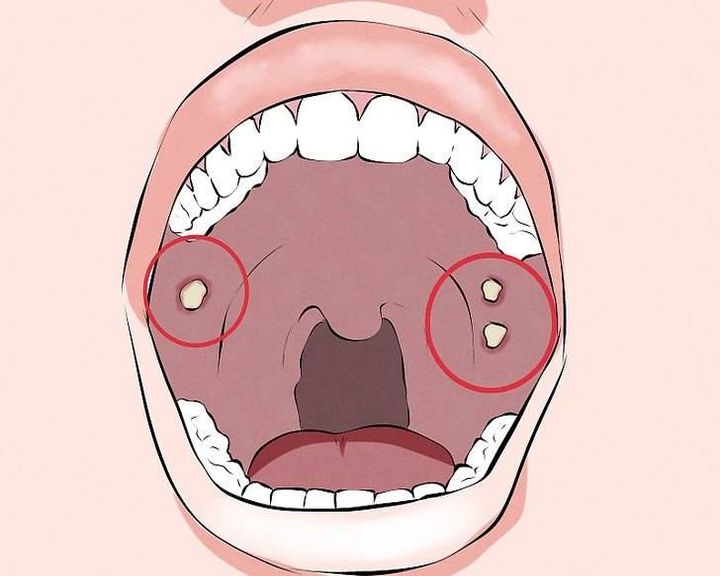
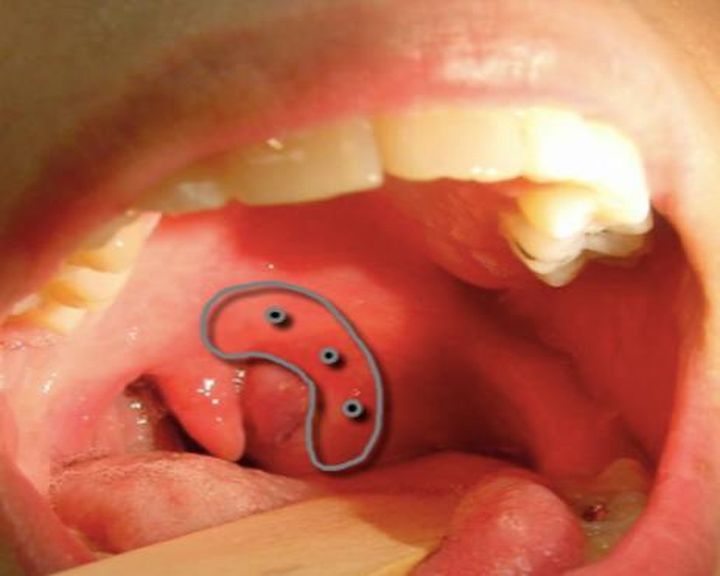
Что значит отек слизистой
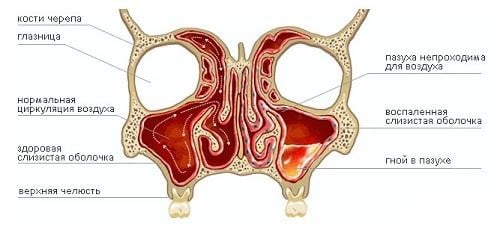
Отек слизистой оболочки пазух носа
Соавтор, редактор и медицинский эксперт – Максимов Александр Алексеевич.
Дата последнего обновления: 17.11.2021 г.
Количество просмотров: 216 936.
Среднее время прочтения: 5 минут.
Содержание:
Причины
Отек пазух носа – это достаточно распространенное в отоларингологии явление, возникающее в силу различных причин. Оно может быть вызвано:
Симптомы
Клинические проявления отека параназальных пазух носа подразделяются на воспалительные и функциональные.
К ним относят гиперемию, набухание пораженного участка, жжение, пересыхание слизистой носовой полости, тяжесть в голове, заложенность носа, чихание, слезотечение, головные боли различной интенсивности и локализации, слабость, повышение температуры тела.
Проявляются изменением характера слизи, нарушением носового дыхания и обоняния, дисфонией (изменением высоты, силы и тембра голоса).
Последствия
Отек выводных отверстий синусов при присоединении бактериальной инфекции нередко становится причиной развития гнойного воспаления. Прорыв гноя в окружающие мягкие ткани может спровоцировать развитие следующих осложнений: 2
Диагностика
Диагностика отека околоносовых пазух включает в себя следующие мероприятия: физикальный осмотр, инструментальные и лабораторные обследования.
При мануальном исследовании (пальпации) области пораженного синуса определяется выраженность отечно-инфильтративных изменений.
К инструментальным методам выявления отека слизистой оболочки носовых пазух относят переднюю и заднюю риноскопию, микрориноскопию и фиброэндоскопию.
Лабораторная диагностика включает в себя исследование патологического секрета носовой полости, предусматривающее использование бактериологических, биохимических, цитологических и иммунологических методов.
Дополнительно, по врачебным показаниям, пациенту может быть назначена рентгеноскопия или диафоноскопия.
Лечение
Применение местных сосудосуживающих препаратов
К этой группе относятся назальные капли и спреи, устраняющие отек слизистой и быстро избавляющие от негативных симптомов заложенности носа. Местные деконгестанты – это средства для симптоматического лечения, которые следует использовать строго по инструкции.
Антибактериальная терапия
Назначается только после подтверждения бактериальной природы заболевания. 3
Противоаллергическое лечение
Показанием к использованию антигистаминных препаратов является высокая восприимчивость человеческого организма к чужеродным белкам (аллергенам).
ТИЗИН ® – средство, облегчающее носовое дыхание
ТИЗИН ® – это сосудосуживающий препарат для симптоматического применения, содержащий в своем составе активное действующее вещество, способствующее снятию отека носовых пазух и облегчению дыхания. Это средство безрецептурного отпуска, разрешенное к применению в детском и взрослом возрасте (в соответствующей концентрации – 0,05 % или 0,1 %). Рекомендуется использовать в ситуациях, когда требуется быстро устранить заложенность носа.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Этмоидит
Введение
Общие сведения об этой группе заболеваний, а также о строении и функциях околоносовых придаточных пазух (параназальных синусов) представлены в обзорном материале «Синусит».
Этмоидитом называют воспаление слизистой оболочки, тонким слоем покрывающей воздухоносные пазухи решетчатой (этмоидальной) кости. Эта кость расположена вглубь от переносицы и отличается сложно-ячеистой структурой, за что и получила одно из синонимических наименований – часто ее называют «решетчатым лабиринтом». Во фронтальной проекции решетчатый лабиринт оказывается между внутренними уголками глаз; имеет с орбитами и полостью носа общие тонкие стенки, тыльной частью соседствует с клиновидной (сфеноидальной) костью. Как и другие синусы, решетчатый лабиринт в норме сообщается со средним носовым ходом через узкий канал, выполняя воздушно-кондиционирующие, буферные и акустические (резонаторные) функции.
Известно, что воспалением чаще всего охватывается сразу несколько пазух, и воспаление решетчатого лабиринта в большинстве случаев диагностируется одновременно с воспалением верхнечелюстных (гайморовых) синусов. В целом, этмоидит считается вторым по частоте встречаемости после гайморита; у детей же, в силу возрастных особенностей развития и формирования околоносовых придаточных пазух, этмоидит встречается чаще других риносинуситов.
Причины
Механизмы и закономерности развития синуситов, независимо от локализации, примерно одинаковы. В абсолютном большинстве случаев острый синусит, – в том числе воспаление этмоидальных пазух, – начинается на фоне острой респираторной вирусной инфекции (ОРВИ. Воспалительный отек слизистой приводит к ее многократному утолщению, вследствие чего затрудняется или полностью блокируется приток воздуха в пазухи и естественный дренаж секрета через этмоидально-назальное соустье. В таких условиях инфекционно-воспалительный процесс может резко интенсифицироваться, что приводит к еще большему отеку, скоплению экссудата, нагноению пазухи.
Первичные бактериальные этмоидиты встречаются в десятки раз реже вирусных; еще меньше вероятность лимфогенного или гематогенного заноса грибковых культур (как правило, это происходит при кандидозах или аспергиллезах). Вместе с тем, в последнее время прослеживается устойчивая тенденция к учащению комбинированных инфекций: при ослаблении местного иммунитета и остром вирусном воспалении в этмоидальных пазухах (например, на фоне кори, краснухи, ветряной оспы, банальной адено- или риновирусной инфекции) может присоединиться вторичная бактериальная инфекция, в некоторых случаях в симбиотическом сочетании с грибком, что значительно осложняет лечение.
Основные факторы риска:
Различают несколько вариантов и форм этмоидита. Он может протекать остро или хронизироваться, быть односторонним, двусторонним или сочетаться с воспалением других пазух (полисинусит, односторонний гемисинусит, генерализованный пансинусит).
Острый катаральный этмоидит характеризуется большим количеством жидко-водянистых или слизисто-гнойных выделений (экссудативная форма). При гнойно-воспалительном процессе консистенция и оттенок экссудата зависят от конкретного патогена. Иногда доминирует не экссудация, а отечность; в этих случаях, как правило, отмечается более интенсивный болевой синдром и более отчетливые симптомы интоксикации (недомогание, повышение температуры, слабость, утрата аппетита, нарушенный сон и пр.).
Боль носит распирающий или ноющий характер, локализована преимущественно в области переносицы или «где-то за глазами», усиливается при наклоне вперед (как и количество отделяемого), однако от времени суток зависит в меньшей степени, чем при других синуситах. Применение сосудосуживающих капель (деконгестантов) облегчает боль не так ощутимо, как в случае гайморита или фронтита. Затруднения носового дыхания и естественного акустического резонанса могут приводить к некоторой дизартрии и гнусавости. Нередко наблюдается отечность в области глазниц.
Хронический этмоидит в периоды ремиссии может быть мало- или бессимптомным, однако опасен прогрессирующими изменениями слизистых: выделяют полипозную и гиперпластическую форму, изредка выявляются тяжелые атрофические или некротические формы.
Риск жизнеугрожающих осложнений, – пусть и невысокий в настоящее время, но вполне реальный, – сопутствует любому синуситу, особенно нелеченному и запущенному; этмоидит в этом смысле не является исключением. В отдельных случаях спонтанное вскрытие эмпиемы (большого скопления гнойных масс) результирует острым воспалением мозговых оболочек, абсцессом мозга, сепсисом, разлитым флегмонозным нагноением глазницы (т.н. орбитальным целлюлитом, по отношению к которому воспаление решетчатого лабиринта выступает, в силу локализации, наиболее частой причиной). Все перечисленные состояния характеризуются высокой летальностью.
Диагностика
Диагностика этмоидита может составлять определенные сложности, учитывая расположение решетчатой кости, высокую частоту смешанных форм и возможное доминирование симптоматики основного заболевания. Необходим тщательный учет и сопоставление анамнеза, жалоб, результатов рино-, ото-, фарингоскопии, данных лабораторного и дополнительного инструментального исследований. Стандартом визуализации долгое время оставалась рентгенография, однако диагностические возможности и информативность томографических методов значительно выше, поэтому предпочтительным является КТ или МРТ.
Лечение
При легких формах этмоидита лечение может проводиться амбулаторно и консервативно. Однако уже средняя выраженность клинических проявлений требует госпитализации, и пренебрегать такой рекомендацией оториноларинголога не стоит (см. выше).
Для восстановления нормальной вентиляции и естественного дренажа параназальных синусов принимают меры по устранению воспалительного отека, анемизации слизистых оболочек сосудосуживающими препаратами, подавлению активности возбудителя(ей) инфекции, общей десенсибилизации. В некоторых случаях требуется срочная идентификация патогена для назначения адекватных антибиотиков и/или антимикотиков.
Симптоматически назначаются анальгетики, жаропонижающие, местные процедуры (напр., промывания, орошения глюкокортикостероидными препаратами по показаниям).
В более тяжелых случаях, – как правило, при хроническом полипозном, гиперпластическом, гнойно-некротическом этмоидите, – методом выбора служит хирургическое вмешательство. В зависимости от конкретной ситуации и индивидуальных особенностей, такая операция может быть выполнена открытым или эндоскопическим доступом. Производят эвакуацию содержимого, удаляют новообразованные или избыточные (гиперпластические, гипертрофические) объемы тканей, осуществляют антисептическую обработку, по мере возможности одновременно устраняют анатомические аномалии, повышающие риск повторных закупорок и воспалений в околоносовых придаточных пазухах.
Хронический ринит
Как вылечить хронический насморк? При подобном диагнозе следует немедленно приступить к лечению, ведь эта форма болезни чревата серьезными осложнениями.
Как вылечить хронический насморк? При подобном диагнозе следует немедленно приступить к лечению, ведь эта форма болезни чревата серьезными осложнениями. Хронический насморк характеризуется поражением слизистых носовых оболочек и затяжным течением. Его особенность – разнообразная симптоматика у разных больных, проявляющаяся в различных комбинациях.
Лекарство от хронического ринита подбирается специалистом после точной постановки диагноза и комплексных обследований пациента. Терапия также носит комплексный характер, то есть обычно требуется прием нескольких медикаментозных средств.
Причины возникновения болезни
Хроническое воспаление слизистой – это и есть хронический ринит. Исходя из причины болезни, принято выделять два вида ринита – первичный и вторичный.
Причины первичного насморка:
Причины вторичного хронического насморка:
Неправильное лечение или отсутствие такового при остром синусите. Если выставлен диагноз «хронический синусит», то ринит тоже будет считаться хроническим.
Симптомы
Основные признаки болезни:
Также могут наблюдаться и другие симптомы – заложенность ушей и ухудшение слуха, головные боли, головокружение, потеря аппетита и т. д.
Формы и классификация
Существует достаточно много медицинских классификаций этого заболевания, используемых в узкой врачебной среде. Клиническая классификация наиболее удобна и понятна, это такие формы ринита:
Некоторые перечисленные формы ринита многие врачи считают одной формой с разными, сменяющими друг другу стадиями.
Как вылечить хронический насморк? Провести диагностику у специалиста
Грамотные диагностические мероприятия – это первый шаг на пути к излечению. Нельзя пытаться вылечить хронический ринит с помощью «домашних» рецептов и разнообразных народных методов, которыми заполнен весь интернет. Это только усугубит ситуацию!
Почему нужно идти к врачу?
На первичной консультации ЛОР-врач проводит сбор анамнеза, расспрашивая пациента об особенностях течения заболевания и жалобах. Затем следует осмотр пациента с целью обнаружения возможных фурункулов, трещин, новообразований или экземы в полости носа. Риноскопия позволяет также обнаружить наличие слизи, ее характер и количество.
При необходимости назначаются дополнительные исследования организма (рентген, компьютерная томография, эндоскопия носоглотки и др. – на усмотрение специалиста), а также лабораторные анализы (например, аллергопробы, посев на флору, общий анализ крови и т.д.)
На основании всех полученных данных выставляется диагноз и подбирается лекарство от хронического насморка. Если это необходимо, назначается консультация у смежных специалистов.
Чем лечить хронический насморк у взрослых. Способы и средства лечения
В зависимости от причин, вызвавших заболевание, используются следующие методы терапии:
В настоящее время используются следующие препараты:
Лучшее средство от хронического насморка – то, что подойдет к определенной форме болезни и адаптировано под течение болезни пациента и особенности его организма. Меры по лечению обязательно носят комплексный характер.
Возможные осложнения и последствия болезни
Пренебрежение лечением приводит к следующим негативным последствиям:
Профилактика
Грамотная профилактика позволяет избежать тяжелого речения любого заболевания. Во многих случаях благодаря таким мерам человек вообще не заболевает, это:
Как вылечить хронический насморк? После постановки диагноза следует купить современное качественное средство от хронического насморка, которое назначил специалист. Доступные по цене препараты для лечения всех форм заболевания имеются в широком ассортименте в сети социальных аптек Столички.
Отекает лицо. Из-за чего может случиться отек?
Причины отека
Между клетками тканей циркулирует лимфа, которая и становится причиной отеков.
Ночью, во сне, движения тела практически отсутствуют, следовательно, лимфа меньше двигается, ведь ее ток регулирует сокращение мышц.
Это и становится причиной небольшого отека по утрам, который быстро проходит. Особенно он выражен в области глаз и носогубного треугольника.
Кстати, вопреки распространенному мнению, отеки лица больше свойственны мужчинам. У женщин другая проблема – одутловатость лица чаще формируется перед началом менструации, что связано с действием гормонов.
Но, кроме этого, можно исключить другие причины отека лица:
Кроме того, избыток натрия стимулирует жажду, что замыкает порочный круг.
Отек лица как симптом болезней: когда нужно к врачу
Вышеперечисленные причины – самые распространенные. Но если отеки лица постоянные, то необходима консультация врача, который будет рассматривать отеки как симптом.
При обследовании нужно исключить следующие болезни и патологические состояния:
Аллергия
Отеки лица по утрам могут быть причиной аллергии. Провоцируют ее домашние аллергены, а также сезонные явления.
К числу других типичных симптомов относят: насморк, чихание, покраснение и раздражение глаз. Чтобы избавиться от симптомов, нужно вычислить аллерген и исключить контакты с ним.
Инфекции носовых пазух
Нередко сопровождаются отеками лица, а также головной болью, которая сосредоточена в области лба и усиливается при наклоне головы. Боль может отдавать в зубы, а также сопровождаться повышенной температурой, заложенностью носа и др.
Эндокринные болезни
При дисфункциях щитовидной железы, когда снижена выработка гормонов, пациенты отмечают постоянную усталость, сухость кожи, истончение волос, а также постоянные отеки лица.
Как избавиться от отеков в домашних условиях
В арсенале народных советов есть и те, что помогут справиться с отеками лица.
Все средства доступны и могут использоваться независимо от возраста и выраженности проблемы.
Контрастное умывание
Кроме умывания помогает контрастный душ. Это отличная «зарядка» для всего тела, кожи и мышц.
Такие процедуры дарят не только бодрость, но и лучшим образом отражается на внешнем виде и способствует профилактике отеков.
Воздействие холода
Воздействие холода быстро приводит мышцы в тонус, что «разгоняет» лимфу и предотвращает развитие отеков.
Можно воспользоваться следующими методами: умывание холодной водой или кубиками льда, прикладывание мокрого полотенца и др.
Необычное использование кофе и чая
Кофе и чай можно принимать не только внутрь, но и как косметические средства.
Маски из кофейной гущи в области отечного участка – это не только отличное средство, которое поможет справиться с отеками, это еще и натуральный скраб.
В составе кофе и чая большое количество танинов, являющихся антиоксидантами.
Массаж
Техники самомассажа, особенно лимфодренажного – быстрое и эффективное средство, которое поможет справиться с отеками.
Специалисты рекомендуют делать массаж разглаживающими движениями – от глаз по лбу, от носа к области висков. Для достижения результата можно воспользоваться мезороллерами.
Кардионагрузки
Ускоренная работа сердца улучшает кровообращение в теле, в том числе и на лице. Лучшим решением будет утренние пробежки, езда на велосипеде, а тренировка должна заканчиваться растяжкой.
Косметика
Избавиться от отеков в области глаз помогут патчи, содержащие кофеин, конский каштан, экстракт зеленого чая, водорослей.
Эти активные вещества оказывают мягкое давление на кожу, стимулируют отток лимфы, что снижает вероятность отеков. Стоит отметить, что патчи можно накладывать не только к глазам, но и другим проблемным местам.
Существует множество причин отека лица. Причем чаще всего это они вполне безобидные, например, веселая ночь, злоупотребление соленым.
Но, в некоторых случаях, постоянные отеки лица – симптом болезней и патологических состояний, требующих лечения, причем как можно быстрее.
Воспаление неба: причины и методы лечения
Небо – это костно-мышечная перегородка, отделяющая полость рта от глотки и носа. Основные его функции заключаются в распределении потоков воздуха в ротовой полости и носоглотке при разговоре, а также препятствие попадания пищи в полость носа во время приема пищи.
Болезненность неба может сигнализировать о серьезных патологиях, развивающихся в полости рта. При несвоевременном обращении к стоматологу воспаление чревато патологическими изменениями всей зубочелюстной системы и ухудшением общего состояния организма.
Содержание
Специалисты
Ремез Галина Александровна
Опыт работы — 25 лет
Юрина Светлана Викторовна
Опыт работы — 16 лет
Маметьев Евгений Сергеевич
Опыт работы — 13 лет
Литвин Ирина Борисовна
Опыт работы — 30 лет
Радько Оксана Юрьевна
Опыт работы — 16 лет
Сорокин Александр Максимович
Опыт работы — 8 лет
Гусарова Еленa Сергеевнa
Опыт работы — 10 лет
Герасимова Яна Олеговна
Опыт работы — 13 лет
Причины воспаления
Среди наиболее частых причин воспаления неба выделяют травмы и вирусные инфекции. Рассмотрим полный список факторов, способствующих развитию болевых ощущений верхнего неба.
Нередко дискомфортные ощущения человек испытывает в случае сильного обезвоживания, которое наблюдается при чрезмерном потоотделении, нарушениях работы мочевыделительной системы, приеме некоторых лекарственных препаратов.
Симптомы
Клиника поражения твердого или мягкого неба весьма специфична. Симптомы напрямую зависят от причин.
Травмы слизистой оболочки
Травмы – частая причина болезненности неба как у взрослых, так и у детей. В области воздействия механического или термического раздражителя развивается небольшая рана, которая служит входными воротами для бактерий. Как следствие – слизистая оболочка отекает, становится гиперемированной, болезненной. На небе появляются небольшие царапины, ранки, язвочки, волдыри. Размножение бактериальной флоры провоцирует инфекционные заболевания всей полости рта.
Предраковые состояния (лейкоплакия)
Предрасполагающим фактором лейкоплакии служит употребление чрезмерно горячей или грубой пищи. Состояние характеризуется уплотнением слизистой оболочки в виде узелковых новообразований. У заядлых курильщиков воспаленное небо окрашивается в серовато-беловатый цвет.
В большинстве своем течение лейкоплакии бессимптомно. Однако при отсутствии лечебной терапии заболевание может перейти в злокачественную форму и проявляться общим недомоганием, потерей аппетита, сильной болезненностью неба.
Вирусные и бактериальные инфекции носоглотки
Инфекционное поражение неба характеризуется покраснением, отеком, формированием язв. При этом человек испытывает сухость, болезненность, жжение и першение в горле. В случае бактериального воспаления на небе появляется беловатый налет.
Воспалительные процессы в челюстных суставах
При воспалении суставов ощущается болезненность, иррадиирующая в соседние органы и ткани.
Сиалометаплазия
Данное заболевание характеризуется появлением доброкачественных новообразований в виде пузырьков. После достижения определенных размеров они лопаются, оставляя маленькие язвочки на слизистой оболочке. Ведущими проявлениями состояния являются припухлость и незначительная болезненность.
Нарушенное слюноотделение
Вследствие формирования кисты и закупорки слюнных протоков сдавливаются кровеносные сосуды. Это приводит к болезненности головы и шеи.
Заболевания зубов
Кариозные поражения зубов приводят к инфицированию костной ткани и последующему образованию кисты в области верхушки корня. Как следствие – болевые ощущения в области кариозного зуба (преобладающие в ночное время), неприятный запах изо рта, гиперемия и отечность слизистой оболочки, повышение температуры тела, абсцессы со свищом.
Дополнительно при воспалениях неба будут выраженные реакции на температурные и химические раздражители, боли при глотании, приеме пищи, контакте языка с небом.
Как лечить воспаленное небо
Определение лечебной тактики и выявление причины воспаления проводятся во время осмотра у стоматолога. Если первопричиной являются заболевания зубов, то осуществляют следующие мероприятия:
После лечения для снятия воспаления назначают:
Не стоит заниматься самолечением. Препараты и их дозировки подбирает стоматолог после оценки состояния полости рта и определения причины воспаления.
Если эффект от терапии отсутствует, то проводят хирургическое лечение: вскрытие гнойных очагов, удаление пораженного зуба.
В случае предраковых состояний пациента направляют на консультацию онколога и челюстно-лицевого хирурга. При заболеваниях миндалин лечение заключается в противовирусной, противовоспалительной терапиях, полоскании горла.
При частой болезненности неба не стоит злоупотреблять обезболивающими спреями и гелями. Данная тактика приведет к тому, что вовремя не будет распознан патологический процесс зубов, мягких тканей.
Профилактика
Чтобы предупредить развитие воспалительного процесса, следует придерживаться ряда важных профилактических мероприятий, среди которых выделяют:
Оказание помощи в наших клиниках
Воспаление неба – явление нередкое и, в некоторых случаях, опасное. Специалисты наших клиник в Москве предлагают широкий спектр лечебно-диагностических мероприятий, которые подбираются индивидуально для каждого пациента.
В зависимости от клинической ситуации врачи назначают консультации узких специалистов: онкологов, отоларингологов, челюстно-лицевых хирургов. В своей ежедневной практике врачи руководствуются современными протоколами лечения и используют качественные лекарственные препараты, материалы.
Чтобы записаться на прием к врачу-стоматологу, свяжитесь с нами по телефону или заполните форму на сайте.