Что значит несахарный диабет симптомы и лечение у женщин
НЕсахарный диабет. Диабет с нормальным сахаром крови
Да, среди эндокринных заболеваний встречается и такое – НЕсахарный диабет. Специально выделяю «НЕ» большими буквами, чтобы было понятно, что это заболевание не связано с повышением сахара в крови!, но имеет симптомы диабета.
Объясню в чём суть: у человека есть признаки диабета, а сахар крови нормальный, есть жажда (повышенная потребность в жидкости), полидипсия (человек может выпить от 4 до 20 и более литров жидкости в день!), есть учащенное обильное мочеиспускание – полиурия (в том числе и ночная, выделяется очень много «осветлённой» мочи), при этом может быть похудение, слабость, головная боль и другие признаки, ухудшение состояния усиливается ограничением жидкости! и может угрожать гиперосмолярной комой.
Вырабатывается АДГ в головном мозге, точнее в гипоталамусе, и причин для нарушения его может быть много. В первую очередь, конечно, исключают опухоли. Не менее частой причиной являются воспаления (например, гриппозный энцефалит).
Диагностировать НЕсахарный диабет бывает иногда непросто, несмотря на его яркую симптоматику: если нарушение АДГ частичное!, признаки заболевания бывают сглажены. И, к сожалению, в России пока не определяется уровень АДГ в крови, поэтому используются дополнительные (косвенные) способы постановки диагноза.
Во-первых, сдаётся обычный общий анализ мочи: так как при несахарном диабете снижается работа почек, выраженная в виде снижения плотности мочи ниже 1005 г/л.
Для того чтобы понять, что плотность мочи остаётся низкой весь день – сдают анализ мочи по Зимницкому: определяют количество выделенной мочи и плотность каждые 3 часа в течение суток! (всего 8 порций мочи).
В норме этот анализ трактуется так: объём выделенной в сутки мочи не превышает 3 литра, плотность её 1003-1030, соотношение дневного и ночного диуреза – 2:1, а соотношение выпитого и выделенного 100 % на 50(80)%, осмолярность мочи более 300 мосм/кг. Осмолярность мочи вычисляется расчётным способом по формуле:
Во-вторых по биохимическому анализу крови считается осмоляльность крови по формуле:
2*натрия + 2*калия + сахар натощак(ммоль\л) + мочевина. При несахарном диабете осомлярность плазмы повышена (то есть кровь больного очень «концентрирована» солями, почему и возникает жажда), выше 292 мосм\л, кроме этого может быть повышена концентрация натрия – более 145 нмоль\л!
Поэтому при заборе крови на биохимический анализ берутся – натрий, калий, мочевина, креатинин, сахар, общий белок, кальций ионизированный, для дополнительной диагностики берут ещё альдостерон, паратгормон.
Подсчитывается дополнительно СКФ (скорость клубочковой фильтрации, мл/мин).
Иногда точно установить диагноз несахарного диабета амбулаторно бывает сложно, даже по этим анализам и вычислениям, поэтому требуется госпитализация в стационар с проведением пробы с сухоедением или пробы с Минирином. Эти пробы помогают точнее установить не только наличие несахарного диабета, но и его причину. Обязательно поводится МРТ гипофиза.
Несахарный диабет может иметь «преходящий» характер, например развиться при беременности (и отступить с её разрешением), или у детей до 1 года жизни (функциональный несахарный диабет).
Лечение несахарного диабета определяется той формой диабета, которая будет выявлена: центральная – нарушение выработки АДГ в головном мозге, или почечная (нарушение чувствительности к нормальному АДГ в почках – встречается реже!).
При свободном доступе к воде, правильном подборе препарата, у детей с несахарным диабетом не возникает проблем с развитием как соматическим, так и умственным, а у взрослых течение заболевания не отражается на вынашивании беременности, практически не приводит к осложнениям на внутренние органы.
Глава 89. Несахарный диабет
Синонимы
Гипоталамический несахарный диабет, гипофизарный несахарный диабет, нейрогипофизарный несахарный диабет, несахарное мочеизнурение.
Определение
Несахарный диабет — заболевание, характеризующееся неспособностью почек реабсорбировать воду и концентрировать мочу, имеющее в своей основе дефект секреции или действия вазопрессина и проявляющееся выраженной жаждой и экскрецией большого количества разведенной мочи.
Код по Международной классификации болезней 10-го пересмотра
Эпидемиология
Распространенность несахарного диабета в популяции по различным источникам составляет 0,004–0,01%.
Профилактика
Профилактика не разработана.
Скрининг
Скрининг не проводят.
Классификация
Также выделены и другие, более редкие, типы несахарного диабета:
По тяжести течения:
По степени компенсации:
Этиология
Центральный несахарный диабет
◊ Нарушение развития мозга — септооптическая дисплазия.
Нефрогенный несахарный диабет
Первичная полидипсия
Патогенез
Патогенез центрального несахарного диабета: нарушение секреции или действия вазопрессина на V2-рецептор (рецептор к вазопрессину 2-го типа) главных клеток собирательных трубочек приводит к тому, что не происходит «встраивания» вазопрессин-чувствительных водных каналов (аквапоринов 2) в апикальную клеточную мембрану, и, следовательно, нет реабсорбции воды. При этом вода в большом количестве теряется с мочой, вызывая обезвоживание и, как следствие, жажду.
Клиническая картина
Основные проявления несахарного диабета — выраженная полиурия (выделение мочи более 2 л/м2 в сутки или 40 мл/кг в сутки у старших детей и взрослых), полидипсия (порядка 3–18 л/сут) и связанные с ними нарушения сна. Характерно предпочтение простой холодной/ледяной воды. Могут быть сухость кожи и слизистых, уменьшение слюно- и потоотделения. Аппетит, как правило, снижен. Систолическое артериальное давление (АД) может быть нормальным или немного пониженным при характерном повышении диастолического АД. Тяжесть заболевания, то есть выраженность симптомов, зависит от степени нейросекреторной недостаточности. При частичном дефиците вазопрессина клиническая симптоматика может быть не столь отчетлива и проявляться только в условиях питьевой депривации или избыточной потери жидкости (походы, экскурсии, жаркая погода). В связи с тем, что глюкокортикоиды необходимы почкам для выделения воды, не содержащей электролитов, симптомы центрального несахарного диабета могут маскироваться сопутствующей надпочечниковой недостаточностью, и в таком случае назначение терапии глюкокортикоидами приводит к манифестации/усилению полиурии.
Диагностика
Анамнез
При сборе анамнеза необходимо уточнять длительность и стойкость симптомов у пациентов, наличие полидипсии, полиурии, ранее выявленных нарушений углеводного обмена и наличие сахарного диабета у родственников.
Физикальное обследование
При осмотре могут быть обнаружены симптомы дегидратации: сухость кожи и слизистых. Систолическое АД нормальное или немного пониженное, диастолическое АД повышено.
Лабораторные исследования
Для несахарного диабета характерно увеличение осмоляльности крови, гипернатриемия, постоянно низкие осмоляльность (
Сахарный? Не только! Что такое несахарный диабет?
Говоря о диабете, обычно подразумевают сахарный. Однако есть и несахарный диабет, а потому уточнение всегда будет нелишним.
О несахарном диабете мы беседуем с эндокринологом, главным врачом «Клиника Эксперт» Борисоглебск Ольгой Аркадьевной Калининой.
— Ольга Аркадьевна, что такое несахарный диабет? Родственна ли эта патология сахарному диабету или это что-то совсем другое?
— Несахарный диабет – это довольно редкое эндокринное заболевание. У него есть и другие названия: гипоталамический несахарный диабет, несахарное мочеизнурение. Эта патология абсолютно неродственна сахарному диабету.
Подробнее о сахарном диабете можно прочитать здесь
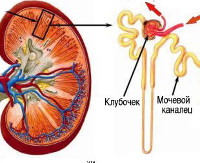
В основе заболевания – нарушение образования, выделения либо действия гормона вазопрессина. В норме этот гормон образуется в структуре головного мозга – гипоталамусе. Из него он попадает в заднюю долю гипофиза (нейрогипофиз), где накапливается и откуда по мере необходимости высвобождается в кровь. С кровью вазопрессин доносится до почек: здесь, воздействуя на определённые их части, способствует всасыванию воды. В норме большая часть фильтруемой в почечных канальцах жидкости всасывается обратно в кровь. При несахарном же диабете этот значительный отфильтрованный объём жидкости всосаться в кровь не может и выделяется с мочой.
— Почему же так происходит? Каковы причины развития несахарного диабета?
— врождённый несахарный диабет. Встречается редко;
— травма в гипоталамо-гипофизарной области. Это может быть и случайное повреждение при нейрохирургической операции либо послеоперационный отёк в этой области. После исчезновения отёка несахарный диабет проходит;
— опухоли в гипоталамо-гипофизарной области. Нужно отметить следующее: иногда опухоль может быть настолько мала, что обнаружить её до определённого момента не получается, при этом симптомы несахарного диабета уже имеются.
— метастазы в эту область. Например, такое описано для рака молочной железы. Предположим, женщина была пролечена по поводу рака, а через какое-то время у неё появляются признаки несахарного диабета. Это повод исследовать головной мозг;
— гипоксия тканей мозга – например, при инсульте;
— разрыв аневризмы в гипоталамо-гипофизарной области;
— туберкулёз, саркоидоз, цитомегаловирусная инфекция, токсоплазмоз;
— воспалительные заболевания – энцефалит, менингит.
— дефект гена, отвечающего за образование рецепторов, взаимодействующих с вазопрессином;
— хроническая почечная недостаточность;
— токсическое действие на почку лития;
— некоторые электролитные нарушения.
Иногда причину обнаружить не могут, и в таком случае говорят об идиопатическом несахарном диабете.
— В какой возрастной категории встречается несахарный диабет? Им болеют и мужчины, и женщины?
— Эта патология встречается в любом возрасте, но чаще в промежутке от 20 до 30 лет. Болеют как мужчины, так и женщины.
— Каковы симптомы несахарного диабета?
— Они обусловлены нехваткой вазопрессина либо недостаточной чувствительностью к нему почек. Признаки следующие:
— обильное и частое выделение мочи (до нескольких литров в сутки). Этот критерий положен в основу классификации болезни по тяжести. Например, при лёгкой форме выделяется от 6 до 8 литров мочи в сутки; при среднетяжелой – 8-14 литров; при тяжёлой – более 14 литров (приведены показатели у нелеченого пациента);
— жажда. Возникает в ответ на большую потерю жидкости. Пациенты пьют литрами, контролировать жажду крайне сложно;
— исчезновение аппетита, тяжесть в животе, растяжение желудка;
— сухость кожных покровов и слизистых оболочек;
— может отсутствовать слёзоотделение, потоотделение;
— артериальное давление в большей части случаев нормальное либо пониженное, однако часто отмечается повышение нижнего (диастолического) давления. Например, если у здорового человека давление 120/80 мм.рт.ст., то при несахарном диабете оно может быть 120/100-110 мм.рт.ст.;
Подробнее о пониженном артериальном давлении можно прочитать в нашей статье
— нарушение повседневного распорядка жизни.
В клинической картине могут быть также симптомы той патологии, из-за которой развился несахарный диабет. Например, при опухоли головного мозга возможно появление головных болей, ухудшение зрения, головокружение.
У младенцев бывает такая особенность: вместо обильного мочевыделения у них отмечается диарея, что может затруднять диагностику. Ребёнок может худеть, у него бывает сухая, бледная кожа, снижается потоотделение, иногда возможно повышение температуры тела. Младенец может предпочитать грудному молоку воду.
— Как проводится диагностика несахарного диабета?
— Основной лабораторный метод – общий анализ мочи. Она бывает обесцвеченной, имеет очень низкую относительную плотность (от 1000 до 1005), не содержит никаких патологических элементов. Дополнительно также выполняется проба Зимницкого. Это тоже разновидность исследования мочи: она сдаётся многократно в течение суток, через равные промежутки времени. При несахарном диабете в каждой порции будет сохраняться низкий удельный вес.
Также определяется осмоляльность плазмы, мочи, содержание электролитов. Отмечается повышение натрия в крови, гиперосмоляльность крови и гипоосмоляльность мочи.
Если в лечебном учреждении имеется соответствующее оснащение, можно определить уровень вазопрессина в крови. При центральной форме несахарного диабета он снижается, при нефрогенной будет в норме или даже несколько повышен.
Кроме того, применяются и инструментальные методы диагностики несахарного диабета. Среди них МРТ головного мозга для обнаружения возможных патологических изменений гипоталамо-гипофизарной области, также и в динамике (в частности, если ничего не обнаружено, периодичность повторных исследований определяет доктор). Также выполняется УЗИ почек, функциональные пробы.
При подозрении на наличие патологии в головном мозге, почках может, соответственно, назначаться консультация нейрохирурга, офтальмолога, уролога. Кроме того, бывает усиленное потребление жидкости психогенного происхождения, не имеющее отношения к несахарному диабету, поэтому может понадобиться консультация психиатра.
Существуют и некоторые другие исследования для подтверждения/исключения несахарного диабета.
Записаться на приём к эндокринологу и другим специалистам можно здесь
— Разработано ли лечение несахарного диабета?
— Да. При центральной форме используется синтетический вазопрессин (в виде таблеток, спрея). Подбор дозы и формы приёма проводится индивидуально, с учётом особенностей конкретного пациента.
При почечной форме используется определённый вид мочегонных препаратов и нестероидных противовоспалительных средств, а также диета с низким содержанием натрия. Может возникнуть вопрос: а для чего же назначаются мочегонные, если человек и без того теряет воду? Исследования выявили, что при использовании таких мочегонных сокращается объём внеклеточной жидкости и усиливается обратное всасывание воды в почках.
Безусловно, лечат и основное заболевание, ставшее причиной появления несахарного диабета.
— Нужно ли при несахарном диабете соблюдать диету?
— Особенности питания при нефрогенной форме несахарного диабета заключаются в ограничении потребления поваренной соли, включении в рацион продуктов, богатых калием.
При центральной форме патологии и нормальной работе центра жажды диета обычная. При нарушенной работе центра жажды регулируется питьевой режим: доктор подбирает пациенту объём жидкости, который тот может выпивать.
— Ольга Аркадьевна, есть ли особенности возникновения, проявлений, диагностики и лечения несахарного диабета у беременных женщин?
— Несахарный диабет может быть, как у женщины, которая была больна им до наступления беременности, так и развиваться именно в период беременности. В последнем случае в плаценте вырабатывается особый фермент, который разрушает вазопрессин. После завершения беременности несахарный диабет проходит.
Принципы диагностики и лечения такие же. Одна из особенностей: при необходимости выполнения МРТ во время беременности не вводится контрастный препарат.
Пациенток с несахарным диабетом наблюдают гинеколог и эндокринолог.
— Возможна ли профилактика несахарного диабета?
— Да. Необходимо вовремя лечить заболевания почек, своевременно обращаться к врачу при возникновении любых жалоб (головных болей, головокружения и т.д.) и проходить соответствующее обследование (МРТ головного мозга и другие назначаемые доктором исследования). Для предотвращения инфекционных патологий головного мозга следует соблюдать правила общения с животными, тщательно мыть руки с мылом.
— Отражён ли несахарный диабет в МКБ-10?
— Да. Центральный несахарный диабет располагается под кодом E23.2.
Нефрогенный несахарный диабет – патология, характеризующаяся выработкой большого количества мочи с низким удельным весом на фоне изменения чувствительности почечной ткани к антидиуретическому гормону (АДГ). Симптомы включают полиурию, ноктурию, жажду, слабость, мышечные боли. Диагностика опирается на оценку удельного веса мочи, одновременное исследование осмолярности урины и плазмы, электролитных показателей, уровня глюкозы, АДГ. УЗИ почек, КТ, МРТ и генетическое тестирование иногда помогают определить причину патологии. Лечение направлено на коррекцию патогенетического фактора, выработку рационального пищевого и водного режима. Из медикаментов используют НПВС, диуретики.
МКБ-10
Общие сведения
Нефрогенный несахарный диабет (несахарное мочеизнурение, вазопрессин-резистентный диабет) встречается редко, встречаемость составляет 3 случая на 100 000 населения. Патология связана с неадекватной концентрационной функцией почек. Гендерные предпочтения у приобретенного варианта отсутствуют, существенные различия между распространенностью среди этнических групп не выявлены. На наследственные клинические варианты приходится 1-2% от всех случаев диабета центрального и ренального генеза. Поскольку врожденный тип заболевания относится к Х-сцепленным расстройствам, большинство случаев регистрируют у мужчин, женщины являются носительницами измененного гена, который передают сыновьям.
Причины
Причины несахарного диабета почечного генеза различаются у детей и взрослых. В детстве патологию обуславливает генетическая мутация, то есть, состояние чаще является врожденным. Наиболее распространенная форма развивается в результате повреждения в гене AVP-рецептора 2 (AVPR2) на хромосоме Xq28. Вторичный нефрогенный несахарный диабет формируется на фоне нефрологических и урологических заболеваний, может сопровождать опухоли: лимфому Беркитта, миелому, рак толстой кишки. Иногда причина остается неизвестной. Основные состояния, инициирующие расстройство:
Под воздействием нефротоксических факторов, например, на фоне длительного приема орлистата, цидофовира и офлоксацина нарушается чувствительность рецепторов к гормону. Действие вазопрессина блокируют лекарства на основе лития, применяемые психиатрами для лечения биполярного расстройства. Нефрогенный диабет регистрируют у 20% таких больных, при отмене почечная функция иногда восстанавливается. Преходящая несахарная полиурия также может развиваться во время беременности (1:30 000). Специалисты полагают, что плацента выделяет вещества, угнетающие выработку АДГ.
Патогенез
Здоровые почки поддерживают гомеостаз жидкости и электролитный баланс, регулируя объем и состав мочи в соответствии с физиологическими потребностями. Конечный состав урины определяется в собирательных трубочках. Водопроницаемость опосредуется аргинином-вазопрессином. Его выделение из нейрогипофиза обеспечивается сложной сигнальной сетью, которая включает осмосенсоры, баросенсоры и датчики объема. Доказана роль биологически-активного диуретического нейропептида – апелина в поддержании водного баланса за счет ингибирования высвобождения АДГ.
Аргинин-вазопрессин облегчает реабсорбцию воды с помощью аквапорина посредством активации рецептора вазопрессина V2, ответственного за водопроницаемость, что позволяет концентрировать мочу. Вода реабсорбируется путем осмотического равновесия и возвращается в системную циркуляцию. При несахарном нефрогенном диабете неспособность почек реагировать на АДГ приводит к функциональному дефициту аквапоринов (белки, составляющие водные каналы). У пациентов наблюдается постоянный аномальный диурез с выработкой большого объема разбавленной урины.
Классификация
Патология включена в общую классификацию несахарных диабетов, в которую входят центральный (гипофизарный) и собственно нефрогенный варианты заболевания, первичная полидипсия. Нарушение взаимодействия почек с АДГ (аргинин-вазопрессином) нефрогенного генеза разделяют на две группы:
Симптомы
Признаки могут варьироваться. Приобретенная форма почти всегда протекает легче, чем наследственная патология. При врожденном вазопрессин-резистентном диабете клиника выражена ярко, у большинства детей диагноз устанавливают на первом году жизни. Симптомы аутосомно-доминантного расстройства проявляются позднее, иногда после достижения 30-40-летнего возраста. Развитие симптоматики при вторичной форме у взрослых бывает медленным.
Преобладающим проявлением считается полиурия. Ежедневный объем выделяемой мочи относительно постоянный, но сильно отличается у разных пациентов (от 3 до 20 литров). Возникает изнурительная полидипсия (жажда), позывы на мочевыделение сохраняются ночью. Состояние сопровождается повышенной утомляемостью, апатией, мышечной слабостью. Если патология выражена умеренно, при возможности пить воду по потребности выраженные симптомы отсутствуют. Диагноз устанавливают после обследования по поводу низкой плотности урины.
При наследственных формах симптомы развиваются вскоре после рождения. Новорожденный не может сообщить о жажде, что приводит к обезвоживанию. Часто возникает гипертермия, сопровождающаяся судорогами, рвотой. Ребенок плохо набирает массу тела, беспокоен, отстает в умственном развитии. В старшем возрасте рвота и дефицит веса обусловлены большим количеством потребляемой жидкости – съеденная пища не усваивается, а желудок, перерастянутый водой, приводит к отсутствию аппетита.
Аналогичная симптоматика типична для пациентов с некоторыми психическими расстройствами (например, деменцией), которые не могут самостоятельно утолить жажду. Обезвоживание организма проявляется сухостью кожных покровов, потерей волос, головной болью. Нарушается работа кишечника, из-за недостаточного поступления воды больные испытывают трудности с дефекацией. При гидронефротической трансформации и обострении хронического пиелонефрита возможны боли в поясничной области, гипертермия. Выделяемая моча бесцветная, напоминает воду, специфический запах отсутствует.
Осложнения
Нефрогенный несахарный диабет может привести к аритмиям – нарушениям сердечной деятельности, различным по своему характеру и происхождению, что увеличивает риск летальности. Повторные эпизоды тяжелой дегидратации провоцируют судороги, повреждение головного мозга, задержку развития, а также физические и умственные нарушения. Дисфункция мочевого пузыря из-за перерастяжения вызывает затруднения при мочевыделении, чревата формированием пузырно-уретеральных рефлюксов.
Из-за хронического выделения большого количества урины возможно присоединение энуреза, деформации мочеточников (гидроуретер), увеличения емкости мочевого пузыря. У некоторых людей почки подвергаются гидронефротической трансформации, что способствует персистированию микробной флоры, приводит к ХПН. У взрослых может выявляться ортостатическая гипотензия (быстрое снижение артериального давления при резкой перемене положения тела в пространстве). Ортостатический коллапс сопровождается головокружением, кратковременной потерей сознания.
Диагностика
Диагностика основана на оценке жалоб, предрасполагающих факторов, сопутствующих заболеваний. Обращают внимание на длительный прием препаратов – на сегодняшний день существует несколько десятков лекарственных средств, лечение которыми повышает вероятность развития нефрогенного несахарного мочеизнурения. В сомнительных ситуациях пациента направляют на консультацию к эндокринологу, генетику, выполняют дополнительные исследования, позволяющие подтвердить диагноз или исключить другие причины почечного диабета.
Дифференциацию осуществляют с заболеваниями, имеющими сходную симптоматику, включающую нефрогенное мочеизнурение. Отличительными особенностями при патологии центрального генеза являются факт травмы, опухоль головного мозга с вовлечением гипофиза, ответ на интраназальный вазопрессин в виде уменьшения диуреза. При инсулинозависимом СД полиурия является следствием недостаточной выработки инсулина или его неправильного введения. СД подтверждают специальными тестами на глюкозу.
Психогенная полидипсия – редкое заболевание, при котором пациент выпивает чрезмерное количество жидкости в отсутствие какого-либо нормального стимула для жажды (например, пребывания в жарком климате, потребления соленой пищи). Из-за водной нагрузки гипофиз снижает выработку вазопрессина, почки продуцируют много мочи. Первичная (психогенная) полидипсия регистрируется на фоне психического заболевания, иногда установить ее причину не представляется возможным.
Лечение нефрогенного несахарного диабета
Большинству пациентов с незначительной полиурией и нормальными механизмами жажды достаточно употреблять нужное количество жидкости, чтобы восполнить ее потерю с мочой. Необходимость выпивать 250 мл воды каждые 15-20 минут и столь же часто мочиться значительно ухудшает качество жизни, требует коррекции. При отсутствии выраженной дегидратации госпитализация в стационар не требуется. Лечебные мероприятия при почечном диабете включают прием препаратов, диетотерапию, инфузионное введение растворов при клинически значимой дегидратации или ее угрозе, например, при оперативном вмешательстве.
Медикаментозная терапия
Механизм действия НПВС неизвестен, потенциально они ингибируют синтез простагландинов, в результате чего уменьшается транспортировка жидкости в дистальные канальцы, снижается объем мочи, повышается ее осмолярность. Калийсберегающие диуретики (амилорид) блокируют чувствительность дистального отдела нефрона к АДГ. В комбинации с гидрохлортиазидом уменьшается риск гипокалиемии, два препарата являются синергетическими для достижения антидиуреза. Действие тиазидных диуретиков опосредуется за счет снижения натрий-зависимой реабсорбции хлора в дистальных канальцах.
Диетотерапия
Пациентам рекомендуют ограничение натрия до 1 ммоль/кг для максимизации эффекта тиазидных диуретиков. Уменьшение количества белка с пищей менее 2 г/кг/день позволяет снизить потери жидкости, но не обеспечивает полноценного питания, особенно необходимого для роста и развития в детском возрасте. Основную часть рациона составляют углеводы и жиры, вместо воды предпочтительно употреблять фруктовые, овощные свежевыжатые соки, так как они содержат большее количество минеральных веществ. Питание частое, небольшими порциями, блюда готовят с помощью щадящей термической обработки.
Исследования и разработки
Новейшие методы генной инженерии, например, применение молекулярных шаперонов, цель которых – нейтрализация мутаций при врожденных формах активно изучаются на животных, но результаты широкомасштабных испытаний пока отсутствуют. Ученые полагают, что шапероны могут связываться с рецепторными белками, сохраняя их форму и функции. Исследователи изучают использование лекарств для активации альтернативных путей, которые приведут к увеличению водных каналов аквапорин-2 в клеточной мембране. Этот метод разрабатывается в попытках обойти дефектный рецептор вазопрессина.
Прогноз и профилактика
Прогноз благоприятный, если нефрогенный несахарный диабет диагностирован до возникновения тяжелых эпизодов обезвоживания. При адекватной терапии новорожденный с таким расстройством может нормально развиваться. При поздней диагностике врожденной формы ожидаемы повреждения головного мозга и, как следствие – нарушения интеллекта. Частые эпизоды дегидратации могут замедлить физическое развитие. При приобретенной форме болезни коррекция основного состояния обычно помогает нормализации ренальной функции.
Профилактика включает своевременное лечение урологических и нефрологических патологий, приверженность здоровому образу жизни, что особенно актуально для периода гестации. Все пациенты с хроническими болезнями мочевыводящих органов должны регулярно сдавать анализы, проходить УЗИ почек, получать необходимые лекарства. При отягощенном семейном анамнезе возможно генетическое тестирование. Антенатальная диагностика врожденных состояний, приводящих к ренальному несахарному диабету, позволяет заподозрить диагноз внутриутробно и вовремя назначить терапию.