Что значит находится под ивл
Что значит находится под ивл
Отлучение от механической вентиляции включает в себя постепенное снятие механической вентиляции и переход от аппаратного дыхания к самостоятельному дыханию. При краткосрочной вентиляции удаление вентиляционной поддержки не представляет особого труда. Прекращение респираторной поддержки у пациентов, перенесших тяжелые заболевания, в том числе долгие периоды ИВЛ, может оказаться очень сложной задачей.
Окончательное решение, является ли пациент все еще зависимым от вентиляционной поддержки, принимается на основе пробы спонтанного дыхания (ПСД). Допустимость ПСД оценивается в зависимости от характера дыхания, газообмена, гемодинамики и самочувствия пациента.
Время продолжительности ПСД может изменяться от нескольких минут у послеоперационных пациентов с повторными пробами, до нескольких часов у пациентов после длительной механической вентиляции. Осуществление систематического ПСД в форме протокола с ограниченным графиком может способствовать быстрому получению результата у отдельных пациентов.
а) Предпосылки для отказа от вентиляции у нейрохирургических больных. При решении об отлучении от ИВЛ необходим контроль ВЧД более 24 часов. При измерении оксигенация тканей мозга должна быть в некритическом диапазоне выше 15 мм рт.ст. Общие критерии для решения о прекращении ИВЛ:
— РаО2 выше 60 мм рт. ст.
— FiO2 ниже 0,5 ПДКВ/ППДДП ниже 8 см водн. ст.
— РаСО2 должен быть равен 45 мм рт. ст.
— Нет острой полиорганной недостаточности
— Нет свежих изменений при рентгенографии органов грудной клетки.
б) Методы отказа от аппарата. Отказ от аппарата с использованием Т-образного метода является классической техникой. Вентилятор отключают и подают дополнительный увлажненный дополнительный кислород. Более сложный подход для пациентов, трудно отвыкающих, когда пациент все еще находится на искусственной вентиляции легких.
Режим ППДДП обеспечивает непрерывное положительное давление в дыхательных путях (например, 5 см водн. ст.) и низкий уровень давления поддержки (например, 5-10 см водн. ст.). С поддержкой давления, при отключении, все вдохи пациента активируются и давление ограничено. Высокий уровень поддержки давления обеспечивает практический полную поддержку вентиляции.
В случае неудачи обязательная частота дыхания устанавливается на аппарате и может быть снижена постепенно, требуя более спонтанных усилий дыхания для поддержания вентиляции. При вентиляции более недели обязательная ставка снижается до одного-двух вдохов в минуту. Если пациент переносит эти условия, то может быть рассмотрено ПСД.
в) Критерии экстубации. При успешном отлучении от аппарата пациент готов к экстубации при достаточном уровне бдительности, контроле слюноотделения и адекватной защите рефлекса дыхательных путей. Чаще всего успешный отказ и экстубация совпадают по времени. Однако пациенты с поражением ствола головного мозга или нарушением сознания вполне могут дышать без респираторной поддержки, но все еще необходима временная или постоянная защита дыхательных путей с помощью трахеостомии.
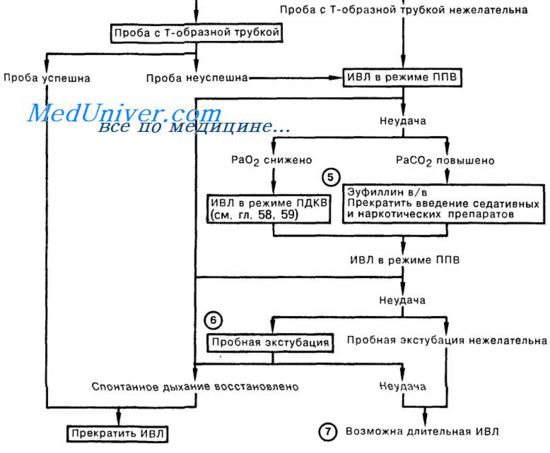
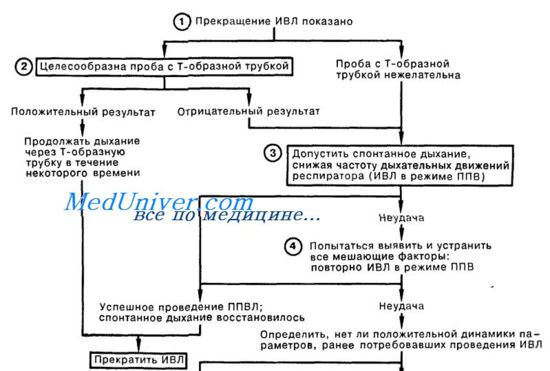
Схема прекращения искусственной вентиляции легких (ИВЛ)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Посетите весь раздел посвященной «Нейрохирургии.»
Прекращение длительной ИВЛ
Прекращение длительной ИВЛ, извлечение интубационной трубки из просвета гортани и трахеи и переход к самостоятельному дыханию – ответственные шаги после осуществления продолжительной искусственной вентиляции легких. Любой ошибочный шаг на этой стадии лечения способен нивелировать достигнутые терапевтические результаты.
Начало постепенного прекращения вспомогательной вентиляции является таким же важным моментом, как и начало. Специалисты считают, что продолжительное использование данного метода провоцирует развитие зависимости от аппарата у неврологических пациентов. Человек попросту привыкает к аппарату, у него может наблюдаться ослабление мышечного аппарата.
Условия прекращения респираторной поддержки
Ключевым требованием к прекращению ИВЛ является пресечение недостаточности дыхания и восстановление газообмена в легких при самостоятельной дыхательной активности. При самостоятельном дыхании РаО2 должно достигнуть 80 мм.рт.ст, сердечный ритм, дыхательные движения, показатели давления должны пребывать в пределах нормы.
Во время перехода на самостоятельную дыхательную активность и при извлечении интубационной трубки из гортани и трахеи пациент должен самостоятельно делать вдох с показателями разрежения не менее 20 см. вод.ст.
После прекращения продолжительной искусственной вентиляции легких извлечение интубационной трубки должно осуществляться спустя несколько часов после возвращения самостоятельной дыхательной активности у человека. За этот промежуток времени не должно наблюдаться таких признаков:
Временной промежуток, в котором происходит адаптация пациента, зависит от различных факторов – от продолжительности дыхания с помощью аппарата, от характера заболевания. Длительность восстановления колеблется от нескольких часов до нескольких суток, кроме того, могут потребоваться специальные дыхательные упражнения, чтобы восстановить мышечный аппарат и укрепить его. Чтобы провести постепенную адаптацию с самостоятельному дыханию и плавно тренировать дыхательные мышцы, часто прибегают к помощью специального т-образного коннектора. Он подсоединяется к интубационной трубке, аппарат отключается. Через вход этого коннектора человек вдыхает воздух, обогащенный кислородом.
Определение подготовленности пациента к переводу
Ключевыми показателями для извлечения интубационной трубки являются:
Перед изъятием трубки проводится тщательный туалет дыхательных путей. Они должны быть полностью проходимыми. Если на протяжении нескольких суток у пациента не отмечается динамика к самостоятельному дыханию, ИВЛ заменяют интубацией через трахеостому. Важно вовремя обнаружить ошибки при прекращении вентиляции. Иногда, чтобы сохранить функцию диафрагмы, прибегают к электрической стимуляции нервов в ней.
Методики «отлучения» от респиратора
Чтобы прекращение искусственной вентиляции легких было успешным, прибегают к помощи таких средств:
Если у пациента отмечается наличие сопутствующей обструкции дыхательных путей и другие нарушения (левожелудочковая недостаточность, ишемия миокарда), при высоких дыхательных нагрузках среднее внутриплевральное давление может существенно снижаться. Так происходит увеличение постнагрузки, появляется ишемия или застойные явления в сосудах легких. В этих случаях уменьшают потребность в вентиляции теми методами, которые способствуют улучшению механики внешнего дыхания и уменьшают минутную вентиляцию.
Положительный результат приносит применение самостоятельных вдохов и выдохов с постоянно положительным давлением. Либо же применяется неинвазивная респираторная поддержка. Чтобы улучшить функционирование сердца и уменьшить признаки ишемии, используют терапию медикаментозными средствами.
Неинвазивная вентиляция легких (НИВЛ): ожидания и реальность
Время чтения: 12 мин.
Неинвазивная вентиляция легких представляет собой способ поддержания дыхания с помощью аппарата для вентиляции легких без инвазивного доступа. Иначе говоря, через маску, специальные носовые канюли, мундштук.
CPAP-аппараты НИВЛ
Но это лишь часть проблемы, с которой сталкивается организм при СОАС. Другая часть связана с тем, что гипоксия создает повышенную нагрузку на сердечно-сосудистую систему, а значит, происходят ночное повышение артериального давления до значительных цифр, нарушения ритма и многое другое. Конечно, страдает весь организм.
У такой терапии есть противопоказания, например, частые воспалительные заболевания околоносовых пазух или частые носовые кровотечения. Поэтому показания к использованию определяет только врач, параметры работы аппарата выставляет тоже врач после обследования, которое называется полисомнография. На это исследование вас направляет ваш врач, оно проводится во время сна пациента и помогает определить степень тяжести СОАС.
НИВЛ с большим количеством параметров
Вторая категория аппаратов для НИВЛ отличается тем, что в них можно выставить большее количество параметров (давление вдоха, давление выдоха, чувствительность триггера, соотношение вдоха к выдоху и другие). Эта категория аппаратов предназначена для пациентов с хронической обструктивной болезнью легких (ХОБЛ), нейро-мышечными заболеваниями, при дыхательных нарушениях у пациентов с деформациями грудной клетки. Используя НИВЛ в этих случаях, мы хотим добиться улучшения газообмена и уменьшения нагрузки, которую испытывает дыхательная мускулатура.
Назначая НИВЛ при ХОБЛ, мы помогаем вдоху, тем самым уменьшая нагрузку на дыхательную мускулатуру и увеличивая содержание кислорода в крови. И способствуем более эффективному выдоху, что обеспечивает выведение углекислого газа из организма. То есть мы нормализуем газообмен, а значит, улучшаем работу всего организма в целом.
Один из наших пациентов, 78-летний мужчина с ХОБЛ, после использования аппарата в течение месяца сказал мне: «Мне стало легче просыпаться, и уменьшилась одышка, когда я играю с внуком». Улучшение налицо!
Однако для использования НИВЛ при ХОБЛ существуют свои показания, которые определяет врач. Если сказать коротко, при наличии признаков нарушения газообмена, которые определяются врачом на основании жалоб пациента, осмотра, анализа артериальной крови на газовый состав, назначается респираторная поддержка в виде НИВЛ.
Одна из наших пациенток с БАС, страдающая одышкой, едва могла говорить из-за нее. После ночи, проведенной на НИВЛ, она смогла поговорить с супругом, не прерываясь на каждом слове, потому что одышка уменьшилась.
Кроме того, пациентка отметила, что утренняя головная боль, сопровождавшая ее на протяжении последних нескольких месяцев, теперь практически не беспокоит.
Более того, ввиду ослабевания мышц глотки у пациентов с БАС может развиться СОАС, о котором мы говорили выше, поэтому НИВЛ становится жизненно необходим.
Применяя НИВЛ у этой группы пациентов, мы также ожидаем улучшение качества жизни. Однако многие из них, когда встает вопрос о показаниях к неинвазивной вентиляции легких, отказываются от этого варианта. На это решение влияет множество факторов, характерных для этой категории пациентов. Например, возникающие трудности с проглатыванием слюны. Она стекает по щеке, и это крайне неприятно для пациента, тем более если он в маске: чтобы вытереть слюну, маску надо снимать. Конечно, существуют препараты, уменьшающие гиперсаливацию (повышенное количество слюны в ротовой полости вследствие нарушения ее сглатывания), однако далеко не все соглашаются их применять. Другая проблема: часто такие пациенты ввиду слабости лицевой мускулатуры не могут закрыть рот, и тогда воздух, подаваемый аппаратом, поступая через рот, создает дискомфорт. Из-за слабости мышц глотки вход в пищевод остается неприкрытым, и во время сеансов НИВЛ возникает аэрофагия, то есть попадание значительного количество воздуха в желудок.
Существует другая крайность: когда пациенты с бульбарной формой БАС настаивают на НИВЛ. Однако в силу того, что при этой форме болезни существует значительный риск аспирации, мы рассказываем пациенту о возможности искусственной вентиляции легких через трахеостому, что предотвратит возможные осложнения, к которым может привести НИВЛ.
Комбинированные аппараты НИВЛ
И, наконец, третья категория аппаратов. Это еще более сложно устроенные, так называемые «комбинированные» аппараты НИВЛ, которые могут быть использованы как для инвазивной, так и для неинвазивной вентиляции. Они обладают большими габаритами и предусматривают различные режимы как неинвазивной, так и для инвазивной вентиляции. А учитывая, что контуры (специальные трубки, которые идут от аппарата к маске или трахеостоме) для инвазивной и неинвазивной вентиляции разные, то эти аппараты имеют специальную съемную панель, позволяющую присоединить разные виды контуров.
Привыкание к аппарату НИВЛ
У всех ли пациентов, использующих НИВЛ, наблюдаются позитивные изменения?
Часто люди думают, что при использовании НИВЛ сразу наступит улучшение самочувствия, а сам аппарат совершенно не будет ощущаться. Впоследствии это действительно так, но в первое время к аппарату необходимо привыкнуть.
Об этом мы всегда предупреждаем. Что это значит? Это, например, как начать спать с наложенной на плечо манжетой для измерения артериального давления и настроить аппарат так, чтобы он измерял вам давление каждые два часа. Само присутствие манжеты будет неприятно, будет раздражать, сдавливание плеча при измерении будет доставлять дискомфорт, при этом если еще добавить сигналы тревог, которые могут возникать, когда, например, давление выше нормы, так и вовсе не поспишь! Но такое измерение при преимущественно ночном повышении давления позволит понять возможную причину и назначить терапию.
Так и с аппаратом вентиляции легких. Пациент ложится спать или днем садится смотреть телевизор и при этом ощущает на лице маску, от нее тянется контур к аппарату, и нужно еще придумать, куда его поставить. Одна из наших пациенток, находящихся дома на НИВЛ, рассказала мне об одном инциденте. Когда она уже почувствовала, что привыкает к аппарату, и решила вздремнуть, не снимая маски, в комнату прокрался ее британский кот. Его ничуть не испугал новый предмет, эта «шумящая коробочка», а наоборот, она его сразу заинтересовала. Одно движение лапой, и кот чуть не уронил аппарат. Благо, внук вовремя вошел и успел поймать аппарат буквально на лету!
Проходит время и пациент привыкает к НИВЛ.
Осложнения при использовании аппарата НИВЛ
Конечно, при назначении НИВЛ мы ожидаем достижения положительного эффекта, и он, скорее всего, не заставит себя ждать, однако обязательно нужно говорить и о возможных осложнениях, ведь они существуют. К ним относятся:
Если же пролежни уже образовались, необходимо заменить маску на полнолицевую. А лучше иметь две разные маски, например, носовую и ротоносовую, и чередовать их. Существует также проблема с фиксирующими ремешками. Дело в том, что со временем они растягиваются, и пациенту приходится затягивать ремешки еще сильнее, что создает неравномерное и сильное давление.
Сам поток воздуха, который подает аппарат, может также приносить дискомфорт в первое время.
Ввиду особой конфигурации контура аппаратов НИВЛ выдыхаемый пациентом воздух попадает в атмосферу либо через отверстие в маске, либо через отверстие на контуре, что даже может помешать пациенту заснуть из-за шума, который возникает при этом. Но этот дискомфорт также проходит по мере привыкания к аппарату.
Воздух, который подается пациенту, проходит через увлажнитель, встроенный в аппарат. Однако, несмотря на это, в первое время все равно может наступать сухость слизистых и заложенность носа. Чтобы избежать этого, можно дополнительно орошать носовые полости физиологическим раствором.
Еще одна проблема заключается в том, что не все аппараты снабжены системой обогрева потока воздуха, подаваемого пациенту. Одна из наших пациенток буквально физически ощущала холод во всем теле, используя аппарат без обогрева воздуха. В обычных условиях, например, зимой мы с вами тоже дышим холодным воздухом, однако он согревается в носовых полостях. Из-за того, что поток воздуха, подаваемый аппаратом, сильнее, чем тот, который мы вдыхаем в обычных условиях, сами, у пациентки и возникло ощущение, что «слишком холодно». Так вот для лучшей адаптации пациента и придумали обогрев воздуха в аппаратах.
Сигналы тревог от правильно настроенного аппарата могут возникать из-за смещения маски, загибания контура или в случае, когда в аппарат активирован счетчик технического обслуживания.
Если сигналы тревог возникают, то пациент или его родственник могут позвонить нам в диспетчерскую службу по телефону 8-499-940-19-50. И диспетчер свяжет их с врачом. При необходимости врач выезжает к пациенту домой.
Искусственная вентиляция легких и инфекции
Однако чтобы было легче использовать аппарат, например, при заложенности носа, не стоит спать на спине, лучше выбрать положение на боку.
Во время сна на боку действие силы тяжести естественным образом помогает открыть дыхательные пути. Если вы всегда спите на спине, используйте дополнительные подушки, чтобы приподнять голову. Кроме того, обязательно всегда используйте НИВЛ только включив увлажнитель, желательно с подогревом. Увлажнители с подогревом восстанавливают уровень влажности слизистых оболочек дыхательных путей и носовых пазух, смягчая крайне неприятные ощущения, сопровождающие переполнение верхних дыхательных путей. Используйте противоотечные препараты в виде назальных спреев.
Во многих аппаратах НИВЛ сейчас есть режим APAP (автоматическое положительное давление в дыхательных путях). В начале статьи мы упоминали CPAP-аппараты, которые относятся к первой категории. Так вот в режиме CPAP аппарат обеспечивает постоянный поток положительного давления через дыхательную систему, в то время как АPAP использует уникальные алгоритмы, обеспечивающие постоянное давление на уровнях, которые автоматически регулируются. То есть аппарат в этом режиме в процессе работы сам будет регулировать давление воздуха, так что все, что от вас потребуется — это спать. Когда вы больны, необходимость в большем или меньшем давлении зависит от того, насколько хорошо вы дышите, поэтому APAP-аппарат в этом случае будет наиболее подходящим для вас вариантом.
Если используется назальная маска, замените ее на ротоносовую маску.
Кроме того, регулярная очистка вашего оборудования для CPAP-терапии может помочь предотвратить инфицирование в будущем. Это особенно актуально во время распространения вирусных и бактериальных инфекций, в том числе и коронавирусной. Когда вы больны, микробы обитают внутри и снаружи вашей маски, и когда вам становится лучше, есть шанс повторно подхватить инфекцию. Вот почему во время болезни так важно соблюдать более строгий график очистки аппарата, маски и контура.
Маску можно мыть мыльным раствором или специальными дезинфицирующими средствами, которые есть в продаже в специализированных магазинах. Сам прибор нужно протирать дезинфицирующими салфетками, а контур, если он многоразовый, промывать мыльным раствором: тщательно его промыть и дождаться полного высыхания для дальнейшего использования. Во время сушки нужно пользоваться другим контуром. В ЦПП мы обычно выдаем два контура на месяц, если пациент зависим от НИВЛ.
Респираторная поддержка: Перевод детей на самостоятельное дыхание
Частота использования искусственной вентиляции легких значительно выросла в последние годы, и на данный момент является основным способом терапевтического воздействия в отделениях реанимации и интенсивной терапии (ОРИТ) лечебных учреждений.
Искусственная вентиляция легких (ИВЛ) — мероприятие, позволяющее спасать жизнь пациентам, но, в связи с достаточно большим количеством осложнений, его рационально прекращать сразу после обнаружения положительной динамики в клинической картине пациентов.
Рис. 1 Аппарат ИВЛ Engstrom Carestation для взрослых, детей и новорожденных
Появление и дальнейшее развитие негативных последствий возможно уменьшить при своевременности перехода на самостоятельное дыхание пациента.
Наличие малой доли пациентов, которым требуется продолжительное время на «отучение» от искусственной вентиляции, приводит к несоразмерным расходам материальных средств и существенным нагрузкам на персонал лечебных учреждений, и это в свою очередь приводит к большим этическим и клиническим проблемам.
Приблизительно сорок процентов времени, проведенного пациентами на аппаратах искусственной вентиляции легких тратится на перевод их к самостоятельному дыханию.
Благодаря техническому прогрессу и оптимизации технологий в микропроцессорных системах аппаратов ИВЛ, в клиническую практику начали внедряться множественные новые режимы вентиляции легких. Но, поскольку для полноценной работы нужна сложная взаимосвязь возможностей аппарата с потребностью и дыхательной активностью пациентов, большая часть позволяет осуществить именно ряд вспомогательных режимов.
Использование спонтанного дыхания помимо того, что позволяет облегчить переход пациентов к самостоятельному дыханию, но также способствует исключению порядка неблагоприятных эффектов, которые связаны с вентиляцией, проводимой механическим способом.
На сегодняшний день проводится колоссальное количество исследований, направленных на определение параметров, предсказывающих возможность экстубировать пациента и подобрать режим вентиляции, который являлся бы оптимальным. Однако, данные исследования пока не привели к единственно — верному и наилучшему решению этого вопроса.
В представленной статье описывается то, как развивались подходы перевода пациентов к самостоятельному дыханию: их основные достоинства и недостатки.
Изобретение и развитие новых подходов и режимов в вентиляции привело к эволюции подходов перевода пациентов к самостоятельному дыханию.
Проведение теста на спонтанное дыхание — самый первый появившийся подход. На тот момент, данный тест был единственно возможным вариантом, поскольку специалистам был доступен только режим обязательной контролируемой вентиляции (CMV) или IPVV. В этом режиме аппарат без всяческой реакции на попытки пациента, вдувал определенный объем кислородно-воздушной смеси.
В целях обеспечения доступа кислорода в периоды спонтанного дыхания и недопущения рециркуляции выдыхаемого воздуха применяется Т-трубка. Увлажненная кислородная смесь подается в проксимальное колено данной системы, причем поток смеси должен быть достаточным для предотвращения попадания из дистального колена системы выдыхаемого газа в легкие.
На сегодняшний день, данный метод широко распространен и находит применение и в качестве теста, проводимого для обнаружения способности пациента самостоятельно дышать, и в качестве тренировочного способа для мускулатуры дыхательных путей до наступления момента экстубации.
Во времена появления респираторной поддержки, медицинские специалисты с большим скептицизмом принимали идеи о режимах вентиляции, которые могли бы позволить пациентам самостоятельно осуществлять дыхательную деятельность, что сегодня крайне тяжело представить.
Так, например, Petty T.L. (1975 г.) был категорически против применения такого режима вентиляции как «перемежающаяся обязательная вентиляция» (IMV). Он считал, что медицинским специалистам необходима полная уверенность в получаемом объеме вентиляции пациентом, а уменьшение респираторной поддержки и упование на способность организма пациента обеспечить нормальный и достаточный газообмен вполне может подвергнуть его опасности и привести к необратимым трагическим последствиям.
Несмотря на это, в то же время была информация о том, что «перемежающаяся обязательная вентиляция» (IMV) дает возможность постепенного перевода пациента к самостоятельному дыханию, и кроме того, имеет большие преимущества для тех пациентов, организм которых не смог бы выдержать тест на спонтанное дыхание (SBT)
Применение данного метода позволило постепенно уменьшать частоту аппаратного дыхания, а, следовательно, и увеличивать нагрузку на собственные респираторные мышцы пациентов.
Таким образом, в конце восьмидесятых годов появились данные об эффективности этого метода: сокращение длительности ИВЛ, уменьшение количества различных осложнений, в том числе баротравмы. Эти данные позволили режиму IMV занять ведущее место среди всех имеющихся методов для перевода пациентов к спонтанному дыханию.
Во взрослой же практике наибольшее распространение получил подход, при котором пациент одномоментно освобождается от аппарата ИВЛ. В случае решения врача о готовности пациента к самостоятельной дыхательной деятельности, проводится тест SBT, и, если пациент хорошо его переносит, то производится экстубация. Если результат теста негативен, то пациента оставляют на одном из режимов для вспомогательной вентиляции, как правило, на сутки, и далее повторяют процедуру ежедневно. Успешность регулярного проведения такого простого мероприятия была отмечена Cohen I.L. в 1994 году, он исследовал подход, при котором трижды в неделю пациентам проводили тест SBT, общая длительность которого составляла от 20 до 40 минут. Проведение данных процедур дали значительные улучшения зависимым от вентилятора пациентам.
На сегодняшний день, существует несколько различных способов проведения теста спонтанного дыхания. Исторически первым было применение Т-трубки, как было описано выше.
С момента появления респираторов, способных откликаться на попытки пациента, процедуру отсоединения больного начали изменять на минимальную поддержку (СPAP=5 см. вод.ст. или PS=7 см. вод.ст.), для преодоления повышенной работы дыхания, которая связана с сопротивлением эндотрахеальной трубки.
Несмотря на наличие работ, показывающих, что работа дыхания после проведения экстубации в значительной мере больше, чем при минимальной поддержке через эндотрахеальную трубку, основным преимуществом методов, не требующих отключения пациентов от аппарата является наличие возможности мониторинга показателей дыхания, возможности установления тревожных границ и четкого дозирования фракции кислорода во вдыхательной смеси, и, конечно, возможности быстрого возобновления респираторной поддержки при необходимости.
По данным исследования Yang K.L. и Perren A. для проведения теста SBT достаточно 30 минут, поскольку не способные перенести тест, терпят неудачу уже в течении первых двадцати минут, хотя ранее принято было проводить тест продолжительностью 120 минут. Исходя из результатов 6 крупных исследований, при успешном прохождении теста и экстубации, возможный риск реинтубации составляет около 13 процентов, тогда как у пациентов, экстубированных без первоначального проведения теста, риск реинтубаций возрос до 40 процентов.
В исследовании у детей, Сhavez А. и соавт. проводили тест SBT, 91 процент пациентов прошли который успешно, среди них всего 7,8 процентов были реинтубированы. Эти результаты не отличаются от результатов, полученных при экстубации, основанной на клиническом решении врача.
Наиболее распространенным вариантом в детской практике является постепенное прекращение респираторной поддержки. У пациентов детской возрастной группы перевод на самостоятельное дыхание включает в себя, как правило, не только само отключение от аппарата искусственной вентиляции легких, но и нередко продолжительный период снижения респираторной поддержки, постепенного «отучения».
Для реализации постепенного отучения пациента используют различные режимы, которые способны сохранить и осуществить поддержку самостоятельному дыханию. Такие режимы, как IMV и SIMV позволяют постепенно сокращать количество аппаратных вдохов, что позволяет работе собственной дыхательной мускулатуры вносить с каждым разом все больший вклад в вентиляцию.
При применении режима PS в качестве отдельного режима, устанавливается изначально адекватный уровень поддержки для нормальной вентиляции, а затем постепенно его снижают. Как правило, на практике применяется комбинация режимов IMV/SIMV с PS.
Сравнение режимов SIMV, PS и теста с Т-трубкой было проведено в двух масштабных работах, в которых пациенты были введены в группы для исследования после негативного прохождения теста спонтанного дыхания, и, в результатах обоих исследований длительность отучения увеличивалась при применении режима SIMV. В то время как Esteban А. (исследование у 130 пациентов, которые не прошли первоначальный тест SBT) отдает свое предпочтение тесту, с использованием Т-трубки, а Brochard L. предпочитает использовать режим PS.
В целях улучшения параметров режима SIMV, исследователи проводят сравнения его сочетаний с поддержкой давления.
Сочетание режимов SIMV c PSV имеют ряд существенных преимуществ по- сравнению с применением режима SIMV отдельно, что было показано в работе Целовальникова Ю.М. (1998 г.). Исходя из результатов данной работы, было выявлено, что процесс прекращения использования ИВЛ с применением режимов SIMV и PSV проистекает более плавно и не приводит к значительному напряжению в основных функциональных системах организмов пациентов.
Reyes Z.C. и соавт. в результатах своего исследования показывают, что при одновременном применении режимов SIMV и PS минимальной респираторной поддержки и экстубации получилось достичь быстрее, чем в группе с использованием только одного режима SIMV. Также результаты исследования, указывающие на значительное уменьшение периода «отучения» при одновременном использовании режимов SIMV и PS продемонстрированы в работе Jounieaux V. и соавт.
Существуют также специальные режимы вентиляции легких, которые способны обеспечить гарантированный объем каждого вдоха: поддержка объема (VS) и поддержка давлением с гарантированным объемом. При помощи использования режима поддержания объема (VS) отучение происходит в полуавтоматическом режиме, поскольку уровень давления, который необходим для достижения целевого объема, уменьшается самопроизвольно в процессе улучшения дыхательной системы больного.
Исследование, проведенное Randolph A.G. и соавт., однако, не обнаружило особой разницы между использованием режимов PS, VS и совсем отсутствием применения какого-либо специального протокола, направленного на снижение респираторной поддержки у детей.
Также проводились исследования неинвазивной вентиляции для отучения от ИВЛ группы пациентов с хронической обструктивной болезнью легких: Группа исследователей Nava S. и соавт. отметили сокращение длительности механической вентиляции и срока госпитализации, тогда как группа Girault C. и соавт отметили, что несмотря на сокращение длительности ИВЛ и более быстрой экстубации, продолжительность госпитализации оставалась прежней.
У экстубированных пациентов, которые развили интолерантность в первые 48 часов, 2 масштабных рандомизированных исследования представили наихудшую выживаемость при применении вентиляции неинвазивным способом, по сравнению со стандартной тактикой реинтубации.
Отсюда следует, что данные, представленные в литературе, не находят подтверждения такого применения неинвазивной вентиляции.
Было проведено исследование на двух группах хирургических пациентов: производили переход на вентиляцию неинвазивным способом после экстубации больных с прогнозируемым трудным переводом на самостоятельное дыхание и проводили сравнение с постоперативной инсуффляцией кислорода. Исследования показали, что при использовании вентиляции неинвазивным способом уменьшался период пребывания в ОРИТ, кроме того улучшалась выживаемость пациентов.
Метод создания постоянного положительного давления (СРАР) во время проведения теста на спонтанное дыхание позволяет улучшить оксигенацию, уменьшить работу дыхания, однако, на сегодняшний день, мало работ, которые могут доказать его эффективность при «отучении», работы не рандомизированы и имеют малую выборку. В связи с этим на согласительной конференции в 2005 году по вопросу СРАР был сделан вывод, что достаточно высока частота его использования вместе с PS, однако данных о преимуществе его одиночного использования при «отучении» крайне недостаточно.
Информации о применении BIPAP в качестве режима «отучения» также крайне мало, и в данных исследованиях, как правило, рассматриваются несколько другие аспекты. В одной из работ Calzia E. и соавт. было проведено сравнение применения режимов BIPAP и PS: дыхательная работа в обоих случаях была приблизительно на одном уровне, но РТР (производное давление/время) был выше при BIPAP, что может свидетельствовать о гораздо большей нагрузке на дыхательную мускулатуру, хотя, в общем, поддержка дыхания при обоих режимах была значительно выше необходимых значений.
В исследовании Rathgeber J. и соавт. были задействованы 586 пациентов после кардиохирургических вмешательств: было показано преимущество по длительности «отучения» при применении режима BIPAP (42 пациента) против режимов IMV и SIMV (431 пациент). Среднее количество мидазолама, которое было использовано при BIPAP, было достоверно меньше, чем в других группах, что может говорить о меньшей необходимости в седации.
Работа Марченкова Ю.В. показала, что для больных, у которых была тяжелая торакальная травма, находившиеся на вентиляции с использованием режима BIPAP была возможность более раннего применения «мобилизации» альвеол (по сравнению с режимом SIMV). Кроме того, его использование позволяет ускорить переход от тотальной респираторной поддержки к самостоятельному дыханию и содействует значительному уменьшению количества осложнений, длительности использования ИВЛ и летальных случаев.
Было проведено исследование комфортности дыхания с использованием режимов: BIPAP, SIMV, CPAP с привлечением неинтубированных добровольцев из Непала, в результате которого наиболее комфортным (согласно шкале комфорта) в процессе дыхания как во время вдоха, так и во время выдоха был признан режим BIPAP.
Оставшаяся часть исследований режимов BIPAP и APRV, в большей части, показывает их достоинства для пациентов с ОРДС, поддержка оксигенации после маневра рекрутмента и т. д.
Конечно, очень спорным вопросом является сам подход постепенного перевода пациента ИВЛ на самостоятельное дыхание, так, например, в книге Fuhrman B.P. и Zimberman J., такой подход назвали устаревшим. Данные авторы считают, что необходимо применять такое же правило для экстубации, которое применяется со взрослыми пациентами: в случае соответствия критериям проводить экстубацию после успешного проведения теста SBT, что позволило бы уменьшить сроки ИВЛ, снизить количество осложнений и сократить стоимость ИВЛ. Однако, данные выводы сделаны на основе полученных экспериментальных данных у взрослых, и в поддержку данной версии могут выступить только данные по незапланированным экстубациям, которые, обычно, оказываются успешными, но это говорит о том, что у пациента была способность к самостоятельной дыхательной активности, но он находился на аппаратной вентиляции, которая была затянута.
Таким образом, является актуальным вопрос проведения сравнительных исследований между классическим «традиционным» переводом пациента к самостоятельному дыханию и «современного» одномоментного отключения пациентов от аппарата ИВЛ в детской возрастной группе.
Рациональность в подходе к выбору режима отучения от аппарата в сочетании оценки клинической картины, опыта анестезиолога-реаниматолога и применение различных критериев и тестов позволит увеличить шанс на успешность экстубации.