Увеличение воротниковой зоны у плода что это
Увеличение воротниковой зоны у плода что это
Хотя большинство плодов с хромосомными нарушениями обычно не выявляется в первом триместре, такие случаи, как правило, сопровождаются проявлениями в виде неразвивающейся беременности или угрозы ее прерывания. Тем не менее имеется ряд признаков, которые позволяют заподозрить состояние анеуплоидии уже начиная с первого триместра.
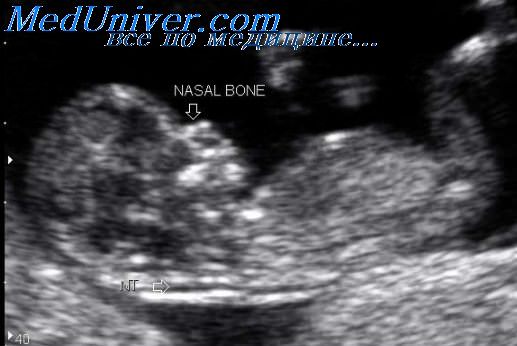
Самым легким способом для измерения является его проведение при трансвагинальном исследовании, когда получено изображение задней поверхности эмбриона в продольной плоскости.
Маркеры курсора следует помещать на внутренние гиперэхогенные границы, окружающие воротниковое пространство. Предполагается, что данное пространство формируется вследствие гиперперфузии головного конца эмбриона, обусловленной сужением перешейка аорты, что сопровождается увеличением диаметра аорты над областью сразу после отхождения артериального протока, что и вызывает повышение кровоснабжения головных отделов.
У этих эмбрионов часто возникает некоторая степень ранней сердечной недостаточности, которая проявляется признаками нарушения кровотока в венозном протоке.
В целом около 30% плодов с расширенным воротниковым пространством будут иметь анеуплоидию, при этом наиболее распространенными среди них являются трисомии 21 и 18 и моносомия X. Ряд исследований также продемонстрировал, что риск хромосомных аномалий повышается с увеличением толщины воротникового пространства. У плодов с нормальным кариотипом приблизительно в 4% случаев расширение воротникого пространства может являться признаком нехромосомного заболевания.
Такие нарушения включают в себя синдром Нунана (Noonan), кистозную гигрому шеи, водянку плода, омфалоцеле, обструктивную уропатию, генетические синдромы и многое другое, что постоянно описывается в научных трудах. По сравнению с плодами, имеющими тонкую шейную складку, плоды с утолщением воротникового пространства имеют тенденцию к более высокой частоте неблагоприятных исходов беременности и снижению уровня выживаемости. Как правило, воротниковое пространство спонтанно регрессирует и после 20-й нед беременности встречается редко.
Прогностическое значение толщины воротникового пространства в пренатальной диагностике врожденной патологии плода
Челябинская государственная медицинская академия
Проблема наследственной и врожденной патологии, прежде всего врожденных пороков развития (ВПР), хромосомных и моногенных заболеваний за последнее десятилетие приобрела серьезную социально-медицинскую значимость. Частота врожденной и наследственной патологии в популяции составляет в среднем 5% от числа новорожденных детей. В структуре перинатальной заболеваемости и смертности врожденная и наследственная патология занимает 2-3 место. Широкое внедрение в клиническую практику скринингового ультразвукового исследования в 11-14 недель беременности позволяет провести раннюю пренатальную диагностику ВПР и хромосомных аномалий (ХА) [4]. Среди многочисленных эхографических маркеров ХА наиболее ценным считается толщина воротникового пространства [5]. Использование этого маркера позволяет выявлять до 66,7-92% хромосомных дефектов уже в ранние сроки беременности [6, 7]. Поэтому представляет научный интерес дальшейшее изучение увеличения толщины воротникового пространства (ТВП) плода как пренатального эхографического маркера врожденной и наследственной патологии.
Целью исследования явилась оценка величины толщины воротникового пространства плода в качестве маркера хромосомных аномалий и врожденных пороков развития плода.
Метод выборки: сплошной по мере обращения.
1. Беременность в сроке гестации 11–14 недель.
2. Известная дата последней менструации при 26–30 дневном цикле.
3. Согласие женщины на участие в исследовании.
1. Нарушения менструального цикла.
2. Указание на прием гормональных контрацептивов за два месяца до цикла зачатия.
3. Стимулированная беременность.
4. Многоплодная беременность.
В соответствии с критериями включения/исключения за указанный период было отобрано 1310 беременных в сроки гестации от 11 до 14 недель, состоявших на диспансерном учете в женских консультациях г. Челябинска.
Эхографические исследования проведены на ультразвуковых сканерах фирмы TOSHIBA (Япония) высокого (XARIO XG) и экспертного (APLIO XG) классов. Для измерения размеров ТВП использовали трансабдоминальный доступ сканирования. В случаях регистрации у плода эхографических маркеров хромосомных дефектов или врожденных пороков развития, исследование завершали трансвагинальным доступом для детального изучения анатомии и проведения расширенной эхокардиографии плода. В ходе пренатального консультирования пациентке сообщали о наличии риска хромосомной патологии и объясняли целесообразность пренатального кариотипирования. В сроке 11-13 недель гестации осуществляли трансабдоминальную аспирацию ворсин хориона. При отказе от пренатального кариотипирования в ранние сроки и выявлении других эхографических маркеров хромосомной патологии или врожденных пороков развития плода во втором триместре беременности, рекомендовалась оценка кариотипа плода методом кордоцентеза в 21-24 недели.
Статистический анализ данных проводился при помощи пакета статистических программ STATISTICA 6.0 (StatSoft, 2001) и программы MedCalc (9.1.0.1) for Windows. При распределении признака в выборке, близком к нормальному, количественные значения представлялись в виде средней арифметической и ее среднеквадратичного отклонения (M±σ).
С целью оценки прогностической значимости показателей проводился ROC-анализ с вычислением чувствительности, специфичности, отношения положительного и отрицательного правдоподобия. Для всех видов анализа статистически достоверными считались значения p 0,05).
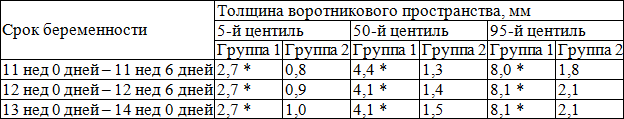
Согласно полученных нами данным толщина воротникового пространства плода в группе 2 (со своевременными родами и рождением здорового ребенка) постепенно увеличивается на сроках от 11 до 14 недель, составляя в среднем 1,3±0,3 мм в 11–12 недель, 1,4±0,4 мм в 12–13 недель и 1,5±0,3 мм в 13-14 недель, при отсутствии различий между величинами ТВП в эти сроки беременности (р>0,05).
В табл. 1 представлены значения толщины воротникового пространства плода в 11–14 недель беременности в группах сравнения.
Таблица 1. Показатели толщины воротникового пространства плода в 11–14 недель беременности в группах сравнения
Таким образом, в соответствии с полученными данными, необходимо выделять пациенток с расширением ТВП у плода в группу высокого риска по врожденным порокам развития даже при отсутствии хромосомной патологии. Особое внимание следует уделять детальному изучению анатомии плода и эхокардиографическому исследованию, так как множественные врожденные пороки развития и пороки сердца регистрируются наиболее часто.
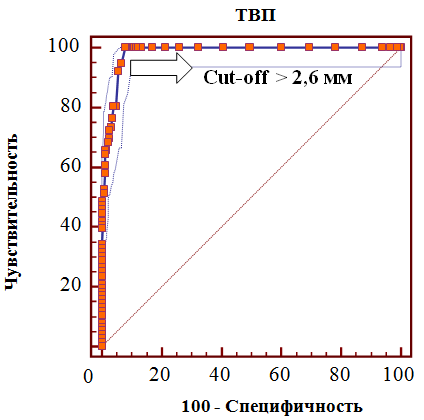
С целью оценки прогностического значения величины ТВП в отношении развития хромосомных аномалий плода в группах сравнения нами использовался ROC-анализ (рис. 4).
Рис. 4. ROC-кривая прогностического значения толщины воротникового пространства в отношении хромосомных аномалий плода
Проведенный анализ показал, что толщина воротникового пространства выше 2,6 мм ассоциирована с высоким риском развития хромосомных аномалий, причем указанный уровень имеет высокую чувствительность (100%) и специфичность (89,7%), а также отношение правдоподобия положительного результата (9,65), р
Список использованных источников:
3. Копытова Е.И. Расширенное воротниковое пространство плода как пренатальный эхографический маркер врожденных и наследственных заболеваний: Автореф. дис. … канд. мед. наук. – М., 2007. – 22 с.
Увеличение воротниковой зоны у плода что это
Точные механизмы, объясняющие причины возникновения феномена увеличения воротникового пространства у эмбрионов как с нормальным, так и аномальным кариотипом, в настоящее время остаются до конца не выяснены. При формировании кистозной гигромы шеи этиология этого процесса заключается в затруднении лимфооттока. Однако в случае с воротниковым пространством такой очевидной связи выявлено не было. S.Jackson et al. (1995) с помощью иммуногистохимической окраски препаратов (выявляющей антиген фактора VIII свертывающей системы крови и CD34) продемонстрировали отсутствие эндотелиальной выстилки в ткани, полученной из области воротниковой зоны у плода с трисомией 18, имевшего увеличение толщины воротникового пространства.
Кроме того, по-прежнему не имеется достаточных научных данных для объяснения причин спонтанного исчезновения увеличения воротникового пространства (независимо от наличия или отсутствия аномалий кариотипа), которое обычно происходит приблизительно через 4 нед после его выявления. К вероятным причинам формирования феномена воротникового пространства в первом триместре беременности относятся:
1) наличие сердечной патологии;
2) функционирование возможного транзиторного защитного декомпрессионного механизма, предохраняющего развивающуюся центральную нервную систему плода;
3) наличие коллагенопатий.
Ниже каждый из них будет рассмотрен более подробно.
Пороки сердца и увеличение воротникового пространства
J.A. Hyett et al. (1995) выполнили патоморфологическое исследование 36 плодов с трисомией 21. Во всех случаях диагноз был установлен путем биопсии ворсин хориона в конце первого триместра беременности после выявления увеличения толщины ВП до 3 мм или более при ультразвуковом обследовании. Перимембранозные межжелудочковые дефекты и атриовентрикулярные септальные дефекты были обнаружены в 20 (55,5%) из 36 наблюдений. Дефекты перегородок наблюдались у 1 из 11 плодов при толщине ВП равной 3 мм и у 19 из 25 при ее увеличении свыше 4 мм. Полученные данные подтверждают, что частота этой патологии значительно выше у плодов с трисомией 21 и увеличением воротникового пространства, чем у новорожденных с такой же аномалией кариотипа.
Кроме того, частота встречаемости дефектов перегородок сердца возрастает с увеличением толщины воротникового пространства. J.A. Hyett и соавт. также выявили взаимосвязь между их наличием у 19 плодов, имеющих трисомию 18, и увеличением воротникового пространства в сроки 11-14 нед беременности. Во всех случаях аномалия кариотипа была подтверждена с помощью биопсии ворсин хориона. Во всех 19 наблюдениях были диагностированы пороки сердца. Дефекты перегородок и сердечных клапанов наблюдалось наиболее часто, каждые из которых были выявлены в 16 (84%) случаях, в отличие от плодов из контрольной группы (50 наблюдений), у которых не обнаруживались отклонений развития сердца и главных сосудов.
Дефекты перегородок сердца обнаруживались в 16 наблюдениях. Возможность провести оценку всех размеров главных сосудов имелась в 24 случаях. Морфометрический анализ выявил сужение диаметра перешейка аорты в сочетании с расширением диаметра аортального клапана и восходящей дуги аорты у плодов с трисомией 21 по сравнению с эмбрионами, имеющими нормальный кариотип. Кроме того, было обнаружено достоверное повышение соотношения между размером дистального отдела артериального протока и размером перешейка аорты. Степень сужения перешейка аорты была тем выраженнее, чем больше была толщина воротникового пространства.
Расширение воротникового пространства у плода: причины последствия
Во время беременности женщине назначают плановые УЗИ, которые помогают не только увидеться с малышом, но и проверить состояние его здоровья. Бывает, что при ультразвуковом исследовании у ребенка выявляют заболевания или пороки, поэтому осмотр очень важно проводить вовремя. Такая патология, как расширение воротникового пространства, входит в состав группы риска, которая выявляется только с помощью скрининга. Так что это за аномалия?
Как определить ТВП
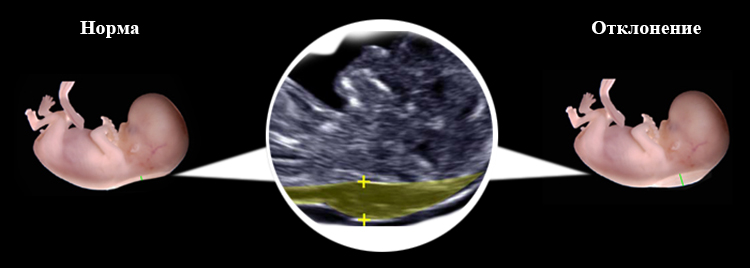
Аббревиатура ТВП расшифровывается как «толщина воротникового пространства». На задней стороне шеи плода, между кожей и мышцами, скапливается жидкость, что является нормой. Но, например, при синдроме Дауна на ультразвуковом исследовании можно заметить, что количество жидкости превышает норму.
ТВП определяют во время скрининга плода в конце 1 триместра – на 12 неделе. Очень важно попасть на УЗИ в период с 11 до 14 недели беременности, только в этом промежутке можно точно выявить хромосомные патологии и заболевания ребенка. После 14 недели жидкость начнет всасываться лимфатической системой плода, поэтому исследование не даст верных результатов. Очень редко бывает, что жидкость не всасывается, а превращается в отек шеи. В случае, когда женщина не может точно рассчитать срок беременности, то врач определяет ее по КТР (копчико-теменной размер) плода.
Нормативный показатель ТВП на 12 неделе беременности составляет 0,7-2,5 мм. При этом плод должен принять правильное положение (его голова не прижата к груди или разогнута). Если наблюдается утолщение воротникового пространства до 3 мм, то это свидетельствует о хромосомном нарушении. Также врач обращает внимание на размер носовой кости и верхней челюсти.
Стоит помнить о том, что если на УЗИ врач заметил увеличение воротникового пространства, то не стоит впадать в панику. Этот диагноз не является приговором, он лишь свидетельствует об определенном риске. Необходимо пройти полное обследование для точного результата. Бывали случаи, когда на УЗИ было показано расширение, но дети, тем не менее, рождались здоровыми.
Причины расширения воротникового пространства
Беременные женщины, у чьих детей обнаруживают данный диагноз, задаются вопросом: почему у плода началось расширение воротникового пространства? Скоплению большого количества жидкости в области шеи сопутствуют несколько причин:
Бывают случаи, когда во время УЗИ результаты измерения ТВП оказываются неверными. На это влияют:
В любом случае беременная должна повторно пройти исследование, чтобы удостовериться в правильности установленного диагноза.
Последствия расширения воротникового пространства у плода
К сожалению, в большинстве случаев диагноз подтверждается, и ребенок рождается с каким-либо заболеванием. Существует немало неприятных последствий увеличенного ВП, к которым будущие родители должны быть готовы.
Рекомендации будущим мамам
Прежде всего, женщина, собирающаяся стать мамой, должна помнить, что ей необходимо вести здоровый образ жизни, правильно питаться, отказаться от алкоголя и сигарет и поменьше нервничать. Это увеличит шансы родить здорового ребенка. Но если даже во время УЗИ обнаружили расширения ВП у плода, то не стоит отчаиваться. Во многих случаях при повторном исследовании или после сдачи анализов диагноз не подтверждается, либо рождается ребенок без каких-либо патологий.
Осложнения беременности: врожденные и приобретенные патологии плода
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/patologii-ploda.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/patologii-ploda.jpg?fit=828%2C550&ssl=1″ />
Наиболее часто встречающиеся осложнения беременности — патологии развития плода. Отклонения происходят как в результате воздействия внешних факторов (курение, токсическое отравление, приём медикаментов), так и по независящим от человека генетическим причинам.
СТОИМОСТЬ СКРИНИНГА ПАТОЛОГИЙ ПЛОДА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ