Трубно перитонеальный фактор бесплодия что это
Женское бесплодие: диагностика и лечение
Разбираемся, каким бывает бесплодие. Методы его диагностики и способы лечения.
До четверти российских браков оказываются бесплодными. Проблемы женской фертильности начинаются при отсутствие беременности в течение года регулярной половой жизни без предохранения. После 35 лет шансы на зачатие снижаются, и этот срок сокращается до полугода. Разбираемся, каким бывает бесплодие, как его диагностируют и лечат.
Проблемы с гормонами
Самая частая причина эндокринного бесплодия — синдром поликистозных яичников. Это состояние, при котором у женщины повышен уровень андрогенов — мужских половых гормонов, нарушен менструальный цикл, а овуляция происходит редко или ее нет вообще.
Еще одна причина — гормональные нарушения. Это проблемы в работе желез внутренней секреции — гипофиза, гипоталамуса, щитовидной, поджелудочной железы и яичников. Они взаимосвязаны: например, организм повышает выработку тиреотропного гормона гипофиза при низком уровне гормонов щитовидной железы, чтобы вернуть их в норму. Но происходит другое: вместе с тиреотропным гормоном повышается уровень гормона пролактина. Когда его много, овуляция подавляется.
В норме в каждом цикле должен созревать хотя бы один доминантный фолликул. Из него в маточную трубу выходит яйцеклетка. При СПКЯ фолликулы в яичниках не созревают, а замирают на незрелой стадии. Со временем они накапливаются в яичниках в виде мелких кист. Инсулина и андрогенов, становится больше. Результат — лишний вес на животе и бедрах, повышенное оволосение и акне. Беременность не наступает.
Если врач подозревает, что с гормонами не все в порядке, он назначает анализы крови и УЗИ малого таза. Например, при синдроме поликистозных яичников часто повышен уровень андрогенов, а на УЗИ видно множество мелких кист в одном или обоих яичниках.
Эндокринное бесплодие лечат гормональными препаратами. Например, при СПКЯ врач назначает комбинированные оральные контрацептивы. Они снижают уровень мужских половых гормонов в крови, нормализуют менструальный цикл и облегчают симптомы. Эти препараты подавляют овуляцию, так что с планированием ребенка придется подождать. Есть и положительные моменты: после курса лечения может возникнуть «ребаунд-эффект» — беременность в первые циклы после отмены препарата.
Трубно-перитонеальный фактор
Частая причина бесплодия — спайки в малом тазу или внутри маточных труб. Это результат инфекции, оперативного вмешательства или травмы. Из-за спаек сперматозоид не может достигнуть яйцеклетки — оплодотворения не происходит. Даже если яйцеклетке и сперматозоиду чудом удается найти друг друга, эмбрион может не добраться до матки и прикрепиться к стенке трубы — образуется внематочная беременность.
Диагностика трубно-перитонеального бесплодия проходит в три этапа. Первый — осмотр у гинеколога на кресле.
«Спайки нельзя диагностировать без инвазивных исследований. Можно только заподозрить» — рассказывает к.м.н., врач акушер-гинеколог, репродуктолог GMS Clinic Мария Клименко.
Если врач предполагает спайки, он переходит ко второму этапу и назначает одно из исследований проходимости маточных труб:
Третий этап — лапароскопия. Ее назначают только при показаниях, но Если пациентка перенесла острое воспаление придатков матки, гонорею или хламидиоз — у врача достаточно оснований подозревать наличие спаек. В этом случае он может сразу направить на лапароскопию. Врач делает три небольших отверстия в брюшной стенке и с помощью камеры осматривает полость малого таза. Лапароскопия позволяет увидеть спайки снаружи маточных труб.
«Гистеросальпингография предпочтительнее УЗИ-методики, особенно при хирургических вмешательствах в анамнезе и подозрении на спаечный процесс. Когда есть показания к хирургическому лечению, проводится лапароскопия с проверкой проходимости маточных труб. Например, при миоме матки или кисте яичника. Есть противопоказание — острые воспалительные заболевания. Перед исследованием проходимости маточных труб нужно сдать мазок на флору» — рассказывает к.м.н., врач гинеколог-репродуктолог Клиники Фомина Елена Харламова.
От спаек можно избавиться только хирургически — во время лапароскопии. Если рассечь спайки невозможно, то женщине предлагают сделать ЭКО. Свечи и уколы с гиалуронидазой при спайках бесполезны — это лишняя трата денег.
«Решение проблемы зависит от возраста пациентки и от того, было ли хирургическое лечение в анамнезе. Это может быть лечебно-диагностическая лапароскопия или проведение ЭКО» — поясняет Елена Харламова.
Аномалии матки
Ее состояние — один из факторов, влияющих на зачатие. В некоторых случаях она отсутствует или размер не позволяет выносить плод. Иногда причина бесплодия — хроническое воспаление, полипы, синехии — внутриматочные спайки. Также причиной снижения шансов забеременеть может быть миома — доброкачественная опухоль, если она расположена возле маточной трубы.
В план обследования входит осмотр на кресле, гинекологическое УЗИ и, если необходимо, гистероскопия. Это процедура, при которой полость матки осматривают с помощью камеры. Во время гистероскопии можно взять образец ткани на исследование.
Некоторые аномалии вылечить нельзя, другие — можно, но хирургически. Синехии и некоторые виды миоматозных узлов удаляют, а при отсутствии матки и сохранных яичниках женщине предлагают воспользоваться услугами суррогатной мамы.
Бесплодие по неизвестной причине
Иногда врачи не могут найти причину бесплодия. У женщины регулярный менструальный цикл, гормоны в норме, со стороны матки и придатков проблем нет, а она все равно не может забеременеть больше года. В таком случае можно обратиться к вспомогательным репродуктивным технологиям.
«Если были диагностические лапароскопия и гистероскопия и это действительно бесплодие неясного генеза, то можно провести внутриматочное введение спермы после стимуляции овуляции или сразу ЭКО», — говорит Мария Клименко.
Иногда проблема бесплодия по неясной причине решается сама. Это бывает, когда пара уже смирилась с диагнозом и начала подготовку к ЭКО. Елена Харламова рассказала случай из практики:
«После длительного бесплодия одна супружеская пара уже прошла обследование для проведения программы ЭКО, но до стимуляции не дошло: наступила долгожданная беременность».
Психологическое бесплодие
Такого диагноза нет. Но известно, что зацикленность на проблеме бесплодия может ухудшить психологическое состояние будущих родителей и отношения в браке. Постоянные мысли о бесплодии и нахождение в стрессе могут отсрочить желаемую беременность. Этому есть научное объяснение:
Женское бесплодие — это отсутствие беременности в течение года при условии регулярной половой жизни без контрацепции. Причин бесплодия много, а обнаружить их и назначить лечение может только врач:
Трубный фактор и трубно-перитонеальное бесплодие
Различные заболевания маточных труб являются основной причиной бесплодия.
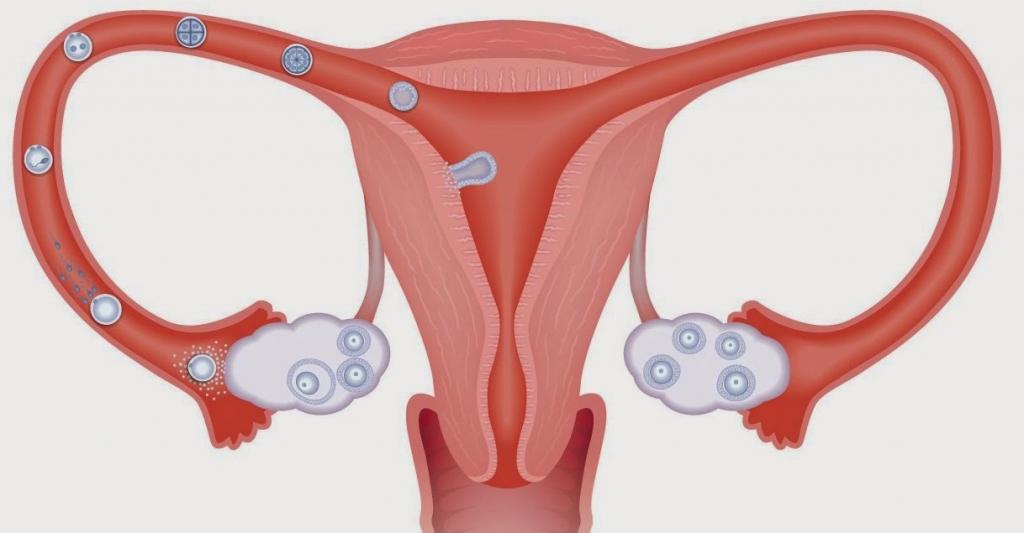
В норме ежемесячно в яичнике женщины созревает яйцеклетка. Выйдя из фолликула, она направляется к матке по маточной (фаллопиевой) трубе. Если на пути ей встретится сперматозоид, то, возможно, произойдёт оплодотворение. Оплодотворённая яйцеклетка будет продолжать путь к матке, куда она попадёт на 5-6 сутки. Здесь эмбриону предстоит закрепиться (имплантироваться). Если имплантация будет удачной, то наступит беременность.
Если маточная труба непроходима, то половые клетки не встретятся, зачатия не произойдёт, следовательно, беременность не наступит. В этом случае, имеет место трубное бесплодие (трубный фактор).
Непроходимость маточных труб может быть врожденной, когда девочка уже рождается с нарушениями строения матки и фаллопиевых труб.
Причиной полной непроходимости маточной трубы обычно бывает гидросальпинкс.
Причиной гидросальпинкса чаще всего являются воспалительные процессы. Также он может появиться на фоне эндометриоза, после ранее перенесённых абортов или выкидышей, по причине неудачных операций или же из-за инфекционных заболеваний.
Гидросальпинкс обычно приводит к бесплодию, но, на определённых стадиях заболевания, зачатие может произойти. В этом случае, высока вероятность различных осложнений, вплоть до самопрерывания беременности. Поэтому, проблему гидосальпинкса необходимо решать до того, как беременность наступит.
Причины трубно-перинеального бесплодия кроются в образовании спаек в брюшной полости. К данной патологии приводят оперативные вмешательства на половых органах и органах брюшной полости, хронические воспаления репродуктивной системы женщины. Спайки могут влиять на смещение органов в малом тазу. Яичники, матка, фаллопиевы трубы меняют свое расположение, их функции при этом нарушаются. Даже небольшие спайки могут нарушить контакт яичника и маточного отдела трубы так, что она станет непроходимой.
Трубный фактор бесплодия опасен тем, что протекает, как правило, бессимптомно. Некоторое время женщина может испытывать тянущие боли внизу живота, но это воздействие является непродолжительным и быстро проходит.
Трубное бесплодие
Трубное бесплодие обусловлено анатомической непроходимостью или дисфункцией маточных труб.
Трубный фактор выявляется примерно в 40% случаев бесплодия у женщин, являясь самой распространенной причиной снижения репродуктивной функции. При этом какие-либо симптомы, позволяющие своевременно заподозрить наличие патологии, отсутствуют.
Зачем нужны маточные трубы
Чтобы понять, как именно поражение маточных (фаллопиевых) труб влияет на возможность зачатия, давайте немного поговорим об их строении и функциях.
Фаллопиева труба нужна для того, чтобы захватить яйцеклетку, которая вышла из яичника после овуляции, и направить ее к матке. Внутренняя поверхность органа выстилается специальным реснитчатым эпителием, и микроскопические ворсинки помогают передвижению ооцита.
По дороге к матке яйцеклетка должна встретиться со сперматозоидом, и тогда он сможет ее оплодотворить. Если просвет трубы будет полностью перекрыт, этого не произойдет. При частичной непроходимости шансы на зачатие остаются, но вероятность наступления беременности мала.
Проблемой может стать и нарушение функции органа. Если под воздействием негативных факторов ворсинчатый эпителий повреждается, а мышечный слой трубы утрачивает способность нормально сокращаться, то яйцеклетка не сможет активно двигаться по направлению к матке.
Причины трубного бесплодия
На нормальное функционирование маточных труб способны повлиять такие факторы, как:
Классификация трубного бесплодия
Как таковой такой классификации в практике нет, но выделят несколько вариантов трубного бесплодия, исходя из:
Нарушения могут быть выявлены преимущественно с одной стороны или с обеих.
Диагностика
Чтобы выявить нарушения проходимости и функции маточных труб, врач назначает такие исследования, как:
Методы лечения
На современном этапе лечение пациенток с трубным фактором бесплодия предполагает либо хирургическое вмешательство, либо применение методов ВРТ.
Хирургическое вмешательство
Операция в большинстве случаев осуществляется лапароскопическим методом, позволяющим минимизировать риск осложнений и сократить реабилитационный период. Шансы на восстановление фертильности зависят от таких факторов, как:
Дополнительно могут быть рекомендованы физиотерапия, прием гормональных препаратов, гинекологический массаж.
Планировать беременность можно после соответствующей реабилитации, длительность которой в каждом случае индивидуальна.
Экстракорпоральное оплодотворение является наиболее эффективным методом преодоления трубного бесплодия. Метод применяется в том случае, если беременность не наступила в течение 12-24 месяцев (а в некоторых случаях на протяжении полугода) после операции, либо хирургическое вмешательство изначально не представлялось целесообразным (допустим, при сопутствующей гинекологической патологии или мужском факторе бесплодия).
Лапароскопия и Оперативная гинекология
Бесплодие трубно-перитонеального генеза
Бесплодие – это отсутствие наступления беременности при регулярной половой жизни без предохранения в течение 1-го года, для пациенток старше 35 лет этот срок меньше и составляет 6 месяцев. В настоящее время частота бесплодия в браке достигает 30% и не имеет тенденции к снижению во всех странах мира.
Формы трубного и трубно-перитонеального бесплодия.
Трубное бесплодие — возникает при отсутствии или непроходимости маточных труб, а также при их функциональной патологии — нарушении сократительной деятельности, частота встречаемости достигает 30% от других форм бесплодия.
Этиология:
Чаще всего органическая непроходимость маточных труб обусловлена инфекциями, передаваемыми половым путем.
Урогенитальный хламидиоз вызывает воспалительный процесс в трубах и приводит к их окклюзии, что сопровождается деструкцией фимбрий и развитием гидросальпинкса, а воспалительная реакция вокруг труб приводит к уменьшению их подвижности, препятствующему нормальному захвату и продвижению яйцеклетки. Neisseria gonorrhoeae вызывает развитие слипчивого процесса и появление спаек в малом тазу. Микоплазмы обладают временной способностью адсорбироваться на клетках, прикрепляться к головке или средней части сперматозоида, изменяя его подвижность. Уреаплазма может проникать в верхние отделы половой системы с помощью носителей — сперматозоидов, вызывать сужение или облитерацию труб; указанные возбудители прикрепляются к клеткам мерцательного эпителия, оказывают на него токсическое действие, тем самым нарушая продвижение яйцеклетки в полость матки; уреаплазмы также уменьшают подвижность сперматозоидов, ингибируют их пенетрацию в яйцеклетку. Вирусы вызывают ослабление местного иммунитета с активацией интеркуррентной инфекции.
Перитонеальное бесплодие обусловленно спаечным процессом в области придатков матки (яичников и маточных труб). Частота данной формы составляет 40 % всех случаев женского бесплодия.
Перитонеальная форма бесплодия возникает в результате:
При этом наблюдаются морфологические изменения труб: очаги склерозирования их стенки, чередующиеся с очагами лимфоцитарной инфильтрации диффузного характера; выявляются хронический васкулит, дискомплектация мышечных волокон, редукция капилляров, артериосклероз, варикозное расширение венул; отмечаются дистрофические изменения нервных волокон, деформация просвета трубы с образованием микрокист, дивертикулов, отложением солей извести в слизистой оболочке маточных труб.
У больных с эндометриозом наряду с патологией оогенеза в яичниках и выявлением дегенеративных ооцитов создаются неблагоприятные интраперитонеальные условия для гамет и эмбриона. Перитонеальная жидкость при эндометриозе содержит повышенное количество Т-клеток, продуцирующих у-интерферон, и активированных макрофагов, что препятствует репродуктивным процессам. При эндометриозе нарушается захват яйцеклетки маточной трубой сразу после овуляции и транспорт гамет и эмбриона по маточной трубе; это обусловлено изменениями функциональной активности труб вследствие гиперпродукции эндометриоидными очагами простагландина F2a. Бесплодие при эндометриозе может быть первичным и вторичным как при ановуляции и недостаточности желтого тела, так и при нормальном двухфазном цикле.
У больных с перитонеальным эндометриозом и бесплодием на эпителиоцитах эндометрия в позднюю секреторную фазу обнаружены многочисленные ворсинки и реснички. Сохранение микроворсинчатого покрова отражает недостаточность секреторной трансформации эндометрия вследствие недостаточности лютеиновой фазы при этом заболевании. Нарушение секреторной трансформации и связанная с этим деформация микро-рельефа эпителиоцитов эндометрия при эндометриозе могут приводить к невынашиванию беременности или бесплодию. Микроворсинки и реснички являются препятствием для полноценной нидации оплодотворенной яйцеклетки в полости матки, что приводит к прерыванию беременности в ранние сроки.
В случае установления трубно-перитонеального фактора бесплодия, пациентке может быть рекомендовано проведение оперативного лечения с целью восстановления естественной фертильности.
Золотым стандартом оперативного лечения по поводу бесплодия является проведение
Показания к проведению оперативного лечения при бесплодии ТПГ
Виды хирургических методов лечения Бесплодия ТПГ
Трубы осматривают до введения контраста, а затем прослеживают движение контраста по маточной трубе и появление его в полости малого таза из фимбриального отдела.
Фибриолизис – разделение спаек в области фимбриального отдела маточных труб
Сальнгоовариолизис – рассечение спаек между маточной трубой и яичником, между придатками матки и боковой стенкой малого таза, между придатками и кишечником, сальником — одна из частых операций при ТПБ.
Пластика маточных труб выполняется при полной окклюзии дистального отдела маточной трубы, когда невозможности идентифицировать фимбрии. При этих операциях формируют ампулярный отдел. После высвобождения маточной трубы из спаек и заполнения её контрастом определяют запаянное устье трубы. В этом месте рассекают стенку трубы игольчатым монополярным электродом и формируют ампулярный отдел, выворачивая фимбриальный отдел путём коагуляции биполярным электродом серозной оболочки маточной трубы, прилежащей к месту выворота (методика Бруа)
Целью хирургических вмешательств при бесплодии трубно-перитонеального генеза, является восстановление анатомических ориентиров и достижение проходимости маточных труб, путем контрольного введения контраста.
В случае непроходимости маточных труб в истмическом отделе и отсутствии признаков хронического воспаления придатков матки пациентке будет рекомендовано достижение беременности путем использования вспомогательных репродуктивных технологий (ЭКО)
Коагуляция и иссечение очагов наружно-генитального эндометриоза
При выявлении во время лапароскопической операции наружного генитального (перитонеального) эндометриоза I–II степени достаточно интраоперационной диатермогоагуляции очагов эндометриоза без последующей гормональной терапии.
При наружном генитальном эндометриозе III степени после хирургической коррекции в индивидуальных случаях показано применение гормональной терапии на протяжении не менее 6 месяцев с учетом возраста и гормонального статуса пациентки.
После выполненного хирургического лечения перитонеального эндометриоза возможно восстановление естественной фертильности в течение 1–2 лет. В этом периоде целесообразно проведение контролируемой индукции овуляции для повышения частоты овуляторных циклов. В случае отсутствия беременности в указанные сроки необходимо направить пациентку на программу ЭКО.
Диагностируемый при лапароскопии наружный генитальный эндометриоз IV степени служит показанием к безальтернативному использованию ЭКО, т.е. при такой выраженности эндометриозного процесса результаты хирургического лечения (его влияние на естественную фертильность) не прослеживают.
Оптимальный период проведения операции, сроки пребывания в стационаре, ограничения и рекомендации в послеоперационном периоде.
Хирургическую коррекцию трубно-перитонеального бесплодия целесообразно проводить в 1 фазу менструального цикла для создания оптимальных условий регенерации тканей в последующем.
Операция проводится под общим обезболиванием (эндотрахеальный наркоз). Нахождение пациентки в стационаре варьируется от 1 до 3 дней.
После проведения оперативного лечения половой покой и ограничение физической нагрузки составляют в среднем от 2 до 3 недель.
По истечению периода ограничений пациентке может быть рекомендовано самопроизвольное планирование беременности, либо в случае непроходимости или удаления маточных труб – реализация репродуктивной функции путем использования репродуктивных технологий.
Бесплодие трубно-перитонеального генеза
Четверть всех случаев женского бесплодия связана с трубным фактором. Бесплодие трубно-перитонеального генеза – это состояние организма, при котором невозможность забеременеть вызвана процессом спайкообразования в органах малого таза.
Спайки – причина бесплодия
Если маточные трубы функционируют нормально, ворсинки, расположенные в них, продвигают зрелую яйцеклетку по направлению к матке. Если на пути яйцеклетки встречается какое-либо препятствие, например спайка, дальше двигаться она не может, а значит, овуляции не происходит, и сперматозоиды просто не доберутся до своей цели. Таким образом, причиной бесплодия в этом случае являются дефекты маточных труб.
Бесплодие трубного генеза: диагностика
Для диагностики бесплодия по трубному фактору используют следующие методы:
Методы лечения:
Консервативное лечение. Консервативное лечение актуально при воспалительных заболеваниях и инфекциях. В данном случае результативна терапия противовоспалительными, антибактериальными лекарственными средствами, физиотерапия, а также препараты, повышающие иммунитет. При эндометриозе могут быть эффективны гормональные препараты.
Оперативное лечение. Чаще всего вторичное бесплодие трубного генеза можно устранить только при оперативном лечении. В данном случае лечение направлено на ликвидацию нарушений проходимости хирургическим путем. Обычно для этого используется малоинвазивная лапароскопия. Через небольшой надрез в брюшной полости трубы осматриваются оптическим прибором и при обнаружении спаек или очагов эндометрия, который разросся в неположенном месте, они тут же иссекаются, прижигаются и устраняются.
Врачи клиники
Услуги клиники
Популярные вопросы
Для начала нужно понять, что такое бесплодие, и когда пара получает этот диагноз. Бесплодными считаются партнеры репродуктивного возраста, которые ведут регулярную сексуальную жизнь, не используя средств контрацепции. Если за год паре не удается забеременеть, у нее есть веский повод обратиться к специалисту.
Диагноз бесплодие подтверждают такие анализы, как спермограмма, УЗИ, исследование уровня гормонов, мазки, гистологическое и эндоскопическое обследование.
Ответ на вопрос, как можно определить бесплодие у девушки или женщины, очень прост: посетите консультацию акушера-гинеколога. Врач соберет анамнез, проведет гинекологический смотр, возьмет необходимые анализы. Возможно, уже этого будет достаточно, чтобы диагностировать бесплодие. В противном случае специалист назначит другие виды исследований, призванные выявить ту или иную форму бесплодия.
При определении типа бесплодия говорят также о первичном и вторичном бесплодии. В случае первичного бесплодия нарушение репродуктивной функции у женщины фиксируется впервые, а мужчина не имеет и не имел способности к оплодотворению. Вторичное бесплодие диагностируется, когда у женщины была хотя бы одна беременность вне зависимости от партнера и результата завершения данной беременности. Если речь идет о мужском бесплодии, то ранее от данного мужчины была зафиксирована беременность, но теперь его репродуктивная функция утрачена в силу той или иной причины.
При квалифицированном лечении многие пары даже с тяжелыми формами бесплодия у мужчин могут зачать ребенка. Поэтому не следует воспринимать диагноз мужское бесплодие как конец всех надежд о желанной беременности. На данный момент более 40% бесплодных супружеских пар, соблюдавших рекомендации своего врача и прошедших лечение, смогли забеременеть. Тем, для кого естественное зачатие невозможно, всегда можно предложить альтернативный метод оплодотворения. Когда имеет место мужской фактор бесплодия, ЭКО, внутриматочная инсеминация довольно эффективны.
Женщины склонны эмоционально реагировать, когда им ставят диагноз бесплодие. Их можно понять, однако бесплодие – это не приговор и не полное отрицание возможности иметь детей. Это особое состояние, которое может быть даже у здоровых женщин. Важно осознать, что женское бесплодие в огромном количестве случаев можно вылечить – для этого разработано множество способов диагностики и методов лечения – как консервативных, так и хирургических.