Тромбоз легких при коронавирусе что это
Тромбозы при короновирусе
Используйте навигацию по текущей странице

Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
Экспертные аппараты и Лучшие специалисты
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Двойной удар
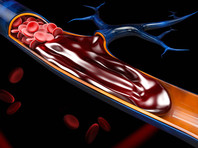
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Похоже, что также важно учитывать стадию течения болезни и место обследования пациента: обычная палата или отделение интенсивной терапии (ОИТ). Оба этих фактора будут влиять на количество антикоагулянтов, которое может получить пациент, что, в свою очередь, может повлиять на последующий тромбоз. Большинство исследований относится к тромбоэмболии лёгочной артерии (ТЭЛА), тогда как есть убедительные доказательства того, что большая часть этого может быть тромбозом лёгочной артерии « in situ». Высокая частота тромбоза лёгких при COVID-19, вероятно, обусловлена слиянием трёх процессов:
интенсивного эндотелиального воспаления, описанного выше, приводящего к тромбозу « in situ », включая тромбоз микрососудов;
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.
У кого образуются тромбы при COVID-19 и как с этим бороться, рассказали врачи
Сейчас уже известно, что при ковиде повышается риск образования тромбов. Сложно сказать, на сколько точно: исследования показывают разное, однако понятно, что эти риски нужно учитывать при лечении ковида. Образование тромбов может привести к инфаркту миокарда, инсульту, тромбозу глубоких вен, легочной эмболии.
Почему при ковиде так много проблем из-за тромбов?
До конца это неясно, однако специалисты видят несколько предрасполагающих факторов, которые могут объяснить такое развитие событий при тяжелой форме ковида:
Есть какие-то группы риска? Или у всех такое может быть?
Тромбы, конечно, могут появиться у всех, однако группы повышенного риска действительно есть. В первую очередь это госпитализированные пациенты и особенно те, кто лежат в отделении реанимации. Во-первых, ковид поразил их сильнее по определению. Во-вторых, в больнице люди обычно двигаются меньше, что тоже способствует образованию тромбов.
Также исследования показывают, что тромбы чаще вызывают проблемы у госпитализированных:
В больницах делают что-нибудь, чтобы предотвратить тромбы?
Чтобы вовремя поймать осложнение, связанное с закупоркой сосудов, некоторые врачи, в частности, проводят всем госпитализированным пациентам УЗИ вен нижних конечностей, эхокардиографию, проверяют уровень D-димера.
Но это не всегда реально в российских больницах, и, кроме того, у специалистов нет уверенности, что, например, в зависимости от уровня D-димера нужно выбирать более или менее агрессивную терапию, направленную против образования тромбов. Поэтому преимущественно в рекомендациях таких регулярных проверок нет. Но если у человека резко ухудшилось состояние или возникли подозрительные симптомы, то врачи будут искать в том числе тромбы.
Обычно в рекомендациях (в том числе в российских) пишут, что всем госпитализированным пациентам нужно назначать низкомолекулярный или нефракционированный гепарин подкожно или внутривенно. Если только нет противопоказаний (например, кровотечения или тяжелой тромбоцитопении).
У госпитализированных пациентов регулярно проверяют показатели свертываемости крови, но не для того, чтобы решить, нужен антикоагулянт или нет (его должны давать всем), а для того, в частности, чтобы не упустить какое-нибудь еще заболевание.
Однако, к сожалению, даже при такой профилактике тромбы продолжают приводить к проблемам — просто у меньшего числа пациентов.
А если возник тромб, что делают врачи?
Они могут увеличить дозу антикоагулянтов, дать препараты, которые специально направлены на то, чтобы тромб растворился. В крайнем случае специалисты могут провести операцию: проникнуть в сосуд и вытащить тромб. В очень редких случаях (и при ковиде в научной литературе описаны единичные пациенты) в конечности сосуды массивно поражаются тромбами, что может привести к гангрене. В этих случаях иногда (но далеко не всегда) ампутация оказывается единственным выходом.
После выписки можно успокоиться?
В определенных случаях использовать гепарин (либо некоторые другие антикоагулянты) советуют даже после выписки. В российских рекомендациях такая позиция тоже есть. Как долго необходимо применять эти препараты, неясно. По некоторым рекомендациям, от двух до четырех недель — в зависимости от индивидуального уровня риска. Например, если у человека когда-то был тромбоз глубоких вен, то его риск считается повышенным.
К сожалению, такие препараты сейчас сложно найти в российских аптеках, если верить основным агрегаторам, собирающим подобную информацию. Предположительно, это связано с ажиотажем вокруг антикоагулянтов и самолечением. Другими словами, лучше все же покупать их, когда они точно показаны врачом.
Почему бы просто не назначать эти препараты всем, раз такие риски?
Проблема в том, что антикоагулянты, как и любые другие лекарства, могут вызвать нежелательные реакции. Самая главная из них — кровотечение. Поэтому при назначении этих лекарств нужно оценить баланс риска и пользы.
При назначении этих препаратов врачу также нужно будет учесть риск взаимодействия антикоагулянтов с теми лекарствами, которые человек уже принимает. Если этого не сделать, могут развиться нежелательные реакции. И это еще один аргумент против их использования без дополнительных консультаций.
Вдруг форма ковида легкая, госпитализация не нужна, но предрасположенность к образованию тромбов есть. Что делать?
Пациентам, которые лечатся от ковида дома, тоже могут назначить эти препараты, но в редких случаях. Например, если у человека раньше был тромбоз глубоких вен, у него недавно была операция или травма, он все время лежит или у него есть ожирение. В любом случае решение принимает врач.
К сожалению, тестов, которые бы надежно предсказывали, что пациенту, не нуждающемуся в госпитализации, нужны антикоагулянты, нет. Поэтому никакие специальные исследования не рекомендуются. Тут важнее следить за своим самочувствием.
Как именно следить?
Нужно пить достаточно жидкости (не алкоголя), больше двигаться и наблюдать за симптомами. Если нога (обычно одна) отекла, болит, покраснела или на ощупь очень теплая, то это может быть тромбоз глубоких вен. Нужно быстрее обратиться к врачу. Однако стоит отметить, что в большинстве случаев человек даже не узнает, что у него были какие-то проблемы, — все проходит само.
При легочной эмболии может не быть симптомов, а может возникнуть одышка, боль в груди и кровохарканье. Они же бывают и при ковиде, так что это в любом случае повод обратиться к врачу.
Все это важно не только при заболевании коронавирусом, но и в целом полезно в жизни.
Кстати, о жизни. Есть ли какие-то обследования, которые нужно периодически проходить вне зависимости от ковида, чтобы не пропустить образование тромбов?
Можно сказать, такие исследования есть. Однако вопреки распространенному мнению, это не УЗИ чего бы то ни было и не уровень D-димера.
Полный список исследований зависит от индивидуальных рисков. Но обычно рекомендуется:
И, конечно, для здоровья сердечно-сосудистой системы полезно не курить, быть физически активным или активной, а также следить за рационом, в том числе за уровнем соли в нем.
Присоединяйтесь к нам в Viber или Telegram, чтобы быть в курсе важнейших событий дня или иметь возможность обсудить тему, которая вас взволновала.
Ученые нашли причину внезапных смертей больных COVID-19 и резкого ухудшение их состояний: тромбоз выявлен у 70% пациентов
К примеру, французские кардиологи на днях опубликовали в журнале JAMA Open Network результаты исследований, которые показали, что тромбоз глубоких вен был зафиксирован у 65% госпитализированных пациентов, у 79% больных, переведенных в реанимацию, и у 94% из тех, кто находился в реанимации больше двух дней, несмотря на антикоагулянтную профилактику.
Тромбоз может развиться всего за пару дней и привести к летальному исходу. Исследователи полагают, что именно тромбозом можно объяснять, почему многие пациенты с COVID-19 страдают не только от нарушений в работе органов дыхания, но и теряют обоняние, а также испытывают проблемы с пищеварением и разнообразные сбои в работе кровеносной системы.
Как и другие осложнения, тромбы развиваются из-за чрезмерной реакции иммунной системы человека на коронавирус. Врачи-гематологи утверждают, что ранее не видели ничего подобного.
У многих больных тромбоз развивается стремительным образом. Сгустки крови образуются в венах ног, вызывая тромбофлебит; в сосудах головного мозга, вызывая инсульт; в системе коронарного кровообращения (в сердце), вызывая инфаркт; в легких, вызывая тромбоэмболию легочной артерии; в кишечнике, вызывая ишемию и т.д.
У ряда больных отмечается резкое повышение в крови уровня белка, который образуется при распаде тромбов (D-димер). Его наличие является признаком наличия вероятности летального исхода у пациентов с COVID-19.
Эти исследования, опубликованные в журнале Nature, объясняют, почему пациенты с коронавирусом неделями находятся на аппаратах искусственной вентиляции легких (ИВЛ). Ведь даже подаваемый через них кислород с трудом проникает в кровь из-за закупорки сосудов легких.
Врачи считают, что именно тромбообразование часто объясняет внезапные смерти больных COVID-19, а также резкое и внезапное ухудшение их состояния.
Поскольку никакого лекарства от коронавируса нет, перед учеными стоит задача выявить тех, кто наиболее подвержен образованию тромбов.
Увы, но тромбоз сосудов поражает сегодня около 70% людей. Развитию тромбоза способствует поражение стенок кровеносных сосудов, повышение свертываемости крови и замедление кровотока. Тромбоз может возникать в результате травмы сосудов, неправильного образа жизни и питания, из-за постоянного чувства тревоги, стрессовых ситуаций. В группе риска находятся следующие категории людей: мужчины в возрасте от 40 лет; женщины, старше 50 лет; люди, страдающие ожирением; пациенты с злокачественными новообразованиями, с диагнозом тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА); люди, перенесшие обширные хирургические вмешательства; пациенты на гормональных препаратах; люди, злоупотребляющие алкоголем, курильщики и др.
В Минздраве рассказали о связи COVID-19 и тромбоза: как распознать опасное осложнение
Тромбоз у больных COVID-19 – довольно распространенное явление, которое может иметь необратимые последствия для жизни человека. В частности, диагноз «тромбоэмболия легочной артерии» присутствует у более половины умерших вследствие COVID-19.
Это подтверждает исследование, сообщили в Facebook Министерства здравоохранения Украины. Отмечается, что другое исследование, проведенное во Франции и Нидерландах, свидетельствует, что около 20-30% пациентов, тяжело перенесших коронавирусную болезнь, имеют тромботические осложнения.
В связи с этим в Минздраве призвали при первых симптомах обращаться за помощью врачей. Поскольку, несмотря на то, что вопрос образования тромбов у больных COVID-19 до сих пор изучается, методы его лечения и профилактики доказательны и известны врачам.
В то же время специалисты сообщили, как распознать у себя признаки тромбоза. Отмечается, что наиболее распространенными симптомами являются:
боль и/или чувствительность в икрах или бедрах;
отек стопы или лодыжки;
покраснение и/или заметное изменение цвета тела.
«Одышка, частое дыхание, боль в груди, быстрый пульс, головокружение и/или потеря сознания могут являться признаками и симптомами тромбоэмболии легочной артерии», – отметили медики.
В общем, тромбоз – это состояние, при котором у человека образуются сгустки крови в сосудах, то есть тромбы. В зависимости от места их образования тромбоз может быть – венозный или артериальный. Потенциально он может привести к смерти, предупредили в Минздраве.
По словам экспертов, к тромбозу могут привести следующие факторы:
употребление противозачаточных таблеток;
варикозное расширение вен;
малоподвижный образ жизни;
употребление алкоголя и т.д.
Кроме того, к факторам образования тромбов относятся длительное пребывание на больничной койке, хирургические операции, онкологические заболевания, случаи тромбозов в семье.
Для предупреждения осложнений в форме тромбоза, к которым может привести COVID-19, в министерстве призвали граждан вакцинироваться и сохранить свое здоровье.
Напомним, ранее львовские медики сообщили, что коронавирусная инфекция стала более агрессивной и приводит к тяжелым последствиям, таким как тромбоз в кишечнике и нижних конечностях. В зоне риска – люди старше 60 лет и те, кто страдает тяжелыми хроническими заболеваниями.
Вирус обуславливает тромбирование мелких и крупных сосудов в разных участках тела. Чаще всего от его агрессии страдают легкие, в них вирус вызывает агрегацию мелких клеток крови, приводящую к микротромбированию. По словам врачей, во Львове, чтобы спасти жизнь трем невакцинированным пациентам из-за тяжелого течения коронавируса, пришлось ампутировать больным конечности.
Отмечается, что количество возникновения тромбозов во время заболевания штаммом Дельта повысилось в три раза. Также существует угроза инсультов, часто приводящих к смерти пациентов.
Как сообщал OBOZREVATEL, Дельта-штамм коронавируса начал серьезно поражать детей. Если у заболевшего ребенка появилась сыпь на теле, то это может свидетельствовать о смертельно опасном осложнении болезни, известном как синдром Кавасаки.
Материалы на этом сайте предназначены для общего информационного использования и не предназначены для установления диагноза или самостоятельного лечения. Медицинские эксперты «MedOboz», гарантируют, что весь контент который мы размещаем, публикуется и соответствует самым высоким медицинским стандартам. Наша цель в максимально качественном информировании пациентов о симптомах, причинах и методах диагностики заболеваний для их своевременного обращения на очную консультацию к врачу.
Что нужно знать о вакцинации против COVID-19
Ты еще не читаешь наш Telegram? А зря! Подписывайся
Важное
Самая популярная COVID-вакцина в Украине: вся правда о Pfizer, которую вам нужно знать
Умирают дома и не верят российским вакцинам: что происходит с коронавирусом на Донбассе
Хотели изнасиловать, пряталась в больнице: что известно о пропавшей после прогулки с собакой жительнице Львова
новости Украины
Украину накроют дожди и снег, ожидаются погодные «качели»: прогноз синоптиков на неделю
Врач о вакцинации бустерной дозой от COVID-19 в Украине: почему мы ждем – непонятно
В ЮАР выросло число госпитализаций детей с COVID-19: врачи рассказали, как протекает болезнь
Жизнь
Украину накроют дожди и снег, ожидаются погодные «качели»: прогноз синоптиков на неделю
6 декабря: какой праздник, что нельзя делать на Митрофана, приметы и именинники
В 2014 году Фонд обороны страны Корбана смог поддержать армию, когда у нее ничего не было, кроме людей
Мнения
Российский гамбит: Соединенные Штаты проходят испытание Украиной
Нам доверяют. В нас верят. И именно это придает сил приближать Победу
5 сумасшедших бизнес-идей, которые сработали
Добро пожаловать в ад, товарищ Путин
Путин мечтает уничтожить Украину. Зачем украинцы играют ему на руку?
Лекарство от старости, жизнь без болезней: невероятный прогноз на 2022 год
В Польше знают: если падем мы – следующими будут они
Поколение Z: какие они, рожденные после 1995-го, и как они изменят мир
Использование любых материалов, размещенных на ресурсе OBOZREVATEL разрешается только при условии обязательной ссылки на OBOZREVATEL, а для интернет-изданий – размещение прямой, открытой для поисковых систем, гиперссылки на страницу OBOZREVATEL, на которой размещен оригинальный материал. Любое копирование, публикация, перепечатка и последующее распространение информации, которая содержит ссылку на «Интерфакс-Украина» www.interfax.com.ua, строго запрещено. Все опубликованные фотоматериалы Getty Images и УНИАН не подлежат дальнейшему воспроизведению и/или распространению в любой форме без письменного разрешения компаний. Редакция OBOZREVATEL может не разделять точку зрения, изложенную в авторском материале. За достоверность информации, опубликованной в рекламных материалах, ответственность несет рекламодатель.
©2021 Все права защищены, ООО «Золотая середина».