Трийодтиронин или тироксин что лучше
Инструкция по применению: лекарства и их дженерики (5)
Среди препаратов, используемых для лечения нарушений функции щитовидной железы, основную группу составляют гормональные средства. Выбор их на фарм. рынке России, к сожалению, не велик. А в последние годы ещё и сократился.
Сегодня я хочу остановиться на препаратах для лечения гипотиреоза, сниженной функции щитовидной железы. Эта группа препаратов состоит из 3 подгрупп, если их так разделить условно. Препараты тироксина (Т4) – замещающие гормон Т4, более известный, как Л-тироксин, о нём позже будет отдельный разговор.
Если с препаратами Т4 на фарм. рынке ещё всё нормально, препарат есть, а главное, в разных дозах. То с препаратами Т3 всё хуже – их просто нет. Несколько лет в нашей стране препараты Т3 не продавались. Часть таблеток не прошла процедуру перерегистрации препарата на территории России в контролирующих организациях, а другие вообще сняли с производства.
В эти годы у небольшого процента пациентов стала наблюдаться нечувствительность к Т4, и соответственно, стойкий гипотиреоз, который в том числе требовал замещения дополнительно и препаратами, содержащими Т3. Учитывая огромную распространенность тиреоидной патологии, общее количество нуждающихся в Т3 людей оказалось достаточно большим.
Также Т3 может использоваться в комплексном лечении диффузного нетоксического зоба и многоузлового зоба с размером узлов менее 2 см, после операций на щитовидной железе, при АИТе в сочетании с гипотиреозом, при гипертрофической форме или многоузловой форме.
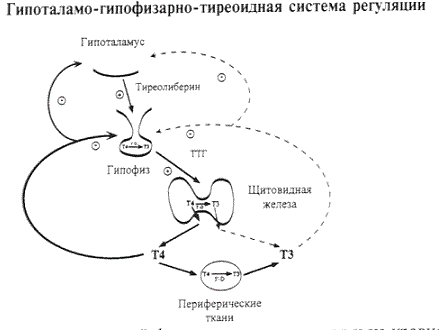
Чтобы понять важность Т3 в организме, привожу ниже облегчённую схему образования гормонов щитовидной железе.
По схеме видно, что Т3 образуется в организме путём перехода из Т4, он является более активным, и непосредственно «работает» на уровне тканей и органов-мишеней, ещё и за счёт того, что соотношение Т4 и Т3 в организме 1:10, то есть триойдтиронина в 10 раз должно быть больше, что учитывается при лечении.
Вот почему при полной заместительной дозе Т4 при гипотиреозе и «нормальном» уровне ТТГ, сохраняется недомогание – вялость, слабость, плохо снижается вес, рассеянно внимание, то есть в организме не хватает Т3.
Есть препараты, позволяющие восполнить дефицит Т3 в организме
Самостоятельно таблетированный трийодтиронин не применяется (для этого есть «узкие» показания), в лечении заболеваний щитовидной железы обычно подбирается комбинация Т4 и Т3 в соотношении, их подбирает только лечащий врач.
Гипотиреоз – «великий притворщик»
«Болезням нет числа.»
Плиний Старший
Гипотиреоз – это клинический синдром, развитие которого обусловлено стойким дефицитом гормонов щитовидной железы и снижением их действия на органы–мишени в организме.
Гипотиреоз — одна из наиболее часто встречающихся эндокринных патологий, частота манифестного гипотиреоза в популяции достигает 2%. Однако чаще страдают женщины, и распространенность гипотиреоза у них достигает 7,5-21%. У лиц старшего возраста гипотиреоз встречается в 6-12% случаев. Из сказанного ясно, что это заболевание актуально не только для эндокринологов, но и для врачей других специальностей: терапевтов, кардиологов, гастроэнтерологов, и др.
Классификации гипотиреоза
По уровню поражения различают
По степени тяжести клинических проявлений:
По длительности течения различают:
Почему дефицит тиреоидных гормонов приводит к заболеванию?
Нормальный уровень ТТГ находится пределах 0,4-4мЕД\л. В последние годы в научной литературе обсуждается вопрос о том, чтобы снизить верхнюю границу нормы, поскольку у подавляющего числа людей без патологии щитовидной железы уровень ТТГ находится в пределах 0,5-2,0 мЕД\л. Однако пока никаких рекомендаций по изменению референсных значений не принято.
Длительный и выраженный дефицит тиреоидных гормонов приводит к тому, что снижается интенсивность анаболических и катаболических процессов в организме, резко уменьшается выработка ряда клеточных ферментов. Результатом становится снижение основного обмена и потребности в кислороде, Нарушение обмена глюкозоаминогликанов, продуктов белкового распада, обладающих повышенной гидрофильностью, проводит к тому, что слизистые оболочки, подкожная клетчатка, мышцы, миокард инфильтрируются жидкостью и возникает т.н. муцинозный, «холодный» отек. Нарушение водно-солевого обмена усугубляется избытком вазопрессина и недостатком предсердного натрийуретического гормона, что вызывает накопление внесосудистой жидкости и натрия.
Тиреоидные гормоны играют ключевую роль в фазе формирования мозга плода в 1 триместре беременности, они способствуют дифференциации и миграции нейроцитов, формированию тех отделов мозга плода, которые ответственны за интеллектуальное развитие человека. Поскольку у плода собственная щитовидная железа на ранних этапах эмбриогенеза не функционирует, то понятна огромная роль достаточности тиреоидных гормонов матери на этом этапе. Кроме того, гормоны щитовидной железы вносят большой вклад в формирование сурфактанта, и при его недостатке наблюдается респираторный дистресс, тяжелая асфиксия, что опять-таки отражается на состоянии мозга. В детском возрасте дефицит тиреоидных гормонов тормозит физическое и умственное развитие, в самых тяжелых случаях с развитием гипотиреоидного нанизма и кретинизма.
Как проявляется гипотиреоз клинически.
При гипотиреозе поражаются практически все органы и системы, клинические проявления очень разнообразны, поэтому необходим тщательный и целенаправленный расспрос пациента.
В классическом случае манифестного гипотиреоза больной жалуется на сухость и желтушность кожных покровов, гиперкератоз, больше на области коленных и локтевых суставов, выпадение волос на голове и латеральных частях бровей, на муцинозные отеки лица и конечностей, запоры, избыточный вес, усталость, утомляемость, неадекватные нагрузкам, сонливость, апноэ во сне. ухудшение памяти, снижение интереса к работе, окружающему миру, вплоть до депрессии. У женщин возможны нарушения менструального цикла, у мужчин – снижение либидо и потенции. При лабораторном и инструментальном обследовании выявляется гипохромная железодефицитная анемия, повышение уровня холестерина, креатинфосфокиназы снижение клубочковой фильтрации почек, возможно полисерозиты, выпотной перикардит, развитие полинейропатии.
Но! Гипотиреоз – великий «притворщик», и даже при манифестном гипотиреозе жалобы пациентов часто скудны и неспецифичны, а субъективные ощущения не соответствуют тяжести состояния (чаще недооцениваются). Довольно часто интеллект и память больных снижаются, пациенты неточно анализируют происходящие события, им трудно последовательно изложить все изменения в своем состоянии. «Беспричинная усталость предвещает болезнь» — заметил Гиппократ. На развитие клинической картины влияет длительность и выраженность дефицита тиреоидных гормонов, возраст и наличие сопутствующих заболеваний. Поэтому, если врач не проведет детального осмотра и опроса больного, диагноз может остаться долгое время не выясненным.
В практике часто встречаются и нередко затрудняют постановку правильного диагноза, т.н. «маски гипотиреоза»:
При субклиническом гипотиреозе по определению нет проявлений дефицита тиреоидных гормонов, это состояние диагностируется только лабораторными методами. Поэтому скрининг основывается на анамнестических данных (перенесенные ранее подострый тиреоидит, оперативное вмешательство на щитовидной железе или органах шеи, прием препаратов, могущих ухудшить функцию щитовидной железы – кордарон, препараты лития, тиреостатики, терапия радиоактивным йодом и т.д.). Особенности гинекологического анамнеза у женщин (бесплодие, нарушения менструального цикла, невынашиваемость беременности) или семейного анамнеза – например, наличие у близких родственников любого заболевания щитовидной железы, наличие аутоиммунных заболеваний у родственников или самого пациента. Поскольку по различным данным, у пациентов с депрессией выявляется гипотиреоз в 7,4-8-9% (а в некоторых исследованиях до 40%!), то в этой группе больных также целесообразен скрининг гипотиреоза, тем более что депрессия может быть первым и единственным клиническим проявлением дефицита тиреоидных гормонов.
Однако, при наличии жалоб и, казалось бы, характерного внешнего вида пациента, в анализе крови могут быть абсолютно нормальные показатели уровня гормонов щитовидной железы, что нередко вызывает недоумение как врача, так и пациента.
Как провести дифференциальный диагноз?
Ведущим методом диагностики является определение в венозной крови уровня тиреотропного гормона (ТТГ) и свободного Т4 высокочувствительными методами. Этого вполне достаточно, определение общего Т4 не имеет диагностического значения, поскольку на его уровень влияет любое колебание содержания в крови белков-транспортеров. Определение Т3 свободного также нецелесообразно, потому что при гипотиреозе из-за компенсаторного увеличения периферической конверсии Т4 в Т3. может быть нормальное повышение Т3.
Для первичного манифестного гипотиреоза характерно повышение уровня ТТГ и снижение Т4 свободного. При субклиническом гипотиреозе ТТГ повышен, но уровень Т4 свободного нормальный. Для уточнения причины первичного гипотиреоза может быть показано проведение ультразвуковое исследование щитовидной железы, определение в крови антител к тиреоидной пероксидазе (наличие аутоиммунного тиреоидита), иногда — тиреосцинтиграфия или пункционная биопсия щитовидной железы.
Для вторичного и третичного гипотиреоза характерно снижение уровней и ТТГ, и Т4 свободного, поскольку страдает центральное звено регуляции. Очень редко могут определяться нормальные показатели ТТГ при низком Т4 свободном, что связано с секрецией биологически неактивного гормона ТТГ. В сомнительных случаях проводят пробу с тиреолиберином. Для уточнения генеза вторичного гипотиреоза необходимо КТ или МРТ головного мозга и области турецкого седла, и определение других тропных гормонов гипофиза, т.к. гипотиреоз может быть составной частью синдрома гипопитуитаризма. Очень важным и существенным является исключение сочетания гипотиреоза с надпочечниковой недостаточностью первичного (синдром Шмидта) или вторичного генеза, т.к. в этих случаях тактика лечения требует первоочередной компенсации надпочечниковой недостаточности, и только затем — компенсации гипотиреоза.
Редким феноменом является периферический гипотиреоз, связанный с недостаточной чувствительностью периферических тканей к действию тиреоидных гормонов, при котором повышенные уровни ТТГ и Т4 свободного сочетаются с клиническими признаками гипотиреоза.
Диагноз выставлен. Как лечить?
При лабораторно подтвержденном диагнозе гипотиреоза требуется заместительная терапия. Целью лечения является полная нормализация состояния с исчезновением клинических симптомов гипотиреоза и нормализацией уровня ТТГ (0,4- 4,0 м Е\л).
Левотироксин является одним из препаратов, наиболее часто используемых пациентами во всем мире. Впервые он был получен в 1915 г. Kendall, а в 1927г. Harrington и Barger осуществили его синтез. Однако более 100 лет на практике использовались препараты, полученные из высушенных щитовидных желез крупного рогатого скота. Они состояли из тиреоглобулина, содержащего Т3 и Т4 и йод; их недостатками были трудности стандартизации, высокое содержание йода и опасность наличия вируса «бешенства коров». После открытия в 1970г Braverman и Sterling периферического превращения тироксина в активную форму — трийодтиронин, вместо препаратов животного происхождения используется синтетический L-тироксин. В настоящий момент лечение L-тироксином является «золотым» стандартом гормонотерапии.
После приема натощак всасывается примерно 80% дозы тироксина, а максимальная концентрация препарата в крови отмечается через 3-4 часа после введения, время полужизни составляет около 7 суток. Действие тироксина начинается через 2-3 дня (поскольку должна пройти периферическая конверсия в трийодтиронин), и далее при постоянном приеме тироксина концентрация Т3 сохраняется на одном и том же уровне. Если используется непосредственно трийодтиронин, то его действие начинается через 6-12 часов, поэтому именно его вводят при гипотиреоидной коме.
Подходы к дозировкам препарата Л тироксина имеют существенные особенности.
При манифестном гипотиреозе назначается Л-тироксин в дозе 1,6-1,8 мкг\кг массы тела (у больных с ожирением рассчитывается на идеальную массу тела). Молодым пациентам до 55 лет, без какой–либо сердечно-сосудистой патологии вся эта доза может быть в принципе назначена сразу, в режиме однократного приема утром натощак. Именно так поступают и при выявлении гипотиреоза во время беременности, когда нельзя медлить, поскольку дефицит гормонов щитовидной железы может привести к необратимым изменениям в формировании центральной нервной системы плода. Обязательно учитывается, что при беременности потребность в тиреоидных гормонах возрастает на 40-50 % по сравнению с небеременными женщинами (до 2,3 мкг\кг веса). Сразу после родов дозу препарата уменьшают. Очень высока потребность в гормонах у новорожденных – 10-15 мкг\кг веса, и заместительная терапия врожденного гипотиреоза должна начинаться сразу же, с первых дней жизни ребенка. Сейчас в нашей стране внедрена системе скрининга гипотиреоза у новорожденных, который проводится в родильных домах на 4-й день после родов. Если начало лечения новорожденных затягивается, последствия дефицита гормонов могут быть крайне тяжелыми (вплоть до необратимого кретинизма). Детям с выявленным гипотиреозом также сразу назначают полную возрастную дозу Л-тироксина, но потребность в более старшем возрасте меньше, чем у новорожденных.
У людей старше 55 лет, у больных с кардиальной патологией тактика компенсации гипотиреоза более сдержанная. Особенно осторожным необходимо быть при назначении лечения пациентам старше 65 лет, у которых может быть ранее невыявленное заболевание сердца Начальная доза Л тироксина должна составлять 6,5-12,5-25 мкг\день, утром, натощак, т.е. очень малые дозы. Увеличение дозы на 12,5-25 мкг рекомендуется проводить 1 раз в 1,5-2 месяца, с контролем ТТГ крови и обязательной оценкой переносимости препарата. Иногда требуется коррекция и пересмотр кардиальной терапии, что требует индивидуального подхода к каждому больному. Целевая доза рассчитывается как 0,9 мкг\кг веса. Поскольку требуется длительная титрация дозы гормонов с «малым шагом», очень удобным является наличие на фармацевтическом рынке препаратов с различными дозировками (Эутирокс Nicomed 25,50, 75, 100, 125 мкг, Л-тироксин Berlin-Chemi 25,50,100 мкг). Это позволяет более гибко изменять дозировки препаратов, добиваясь хорошей переносимости лечения и, в конечном итоге, компенсации гипотиреоза.
Хотя ранее в схемах лечения использовались комбинированные препараты L-тироксина и трийодтиронина, однако в дальнейшем рандомизированные исследования не показали преимуществ такой терапии, поэтому в настоящий момент преимущественно используется монотерапия L –тироксином.
Однако не у всех пациентов возможно и целесообразно добиваться идеальной компенсации. Это касается в первую очередь пожилых людей и больных с тяжелой кардиальной патологией, с нарушениями ритма сердца. В таких случаях наращивание дозы Л-тироксина может быть гораздо более проблематичным, приводить к нежелательным осложнениям. Поэтому считается допустимым назначение дозы Л-тироксина, которая смягчает проявления гипотиреоза, не ухудшая состояния сердечно-сосудистой системы, хотя и не полностью восстанавливает уровня ТТГ и Т4 свободного до нормальных цифр. Уровень ТТГ не более 10мкЕД\л и период подбора дозы до 6 месяцев считают возможными именно для этой когорты больных.
Если у больного одновременно с тяжелой коронарной недостаточностью имеется нелеченный гипотиреоз, то ангиографию и коронарной шунтирование (если они показаны) следует проводить до начала лечения тиреоидными гормонами, чтобы снизить риск тяжелой интраоперационной тахикардии. Некомпенсированный гипотиреоз незначительно повышает риск хирургических вмешательств, неотложные операции откладывать не стоит. При отсутствии тяжелой кардиальной патологии перед плановой операцией целесообразно добиться компенсации гипотиреоза.
Лечение центрального (вторичного и третичного) гипотиреоза проводится по тем же правилам, но контроль лечение идет по уровню свободного тироксина крови (Т4). Если одновременно с гипотиреозом выявлена надпочечниковая недостаточность, то обязательным и архиважным является первоочередная полная компенсация надпочечниковой недостаточности, и только затем — компенсация гипотиреоза. В противном случае прогноз больного значительно ухудшается.
Субклинический гипотиреоз – лечить или не вмешиваться?
Субклинический гипотиреоз встречается значительно чаще, чем манифестный — у 1,2-15% населения, у женщин чаще, чем у мужчин и частота его нарастает с возрастом. Критерием диагностики является умеренное повышение ТТГ – не выше 10мЕД\л, с сохранением нормальных значений Т4 свободного.
Как уже говорилось, субклинический гипотиреоз по определению не имеет клинических проявлений, асимптоматичен, однако при тщательном анализе примерно у 25-50% больных ретроспективно можно найти умеренные признаки гипотиреоза. Наиболее часто страдает функция центральной нервной системы, а именно эмоциональная: подавленное настроение, необъяснимая тоска, депрессия, снижение адаптации с стрессовым воздействиям. Может выявляться атерогенный сдвиг в липидном спектре крови. И встает закономерный вопрос – надо ли вмешиваться в эту ситуацию врачу, или лечение необходимо только на этапе манифестного гипотиреоза? Эта проблема активно обсуждается и исследуется, и полного консенсуса пока не выработано.
Однако есть декретированный группы, где необходимость лечения субклинического гипотиреоза признается обязательным.
В первую очередь, это беременные женщины, у которых субклинический гипотиреоз выявлен на момент беременности. По существующим правилам, таким больным сразу назначается полная доза заместительной терапии препаратами тироксина (Л-тироксин, Эутирокс), ибо «цена вопроса» очень велика. Далее лечение идет под контролем гормонального анализа крови. После родов вопрос о необходимости лечения женщины решается индивидуально, потому что гипотиреоз может быть транзиторным.
Детям любого возраста, при выявлении субклинического гипотиреоза показано лечение в возрастных дозировках, поскольку считают, что это состояние может значительно влиять на адаптивные возможности ребенка и созревание центральной нервной системы и иммунной системы.
В остальных случаях вопрос о лечении пациента решается индивидуально. Обязательным является контроль ТТГ через 3-6 мес после первого выявления повышенных его значений. Лечение считают показанным при стойком повышении ТТГ более 10мкЕД\л или двукратном нахождении ТТГ в интервале от 5 до 10мЕД\л, целью является достижение нормальных значений ТТГ крови. Лечение субклинического гипотиреоза обосновано при сопутствующей депрессии, нарушениях в липидном спектре крови. У женщин с повышенным уровнем ТТГ крови и наличием значимого титра антител к пероксидазе риск развития манифестного гипотиреоза значительно увеличивается. Поэтому некоторыми авторами в таких случаях рекомендуется назначение препаратов тироксина независимо от степени повышения ТТГ.
Качество жизни больных с гипотиреозом
Исследование изменения качества жизни при многих хронических заболеваниях представляет огромный практический интерес. Это позволяет оценить влияние самого заболевания и лечения на все составляющие здоровья человека — физическое, психологическое и социальное. Стандартными методами исследования являются общие и специальные опросники. Общие опросники используются при оценке влияния заболевания на различные составляющие качества жизни, сравнения качества жизни больших групп пациентов с определенным заболеванием с популяционными параметрами. Наиболее популярными являются Общий опросник здоровья (MOS SF-36), опросник оценки качества жизни Европейской группы качества жизни (EuroQol EQ-5D) и Ноттингемский профиль здоровья (NHP). Специальные опросники предназначены для сравнения различных программ лечения или при оценке эффективности применения различных лекарственных средств.
По результатам многих исследований, не только некомпенсированный гипотиреоз снижает качество жизни пациентов практически по всем параметрам (кроме боли), но и субклинический гипотиреоз ухудшает психический и физический компоненты качества жизни пациентов. После назначения лечения и достижения компенсации в большинстве случаев отмечается повышение качества жизни, как результат улучшения самочувствия.
Однако, по данным исследования, проведенного в Дании, показатели жизнеспособности и психологического здоровья у больных даже с компенсированным гипотиреозом были статистически ниже по сравнению с нормальными значениями в популяции. Как было показано в ряде исследований, у существенной части пациентов с хорошо компенсированным по данным контроля крови гипотиреозом, могут сохраняться жалобы на снижение общего самочувствия, слабость, плохое настроение, снижение памяти. Интересно, что классические симптомы гипотиреоза выявляются примерно только у 30% больных с истинным дефицитом тиреоидных гормонов, при том, что аналогичные проявления выявлены у 17% обследованных без нарушения функции щитовидной железы! Возможно, что снижение общего самочувствия связано уже с самим осознанием человеком себя больным и с необходимостью длительной, часто пожизненной терапии этого заболевания. Поэтому основанием для изменения дозы препарата L тироксина должен служить уровень гормонов в крови, а не только жалобы, которые достаточно неспецифичны. Симптомы и жалобы могут быть обусловлены другими заболеваниями, эмоционально-личностными причинами, а не декомпенсацией гипотиреоза.
Насколько эффективно мы достигаем успеха в лечении гипотиреоза?
На комплаентность пациентов значительно влияет доступность и удобство дозировок медикамента. В настоящий момент эндокринологи располагают целой линейкой препаратов L-тироксина различными дозировками – 25,50,75, 100, 125, 150 мкг в 1 таблетке, что значительно упрощает лечение и делает дозировку более точной.
«Быстро, безопасно и приятно [должен лечить врач]» — с этой максимой Цельса Авла Корнелия трудно не согласиться.
Эндокринолог «СМ-Клиника» рассказала о гормонах щитовидной железы
Болезни щитовидной железы часто связаны с гормональным сбоем. Давайте выясним, зачем нужны гормоны щитовидный железы и какие проблемы могут возникнуть, если их количество занижено
или завышено
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог,
иммунолог, эксперт ВОЗ
ЗУХРА ПАВЛОВА
К.м.н., врач-эндокринолог, старший научный сотрудник факультета фундаментальной клиники МГУ, научный руководитель клиники Системной медицины
ЕЛЕНА ЖУЧКОВА
Врач-эндокринолог «СМ-Клиника»
Заболевания щитовидной железы достаточно сложные, их симптомы непостоянны и очень индивидуальны. Это означает, что проблемы щитовидной железы у каждого человека будут выглядеть по-разному, иногда длительное время у пациента нет никаких жалоб.
В любом случае важно иметь общее представление о том, как работает щитовидная железа, зачем и какие гормоны она вырабатывает. Это поможет человеку вовремя обнаружить проблему, сдать анализы и задать правильные вопросы врачу. Также эти данные могут дать подсказку в отношении некоторых загадочных симптомов, которые человек может испытывать в повседневной жизни.
Ключевые тиреоидные гормоны вырабатываются щитовидной железой, эндокринным органом, который расположен в нижней, передней части шеи. Гормоны щитовидной железы попадают в кровь и разносятся по всем тканям организма. Они помогают нам использовать энергию из поступающей пищи, сохранять и производить тепло, стимулировать работу мозга, сердца, мышц и других органов.
Производство тиреоидных гормонов контролируется другим эндокринным органом – гипофизом, который находится в головном мозге. Гипофиз выделяет в кровь тиреотропный гормон, стимулирующий щитовидную железу (ТТГ), чтобы стимулировать работу периферии. Количество ТТГ, которое гипофиз отправляет в кровоток, зависит от объема периферических тиреоидных гормонов в организме. Если гипофиз считывает пониженный уровень тиреоидных гормонов, то он производит их больше. Как только их уровень в кровотоке поднимается выше нормы, гипофиз перестает вырабатывать ТТГ. Таким образом, гипофиз ощущает и контролирует синтез гормонов щитовидки.
Какие гормоны щитовидной железы нужно сдавать
Анализы на гормоны могут показать уровень общих (связанных с белком) и свободных гормонов.
– Наиболее приоритетным значимым гормоном является тиреотропный гормон (ТТГ), – говорит врач-эндокринолог Зухра Павлова. – Он синтезируется в головном мозге и стимулирует работу щитовидной железы, а также синтез гормона тироксина. Чаще всего врачи смотрят количество именно ТТГ, потому что это наиболее показательный гормон – он отражает недостаточность синтеза гормонов щитовидной железы.
Большая часть гормонов в крови связывается с белками – они помогает доставлять их в органы и ткани. И лишь небольшая их часть «свободна» для проникновения в ткани, напрямую оказывая биологические эффекты.
– Вторым по приоритетности является Т4 свободный гормон, не связанный с белком-переносчиком, – продолжает доктор Павлова. – Когда мы хотим определить гормональное состояние, расстройство эндокринной системы и щитовидной железы, мы смотрим ТТГ и Т4. Если ТТГ высокий, а Т4 еще в норме, значит, заболевание начинает развиваться, но оно еще без выраженных клинических проявлений.
Т4 – это основная форма гормона щитовидной железы, циркулирующего в крови (его в среднем около 95%). Чтобы проявлять свое действие, Т4 превращается в Т3 путем удаления атома йода. Это происходит главным образом в печени и в определенных тканях, где действует Т3, например, в головном мозге. Т3 обычно составляет около 5% тиреоидных гормонов, циркулирующих в крови.
– При заболеваниях врачи оценивают несколько факторов, – говорит врач-эндокринолог Зухра Павлова. – Если есть подозрение на аутоиммунное заболевание щитовидной железы, например, врач ультразвуковой диагностики написал в заключении по УЗИ, что у пациента есть диффузные изменения щитовидной железы по типу тиреоидита, врач может назначить анализы на антитела к щитовидной железе. Если есть подозрение на диффузно-токсический зоб, будут назначены анализы на антитела к рецепторам тиреотропного гормона. Эти тесты помогут поставить правильный диагноз и подобрать адекватное лечение.
Анализ на ТТГ
Лучший способ изначально проверить активность щитовидной железы – измерить уровень ТТГ. Изменение ТТГ могут служить своего рода системой раннего мониторинга. Он часто меняется заранее, еще до момента, когда фактический уровень тиреоидных гормонов достигает низких либо слишком высоких показателей.
Высокий ТТГ – показатель того, что щитовидка не выделяет достаточно Т3 совместно с Т4, что возможно при первичном гипотиреозе. Если же ТТГ пониженный, это может говорить о том, что щитовидка слишком активна, производит избыток гормонов, что типично для гипертиреоза.
Иногда низкий ТТГ становится результатом аномалии гипофиза, которая не позволяет ему вырабатывать достаточно гормона для стимуляции щитовидной железы (центральный гипотиреоз).
Анализы на Т4
Исследование на общий Т4 измеряет в плазме крови связанный и свободный тироксин (Т4). Свободный Т4 не связан с белковыми молекулами, он может свободно проникать в ткани тела и воздействовать на них. Важно знать – на общий уровень Т4 влияют лекарства и различные патологические состояния. Эстроген, пероральные противозачаточные таблетки, период беременности, заболевания печени либо вирусная инфекция (например, гепатит С) – одни из частых причин увеличения белков, связывающих гормоны щитовидки, приводящие к высокому общему уровню T4. Тестостерон, андрогены и анаболические стероиды являются частыми причинами снижения белков, связывающих гормоны щитовидной железы, и приводящие к снижению общего T4.
Иногда, например у беременных, может быть нормальная функция щитовидки, но уровень общего Т4 выходит за пределы нормального диапазона. Анализы крови, измеряющие индекс свободного Т4, могут более точно отразить, как щитовидная железа функционирует в этих обстоятельствах.
Анализы на Т3
Анализ на Т3 определяет уровень трийодтиронина (Т3) в крови. Тест на общий Т3 показывает связанную и свободную фракции трийодтиронина. У пациентов с гипертиреозом обычно повышен уровень общего Т3. Анализы на Т3 могут использоваться для подтверждения диагноза гипертиреоза и определения степени его тяжести.
При некоторых заболеваниях щитовидной железы пропорции Т3:Т4 изменяются и могут предоставить диагностическую информацию. Значительное увеличение Т3 относительно Т4 характерно для болезни Грейвса. Такие лекарства, как стероиды и амиодарон, а также тяжелые заболевания, могут снизить количество гормона, которое организм преобразует из Т4 в Т3 (активную форму), что ведет к понижению доли Т3.
Уровни Т3 при гипотиреозе понижаются позже всех, и поэтому обычно не используются в диагностике проблем пациентов.
Функции гормонов щитовидной железы
Норма гормонов щитовидной железы
Нормальное значение показателей определяется путем измерения гормона в большой популяции здоровых людей и нахождения нормального (среднего) диапазона значений.
Какие заболевания связаны с гормонами щитовидной железы
Тиреотоксикоз. Это состояние часто возникает в результате чрезмерной активности щитовидной железы или гипертиреоза и связно в повышенным количеством Т3 в кровотоке.
Признаки тиреотоксикоза включают потерю веса, повышенный аппетит, учащенное сердцебиение, нерегулярный менструальный цикл, усталость, раздражительность и истончение волос.
Гипертиреоз. Это состояние, при котором уровень гормонов щитовидки повышен. Он возникает при таких состояниях, как болезнь Грейвса, воспаление щитовидной железы или доброкачественная опухоль. Гипертиреоз также может проявиться после приема добавок с Т3.
Гипотиреоз. Он возникает, если щитовидная железа не производит достаточного количества гормона щитовидной железы. Это может быть связано с аутоиммунными заболеваниями, такими как тиреоидит Хашимото или некоторыми лекарствами. Гипотиреоз также может возникать при дисфункции гипофиза, например, при опухолях гипофиза или воспалении. Гипотиреоз, как правило, передается в семье и чаще встречается у взрослых, а также у женщин.
Симптомы могут включать усталость, психическую депрессию, чувство холода, увеличение веса, сухость кожи, запоры и нарушения менструального цикла.
Где сдать анализ на гормоны щитовидной железы
Анализы на уровень гормонов щитовидной железы выполняют как муниципальные лаборатории, так и частные центры. Анализы могут быть как бесплатными, в раках полиса ОМС, так и платными или по полису ДМС.
Назначить исследование на гормоны щитовидной железы может врач любой специальности. Специалист определит показания к консультации эндокринолога, либо самостоятельно назначит обследования, а при выявлении любых отклонений направит к врачу-эндокринологу.
Популярные вопросы и ответы
На типичные вопросы пациентов о гормонах щитовидной железы мы попросили ответить врача-эндокринолога Елену Жучкову.
Кому и когда нужно сдавать анализы на гормоны щитовидной железы?
Исследование гормонов щитовидной железы показано при:
Сегодня анализы гормонов щитовидной железы входит в обязательное обследование кардиолога, гинеколога, дерматолога и некоторых других.
Как правило, при первичном исследовании сдается кровь на ТТГ, свободный Т4, антитела к ТПО. Показания для более расширенного обследования определяет специалист.
Как подготовиться к сдаче анализов на гормоны щитовидной железы?
К тестированию щитовидной железы на гормоны особенной подготовки не требуется. Их уровень достаточно стабилен и не зависит от приема пищи. Просьба сдать гормоны натощак связана с тем, что после употребления жирной пищи затрудняется исследование из-за «помутнения» плазмы крови. Однако это никак не влияет на его результат.
Кровь на гормоны щитовидной железы можно сдавать утром, днем и вечером, поскольку их уровень в течение суток практически не колеблется. Женщины могут проходить обследование в любой день менструального цикла.
Если Вы принимаете препарат тироксин – не отменяйте его заблаговременно. Просто откажитесь от таблетки непосредственно перед сдачей анализа и не забудьте принять препарат после сдачи крови! Предупредите врача, если вы принимаете какие-либо препараты (например, глюкокортикостероиды, добутамин, которые могут влиять на результат) и это поможет верно интерпретировать результат.
Могут ли быть неверные результаты? Что влияет на результат исследования?
На результат исследования могут повлиять заболевания, не связанные со щитовидной железой, такие как: онкологические заболевания, заболевания надпочечников, тяжелые психические заболевания, нефротический синдром (болезни почек), хронические болезни печени и некоторые другие. Также на результат гормонального исследования щитовидной железы может повлиять потеря массы тела, тяжелая стрессовая ситуация, чрезмерные физические нагрузки, употребление значительного количества алкоголя накануне.
Есть ли противопоказания к исследованию на гормоны щитовидной железы?
Противопоказания – физические перегрузки и употребление алкоголя накануне. Они могут повлиять на результаты. Поэтому от них нужно воздержаться за 24 часа до сдачи анализов.