Три точки на небе что это
Как опознать НЛО?
В ответе на этот вопрос сошлёмся на журнал «Skeptical Inquirer» (США), орган Комитета скептических расследований. Эта некоммерческая организация занимается изучением паранормальных явлений вроде телепатии, телекинеза, привидений и НЛО. Авторы статьи — Джо НИКЕЛЛ, доктор философии (интервью с ним опубликовано в «Науке и жизни» № 12, 2001 г.) и Джеймс МАКГЭХА, астроном, директор обсерватории в городе Тусон (США).
Сам термин НЛО (UFO — Unidentified Flying Object), пишут авторы, сомнителен, так как за НЛО можно принять, например, круглое световое пятно от прожекторного луча на низком облаке. А что касается неопознанности — большинство сообщений поступает от людей, не разбирающихся в астрономии, атмосферных явлениях, современной авиации и физике. Им редко удаётся что-либо верно опознать в небе. Условия наблюдения тоже могут придать загадочность обычным явлениям. Так, яркая звезда или планета, наблюдаемая из окна поезда или автомобиля, как кажется, летит наравне с вами, не отставая. Важно, что в реальной ситуации наблюдатель не может правильно оценить расстояние до объекта, его скорость или размер. К тому же, чем ярче светится объект, тем крупнее он кажется. Поэтому единственный способ объективно оценить размер и положение объекта — это использовать угловые меры: угловую скорость (сколько градусов окружности он проходит за секунду), угловой размер (например, угловой размер полной Луны — полградуса) и положение (в скольких градусах над горизонтом он виден).
Нередко глубокое впечатление на свидетелей производят метеоры (напомним, что метеор — световое явление в небе, возникающее при вхождении в атмосферу мелкого тела). В зависимости от направления полёта и от угла, под которым мы видим метеор, может казаться, что он не падает, а летит параллельно земле или даже взлетает вверх. Как правило, это явление беззвучно и продолжается несколько секунд. Если движущийся огонь в небе виден дольше, до трёх минут, — это входит в атмосферу ракета-носитель или сгорает спутник.
Надо учитывать и возможность иллюзий. Если вы видите ночью в небе ярко светящийся объект, нередко он кажется движущимся, колеблющимся, выписывающим зигзаги. На самом деле это просто движется ваш глаз, в темноте неспособный «привязаться» к какому-либо неподвижному предмету и ищущий некую опору. Светящаяся точка в небе может менять окраску или мигать, ведь звёзды мигают даже при ясной погоде из-за течений в атмосфере. И перистые облака иногда временно затемняют звезду, создавая впечатление, что огонь в небе то гаснет, то снова разгорается. Если самолёт с прожектором на носу движется прямо на вас, вам кажется, что огонёк неподвижно завис в небе. НЛО как бы внезапно исчезает, если пилот выключил прожектор или свернул в сторону. Свидетели часто говорят о «беззвучном» полёте НЛО, тогда как двигатель самолёта должен издавать шум. На самом деле шум даже от низко летящего самолёта часто не слышен. Самолёт, летящий прямо на вас или прямо от вас, днём может выглядеть как «летающее блюдце»: виден корпус анфас и раскинутые крылья, так что получается как бы диск с округлым вздутием в середине.
Порой воздушные шары разного рода замечательно изображают инопланетный корабль. Шар-зонд, запущенный метеорологами, способен достичь большой высоты и развить по ветру скорость свыше 250 км в час. Шар может казаться неподвижным, зависать на месте, совершать резкие повороты под порывами ветра. В зависимости от угла падения солнечного света метеозонд кажется наблюдателю белым, красным, светящимся, серебристым и так далее. На большом расстоянии шар может выглядеть диском, а груз приборов, подвешенный снизу, иногда создаёт впечатление отверстия в этом диске. Изредка в роли НЛО выступают птицы и ракеты-шутихи, запущенные в честь какого-либо праздника или просто так.
Чаще всего в роли НЛО у очевидцев популярны яркие звёзды и планеты. Юпитер, Марс, Венера, иногда и Сатурн, Арктур, Вега, Антарес и другие яркие светила могут восприниматься как НЛО. Венера бывает ярче окружающих звёзд более чем в 100 раз.
На экранах первых радиолокаторов возникали отражения от облаков, неоднородностей атмосферы и даже птиц, и их относили к НЛО. Современные радары не реагируют на такие помехи.
Авторы статьи составили краткий определитель в помощь тем, кто увидит в небе нечто непонятное.
ОБЪЕКТЫ, ВИДИМЫЕ ПРИ ДНЕВНОМ СВЕТЕ
А. Круглый, овальный, каплеобразный, беззвучный.
1. Не движется. Вероятно, Венера.
2. Летит по прямой, быстро, иногда с поворотами. Вероятно, самолёт.
3. Парит в воздухе, движется медленно, иногда волнообразно. Вероятно, крупный шар-зонд или аэростат.
4. Движется быстро, меняет высоту, может резко менять курс — небольшой воздушный шарик.
5. Быстро пролетает по прямой:
а) полёт занимает менее 10 секунд (редко 20) — видимо, метеор;
б) более длительный полёт — видимо, вход в атмосферу спутника или разгонного блока ракеты.
Б. Форма удлинённая, с крыльями или куполообразная; как правило, летит беззвучно.
1. До 5 минут (редко более 15 минут) — скорее всего, самолёт (возможно, вид сбоку или «в лоб»).
2. Длительный полёт — возможно, вертолёт.
В. Блюдцеобразный объект.
2. Висит неподвижно, края неровные, с радужными переливами — так называемое иризирующее, или радужное облако.
3. Нечто кольцеобразное или похожее на бублик — вероятно, облако, в центре которого образуются и выпадают кристаллики льда, из-за чего в облаке возникает дырка.
Г. Множественные объекты.
1. Движутся вместе, как бы гроздью — связка воздушных шаров.
2. Движутся независимо один от другого — группа аэропланов, шаров и т.п.
3. Летят V-образным строем — группа самолётов или птиц.
Д. Яркие объекты около Солнца.
1. Очень яркие, почти круглые пятна (иногда цветные) по бокам или по одной стороне от Солнца — ложные солнца, разновидность гало.
2. Огненный столб ниже Солнца — световой (солнечный) столб. Вызывается отражением солнечного света от ледяных кристаллов.
3. Яркая «летающая тарелочка» над Солнцем — так называемая дуга Парри, особый тип гало.
ОБЪЕКТЫ, ВИДИМЫЕ НОЧЬЮ
А. Точечный источник яркого света, бесшумный.
1. Долго не меняет положения, хотя может периодически пригасать — яркая звезда или планета.
2. Похож на звезду, но медленно движется — спутник или удалённый самолёт.
Б. Небольшие белые или цветные огни, форму различить трудно. Как правило, бесшумные.
1. С белыми, красными и зелёными огоньками, форма и тип движения очень разнообразны — вероятно, самолёт.
2. Белые, часто мигающие огни, могут быть также красными и зелёными; медленно движутся по небу — дрон или группа дронов.
3. Светящиеся точки на большом удалении одна от другой — не гигантский летающий объект, как может показаться, а группа самолётов.
4. Ряд огней, вспыхивающих поочерёдно (что может создать впечатление огней или окон по ободу летящего диска):
а) огни белые, но иногда огонь, замыкающий ряд, красный — самолёт с рекламой;
б) красные огни — доза-правка военного самолёта в воздухе.
В. Огонёк или несколько огоньков со сложными манёврами: зависает в воздухе, движется вбок или вверх и вниз и т. д.
1. Бесшумный — видимо, вертолёт (шум часто не слышен из-за расстояния или это специальный малошумный вертолёт).
2. Необычный ритмичный шум — вероятно, военный вертолёт.
Г. Крупные огни в небе.
1. Летящий огонёк, оставляющий за собой след, держащийся от 1 до 20 секунд, — метеорит.
2. Медленнее метеорита, обычно летит в восточном направлении — вход в атмосферу спутника или ракеты.
3. По прикидкам наблюдателей, огонёк держится от 1 до 15 минут, может мигать, рассыпать искры, ронять мелкие огни; потом гаснет. Фейерверк, иногда — подвешенный к воздушному шарику.
4. Множество медленно летящих огней, разбрасывающих искры и гаснущих поочерёдно, — военные сигнальные ракеты на манёврах.
5. Во время грозы или перед ней появляется сферический объект, часто красный или оранжевый — шаровая молния или другое атмосферное электрическое явление.
Д. Яркие вспышки, длящиеся по несколько секунд.
«Зайчики» от солнечных лучей, отражающихся от спутника. Часто это особенно яркое отражение от антенн и солнечных батарей системы спутников связи «Иридиум» (их 66 на орбитах).
Но если вы заметили в небесах нечто, никак не укладывающееся в этот список, с чистой совестью считайте, что видели самый настоящий НЛО.
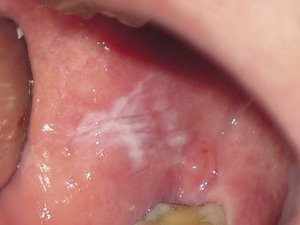
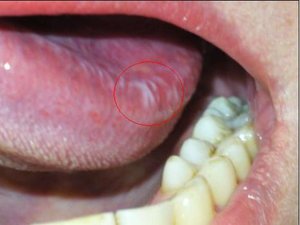
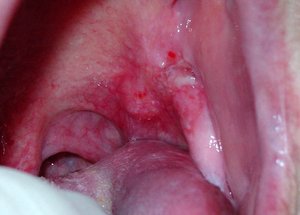
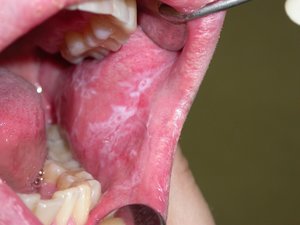
Лейкоплакия полости рта
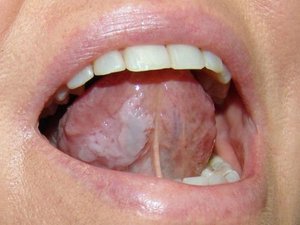
Лейкоплакия полости рта — заболевание, при котором наблюдается повышенное ороговение участков слизистой оболочки. Очаг может формироваться на поверхности языка, слизистой оболочке щек и уголков рта, на небе. Болезнь начинается с образования небольшого участка воспаления, который остается незамеченным ввиду отсутствия выраженных симптомов — может присутствовать только белесоватый или серый налет. Но по мере развития недуга очагов становится больше, а к налету присоединяются и другие признаки. Отличительной чертой является то, что убрать налет подручными средствами невозможно. Со временем пораженный участок грубеет, что существенно увеличивает риск развития злокачественной опухоли.
Причины лейкоплакии
Причины лейкоплакии обычно кроются в повреждениях слизистой оболочки. Это может произойти в результате следующих факторов:
Нарушение целостности слизистых оболочек. Царапины и ранки, полученные в результате неправильного прикуса, закусывания щек, наличия острых краев зубов при сколах эмали или некорректно установленных зубных протезов.
Раздражение слизистой продуктами питания — кислая, острая, слишком соленая пища, блюда экстремальных температур также могут провоцировать микроповреждения тканей. Раздражают ткани также спиртное, табачный дым и жевательный табак.
Раздражение гальваническими токами — коронки из металла повышают риск развития лейкоплакии.
Профессиональная вредность. Труд на химическом производстве, работа с лакокрасочными материалами, смолами и пр. могут оказать отрицательное влияние на клетки слизистых.
Воздействие желудочной кислоты. Гастроэзофагеальный рефлюкс, булимия и другие заболевания могут снизить устойчивость слизистых и раздражать их, повышая вероятность развития недуга.
Снижение общих защитных сил. Авитаминоз, применение антибиотиков, перенесенные операции и тяжелые инфекции, переохлаждения, гормональные заболевания, климакс и многие другие факторы, способствующие снижению иммунитета, могут быть основными или усугубляющими факторами развития болезни.
Значение имеет и наследственность — исследователи выяснили, что болезнь чаще поражает людей, чьи близкие родственники больны лейкоплакией слизистой рта.
Это заболевание является предраковым, поэтому при малейшем подозрении важно обратиться к стоматологу.
Симптомы и проявления
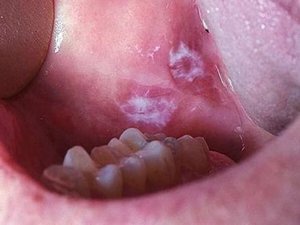
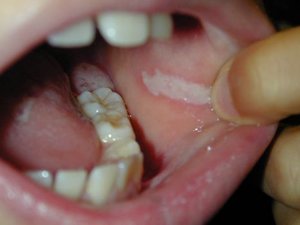
На начальном этапе развития характерных симптомов лейкоплакии может не быть. Постепенно во рту появляются очаги белого или серого цвета небольших размеров — до нескольких миллиметров. Поверхность измененных участков шероховатая, твердая. Вокруг очага слизистые могут выглядеть неизменными и здоровыми.
Болезнь может распространяться практически на любом участке полости рта. При появлении очагов на деснах к внешнему симптому могут добавляться дискомфорт и незначительная болезненность при жевании и чистке зубов.
Обычно обращение к врачу происходит при развитии очага до 2−4 см и присоединении других проявлений болезни: нарушение вкусового восприятия, затруднения жевания, боли, повторяющиеся воспаления участков слизистой.
Виды лейкоплакии
Вид заболевания определяет тактику лечения, а также специфические симптомы. Выделяют несколько форм болезни.
Плоская
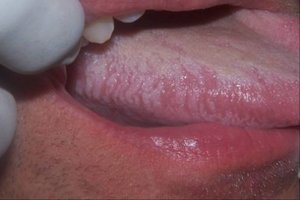
Плоская лейкоплакия представляет самый распространенный вариант. В большинстве случаев заболевание обнаруживается случайно, в рамках стандартного профилактического осмотра стоматолога или во время лечения других заболеваний полости рта. Долгое время эта форма болезни не дает о себе знать. Только спустя несколько недель или месяцев после начала недуга появляются незначительное жжение, ощущение давления и втянутости пораженного участка. Если поражен язык, болезнь обнаруживается раньше. Это связано с потерей вкусовой чувствительности.
При плоской форме очаг изменений представляет собой сухую шероховатую поверхность любой формы и размеров. При поражении внутренней поверхности щек патология чаще формируется вокруг выводных протоков слюнных желез. При появлении на небе, языке или под ним нередко очаг имеет вид белых полос с чередующимися темными участками. У половины пациентов с лейкоплакией образование возвышается над поверхностью здоровых слизистых на 1−3 мм. Цвет бляшек может быть молочным, белым или сероватым. Как правило, болезнь не сопровождается воспалительными осложнениями.
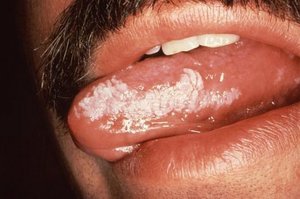
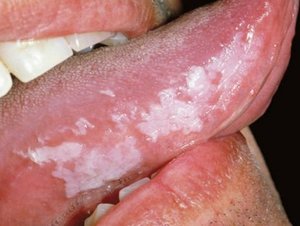
Веррукозная
Веррукозная лейкоплакия может быть следствием плоской, если провоцирующий фактор не был устранен. Гиперкератоз становится более выраженным, очаг возвышается над поверхностью слизистых на 3−5 мм. При прощупывании он имеет твердую поверхность, может быть подвижным. Обычно эта форма не сопровождается болью.
Цвет пораженного участка постепенно меняется на желтоватый. К другим характерным симптомам относят выраженное жжение во время еды и при воздействии воды, чувство стянутости, дискомфорт в полости рта. Эта форма имеет высокий риск озлокачествления.
Эрозивная
Этот вид лейкоплакии развивается из веррукозного в 1/3 всех случаев. На патологическом участке слизистой формируются множественные мелкие язвочки и трещины. Это приводит к присоединению резкой боли. Размеры повреждений увеличиваются, а прием пищи и даже разговор становятся затруднительными.
Нарушения целостности тканей становятся входными воротами для инфекции. Поэтому эрозивная форма часто сопровождается воспалительными осложнениями в зависимости от локализации патологического очага — гингивитом, глосситом, стоматитом и др.
Лейкоплакия Таппейнера
Эта форма болезни свойственна курильщикам. Выкуривание 10 сигарет в день повышает вероятность развития недуга в 50 раз. Обычно поражаются участки мягкого и твердого неба, реже — десен. При отказе от вредной привычки заболевание может пройти бесследно самостоятельно.
Слизистые оболочки неба становятся синюшными или серыми, приобретают складчатую структуру. Сужение протоков слюнных желез приводит к скоплению секрета в тканях, застойным процессам и развитию воспаления. Болезнь имеет вид множественных красных узелков, сопровождающихся воспалительными процессами.
Мягкая
Этот вид представляет собой доброкачественное образование. Для очага характерно сильное шелушение вплоть до отпадания крупных участков ороговевшего эпителия. На образовании появляются изъязвления и трещины, наблюдается кровоточивость. Размеры опухоли могут достигать пяти сантиметров в диаметре и возвышаться над здоровой тканью более, чем на сантиметр. Такая лейкоплакия ротовой полости может развиваться в результате резких гормональных изменений, депрессии, стрессов.
Особенности диагностики
Диагностика заболевания начинается с визуального осмотра стоматологом. Врач задаст вопросы об общем состоянии здоровья, уточнит давность появления жалоб, выявит факторы риска развития недуга. Подтвердить предположение специалист может с помощью нескольких методов:
Биопсия. Один из самых точных способов диагностики, при котором осуществляется забор участка измененных тканей и дальнейшее их изучение в лаборатории.
Мазок на онкоцитологию. Представляет собой соскоб поверхностных клеток слизистой.
Проба Шиллера. На слизистую оболочку наносится раствор йода, измененные участки не подвергаются окрашиванию.
Лабораторные анализы — общий анализ крови, исследование на онкомаркеры и др.
Могут потребоваться и другие методы диагностики в зависимости от клинической картины.
Методы лечения
Лечение лейкоплакии может потребовать коллегиального подхода: участия онколога в разработке плана действий. Основой терапии является устранение провоцирующих факторов: отказ от курения, смена места работы при профессиональной вредности, соблюдение мягкой диеты с отказом от специй и пр. По показаниям проводится коррекция зубных протезов, замена пломб, лечение кариеса, удаление зубов, не подлежащих восстановлению и другие мероприятия.
В рамках комплексного лечения врач может назначить следующие лекарственные средства:
Препараты для восстановления нормальной структуры эпителия полости рта. Обычно применяется в форме аппликаций на пораженные участки.
Антисептики. Используются для профилактики и лечения воспалительных осложнений болезни.
Обезболивающие средства и симптоматическая терапия. Могут применяться лекарства с системным действием или аппликации местных анестетиков, используемые в стоматологии.
Самолечение при лейкоплакии во рту категорически не рекомендовано. Многие средства, в том числе некоторые противовоспалительные препараты, обладают раздражающим действием и повышают риск развития злокачественных опухолей.
При тяжелом течении болезни может потребоваться госпитализация. Наличие язв и эрозий является показанием к использованию гормональных противовоспалительных средств, протеолитических ферментов и др. Оперативное вмешательство показано при неэффективности консервативного лечения. Обычно применяются криодеструкция, иссечение скальпелем.
Профилактические меры
Основой профилактики лейкоплакии является отказ от вредных привычек, соблюдение щадящей диеты и гигиены полости рта. Важно регулярно посещать стоматолога и своевременно лечить заболевания полости рта. Особое внимание должны проявлять пациенты с генетической склонностью к лейкоплакиям.
Лейкоплакия полости рта: симптомы, лечение
Заболевание, при котором воспаляется и поражается слизистая оболочка полости рта, называется лейкоплакией. Поражение затрагивает во рту, в первую очередь, каймы губ. Болезнь представляет серьезную опасность, поскольку впоследствии может перерасти в онкологию.
Лейкоплакия полости рта: причины болезни
К причинам, вызывающим развитие заболевания, относятся:
Симптомы
Первые признаки заболевания зачастую остаются незамеченными, поскольку не вызывают никаких болевых ощущений или дискомфорта у пациента. Тем не менее специалист сможет определить по внешнему виду слизистой оболочки, губ и участка смыкания зубов начавшуюся лейкоплакию.
Первый признак болезни – возникновение ороговевшей области серого цвета, которая может появиться на небе (у курильщиков), в уголках рта, на внутренней стороне щеки и пр. На этом участке образуется легко убираемый белый налет, однако через несколько дней образование вновь дает о себе знать. Пациент может чувствовать уплотненность во рту, но, как показывает практика, большинство людей на это просто не обращает внимания.
Образуются бляшки, диаметром не более 4 сантиметров. Они могут появиться:
Процесс формирования бляшек занимает до одного месяца. На первой стадии участок будущего образования кажется немного припухлым, при прощупывании пальцами уплотнения не чувствуется. Однако с течением времени появляется еще один симптом лейкоплакии полости рта – слизистая оболочка в месте появления припухлости теряет первоначальный блеск и становится шероховатой, что заметно при касании.
Болевых ощущений при этом не возникает: лишь иногда возможно ощущение сухости в месте очага.
Постепенно окраска пятен меняется с серого на ярко-выраженный белый. Пятна в большинстве случаев имеют чёткие границы. Их увеличение возможно в случае, когда болезнь переходит во вторую свою стадию, именуемую веррукозной.
Нередко болезнь вызывает возникновение кандидоза и злокачественных раковых образований. В запущенном состоянии лейкоплакия с большим трудом поддается лечению: пораженные участки еще сильнее роговеют, могут формироваться язвы, инфекция постепенно захватывает и другие участки рта.
Заявка на консультацию
Болезнь начинается с образования очагов на нёбе (иногда они появляются на деснах). Слизистая оболочка меняет свой цвет на ярко-выраженный серый или синеватый, что заметно невооружённым взглядом, на ней появляются складки. Могут начать появляться красноватые узелки, что сопровождается инфекционными воспалениями ротовой полости (причина- скопление секрета слюнных желёз в тканях).
Диагностика лейкоплакии полости рта
Лечение любого заболевания начинается с диагностики: не является исключением в этом плане и лейкоплакия.
При осмотре врач опрашивает пациента на предмет выяснения факторов, способствующих развитию заболеванию. К ним относятся регулярное воздействие табачного дыма, работа во вредных условиях, недавно проведенные стоматологические операции и пр.
Далее назначаются лабораторные исследования. Могут проводиться следующие процедуры:
Помимо этого, врач дополнительно может назначить анализ мочи, провести биохимическое исследование крови и запросить результат флюорографии. Может потребоваться консультация онколога (при подозрении на рак), терапевта (для исключения инфекционных заболеваний) и дерматолога (с целью поиска других очагов заболеваний).
Лейкоплакия полости рта: лечение медицинскими препаратами
Лечение подразумевает полную ликвидацию раздражающих факторов, приведших к развитию болезни:
Дополнительно назначается курс витамина A, продолжительностью не менее месяца, затормаживающего процесс ороговения тканей.
Если принятые меры не вызвали полного исчезновения проявлений заболевания, допускается хирургическое вмешательство: очаг иссекается, в зависимости от степени развития болезни используется криодеструкция или электрокоагуляция.
Особого внимания заслуживают язвы, ибо они могут перерасти в раковые опухоли. Для их лечения назначаются препараты, усиливающие процесс регенерации и эпителизации тканей. Если положительная динамика отсутствует, не избежать оперативного вмешательства.
Человек, заболевший лейкоплакией, должен постоянно посещать стоматолога для осмотра, чтобы не допустить злокачественного перерождения клеток.
Помимо отказа от курения, пациенту корректируется диета: на время лечения из рациона исключается острая и слишком солёная пища, рекомендуется употреблять больше овощей и фруктов.
Ни в коем случае нельзя применять препараты, обладающие раздражающим действием, поскольку в противном случае это чревато формированием раковых клеток.
Если в течение пары недель нет улучшений, назначается хирургическая операция: это может быть либо иссечение скальпелем, либо применение холода в виде жидкой струи азота.
Лейкоплакия полости рта: чем лечить в домашних условиях
Помимо медикаментозного лечения, лейкоплакию полости рта можно лечить средствами народной медицины.
Рецептов существует немало, вот лишь основные из них:
Своевременное выявление заболевания и соблюдение всех рекомендаций врача – залог выздоровления в минимально возможные сроки и уменьшение риска возникновения осложнений. Если начать лечение на начальной стадии, свести вероятность появления осложнений получается практически к нулю.
Эта статья носит информационный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях проконсультируйтесь с врачом.