Травмы коленного сустава
Автор статьи
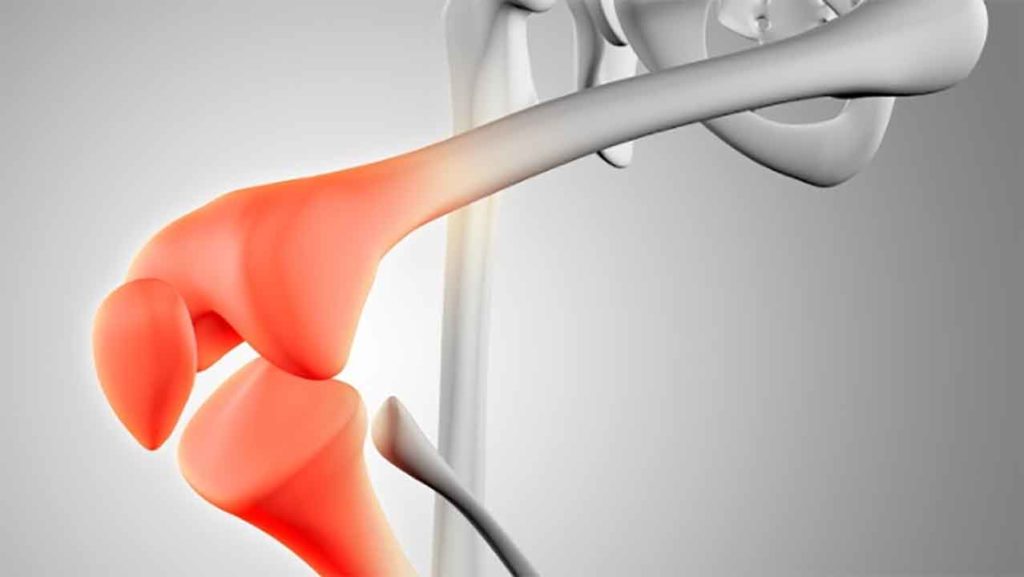
Анатомические особенности коленного сустава
Отдельного внимания заслуживает хрящ, который выполняет несколько важных функций: минимизирует силы трения во время движения и обеспечивает оптимизацию при ударных нагрузках.
Крестообразные связки представляют собой плотные образования, фиксирующие концы костей. Что касается менисков, то они отвечают за распределение веса человеческого тела, увеличивают стабильность коленного сустава и выполняют другие функции.
Повреждение любой составляющей коленного сустава может привести к сильным болям, и требует незамедлительного вмешательства со стороны специалистов.
Клиника доктора Глазкова. Лечение коленного и плечевого сустава.
В группу повышенного риска попадают профессиональные спортсмены, однако люди, которые не имеют никакого отношения к профессиональному спорту, также нередко сталкиваются с травмами коленей. Также, в группу риска попадают пожилые люди.
Виды травм колена: что нужно знать
Повреждения коленей, связанные с различными травматическими воздействиями, являются наиболее частыми видами повреждений. Обычно речь идет о таких ситуациях, как удары по коленному суставу, слишком сильный и резкий сгиб ноги, скручивание конечности, падение на колени.
Через считанные секунды после травматического воздействия может возникнуть сильная боль, опухание, кровоподтек, могут отмечаться повреждения нервных окончаний, кровеносных сосудов. При этом пациент может испытывать самые разные ощущения, начиная от онемения в области колена, общей слабости, и заканчивая посинением, бледностью кожных покровов.
Клиника доктора Глазкова. Лечение коленного и плечевого сустава.
В любом случае не следует ждать, а лучше сразу обратиться к специалистам.
1. Ушиб. Наименее серьезная травма коленного сустава. Привести к ушибу колена могут самые разные причины, среди наиболее частых можно выделить прямую травму колена, в результате падения или удара.
2. Растяжения сухожилий и связок, функция которых заключается в поддерживании коленной чашечки.
3. Разрыв менисков. С такой проблемой можно столкнуться, если резко повернуть коленом при зафиксированной стопе. Не всегда это диагноз профессиональных спортсменов. Часто повреждение менисков мы встречаем у простых людей в бытовых ситуациях. Что касается лечения, то обычно единственным выходом из положения является хирургическое вмешательство.
4. Полные и неполные разрывы связок коленного сустава могут являться следствием силовых воздействий на колено. Речь может идти о занятиях спортом, дорожно – транспортных происшествиях, падениях и так далее.
5. Повреждения хрящей. Зачастую являются сопутствующим симптомом при ушибе колена, при внутрисуставном переломе.
6. Переломы или трещины костей, тем или иным образом относящихся к коленному суставу. К появлению трещин могут привести предельные нагрузки, сильные воздействия на колено.
7. Вывих коленной чашечки. В группу повышенного риска попадают подростки в возрасте от тринадцати до восемнадцати.
Состояния, которые способны привести к повреждениям колена
Кроме слишком больших нагрузок и резких травм повреждения коленного сустава могут спровоцировать определенные состояния:
— остеоартрит приводит к болям, которые особенно сильно ощущаются в утреннее время. Обычно боль локализуется в месте перенесенной травмы. К болевым ощущениям, к чувству скованности в области колена может привести также множество других заболеваний, начиная от подагры, волчанки и заканчивая артритом;
— подколенная киста. Характеризуется появлением припухлости в задней части колена;
— рассекающий остеохондрит. Характеризуется болевым синдромом и ограничением подвижности;
— проблемы в области тазобедренного сустава, защемленный нерв. Также приводят к развитию болевого синдрома.
Клиника доктора Глазкова. Лечение коленного и плечевого сустава
Лечение поврежденного коленного сустава: что нужно знать
Почти любая травма колена сопровождается болевыми ощущениями, поэтому до обращения к специалисту необходимо облегчить болевой синдром. Первая помощь, которую нужно оказать еще до обращения к врачу, включает в себя следующие действия:
— необходимо обеспечить оптимальные условия для поврежденной ноги: ограничьте подвижность сустава;
— следует приложить к колену что-либо холодное, это поможет минимизировать отек и уменьшить болевой синдром;
— старайтесь держать больную ногу в возвышенном положении (положите под ногу подушку, лежа на диване);
— нужно правильно наложить повязку, обращая внимание на то, что она должна быть не слишком тугой.
Если все вышеприведенные действия не смогли унять болевые ощущения, если в области колена появился отек, если вы заметили, что сустав деформировался, если наблюдаются признаки гемартроза, необходимо незамедлительно обратиться к специалисту.
Клиника доктора Глазкова. Лечение коленного и плечевого сустава
Методы лечения определяются различными факторами: это тип, область, степень тяжести травмы, возраст больного, уровень его активности, общее состояние.
Все эти факторы должен оценить специалист, и только после этого выбирается оптимальное лечение. Диагностика травмы коленного сустава, как правило, начинается с рентгенографии сустава, так как с помощью пальпации и визуального осмотра не всегда удается поставить правильный диагноз.
В любом случае лечение серьезных травм колена должно осуществляться строго под врачебным присмотром. В некоторых случаях возможно лечение дома: так, легкий ушиб потребует только иммобилизации поврежденной области ноги, колена. При необходимости можно будет наложить повязку с помощью эластичного бинта. В более серьезных случаях может потребоваться наложение гипсовой лангеты.
Как уже было сказано выше, любые травмы колена сопровождаются обычно сильной болью, поэтому одним их важнейших этапов лечения является назначение обезболивающих медикаментозных препаратов — это могут быть медикаменты на основе ибупрофена, кетопрофена и так далее.
Если нет необходимости в операции, вам будет предложен консервативный метод лечения, в основе которого лежит создание оптимальных условий для восстановления колена. Лечение травм связок, менисков подразумевает обеспечение неподвижности сустава с помощью накладывания шины из гипса или ортеза на всю ногу.
Но если при ушибах шина снимается через 7-14 дней, то в случае с надрывами связок необходима иммобилизация до двух месяцев.
Если травма связок сопровождается синовитом или гемартрозом сустава, то перед тем, как накладывать лангету, нужно выполнить пункцию сустава и эвакуировать лишнюю жидкость. Если мы говорим про разрывы менисков и связок, то лечение обычно подразумевает необходимость оперативного вмешательства. И чем быстрее операция на колено будет проведена, тем на более эффективный результат можно будет рассчитывать, поэтому не стоит затягивать, и при первых же признаках разрыва связок необходимо обратиться к врачу.
При хирургическом вмешательстве специалист удалит поврежденные, оторванные мениски, осуществит восстановление разорванных связок при общей коррекции коленного сустава. Частично поврежденные связки способны полностью восстановиться спустя 4-6 недель после травмы колена, если речь идет о полном разрыве связок, то реабилитационный период может растянуться до года. Во время реабилитации необходимо делать специальную гимнастику (упражнения подбирает врач или тренер), проводить массаж.
Артроскопия: о достоинствах метода
Долгое время традиционное открытое оперативное вмешательство было единственным вариантом решения проблем с коленными суставами, однако сегодня это вмешательство постепенно отходит на второй план, уступая место такой эффективной и щадящей альтернативе, как метод артроскопии.
Артроскопическое лечение травм колена является более предпочтительным вариантом благодаря малой травматичности, возможности обеспечить максимально точный уровень диагностики, возможности минимизировать время реабилитации. Сразу после проведения артроскопии пациент может начинать ходить, без костылей, при этом очень часто двигательную активность коленного сустава нет необходимости ограничивать даже гипсовыми шинами, что, в свою очередь, снижает риск атрофии мышц.
Гемартроз колена: стоит ли бояться?
Отеки, ограничение подвижности коленного сустава вместе с подкожными гематомами – такие симптомы часто наблюдаются после травмы. Заболевание, которое сопровождается кровоизлиянием в полость сустава, называется гемартроз. Как правильно лечить эту болезнь и каких правил придерживаться, чтобы избежать ухудшений?
Чаще всего гемартроз диагностируют зимой – во время гололеда
В чем причины гемартроза
Чаще всего заболевание становится следствием ушиба, вывиха или подвывиха, разрыва связки или мениска. Травма приводит к повреждению кровеносного сосуда – кровь попадает в полость. Так бывает, например, при падении во время катания на коньках или скейтборде, если спортсмен не использует наколенники, а также в обычной жизни – даже при неудачном спуске по лестнице.
Очень редко причиной гемартроза становится заболевание крови, например гемофилия или геморрагический диатез, а также другие патологии свертываемости.
Симптоматика
Если объем крови, вылившейся в суставную сумку, небольшой, внешних признаков может не быть вовсе. Человек лишь испытывает боль и дискомфорт – по аналогии как при лечении артроза или остеоартроза колена, а также вынужден ограничивать подвижность. Внешние симптомы появляются, если в полость вылилось больше, чем 40-50 мл крови:
Отек колена? Зафиксируйте конечность и отправляйтесь к ревматологу-ортопеду
Тонкости диагностики
Зачастую внешнего осмотра оказывается достаточно, чтобы диагностировать гемартроз. Врач выполнит пальпацию и убедится в наличии баллотирования надколенника. Подобный «плавающий» надколенник никогда не обнаруживается при обычных ушибах.
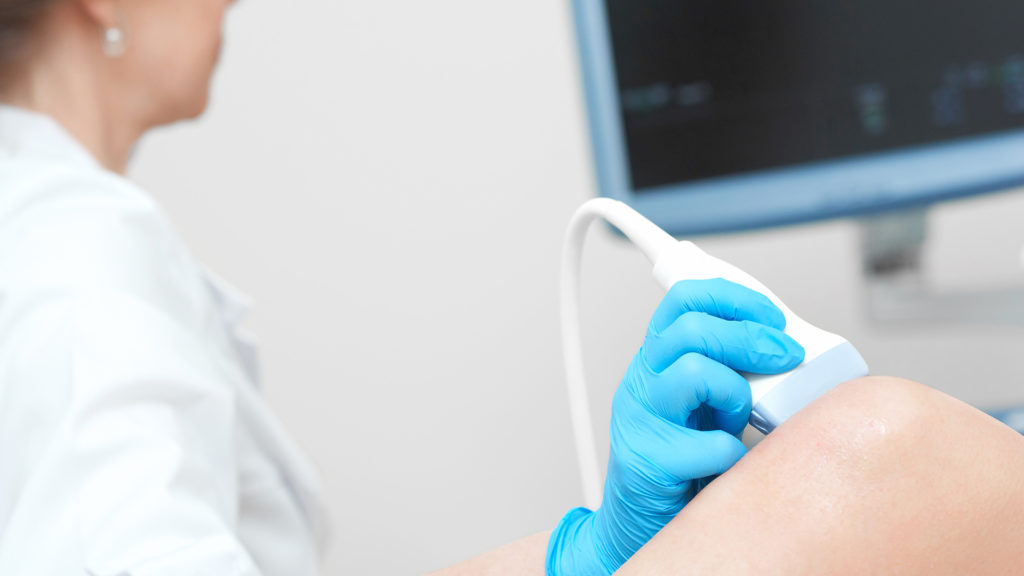
Подтвердить наличие в полости крови поможет пункция коленного сустава, однако ее недостаточно для понимания характера повреждений. Поэтому пациентам назначают дополнительное обследование – МРТ, КТ или УЗИ.
Каким образом в суставную сумку попадает кровь? Эксперт – о механизме развития гемартроза:
Тактика лечения гемартроза
В первую очередь, необходимо оперативно убрать из полости кровь и синовиальную жидкость посредством пункции. Процедура проводится под местной анестезией в асептических условиях, после чего внутрь вводят специальные препараты – противовоспалительные, обезболивающие и кровоостанавливающие. Иногда, как и при лечении остеоартроза колена, может понадобиться артроскопия, если повреждения внутренних структур велики.
Если объем крови – менее 20-30 мл, можно обойтись и без пункции: сгустки постепенно рассосутся сами. Если же манипуляция проведена, пациенту накладывают давящую повязку, а сустав обездвиживают с помощью гипса или лонгета. В течение недели для ходьбы рекомендуют использовать костыли, чтобы не опираться на пострадавшую ногу. По окончании этого периода, как и при лечении артроза, показаны реабилитационные мероприятия – физиотерапия, массаж и ЛФК.
Нужна ли пункция – решит врач. Все зависит от объема крови в суставной полости
Чем опасен гемартроз
Если своевременно не удалить из полости кровь, заболевание может дать осложнения. Кровь пропитает сустав, в нем образуются сгустки. Даже если со временем они рассосутся, на их месте могут остаться спайки – хрящевая поверхность деформируется и уже не будет гладкой. Из-за неровностей хрящи на определенных участках сотрутся – рано или поздно понадобится лечение артроза.
И если при гемартрозе решить проблему можно путем пункции с последующей реабилитацией, то при остеоартрозе понадобится многолетняя терапия, например ежегодный курс внутрисуставных инъекций «Нолтрекс». Уколы этого синтетического препарата избавляют от боли на 9-15 месяцев, замещая собой недостающую синовиальную жидкость. Делать их предстоит с четкой периодичностью – для поддержания результата. Сегодня это один из самых эффективных способов борьбы с артрозом. Если же вовремя вылечить гемартроз, колено может остаться здоровым.
Еще одна опасность этого недуга – гнойный артрит. Поскольку в крови болезнетворные бактерии размножаются особенно интенсивно, велик риск присоединения инфекции. Именно поэтому не оставляйте без внимания опухшее колено: проконсультируйтесь с ортопедом и выполните при гемартрозе все предписания, которые, с большой вероятностью, помогут вам избежать артроза.
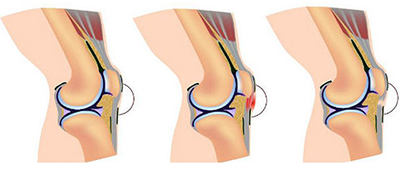
Травматические повреждения хряща коленного сустава
Повреждения хряща могут возникать как в обычных бытовых условиях, так и во время занятий спортом при резких ротационных движениях в коленном суставе.
Клиническая картина
При остром повреждении клиническая оценка крайне сложна. Клиническая картина может варьировать от полного отсутствия жалоб до острой интенсивной боли. В ряде случаев на первое место могут выступать симптомы повреждения передней крестообразной связки и разрывов мениска.
Диагностика
Определенного алгоритма клинического осмотра при травматическом повреждении хряща не существует. Диагноз позволяет предположить анализ анамнеза и механизм травмы. Необходимо исключить повреждение крестообразных связок и менисков.
Изолированное повреждение хряща на обычных рентгенограммах не выявляется, только при повреждении субхондральной кости или если с момента травмы прошло более месяца, можно увидеть повышение плотности или неровность суставной поверхности (в случае вдавленного перелома, перелома медиальной поверхности латерального мыщелка бедренной кости).
Данные МРТ очень важны для постановки правильного диагноза при повреждении хряща, однако полученные изображения должны быть достаточно высокого качества.
Артроскопические данные
Артроскопия является наиболее ценным и точным методом диагностики повреждений хряща, так как позволяет достоверно определить распространенность и глубину травматического повреждения и посттравматических изменений.
Травматические и посттравматические изменения хряща имеют множество различных проявлений, поэтому единую классификацию повреждений создать очень сложно. Bauer и Jackson предложили классификацию хондральных повреждений, включающую 6 категорий и основанную на выраженности изменений, затрагивающих внутрисуставной хрящ.
Комбинированные повреждения
Во время диагностики и лечения повреждений хряща необходимо обращать особое внимание на целостность передней и задней крестообразных связок. Острая и хроническая нестабильность коленного сустава, связанная с повреждением этих связок, очень часто приводит к повреждению суставного хряща.
Повреждения хряща, связанные с нестабильностью, вследствие разрыва ПКС.
Зона повреждения практически всегда находится на латеральной поверхности медиального мыщелка бедра (в области межмыщелкового возвышения). В данной зоне могут встречаться любые виды травматических повреждений хряща.
Типы повреждений латерального мыщелка бедренной кости сходны с типами повреждений медиального мыщелка. Повреждения, возникающие в этой области, ограничены боковой трещиной, образующейся вследствие винтообразного механизма перелома и большего размера латерального мениска. Такие повреждения также могут распространяться и на латеральную порцию латерального мыщелка бедра. Поперечные линейные трещины (щелеобразные переломы) в некоторых случаях достигают медиальной стороны.
Костно-хрящевые переломы
Чаще всего причиной остеохондральных переломов являются прямая травма, вывих надколенника и разрыв ПКС. Вывих надколенника нередко приводит к смещению костно-хрящевого фрагмента с медиальной стороны надколенника и с латерального края латерального мыщелка бедренной кости.
Лечение
Лечение травматических повреждений хряща зависит от их глубины и распространенности, клинической картины и сопутствующих повреждений.
Травматические повреждения хряща (исключение – субхондральная гематома), включающие в себя разрушение суставной поверхности, нестабильные фрагменты хряща и вовлечение в процесс субхондральной кости определяют выбор метода лечения.
Применяются различные подходы:
Если выявлены небольшие поперечные трещины хряща, лучше оставить их нетронутыми, так как чрезмерная механическая обработка может привести к еще более выраженным повреждениям.
Лоскутные повреждения хряща, выраженные фибрилляции и нестабильные участки должны быть устранены.
Индукция образования волокнистого хряща зависит от различных факторов, наиболее благоприятными из которых являются следующие:
К неблагоприятным факторам, которые следует учитывать, прибегая к методам индукции формирования фиброхрящевой ткани, относятся:
Существует множество различных методик стимуляции репарации хрящевой ткани:
Доступны следующие методики трансплантации хряща и костно-хрящевых блоков:
Последствия травм колена
Повышенная частота травм колена обусловлена с одной стороны, сложностью его анатомического строения, с другой — постоянной усиленной нагрузкой во время ходьбы и стояния. Коленный сустав — главная опорная структура тела. Травма означает повреждение мягких тканей и костных структур самого сустава.
Опасны в плане последствий падения с высоты. Тогда повреждается внутренняя целостность коленного сустава со всеми его связками и коленной чашечкой. Они будут напоминать о себе отечностью, болью — как острой, так и ноющей. Главным последствием травмы колена становится ограниченность в движений из-за тугоподвижности сустава.
— Повреждение костных структур сустава в виде их переломов.
— Травмы мягких тканей, последствия растяжений, надрывов и разрывов связок, мениска.
— Комбинированные травмы.
— Ушиб — самый легкий вид травмы.
— Растяжения сухожилий и связок, поддерживающих коленную чашечку.
— Разрыв менисков — происходит при резком повороте колена при фиксированной стопе. Такого вида травма всегда требует хирургического вмешательства.
— Полные и неполные разрывы связок коленного сустава — результат силовых воздействий на колено: ДТП, спорт, падение и т. п.
— Повреждения хрящей — возникают при ушибах или внутрисуставном переломе.
— Переломы или трещины костей колена.
— Вывих коленной чашечки — травма обычно подростковая, в возрасте 13–18 лет.
Симптомы и признаки
Общая симптоматика травм:
— отёк;
— ограничение подвижности, невозможность выполнения некоторых движений;
— хруст, щелчки;
— повышение температуры в зоне повреждения;
— невозможность поднять тяжелый предмет;
— острая боль — возникает через несколько секунд после травмы;
— постоянная ноющая боль;
— снижение чувствительности ввиду повреждения нервных окончаний;
— гемартроз — скопление крови в полости сустава.
Важно! В момент травмы пострадавший ощущает, что колено как будто «подкашивается, вылетает и встает на место». Движения становятся ограниченными, появляется хромота.
Какой врач лечит?
При первых признаках нужно обратиться к ортопеду-травматологу. В Клинике Здоровья на метро Курская выполняется полная диагностика, а также профессиональное лечение травм и различных заболеваний суставов колена любой сложности.
При этом подходы к диагностике самые современные, а лечение малотравматичное благодаря новейшим видам оборудования и команде специалистов-профессионалов. Пациенту не нужно сидеть в очередях и ходить по кабинетам.
Методы лечения
Травмы колена обычно болезненны, поэтому в обязательном порядке назначаются анальгетики на основе Ибупрофена, Кетопрофена и др.
Лечение травм связок, менисков всегда требует обеспечения неподвижности сустава с помощью накладывания шины из гипса или ортеза на всю ногу.
При ушибах шину или гипс снимают через 1–2 недели, при надрывах связок — через 2 месяца. При разрывах связок назначается хирургическое лечение в виде сшивания или пластики связки.
Обязательными будут физиотерапевтические мероприятия — магнитотерапия, ультразвук, УВТ, электрофорез, динамические токи, УВЧ, электромиостимуляция и лимфодренажный массаж бедра, аппликации с парафином.
Сегодня травмы колена лечат артроскопией вместо традиционной операции. Это стандарт передовых клиник мира. Такое лечение под силу только оснащенным центрам, типа Клиники на Курской. Вместо традиционного разреза врач проделывает 2 миниатюрных отверстия, которые используются для ввода хирургических инструментов и артроскопа. В связи с этим период восстановления заметно сокращается. Такие пациенты могут быть выписаны в течение суток, потому что сразу начинают ходить без костылей и гипса.
Результаты
Прогноз всегда благоприятнее при раннем обращении. Даже тяжелые травмы можно вылечить в целом за 2–3 месяца интенсивной терапии. Частично поврежденные связки способны полностью восстановиться через 1–1,5 месяца. Полный разрыв связок потребует периода реабилитации до года.
Реабилитация и восстановление образа жизни
Не меньшее значение в лечении колена имеет реабилитация. Хирург, проще говоря, «соберет» сустав, восстановит его анатомию или заменит на искусственный аналог, а дальше нужна реабилитация. Она обеспечивает 50 % успеха после любой операции, какой бы высокотехнологичной она ни была. Сюда входит осуществление упражнений под руководством специалиста, кинезиотейпирование, занятия на специальных тренажерах.
Сама реабилитация включает в себя 3 этапа:
— Восстановление объема движений колена, вначале коленное сочленение двигают «пассивно», принудительно.
— Восстановление тонуса, силы мышечных тканей, компенсация атрофии волокон.
— Работа над восстановлением стереотипа походки, правильной динамики движений, распределения нагрузки на поврежденные ткани.
Все этапы должны проходить под контролем специалистов — от врача-ортопеда до реабилитологов.
Образ жизни при травмах колена
Дальнейший образ жизни подразумевает укрепление мышц, ношение наколенников. Защитные приспособления в виде ортезов, бандажей фиксируют и стабилизируют сустав. Пострадавший должен продолжать использовать бандаж определенный период времени, даже если он чувствует себя здоровым, по крайней мере, до тех пор, пока врач не подтвердит это сам.
Цель лечения и восстановления колена — возвращение прежнего уровня активности и качества жизни. Специалисты Клиники на Курской с удовольствием вам в этом помогут.
Трещина коленной чашечки: меньшее из зол или скрытая опасность?
Диагноз «трещина» многие из нас склонны воспринимать с мыслью «легко отделался». Однако неполный перелом коленной чашечки является особым случаем. Колени постоянно испытывают большую нагрузку, поэтому такая травма опасна не только острыми болевыми ощущениями, но и развитием заболеваний костей и суставов в случае, если не была оказана своевременная и адекватная врачебная помощь. При этом без специальной диагностики трещину коленной чашечки легко спутать с банальным ушибом. Чтобы не допустить фатальной ошибки — читайте нашу статью.
Коленная чашечка: анатомия, строение, функции
Коленная чашечка или надколенник относится к группе сесамовидных костей. Характерной особенностью последних является то, что они располагаются внутри сплетения сухожилий и как бы лежат на поверхности других костей. Надколенник является самым крупным их представителем по размерам.
Надколенник формирует переднюю внешнюю поверхность коленного сустава. Он хорошо прощупывается через кожу и может в определённой мере сдвигаться с места под внешним воздействием. Любопытно, что медики и физиологи на уровне терминологии в некотором смысле перевернули коленную чашечку вниз головой: её закруглённую верхнюю часть принято называть основанием, а вытянутую нижнюю — верхушкой.
Главными задачами коленной чашечки являются:
Коленная чашечка зафиксирована в толстом слое сухожилий, а по бокам дополнительно страхуется крестовидными связками. При сгибании и разгибании ноги она совершает скользящее движение по особым желобкам на поверхностях костей, формирующих коленный сустав.
Интересно, что примерно до трёхлетнего возраста надколенник представляет собой мягкий хрящ, и только со временем в нём формируется собственно костная структура.
Снизить вероятность травм колена или ускорить восстановление после перелома поможет инновационная разработка отечественных учёных.
Травмы коленного сустава: разновидности и особенности
Коленный сустав испытывает серьёзные нагрузки на протяжении всей жизни человека. Поэтому повреждения этой области случаются относительно часто. Самые распространённые виды травм колена:
Частным случаем перелома, при котором повреждение (надлом) имеет локальный характер, не грозящий деформацией кости, является трещина. О ней мы поговорим подробнее.
Причины и симптомы трещины коленной чашечки
Причиной трещин в колене, как правило, является травмирующее воздействие ударного или реже сдавливающего характера. Наиболее типичный пример — приземление на колени после падения. Нередко появление трещин становится следствием дорожно-транспортных происшествий.
Знать симптомы трещины коленной чашечки необходимо, чтобы своевременно обратиться к врачу. Пострадавшим часто не хочется верить в серьёзность травм чисто психологически, поэтому многие убеждают себя, что перелом — на самом деле просто ушиб или растяжение, и игнорируют необходимую медицинскую помощь. Последствия, увы, могут оказаться очень нерадостными, вплоть до развития артроза и дегенеративных заболеваний коленного сустава, которые сохраняются на всю оставшуюся жизнь. Ещё один неблагоприятный сценарий — начало аваскулярного некроза (отмирания) костной ткани на фоне вызванного нарушением кровоснабжения асептического процесса.
Действительно, симптомы трещины в коленной чашечке несложно спутать с ушибом. Рассмотрим их подробнее.
Как видим, внешние отличия от ушиба имеют скорее количественный, чем качественный характер: более выраженная боль, большие ограничения подвижности и т.п. Поэтому при возникновении подозрения на трещину коленной чашечки следует пройти обследование в медицинском учреждении.
Чем лечить трещину в колене
На этапе оказания первой помощи следует провести иммобилизацию конечности. Как мы отметили выше, характер и серьёзность травмы сложно отличить по внешним признакам, поэтому дополнительные меры могут обезопасить пострадавшего от нежелательных последствий. Если нет возможности вызвать скорую помощь, и транспортировка в медучреждение будет проводиться самостоятельно, на ногу необходимо наложить фиксирующую шину.
Профильным специалистом при трещине в колене является травматолог, также в этой роли может выступить хирург. Проводится рентгенологическое исследование. Если оно оставляет вопросы, то пациента направляют на МРТ (магнитно-резонансная томография) или КТ (компьютерная томография), дающие большую детализацию.
Прогноз при трещине коленной чашечки, как правило, положительный. Она не сопровождается образованием отломков костей, не приводит к смещениям, поэтому оперативного вмешательства не требуется. Однако в гипсе походить придётся — для полного и скорейшего заживления ногу необходимо обездвижить. Восстановление может также сопровождаться приёмом некоторых препаратов.
Во время лечения следует быть внимательным к повреждённой ноге, не допускать повторных травм или повышенной нагрузки.
Сколько длится период реабилитации при трещине коленной чашечки
Сколько заживает трещина в коленной чашечке? Как правило, гипсовую повязку первоначально накладывают на 4–6 недель, но при благоприятном течении снять её могут и раньше. Срок восстановления зависит как от состояния здоровья пациента, так и от некоторых внешних факторов.
После снятия гипса пострадавшему может быть назначен курс реабилитации. Он преследует цель укрепления мышц, которые отвыкли от работы за время иммобилизации, а также позволяет давать нагрузку на коленный сустав постепенно, сводя к минимуму дискомфорт и риск повторных травм. Если ногу вернуть в обычный режим резко, без предварительной подготовки, появляется риск возникновения болей, отёков и более серьёзных последствий вплоть до контрактуры (обездвиживания) сустава. Болевые сигналы являются лучшим индикатором правильной разработки конечности. Если неприятные ощущения становятся выраженными, нагрузку следует уменьшить и проконсультироваться с врачом.
Одним из главных компонентов программы реабилитации являются лечебно-физкультурные комплексы. Приведём несколько примеров входящих в их состав упражнений:
Лечебно-физкультурные комплексы могут дополняться массажем. На ранних этапах восстановления его проводит специалист, после нескольких сеансов пострадавшему, как правило, предлагается делать его самостоятельно. Воздействию подвергаются не только область коленного сустава, но также бедро и голень — это позволяет улучшить кровообращение, а, следовательно, и питание восстанавливающихся тканей.
При реабилитации после трещины в коленной чашечке могут быть назначены различные физиопроцедуры:
Конкретный набор процедур в каждом случае определяет лечащий врач. При этом учитывается не только характер травмы, но и наличие хронических заболеваний и иных противопоказаний.
При повреждении рекомендуется соблюдать некоторые правила питания. Желательно увеличить в рационе количество следующих продуктов:
При этом следует воздерживаться от солёной, жирной и острой пищи, алкоголя, кофе. Не рекомендуется злоупотреблять сладостями. Узнать подробнее о диете при травмах костей можно из этой статьи. Ускорить выздоровление могут и специальные препараты, представляющие класс остеопротекторов.
Трещина в коленном суставе: группы риска и способы профилактики
Медицинская статистика свидетельствует, что некоторые люди сталкиваются с данной разновидностью травмы чаще остальных. Их можно разделить на две большие группы: те, чьи ноги подвергаются большей нагрузке, и те, чьи кости ослаблены внутренними процессами в организме. К первым относятся:
Во вторую группу входят лица:
Для этой второй группы глубинная причина повышенной опасности получения травм кроется в нарушении обменных процессов в тканях скелета. Дело в том, что формирование костей — довольно сложный механизм, на который влияют многие факторы, прежде всего, биохимического характера. Первым и очевидным является наличие в организме достаточного количества кальция, который мы получаем с пищей из различных химических соединений. Этот элемент выступает в роли основного строительного материала, но одним его наличием вопрос не исчерпывается. Если он не оказывается своевременно встроенным в костную структуру, то рано или поздно попадает не по назначению: откладывается на стенках сосудов, в суставах и мягких тканях, в том числе, внутри органов. Всё это ведёт к развитию серьёзных заболеваний: в первом случае — атеросклероза, во втором — артрита и артроза, в третьем — каменной болезни почек и желчного пузыря.
Чтобы процесс костеобразования проходил успешно, необходимы также вещества-агенты, самым известным из которых является витамин D3 (холекальциферол). Это соединение — один из немногих видов витаминов, которые вырабатываются самостоятельно нашим организмом. Однако для этого необходим солнечный свет. Поэтому многие жители нашей страны сталкиваются с дефицитом холекальциферола. Нехватку его часто восполняют с помощью специальных препаратов.
Важную роль играет ещё один витамин — В6 (адермин). Он является проводником магния в клетки, а магний помогает удержать кальций в рождённых клетках кости.
Относительно недавно стало известно о роли половых гормонов в формировании и укреплении скелета. Недостаточный уровень тестостерона (характерный, кстати, для людей старше 40 лет, и в особенности — женщин) приводит к нарушениям в процессе костеобразования. Именно поэтому наблюдается столь очевидная корреляция между возрастом и вероятностью развития остеопении и остеопороза. Необходимо отметить, что, несмотря на реноме «мужского гормона», тестостерон производится в организме любого человека независимо от пола.
У вышеприведённых сведений есть одно важное следствие. Костную ткань возможно целенаправленно укреплять. Причём это справедливо как для здоровых лиц с повышенным риском получения травм, так и для тех, у кого по тем или иным причинам произошло нарушение обменных процессов. Главное — делать это с умом. Что это означает?
Во-первых, если вы решили принимать препараты кальция, необходимо, чтобы они содержали соединения с высокой долей усвоения этого элемента пищеварительной системой. Так, большинство кальцийсодержащих средств на прилавках аптек производятся на основе карбоната кальция (по сути — обычный мел). Процент усвоения у него составляет не более 20% и стремительно уменьшается при нарушении кислотности желудочного сока. Для сравнения цитрат кальция (соль лимонной кислоты) имеет показатель порядка 46%. Кроме того, он существенно уменьшает выведение элемента через выделительную систему.
Во-вторых, для лучшего усвоения кальция в желудке следует поддерживать уровень витамина D3, но не допускать его передозировки — это грозит неприятными побочными эффектами.
В-третьих, поддерживать уровень тестостерона, поскольку он обеспечивает достаточное количество остеобластов, клеток, встраивающих кальций в коллагеновую сетку костей. Этот пункт является наиболее сложным. Сегодня существует много средств на основе синтетических или животных гормонов. Но они известны многочисленными побочными эффектами вплоть до развития онкологических заболеваний.
Исследования последних лет позволили найти ещё один, гораздо более безопасный способ решить эту проблему. Снижение производства гормонов с возрастом, помимо прочего, связано с тем, что это сложные по химическому составу вещества, синтез которых представляет из себя длинную цепочку преобразований одних химических веществ в другие. На предпоследней стадии вырабатываются прогормоны, которые впоследствии служат основным материалом на завершающем этапе. Если предоставить их в готовом виде организму, то на их основе он сможет синтезировать собственные гормоны, в том числе тестостерон.
Этот принцип, а также все приведённые выше факторы были приняты во внимание при разработке инновационного витаминно-минерального комплекса Остеомед Форте. Источником прогормонов в нём является особый продукт пчеловодства, трутневый гомогенат, или HDBA органик комплекс. Кроме того, он богат витаминами, аминокислотами и минералами, которые также участвуют в образовании волокон коллагена — вещества, лежащего в основе костного матрикса. Помимо HDBA органик комплекса, препарат содержит два самых важных для костей витамина: D3 и В6 в строго выверенной дозировке. И, наконец, источником строительного материала для костной ткани служит уже упоминавшийся нами цитрат кальция.
Такой состав обеспечивает возможность разнообразного применения витаминно-минерального комплекса. Так, Остеомед Форте способен значительно сократить срок восстановления после перелома или трещины. При трещине в коленной чашечке снять гипс пострадавший сможет на 1–2 недели раньше, меньше времени займут и последующие реабилитационные мероприятия.
Подходит препарат и в качестве меры профилактики. Курсовой приём рекомендуется представителям всех названных выше групп риска. Особенно это касается пожилых людей и лиц с нарушениями обменных процессов в костях. Тем более что Остеомед Форте не только оберегает от травматического разрушения костей, но и помогает бороться с остеопенией и остеопорозом.
Профессиональным спортсменам и сторонникам активного образа жизни интересно будет также узнать, что аналог витаминно-минерального комплекса Остеомед Форте выпускается в серии спортивного питания Fitness&Life под названием Osteomed.
Приобрести способствующий восстановлению и укреплению костной ткани инновационный витаминно-минеральный комплекс Остеомед Форте можно в аптеках вашего города или с помощью интернет-магазинов.