Трепанобиопсия или стернальная пункция что лучше
Стернальная пункция и трепанобиопсия
1 апреля 2010, 22:22 | 86 174 просмотра
Морфологические исследования костного мозга проводят с целью верификации диагноза и количественной оценки функции костномозгового кроветворения у больных с различными формами гемоблазтазов, анемиями и некоторыми другими заболеваниями, а также для контроля за эффективностью терапии. Исследование костно-мозгового пунктата в этом отношении является несравненно более информативным, чем определение морфологического состава периферической крови.
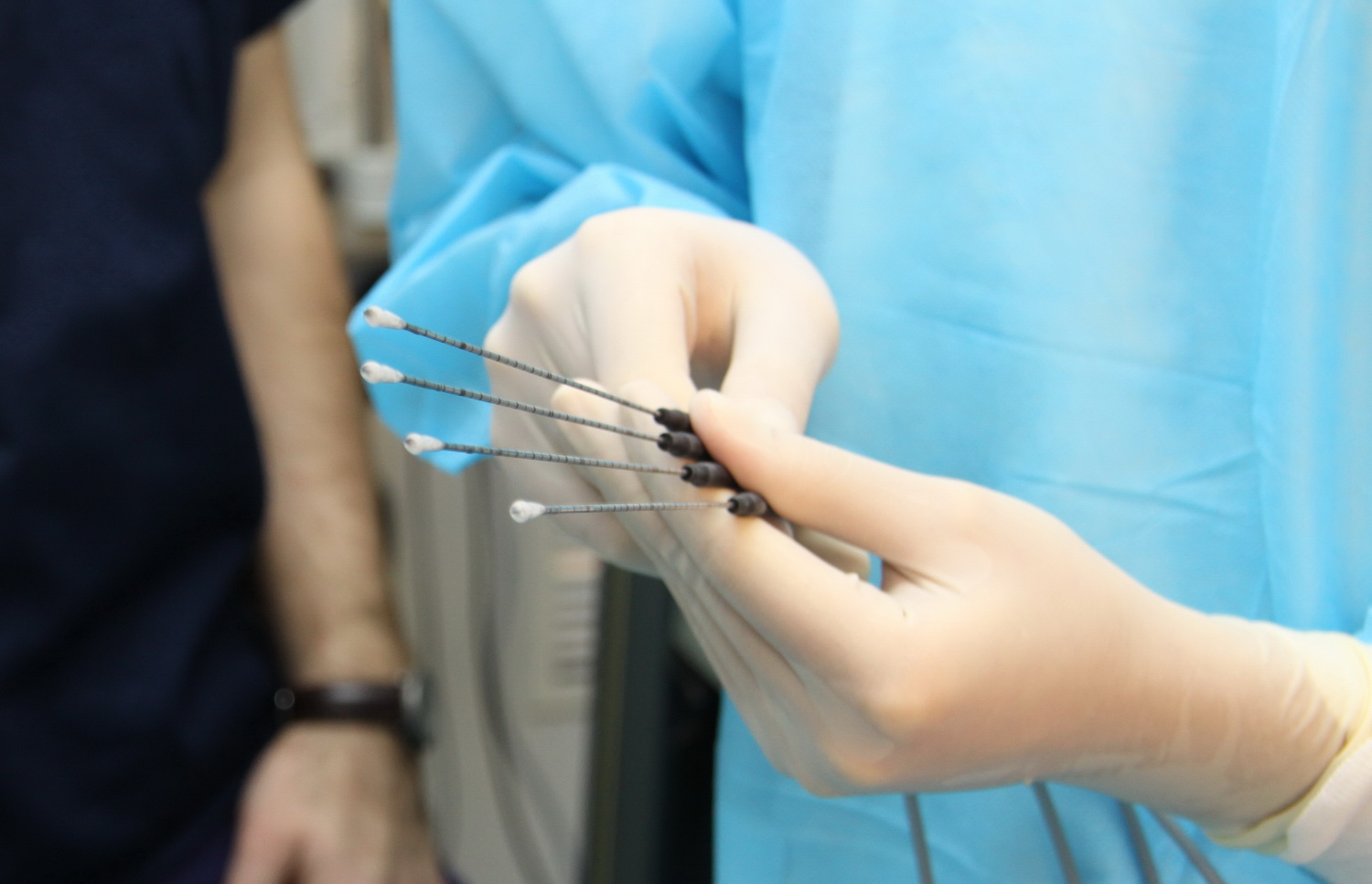
Используются два способа получения материала: 1) стернальная пункция и 2) трепанобиопсия гребешка кости. Последний метод более точен, поскольку получаемые срезы костного мозга полностью сохранияют архитектонику органа, позволяют оценить диффузный или очаговый характер изменений в нем, изучить соотношение кроветворной и жировой ткани, выявить атипичные клетки и т.п. Аспирация костного мозга при стернальной пункции так или иначе нарушает структуру костного мозга и не исключает примешивание к пунктату периферидческой крови. В то же время следует учитывать, что процедура стернальной пункции более проста в техническом отношении и обычно не требует участия хирурга.
Трепанобиопсию костного мозга целесообразна использовать в качестве основного метода исследования для диагностики аллейкемических форм лейкозов, эритмии, миелофиброза и других миелопролиферативных и лимфопролиферативных заболеваний, при гипо-и апластических анемиях или в случае получения сомнительных или неясных результатов пунктата костного мозга.
Стернальную пункцию проводят в процедурном кабинете с соблюдением всех правил асептики и антисептики. Пункцию проводят короткой толстостенной стерильной иглой Кассирского, имеющей предохранительный щиток, который не допускает слишком глубокого проникновения иглы и повреждения органов средостения. После обработки кожи и обычной местной анастезии кожи, подкожной клетчатки и надкостницы прокалывают мягкие ткани над телом грудины на уровне ІІ – ІІІ межреберья. Щиток – ограничитель устанавливают на расстоянии 5 мм от поверхности кожи и прокалывают наружную пластину грудины. При этом рука ощущает своеобразный провал иглы. Вынув мандрен, к игле присоединяют 10 – 20-граммовый шприц и насасывают в него около 0,5 – 1,0 мл костного мозга. Содержимое шприца переносят на предметное стекло и окрашивают по Романовскому-Гимзе. При необходимости клетки костно-мозгового пунктата могут быть окрашены другими методами.
Перед морфологическим исследованием форменных элементов костного мозга в счетной камере Горяева подсчитывают общее число ядросодержащих клеточных элементов (миелокариоцитов). При этом разведение, техника подсчета и расчет содержания миелокариоцитов в единице объема такие же, как при исследовании количества лейкоцитов в периферической крови. В норме число миелокариоцитов, которое дает ориентировочное представление о «клеточности» костного мозга, колеблется в больших пределах (от 50000 до 250000 в 1мкл).
1. Увеличение количества ядерных клеток в костном мозге характерно для острой кровопотери, гемолитических анемий и особенно для хронического миелолейкоза.
2. Уменьшение числа миелокариоцитов указывает на аплазию кроветворения (гипо – и апластические анеми, агранулоцитоз, радиационные поражения, результаты цитостатической терапии и т.п.).
Подсчет колличества мегакариоцитов производят в счетной камере Фукса-Розенталя, пред варительно разводя пунктат костного мозга в 20 раз раствором уксусной кислоты.
У здоровых взрослых людей количество мегакариоцитов колеблется от 50 до 1 мкл пунктата.
1. Увеличение количества мегакариоцитов встречается при хронических лейкозах миелопролиферативной природы, особенно эритремии, геморрагической тромбоцитемии, раке, циррозах печени с гиперспленизмом, тромбоцитопенической пурпуре, а также после острой кровопотери.
2. Уменьшение количества мегакариоцитов в костном мозге характерно для острых лейкозов, лимфопролиферативных заболеваний и особенно для апластической анемии.
После подсчета количества миелокариоцитов и мегакариоцитов в счетных камерах приступают к дифференцировке к подсчету формен ных элементов в окрашенных мазках костномозгового пунктата. Подсчитывают подряд не менее 500 клеточных элементов, а затем вычисляют процент каждого вида клеток.
Необходимо подчиркнуть, что оценке абсолютных значений миелограммы не следует придавать слишком большого значения, поскольку само понятие «нормы» в данном случае весьма относительно. Гораздо важнее оценить направленность выявляемых патологических изменений. Поэтому при оценке результатов морфологического исследования пунктата костного мозга учитывают не только процентное содержание отдельныхклеточных элементов, но и их соотношение. С этой целью расчитывают несколько индексов:
1. Лейкоэритробластическое отношение, которое отражает соотношение всех клеточных элементов лейкобластического (гранулоициты, моноциты, лимфоциты) и эритробластического (эритробласты, пронормобласты, нормобласты) ростков. В норме оно состоавляет 2,1 – 4,5.
2. Индекс созревания эритронормобластов – отношение гемоглобинсодержащих нормобластов ко всем клеткам эритроцитарного ростка (в норме 0,7 – 0,9).
3. Костно-мозговой индекс нейтрофилов – отношение молодых незрелых форм (миелобластов, промиелоцитов, миелоцитов, метамиелоцитов) к зрелым клеточным элементам (палочкаядерным и сегментоядерным). В норме такое соотношение составляет 0,5 – 0,9.
Трепан-биопсия и пункционная биопсия
Пункционная биопсия
Данная операция относится к разряду несложных процедур. Но, тем не менее, она требует высоких практических навыков от хирурга. Своевременно проведенная пункционная биопсия способна предоставить врачам максимально точный диагноз (либо подтвердить его). Дать информацию о характере опухоли, скорости ее развития.
Забор материала из неглубоких тканей при помощи пункционной биопсии гораздо более прост, нежели извлечение материала для анализа из образований, залегающих в глубоких частях организма. Довольно сложно собирать ткани из скирозных опухолей, фибродеаном с гиалинозом. Особенно значительной пункионная биопсия становится при проведении дифференциальной диагностики между опухолями и кистами, раком острой формы и маститом, туберкулеза железы, галактостазах, галактоцеле.
В настоящее время, если опухоль не удается обследовать при помощи пальпации, пункционная биопсия проводится при введении в обследуемую область контрастных веществ и контролируется при помощи УЗИ. Это позволяет произвести максимально точный забор биологического материала (без контроля УЗИ можно взять клетки из здоровой ткани, промахнувшись мимо опухоли). В некоторых случаях врачи остерегаются производить данную процедуру (например, если операцию невозможно начать сразу после биопсии). При проколе опухоли, который может сопровождаться гематомами, и вероятным попаданием инфекции внутрь образования, в некоторых случаях возрастает риск ускорения прогрессирования роста и развития рака.
Независимо от типа, биопсия должна проводиться только перед началом лечебных мероприятий. Это не рутинный анализ, который нужно проводить каждому пациенту с легко прощупывающейся опухолью.
Трепан-биопсия
В отличии от пункционной биопсии, во время которой небольшое количество тканей берется при помощи иглы, забор фрагмента (кусочка) опухоли делает трепан-биопсию более информативным методом диагностирования онкологического заболевания. Гистологический анализ изъятого до начала лечебных мероприятий образца позволяет углубленно изучить клеточную структуру образования, произвести гистохимические исследования, обнаружить эстрогенорецепторы, половые хроматины и другие, более глубокие структуры.
Трепан-биопсия проводится следующим образом: больного помещают под местную анестезию (раствор новокаина, 0,5%), либо под наркоз (на начальном этапе оперативного вмешательства). При помощи скальпеля хирург рассекает кожу над опухолью, в которую затем вводится канюля с мандреном, которая продвигается вглубь до контакта с поверхностью образования (соприкосновение определяется из-за разности консистенции опухолевой и здоровой ткани). Канюля вращательным движением вводится в опухоль. Вырезается цилиндрический фрагмент тканей, который затем извлекается и отправляется на лабораторные исследования.
Данная процедура обладает высоким коэффициентом точности диагностирования (практически 100%).
Трепанобиопсия или стернальная пункция что лучше
Когда врач начинает лечить больного с подозрением на лимфому или другую болезнь крови, то ему необходимо понять, в каком состоянии находится очень важный орган пациента, в котором происходит кроветворение – костный мозг. Для этого делаются специальные анализы, о которых мы постараемся рассказать подробнее.
Внутри костей для клеток природой созданы поистине «тепличные» условия, поэтому и вредные (патологические) клетки также стремятся занять «теплое местечко», вот почему исследование костного мозга часто является самым важным для постановки диагноза, а значит, и для правильного лечения.
При взятии костного мозга для анализа, как и при взятии любого другого материала из организма используются принципы максимальной пользы, безопасности и безболезненности. Делают это уже десятки лет, поэтому методики надежно отработаны. Чаще всего используют аспирационную биопсию и трепанобиопсию костного мозга.
Аспирационная биопсия костного мозга
Данная процедура нужна для того, чтобы получить на анализ капельку костного мозга. Эта капелька позволяет быстро и точно понять, что происходит с кроветворением, почему что-то пошло не так, есть ли в костном мозге «вредные» клетки и какие они. Сразу же скажем, что при этом и при других анализах, количество костного мозга очень быстро восстанавливается и организм не терпит никакого урона.
Аспирационную биопсию выполняют так. Врач вместе с пациентом решают, из грудины или со спины брать костный мозг. Если выбирают первый вариант, то протирают спиртом кожу над верхней третью грудины, обезболивают новокаином мягкие ткани и специальной иглой и шприцем берут 0,5 миллилитра костного мозга. Если выбирают второй вариант, то на границе ягодичной и поясничной области, отступив от позвоночника в сторону на 10 см, обрабатывают кожу спиртом и обезболивают мягкие ткани. Затем также специальной иглой берут полмиллилитра костного мозга на анализ. Вся процедура от момента протирания кожи спиртом до окончания в опытных руках занимает времени меньше минуты. Как до, так и после нее можно сразу есть, пить, мыться, словом, заниматься повседневными делами.
Получение капельки костного мозга позволяет провести:
Трепанобиопсия костного мозга
На врачебном языке словом «биопсия» называют взятие жидкой части или кусочка любого органа для исследования, а «трепанобиопсией костного мозга» называется взятие тонкого столбика кости с мозгом внутри для комплексного анализа кроветворных клеток, их взаимодействия с окружающими клетками, изменений структуры кости. Трепанобиопсия костного мозга позволяет обнаружить опухолевые клетки, а также увидеть характерные черты различных заболеваний. Это исследование применяют для того, чтобы уточнить степень заболевания, а иногда только этот анализ позволяет правильно поставить диагноз.
В обычной врачебной работе трепанобиопсию костного мозга делают очень редко, и мало кто знает, что это такое. Именно поэтому кратко опишем, как она делается. Сразу скажем, что во время забора анализа любое прикосновение к любым нервам, позвонкам, спинному мозгу полностью отсутствует. Процедура достаточно простая и может проходить амбулаторно, но делает ее обязательно врач. Пациент может сидеть или лежать в зависимости от своего желания и навыков доктора.
Укажем точки на теле, откуда берут материал. На границе ягодичной и поясничной области, отступив 10 см от позвоночника в сторону, врач находит места, где очень близко к поверхности кожи подходят самые массивные кости человека – подвздошные кости таза. Врач протирает спиртом кожу, тонкой иглой обезболивает мягкие ткани и специальной иглой берет материал. Вся процедура от момента протирания кожи спиртом до получения маленького столбика костной ткани (длиной один-два см) в опытных руках занимает три-четыре минуты. Как до, так и после нее можно сразу есть, пить, мыться, одним словом, заниматься повседневными делами. На месте взятой кости быстро вырастает новая костная ткань. Полученный материал отправляют на гистологическое исследование. При необходимости выполняют углубленное иммуногистохимическое исследование.
Лабораторий, в которых могут квалифицированно проанализировать полученный материал, в городе мало. Кроме того, сама методика анализа очень трудоемкая, поэтому подготовка ответа занимает не менее двух недель.
Исследование клеточного состава (миелограмма)
Капелька костного мозга аккуратно распределяется по стеклышку, окрашивается специальными красками и отправляется в лабораторию. Как правило, микроскопический анализ и написание заключения занимает 1-2 дня. Этот метод относится к одному из самых технически простых, однако специалистов-цитологов, способных правильно оценить то, что видно под микроскопом, в городе очень мало.
Цитогенетическое исследование
Цитогенетическое исследование выявляет болезнь на уровне хромосом.
В школе на уроках биологии мы изучали, что вся информация о человеке зашифрована природой в его генах. Эти гены собраны в особые цепочки, которые спрятаны в ядре клетки. Цепочки генов называются «хромосомами». Цитогенетический анализ хромосом можно провести в момент деления клетки. Анализ возможен только у активно делящихся клеток – стволовых и опухолевых. При некоторых болезнях возникают типичные поломки хромосом, которые можно увидеть в микроскоп, и обнаружение их имеет ключевое значение для диагноза, лечения и предсказания результатов лечения. Для анализа берут около двух миллилитров костного мозга. Цитогенетическое исследование – это очень сложное, трудоемкое дело, которое требует дорогого оборудования, дорогих специальных химических и биологических веществ (реактивов), труда высококвалифицированных лаборантов и врача-цитогенетика. Выполнение такого исследования возможно только в некоторых специализированных больницах и научных центрах. Анализ и написание заключения занимает около 3-4 дней.
Молекулярно-генетические методы исследования (ПЦР и FISH)
Как уже говорилось, в организме человека, как и во всяком живом существе, вся информация зашифрована в генах. У всех людей есть похожие гены (например, те, которые указывают, что у нас одна голова и четыре конечности) и есть непохожие, уникальные (например, те, которые указывают на цвет глаз, оттенок кожи, голос). Для некоторых болезней найдены типичные изменения (мутации) генов, которые вызывают, «запускают» болезнь, и типичные сопровождающие болезнь изменения генов. Чтобы их найти и назначить нужное лечение требуется один-два миллилитра костного мозга больного человека. В некоторых случаях достаточно и крови.
Ученые создали специальные реактивы – белки-ферменты, которые сами находят в исследуемой жидкости нужный ген и делают множество его копий, которые легко обнаружить. Этот метод называется полимеразная цепная реакция (ПЦР). С помощью ПЦР можно обнаружить любой ген – и опухолевый и инфекционный, даже если в организме больного организма опухолевые клетки присутствует в ничтожно малых количествах. Метод очень точен, прост в использовании, но тоже требует чрезвычайно дорогостоящего оснащения (оборудования, реактивов) и труда специалистов. Ответ выдается через 1-2 дня после постановки анализа.
Некоторые гены очень тяжело выявить полимеразной цепной реакцией, тогда на помощь приходит FISH-метод. При FISH-методе используют уже сделанные на заводе светящиеся крупные молекулы настроенные на те гены, которые необходимо обнаружить. Эти молекулы смешивают с кровью пациента, а потом врач лабораторной диагностики по характеру свечения определяет результат. Метод очень точен, однако имеет свои сложности в применении и требует чрезвычайно дорогостоящего оснащения (оборудования, реактивов) и труда высококлассных специалистов. Ответ выдается через 1-2 дня после постановки анализа.
Проточная цитометрия
Чтобы лучше понять этот метод, сравним клетку с плодом киви. Поверхность клетки очень похожа на волосистую кожицу этого фрукта. Волоски клетки – это молекулы-рецепторы, которыми клетки «переговариваются» между собой. По набору этих молекул-волосков можно из многих клеток точно выделять похожие, подобно тому, как по форме одежды можно определить род занятий человека. Опухоль – это множество абсолютно одинаковых клеток, с одним и тем же набором волосков-рецепторов, похожих друг на друга, как солдаты вражеской армии своими мундирами. Используя специальные краски, можно выделить группу одинаковых клеток и с точностью сказать, какая это опухоль, а значит, правильно выбрать лечение и предвидеть его результат.
Как же делается проточная цитометрия? Представим, что можно аккуратно кисточкой покрасить каждый волосок плода киви в свой цвет. Задача фантастически сложная. Тем не менее, с этой задачей справляются врачи-цитометристы, аппараты которых могут в автоматическом режиме за несколько минут покрасить и оценить десятки поверхностных молекул на сотнях тысяч клеток, найти и обозначить больные клетки. При этом метод позволяет исследовать любые клетки в любой жидкости: кровь, костный мозг, плевральную жидкость и т.д. Проточная цитометрия незаменима в диагностике лейкозов и многих других болезней крови, когда необходимо быстро и точно поставить диагноз.
Проточная цитометрия –это очень сложное дело, которое требует дорогого оснащения, труда очень квалифицированного специалиста. Выполняют этот анализ только в некоторых больницах. Несомненный плюс данной методики в том, что можно исследовать любой жидкий материал, что она быстрая и высочайше точная. Анализ и написание заключения занимает 1-2 дня, но сложные случаи могут потребовать больше времени.
Гистологическое исследование
При гистологическом исследовании врач-патологоанатом изучает материал на клеточном уровне. Для этого взятый при биопсии кусочек органа или ткани специальным образом обрабатывают, делают тончайшие срезы и смотрят под микроскопом. При многих заболеваниях имеются типичные изменения в тех или иных органах, поэтому иногда достаточно только гистологического анализа, чтобы точно поставить диагноз. Если же врач обнаруживает изменения, похожие на опухолевые, то для более точного диагноза необходимо дополнительное проведение иммуногистохимического исследования.
С помощью гистологического исследования костного мозга можно ответить на многие вопросы. Например, при необъяснимом уменьшении количества каких-то клеток крови (тромбоцитов, лейкоцитов, эритроцитов) это единственный метод, который позволяет с вероятностью 100% исключить поражение костного мозга лимфомой или другим опухолевым процессом. Этот метод позволяет выяснить, правильно ли происходит кроветворение или есть в нем какие-либо нарушения. Гистологическое исследование незаменимо для выявления поражения костного мозга, например, метастазами, болезнями крови, инфекцией. В связи с длительной лабораторной обработкой материала для анализа время до выдачи результата составляет не менее двух недель.
Иммуногистохимическое исследование
Суть данного метода в целом близка методу проточной цитометрии. С помощью специальных красок и приборов окрашиваются молекулы на поверхности клеток, и врач-патологоанатом изучает результат. Различия состоят в том, что в данной ситуации исследуют не жидкую часть, а твердые кусочки тканей и органов, взятые при биопсии. Этот метод тоже высокотехнологичен, дорогостоящ и требует работы специалиста высокого класса. Немногие лечебные центры способны качественно выполнять данное исследование.
Трепанобиопсия или стернальная пункция что лучше
Пункционная биопсия или трепан биопсия?
Страшнов Андрей
хирург, онколог, маммолог
Рак молочной железы (РМЖ) занимает лидирующие позиции в мировой структуре онкологической заболеваемости и онкологической смертности, второе и первое место соответственно. Трудно оспаривать статистику, но даже к ней стоит относиться с большой долей осторожности. Неутешительные, на первый взгляд, цифры, отнюдь не дают весомых оснований предполагать исход лечения в каждом отдельном случае. Влияние факторов риска, таких как: возраст, наследственность, наличие пальпируемых образований в груди, поздняя беременность, отказ от кормления грудью, прием гормональных препаратов и т.д.— возможно значительно нивелировать, если помнить о своевременных профилактических осмотрах у врача-маммолога.
Постановка диагноза «РМЖ» требует от доктора строгих и последовательных действий в обследовании пациента, что является необходимым для избрания единственно верной тактики в его лечении. Помимо прочих диагностических методов, ключевую роль играет цитологическое и больше гистологическое исследование новообразования, обнаруженного или во время клинического обследования — пальпации, или во время УЗИ визуализации, или на снимках маммографии.
В настоящее время наиболее популярными и общепринятыми методиками, позволяющими дифференцировать доброкачественное образование груди от злокачественного, являются тонкоигольная аспирационная биопсия (ТАБ) и трепан биопсия молочной (грудной) железы. Несмотря на некую схожесть этих манипуляций, они являются принципиально разными, что касается конечных целей и широты использования каждой из них.
К сожалению, многие маммологи, вооружившись навыками только лишь ТАБ, забывают об исключительной важности трепан биопсии. Между тем, при выполнении ТАБ мы получаем клетки непосредственно из пунктируемого объекта, что позволяет выяснить, имеем ли мы дело с раком молочной (грудной) железы или любым другим доброкачественным новообразованием, например, фиброаденомой. Тем не менее, частота ложноположительных или ложноотрицательных заключений при ТАБ весьма велика и зависит от квалификации цитолога, а также многих других условий, что влечет за собой избрание ошибочной тактики лечения пациента.
Подозрительные новообразования высокой степени при маммографии, УЗИ или физикальном обследовании, требуют применения гораздо более диагностически значимой манипуляции — трепан биопсии молочной железы.
Трепан биопсия, являющаяся «золотым стандартом» во всем мире, имеет ряд убедительных преимуществ над ТАБ, поэтому внедрена во все мировые рекомендации как метод выбора. В отличие от ТАБ, которая осуществляет только лишь забор клеток для цитологического исследования, трепан биопсия получает непосредственно столбик тканей из подозрительного очага, что необходимо для полноценного гистологического исследования. Последнее значительно снижает риск ложноположительного или ложноотрицательного заключения.
Трепан биопсия уже на дооперационном этапе позволяет определить основные характеристики опухоли, такие как: тип и ее чувствительность к гормонам. В условиях необходимости эта информация особенно важна, так как позволяет онкологу подобрать максимально подходящую схему лечения в виде дооперационной (неоадъювантной) химиотерапии, а в дальнейшем оценить эффективность предложенной схемы. И в случае невыраженного ответа заменить ее альтернативной схемой и использовать ее в качестве послеоперационной (адъювантной) химиотерапии или гормонотерапии. Интенсивность ответа на дооперационную химиотерапию, как правило, проявляется уменьшением размеров опухоли и дает надежды на применение органосохраняющих методик во время операции.
Как видно, трепан биопсия имеет неоспоримые достоинства в диагностике именно злокачественных новообразований молочной (грудной) железы, давая ответы на многие вопросы еще до выполнения операции, в то время как ТАБ — гораздо более ограниченная процедура и не подходит в полной мере для работы с подозрительными очагами.
Доктора клиники «Медифаст» имеют все необходимые условия для обеспечения полного спектра диагностики и лечения доброкачественных и злокачественных новообразований молочной железы. Следуя мировым тенденциям, мы активно внедряем в свою практику новейшие достижения медицины для оказания квалифицированных услуг, в том числе и трепан биопсии, которая призвана формировать верный как диагностический, так и лечебный подход, избегая излишней радикальности во время операций.
Главный онколог «СМ-Клиника» рассказал об онкологических заболеваниях крови
— Александр Павлович, мы бы хотели попросить Вас рассказать об онкологических заболеваниях крови – какими они бывают, как их обнаруживают, и какие методы лечения применяют врачи?
— Насколько часто россияне сталкиваются с гемобластозами?
— В нашей стране гемобластозы наблюдаются примерно, у 5% всех онкологических пациентов мужского пола и у 4,5% заболевших женщин.
— То есть мужчины подвержены онкологии крови больше?
— Да, и этому есть несколько объяснений: в частности, у мужчин вырабатываются меньше белков, которые борются с раковыми клетками. В организме женщины этот процесс происходит более интенсивно. Кроме того, в отличие от мужчин, женщины лучше следят за своим здоровьем, последовательно ведут здоровый образ жизни.
— Возвращаясь к лейкозам и лимфомам…
Принцип действия этого вида терапии заключается в «прицельном» воздействии лекарств на опухолевые клетки. Отмечу, что для проведения таргетной терапии, которая демонстрирует высокие результаты, крайне важно выяснить, какой разновидностью лимфомы болен пациент, и как себя «себя ведет» опухоль. Чтобы, основываясь на полученных данных, выбрать один из 150-200 препаратов, который поможет пациенту.
— То есть подготовка к таргетной терапии требует дополнительных исследований?
— Вы правы, для выявления т.н. «доминирующих мутаций» в опухоли проводятся дополнительные молекулярно-генетические исследования: подробно изучается и природа опухоли, и механизмы, развития болезни. Полученные показатели позволяют подбирать терапию индивидуально. Это важно, ведь если предусмотренные общепринятыми стандартами методы лечения не срабатывают, возникает вопрос – а что делать дальше? Мы не можем просто «опустить руки». Тут на помощь нам и приходят дополнительные возможности. Причем, если раньше клиника, в которой я работаю, отправляла образцы тканей на исследование в другие страны, и процесс подготовки-отправки-получения занимал довольно длительное время, то в последние годы в России тоже появляются собственные лаборатории, которые проводят такие анализы. Например – платформа ONCOBOX, созданная на базе Первого МГМУ имени И.М. Сеченова; отмечу, что ее сотрудники не ограничиваются проведением генетических исследований, это – молодые и талантливые ученые, которые развиваются, участвуют в научных мероприятиях, публикуют серьезные статьи.
— Сколько времени занимает этот уточняющий анализ?
— Период ожидания результата, с учетом существующей загруженности лаборатории и сформировавшегося повышенного спроса, составляет около полутора месяцев. Впрочем, это время не проходит в бездействии: пока проводятся анализы, пациент продолжает лечиться по ранее утвержденной врачом-онкологом, гематологом схеме; получив результаты генетического анализа опухолевой ткани, мы приступаем к применению таргетной терапии. Процент успеха в подобных случаях составляет более 50. Если не проводить генетические исследования тканей – где-то на уровне 25.
— Спасибо. И последний вопрос – о профилактике онкозаболеваний крови.
— Здоровый образ жизни, правильное и регулярное питание, онкоскрининг (если Вам больше 40 лет, то его нужно проходить раз в год). И еще раз хочу подчеркнуть – отказ от вредных привычек. Следите за собой, берегите свой организм, и он (если мы не говорим о каких-то редких, нетипичных ситуациях) Вас не подведет.
(*Имеются противопоказания – необходимо проконсультироваться со специалистом)