сколько дней можно принимать панкреатин
Панкреатин : инструкция по применению
Описание
Таблетки, покрытые оболочкой розового или темно-розового цвета, со специфическим запахом, двояковыпуклой формы.
Состав
Вспомогательные вещества: лактоза (сахар молочный), желатин, крахмал картофельный, кальция стеарат, целлацефат (ацетилфталилцеллюлоза), титана диоксид (титана двуокись) (Е 171), парафин жидкий (вазелиновое масло), полисорбат (твин-80), азорубин (краситель кислотный красный 2С) (Е 122).
25 ЕД протеолитической активности протеолитической активности препарата соответствуют 100 ЕД протеолитической активности по Евр. Ф.
1700 ЕД амилолитической активности препарата соответствуют 1200 ЕД амилолитической активности по Евр. Ф.
150 ЕД липолитической активности препарата соответствуют 1500 ЕД липолитической активности по Евр. Ф.
Фармакотерапевтическая группа
Средства, способствующие пищеварению, включая ферментные средства. Ферментные препараты.
Показания к применению
Применяется для компенсации недостаточности внешнесекреторной функции поджелудочной Железы при состояниях, сопровождающихся нарушением пищеварения.
Противопоказания
Повышенная чувствительность к компонентам препарата, острый панкреатит, обострение хронического панкреатита, детский возраст до 6 лет.
Взаимодействие с другими лекарственными средствами
При применении Панкреатина возможно снижение всасывания железа и фолиевой кислоты. Одновременное применение антацидных средств, содержащих кальция карбонат и/или магния гидроксид, может привести к снижению эффективности Панкреатина.
При одновременном приеме с Панкреатином может снижаться эффект сахароснижающих препаратов акарбозы и миглитола.
Меры предосторожности
При муковисцидозе не рекомендуется применение Панкреатина в высоких дозах вследствие повышения риска развития стриктур (фиброзной колонопатии).
Доза должна быть адекватна количеству ферментов, которое необходимо для всасывания жиров с учетом качества и количества потребляемой пищи.
Таблетку следует проглатывать целиком, не разжевывая. Препарат содержит активные ферменты, которые при высвобождении в ротовой полости, например при разжевывании таблетки, могут повреждать слизистую оболочку полости рта.
В случае появления у больного необычных абдоминальных симптомов или изменения характера симптомов основного заболевания рекомендуется исключить возможность поражения толстой кишки, особенно в случае, когда пациент применяет дозу выше 10000 ЕД липолитической активности по Евр. Ф. на килограмм массы тела.
Препарат содержит лактозу, его не следует применять пациентам с наследственной непереносимостью галактозы, дефицитом лактазы Лаппа или глюкозо-галактозной мальабсорбцией.
Азорубин, входящий в состав препарата может вызвать аллергические реакции. Применение при беременности и лактации
Безопасность применения Панкреатина при беременности и лактации изучена недостаточно. В период беременности и кормления грудью применение возможно по назначению врача, если ожидаемая польза для матери превышает потенциальный риск для плода или ребенка.
Влияние на способность управления автотранспортом и другими потенциально опасными механизмами
Негативного влияния на способность управлять автомобилем и потенциально опасными механизмами препарат не оказывает.
Способ применения и дозировка
Внутрь. Препарат принимают во время или после еды, не разжевывая и запивая нещелочной жидкостью (вода, фруктовые соки).
Доза определяется индивидуально в зависимости от степени нарушения пищеварения. Взрослые по 2-4 таблетки 3-6 раз в сутки, с приемом пищи. Увеличение дозы с целью уменьшения симптомов заболевания, нормализации частоты и консистенции стула следует проводить под контролем врача. При расстройствах пищеварения разовая доза для взрослых может достигать 10000-40000 ЕД липолитической активности по Евр. Ф. за один прием пищи. Не следует превышать суточную дозу липазы 15000-20000 ЕД липолитической активности по Евр. Ф. на килограмм массы тела.
У детей старше 6 лет препарат применяют по назначению врача. Доза определяется индивидуально. Обычно разовая доза составляет 1-2 таблетки с приемом пищи.
Продолжительность лечения может варьировать от нескольких дней (при нарушении процесса пищеварения вследствие погрешностей в диете) до нескольких месяцев или лет (при необходимости постоянной заместительной терапии).
Передозировка
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
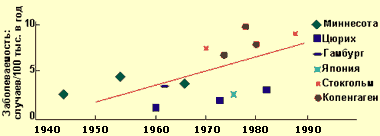 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
Что такое панкреатин и в чём его секрет?
Слово «панкреатин» можно встретить в инструкциях по применению лекарственных препаратов. Не будем гадать, что оно значит, а разберем этот вопрос подробнее.
Слово «панкреатин» можно встретить в инструкциях по применению лекарственных препаратов. Не будем гадать, что оно значит, а разберем этот вопрос подробнее.
Применение панкреатина восполняет недостаток панкреатических ферментов, а задача – точно повторить естественный процесс пищеварения человека 1 для устранения таких симптомов как тяжесть после еды, дискомфорт в животе, вздутие, бурление. Какими свойствами должен обладать препарат, чтобы справляться с этой задачей, описываем ниже.
Как все происходит в норме?
Повседневная жизнь
Такое состояние нельзя назвать неожиданностью. Как правило, предстоящее застолье у многих ассоциируется с большим количество угощений, устоять перед которыми почти невозможно. Поэтому и последствия в виде тяжести после еды – нередко предсказуемый исход.
В такой ситуации многие из нас стоят на распутье: помочь пищеварению с помощью лекарства или стойко терпеть неприятные симптомы (ведь частый прием может навредить).
Нет смысла ждать, когда тяжесть после еды и дискомфорт пройдут сами, и мириться с мыслями «где бы прилечь» и «зачем я все это съел(-а)». Все секреты раскрываем ниже.
Как можно себе помочь?
Как мы выяснили, причиной появления тяжести после еды может быть нехватка пищеварительных ферментов. Чтобы эту нехватку устранить, существуют специальные препараты. Большинство из них имеют в своем составе панкреатин. С этим понятием мы разобрались выше. Но, если действующее вещество одинаковое, значит ли это, что между препаратами нет разницы?
Таким образом, капсула Креон ® с минимикросферами помогает действующему веществу добраться туда, где оно должно работать, и полноценно поддержать пищеварение.
Креон ® 10000 может пригодиться, если планируется застолье, поездка и в особенности отпуск, когда еще сложнее отказаться от гастрономических излишков. Везде, где может подстерегать тяжесть после еды, заботливые минимикросферы могут стать поддержкой для вашего пищеварения.
Панкреатин | Как принимать? I Для чего?
Zheleznyakova Alyona
Писатель и эксперт / Опубликовано
Поделиться этой страницей
Панкреатин – это действенный препарат, способный восполнить недостаток пищеварительных ферментов в организме человека за счет входящих в его состав липазы, амилазы и протезы и других вспомогательных компонентов. Препарат выпускается в виде таблеток, драже или капсул, покрытых растворимой оболочкой.
Для чего принимать панкреатин?
Главная цель применения панкреатина – это нормализация пищеварения и работы всего ЖКТ в целом, а также восполнение недостающих ферментов поджелудочной железы. Панкреатин также способствует лучшему расщеплению БЖУ в двенадцатиперстной кишке, обеспечивая быстрое их всасывание.
За счет входящей в состав панкреатина альфа-амилазы происходит расщепление крахмала до декстринов, а в последующем – до мальтозы. Липаза же способствует расщеплению нейтрального жира до жирных кислот, и быстрому их усвоению в тонком кишечнике. Что же касается протеазы, основная функция этого компонента – расщепление белков до полипептидов и свободных аминокислот.
При каких заболеваниях назначают панкреатин?
Помните, даже если ваше заболевание находится в нижеприведенном перечне, не нужно заниматься самолечением и самостоятельно назначать себе панкреатин, как и любой другой препарат. Прежде чем приступать к лечению и использовать препарат, проконсультируйтесь с врачом и убедитесь в отсутствии у вас индивидуальной непереносимости его компонентов, а также иных противопоказаний для применения препарата.
Итак, при каких же заболеваниях и в каких ситуациях применяют панкреатин?
Кому противопоказан прием панкреатина?
Прием панкреатина противопоказан следующим категориям пациентов:
Как принимать панкреатин?
Начиная прием препарата, проконсультируйтесь с врачом для того, чтобы подобрать верную дозировку. Помните, что превышение рекомендуемой дозировки может вызывать побочные эффекты, такие как аллергические реакции, боль в желудке, диарею, запоры, тошноту и рвоту.
Длительность курса приема препарата зависит от вашего конкретного случая. В некоторых ситуациях курс приема панкреатина составляет всего несколько дней, например при коррекции последствий диеты. Порой назначают разовый прием препарата (при подготовке к УЗИ, при легком метеоризме). При лечении таких заболеваний, как гастрит, препарат можно принимать на протяжении нескольких месяцев. А при проведении заместительной терапии, пациенты могут пить панкреатин годами.
Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.




