сколько дней лежат в коме с коронавирусом
Вернуться из комы после COVID-19 нормальным человеком. Повезет или нет?
Тяжелых пациентов с COVID-19 подключают к ИВЛ. Для этого зачастую их вводят в медикаментозную кому. После чего некоторым требуются дни и недели, чтобы прийти в сознание. Чем это чревато — в материале «360».
Некоторые приходят в сознание через несколько недель
Как сообщает The Washington Post, многие пациенты потом сталкиваются с длительной умственной и физической реабилитацией. Некоторые никогда не смогут вернуться к своей нормальной жизни.
«Часть пациентов после снятия седации (подачи препаратов — прим. ред.) и извлечения дыхательной трубки сразу же подают нам большие пальцы или говорят несколько слов. Другие же приходят в себя только через несколько недель», — рассказал невролог из Weill Cornell Medicine в Нью-Йорке Николас Шифф.
По словам Шиффа, частота случаев длительного восстановления пока не известна. Но он добавил, что все его коллеги сталкивались с такими пациентами.
«Я лично наблюдал случай, когда люди находились без сознания в течение двух-трех недель. Это очень серьезно», — подчеркнул он.
К чему это приведет
По данным исследования, опубликованного в журнале Neurocritical Care, степень их неврологического воздействия может варьироваться от «умственного тумана», усталости или слабой памяти до серьезных нарушений, требующих длительной реабилитации.
Масштабы пандемии COVID-19 приведут к значительным неврологическим заболеваниям. Само количество людей, страдающих критическими заболеваниями, вероятно, приведет к увеличению долгосрочных умственных нарушений
В другом документе из Уханя сказано, что 13 из 88 пациентов, госпитализированных с тяжелым острым респираторным синдромом, находились в «нарушенном сознании» после снятия с ИВЛ.
В чем причина, точно не известно
Некоторые из неврологических осложнений могут быть связаны с инсультами, вызванными вирусом SARS-CoV-2, стимулирующим свертываемость крови. Но, по словам Шиффа, у многих пациентов нет признаков инсульта. Он также отметил, что воспаление головного мозга наблюдалось у некоторых коронавирусных пациентов.
Еще одна причина когнитивного повреждения может крыться, если вирус SARS-CoV-2, вызывающий COVID-19, проникает через гематоэнцефалический барьер и непосредственно атакует нервную ткань. Единственный такой случай был описан 21 апреля в журнале медицинской вирусологии.
«Наличие вируса в срезах лобной доли дает альтернативное объяснение поведенческим изменениям, наблюдаемым во время курса лечения пациента», — сказано в документе.
Вирус или препараты?
Профессор медицинской инженерии и неврологии в Массачусетском институте Эмери Браун сравнил умственные нарушения от коронавируса с теми, которые наблюдались после серьезной операции, когда пациенты подвергаются глубокому седативному воздействию.
По его словам, снижение дозировки седативных препаратов во время введения пациентов в медикаментозную кому, может ускорить темпы их выздоровления.
Однако Шифф убежден, что медленное когнитивное выздоровление у некоторых пациентов с коронавирусом отражает нечто большее, чем их время пребывания в коме.
«Это что-то новое. Мы, конечно, знаем, что люди, находящиеся на длительной седации, могут долго просыпаться. Но через 12 дней после окончания подачи препаратов? Это нетипично», — рассказал он.
В 2013-м в медицинском журнале Новой Англии было опубликовано исследование. В нем указывается, что порядка 34% взрослых с дыхательной недостаточностью спустя год имели симптомы, характерные для пациентов с умеренной черепно-мозговой травмой. 24% функционировали, как если бы у них была легкая болезнь Альцгеймера.
По словам директора реабилитационной нейропсихологии в реабилитационной больнице Сполдинг в Бостоне Джозефа Джачино, серьезно пострадавшим варианты лечения могут оказаться трагически призрачными.
«Только один из пяти человек когда-либо попадает в стационарную программу реабилитации после черепно-мозговой травмы. Даже если вам посчастливится выйти, как только вы сможете ходить, кормить себя и ходить в ванную самостоятельно, то в умственном плане вы все еще будете находиться в состоянии полного замешательства», — рассказал он.
Все зависит от первопричины комы
По словам главного невролога Пироговского центра, доктора медицинских наук Олега Виноградова, кома — это отсутствие ясного сознания. Все зависит от того, насколько глубокое поражение вещества головного мозга.
«Она может быть вызвана настолько глубокими поражениями вещества головного мозга, что фактически кора головного мозга погибла, а сердце и легкие работают. Это вегетативное состояние», — пояснил он.
Невролог отметил, что часто в реанимации вводят в состояние искусственной комы для того, чтобы синхронизировать с аппаратом ИВЛ.
«Медикаментозной комой врачи стараются уберечь пациента. Чтобы пациент не сопротивлялся аппарату ИВЛ, чтобы мог дышать и легче перенес неприятное состояние. И когда отключают поступление препаратов, человек выходит в ясное сознание», — объяснил он.
Он отметил, что выход из комы зависит от причин и сложности ситуации.
«Причины угнетения сознания бывают самые разные. Может быть инсульт, черепно-мозговая травма, интоксикация, гипоксия. Все зависит от того, какая это причина и насколько необратимы изменения», — заключил он.
Сколько дней лежат в коме с коронавирусом
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
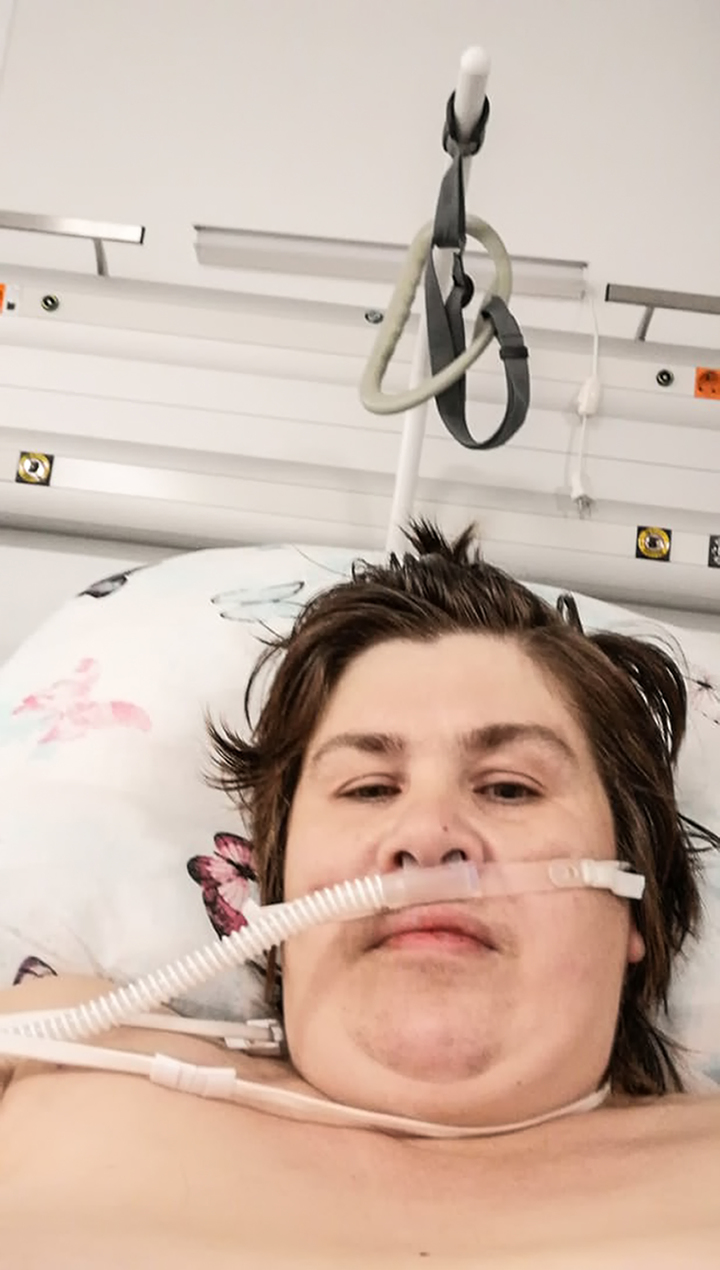
Пациентка со 100% поражения легких описала коронавирус: «Накормите или убейте!»
Как врачи спасают больных ковидом в тяжелейшем состоянии
Они пережили такое, чего не пожелаешь никому, потому что заглянули в небытие, но смогли выкарабкаться. Больные с поражением легких более 90% без подачи кислорода и других реанимационных мероприятий не выживают. Но даже когда задействован тяжелый медицинский арсенал, спасти удается лишь треть пациентов. Поэтому каждый случай выживания уникален. Юлия Свинцова из Казахстана и Ирина Беляева из Твери все ужасы коронавируса испытали на себе.
Фото: Наталия Губернаторова
Ирина Беляева из Твери перенесла 90-процентное поражение легких. Она заразилась от брата. Он парикмахер и, скорей всего, подхватил инфекцию на работе. Очень быстро заболела вся семья Ирины: муж, сын и мама.
— Началось с того, что у меня поднялась температура. Не сильно, 37,5 – 38. Мы не думали, что это коронавирус, но на всякий случай я позвонила знакомым врачам. Посоветовали через 5 суток сделать КТ.
С каждым днем нарастала слабость, трудно было даже дойти до кухни, но при этом ничего не болело.
Компьютерная томография показала, что у них с мужем 20 процентов поражения легких. Вроде бы легкое течение коронавирусной инфекции, но Ирина в группе риска из-за хронических заболеваний, поэтому ее госпитализировали.
Живая, энергичная по натуре, она веселила все отделение. Рассказывала анекдоты, случаи из журналистской практики, помогала соседке по палате, которая тогда казалась ей тяжелой. Ирина еще не знала, сколько кругов ада в запасе у ковида.
Прошла неделя с начала болезни. Несмотря на лечение по протоколу, улучшения не наступало. Силы таяли. Пятьдесят метров до туалета стали непреодолимой дистанцией. Наступил день, когда Ирина не смогла подняться с постели. В стационаре, где она лежала, не было ни томографа, ни реанимации.
— Повезли на КТ в другую больницу в противоположный конец города. Результат исследования мне не сообщили. Когда вернулись, у моей постели собрался целый консилиум. Врачи приняли решение вызвать реанимационную бригаду. На «скорой» с мигалками меня помчали в областную клиническую больницу. Врач спрашивает: «Дышишь?» А я уже не понимаю, где пол, а где потолок.
Поражение легких достигло 90 процентов. Ее положили на каталку и повезли в реанимацию. Теперь Ирине надо было дышать с помощью аппарата СИПАП, который обеспечивает неинвазивную вспомогательную вентиляцию легких (НИВЛ) у пациентов с тяжелой степенью дыхательной недостаточности.
Ирина Беляева. Из личного архива.
— Главный врач сказал: «Этот аппарат спасает жизни, надо его надеть!» Когда воздух пошел, там напор такой, будто сразу 20 фенов включили. И так дышишь в круглосуточном режиме, все 24 часа, – рассказывает Ирина. – У людей постарше от этого кислородного потока что-то происходит с мозгами. Срывают аппарат, кричат: «Я в этой маске лежать не буду!»
У анестезиологов разговор короткий: «Не хотите, поедем сейчас на интубацию!» Оказалось, что очень много больных не готовы терпеть маску. Они ухудшались прямо на глазах. Из нашей палаты на моих глазах скончались семь человек.
Если снимаешь аппарат, раздается громкий сигнал. Врач слышит, что больной сорвал НИВЛ, и бежит к нему. Но ночами, когда медицинского персонала мало и дежурная смена работает на разрыв, не в силах уследить за всеми, то один, то другой пациент снимают надоевшую маску. С Ириной в палате лежала женщина, которая десять дней общалась в бреду со всей своей деревней, без аппарата, естественно, а на одиннадцатый день умерла.
— В реанимации свет горит круглосуточно. Люди кричат, бредят. Таких звуков нет больше нигде. У каждого аппарата свое звучание: мелодия, звоночки, слова, – Ирина провела между жизнью и смертью 14 суток, с сатурацией 72 процента. Это дыхательная недостаточность 3-й степени. Дальше только гипоксическая кома, которая может развиться стремительно.
Не раз Ирину вытягивали с того света, когда резко падал пульс и останавливалось сердце. Она пережила цитокиновый шторм и терапию сильнейшими препаратами – всё, кроме ИВЛ…
За это время она так привыкла дышать через аппарат, что категорически отказывалась его снимать, когда ее переводили в отделение. Боялась, что задохнется.
Уже после выписки, когда силы стали возвращаться и угроза жизни отступила, Ирина стала участником большого сообщества в одной из соцсетей, где познакомилась с товарищами по несчастью, переболевшими ковидом разной степени тяжести. Хватило сил на поддержку тех, кто отчаивался и не знал, что делать.
— Одну девочку из Днепра, лежащую в реанимации, спасала по телефону. Она написала на форуме: «Умираю, останавливается сердце, я в реанимации, мне 33 года». Рассказала ей, по какому протоколу меня лечили. Общаемся до сих пор.
Прошло уже больше года после болезни. Сегодня практически все страшные симптомы уже в прошлом, но перенесенный ковид полностью не отпускает, периодически напоминая о себе.
Но она не из тех, кто сдается. Просто нужно жить дальше и крепче держаться за самые надежные якоря — работу, любовь близких и друзей. Все это помогло ей выжить.
У Юлии Свинцовой из Казахстана диагностировали 100% поражение легких. Она заболела ковидом ровно год назад. На фоне невысокой температуры 37,2-37,5 беспокоило ощущение полного упадка сил. Потом температура поднялась до 38 градусов и уже не сбивалась никакими лекарствами.
Юлия Свинцова до болезни.
Потом заболевает сын, инвалид второй группы. Но у него тоже отрицательный тест, и мы думаем, что у нас ОРЗ. Тем более что обоняние я не теряла.
В реанимации ее подключили к аппарату высокопоточной оксигенации. Жизнь молодой женщины висела на прозрачном волоске. Трое суток Юля была словно в мороке, путая беспамятство с явью. В ее памяти всплывает одна картинка: как ни откроет глаза, у ее кровати день и ночь дежурят две санитарки. Поправляли простыни, чтобы не было пролежней, заставляли пить воду: «Юля, пей! Так надо!»
Ее брат звонил в больницу несколько раз в день, ему прямо говорили, что все, надо готовиться к худшему, никаких гарантий нет.
О том, что она перенесла стопроцентное поражение легких, Юлия узнала только из выписного эпикриза. Тогда ей сделалось по-настоящему страшно.
Юлия Свинцова во время болезни.
Брат должен был встретить ее после выписки. Он заблудился в лабиринте больничных корпусов, а она сидела на скамейке и задыхалась. Ноги не шли, сердце скакало.
— 16 декабря я выписалась из больницы, а 5 февраля уже вышла на работу. Знаете, кем я работаю? Дворником. А зима была снежная. Брат и сын помогали. Одна я бы не справилась. Через два месяца у меня начали выпадать волосы. Брат постриг меня наголо, и волосы стали отрастать.
Но ее организм еще не восстановился. Молодая, крепкая женщина, которая не жаловалась на здоровье, вынуждена ходить по врачам.
— Я понимаю, что лежать нельзя. Заставляю себя делать гимнастику, двигаться. Но прошел год, а я все еще не чувствую себя прежней. Суставы крутит, немеют руки, появились панические атаки, подводит память, упало зрение, рассеивается внимание, появилась метеозависимость. Остался дикий страх повторно заболеть ковидом. Если чувствую какое-то недомогание, готова МЧС вызвать!
Комментарии экспертов
Александр Старцев, главный врач ГБУЗ Тверской области «Областной клинический лечебно-реабилитационный центр».
Если он этот период преодолеет, начнется обратное развитие, и он сможет поправиться. На самом деле, таких пациентов, которые перенесли стопроцентное поражение легких, очень мало, и они, даже если потом все складывается благополучно, нуждаются в длительной медицинской реабилитации.
— Как быстро может наступить такая угрожающая картина? Вот у человека не очень высокая температура, ничего не болит, беспокоит только слабость, и вдруг тотальное поражение легких…
Александр Старцев. Автор фото: Татьяна Макеева.
— Когда врачам приходится подключать «тяжелую артиллерию», типа ИВЛ и ЭКМО?
— К ИВЛ прибегают, когда легкие у пациента поражены практически на 100 процентов, и дышать там нечем. Это выраженная дыхательная недостаточность, сатурация не повышается до нормальных показателей на фоне других методов: при применении аппарата Боброва, а затем высокопоточной подачи кислорода.
— Каковы шансы выжить у таких тяжелых пациентов?
— Не очень большие. Когда пациент получает лечение, процесс останавливается. Но бывают больные, которые до последнего находились дома и поступили с поражением 100 процентов. В таких ситуациях прогноз просто катастрофический, потому что времени, чтобы действие препаратов развернулось, просто нет.
— Можно ли восстановиться полностью после выхода из стационара?
— Это очень индивидуально. Кто-то восстановится полностью, а кто-то не вернется в исходное состояние, особенно если в анамнезе букет хронических заболеваний. Как правило, останется одышка при физических нагрузках, слабость. Возможно, хронические заболевания, которые были до ковида, начнут прогрессировать.
Я знаю примеры, когда люди, перенесшие стопроцентное поражение легких, возвращались к работе, но это не массовое явление, а единичные случаи.
Элина Аранович, терапевт, кардиолог, онколог.
— В случае с ковидом выписка из стационара не означает полного выздоровления. На что жалуются пациенты?
— Да, многие пациенты выписываются из стационара на кислороде, и порой достаточно нелегко отучить их от постоянного применения кислорода. Зачастую формируется даже психологическая зависимость, особенно у тех, кто ранее прошел через реанимационное отделение.
— Как скоро после выписки из стационара люди задумываются о реабилитации?
— В первые волны пандемии пациенты обращались спустя 1-2 недели после выписки, когда понимали, что сами не справляются. Как правило, сейчас обращаются родственники больных, которые ещё в процессе лечения в ковидном стационаре. И это идеальный вариант, потому что порой несколько дней пребывания дома могут оказаться фатальными.
— Прогноз очень непростая вещь в случае с последствиями коронавируса. Все очень индивидуально и зависит, как от особенностей течения болезни, так и от фонового состояния организма пациента. Также очень большую роль играет нормализация психологического состояния, настроя, так как активное участие пациента в собственной реабилитации бесценно!
— Есть ли люди с онкологическими заболеваниями, которые перенесли ковид в тяжелой форме, были реанимационными больными, но справились?
— Да, конечно, причем это совершенно не зависит от стадии болезни, вида опухоли и химиотерапии. Онкологическому пациенту желательно продолжать оставаться на связи со своим лечащим врачом-онкологом. Абсолютно, казалось бы, безнадёжные пациенты выкарабкиваются вопреки самым неутешительным прогнозам.
В коме и на ИВЛ: как лечат тяжелых пациентов с COVID-19
Руслан Давлетшин
Состояние здоровья музыканта Петра Мамонова оценивается как крайне тяжелое, но стабильное. Основатель «Звуков Му» уже 12 дней находится в состоянии искусственной комы на аппарате искусственной вентиляции легких, и медики пятый день не могут его из данного состояния вывести. О том, каковы у таких пациентов шансы выжить и восстановиться, «Вечерней Москве» рассказал врач-иммунолог, кандидат медицинских наук Николай Крючков.
По его словам, обычно люди с диагнозом «коронавирус» находятся на аппаратах ИВЛ две–три недели, и это нормальный срок. К сожалению, летальность высокая: в разных странах она колеблется от 30 до 60 процентов. И чем дольше пациент находится на аппарате искусственной вентиляции дыхательных путей, тем сложнее его выводить на самостоятельное дыхание.
— Дело в том, что в процессе присоединяется внутрибольничная инфекция в больших объемах, которая не всегда подавляется антибиотикотерапией. Именно это и является самым главным фактором того, почему при затяжной ИВЛ вывести человека (на самостоятельное дыхание — прим. «ВМ») сложно. При этом сам процесс вывода человека постепенный, — объяснил врач.
Пациента сначала переводят на неинвазивное ИВЛ, то есть убирают трубку и больной дышит через кислородную маску, добавил медик. Также используются различные дыхательные стимуляторы и сердечно-сосудистые препараты. Все это время специалисты следят за состоянием человека. Если гипоксия резко усиливается после отмены препаратов, искусственную вентиляцию легких восстанавливают.
— Очень важно, чтобы он мог самостоятельно дышать. Конечно, он уже находится в седации, его собственная дыхательная функция подавлена, потому, готовясь к этому, убирают еще и препараты, — добавил Крючков.
При этом нельзя сказать, что у пациента не остается шансов выжить, даже если он долго находится на аппаратах ИВЛ и его не выводят из комы, уточняет иммунолог. Да, в Москве примерная смертность таких пациентов составляет 50 процентов, но все индивидуально.
Сама кома вообще нужна для энергосбережения сил организма, столкнувшегося с опасной инфекцией, поэтому в нее искусственно и погружают. И как только убираются препараты, она проходит. Другое дело, что при выводе на самостоятельное дыхание вновь энергии требуется больше, крови может не хватать — в этом случае есть риск возникновения ишемии головного мозга, что приведет к необратимым последствиям, поясняет Крючков.
Если же у человека не было обширного поражения головного мозга, организм может восстановиться, отметил специалист. Еще несколько дней у Петра Мамонова на выход из комы точно есть. А вот на восстановление потребуется длительное время — в зависимости от постковидных последствий, резюмировал собеседник «ВМ».
В воскресенье, 11 июля, сообщалось, что Петр Мамонов находится в критическом состоянии. Известно, что у артиста легкие поражены на 85 процентов, отказывают почки и наблюдаются проблемы с сердцем. Врачи отказались делать какие-либо прогнозы. Более того, два года назад мужчина перенес инфаркт и две операции.
Несмотря на тяжелое состояние, артист, по словам его жены Ольги Мамоновой, делает самостоятельные вздохи и неосознанные движения. Она также опровергла все сообщения о смерти музыканта и попытках нажиться на беспомощном состоянии мужа.