сколько дней держится температура при тонзиллите у детей
Вирусная ангина у детей
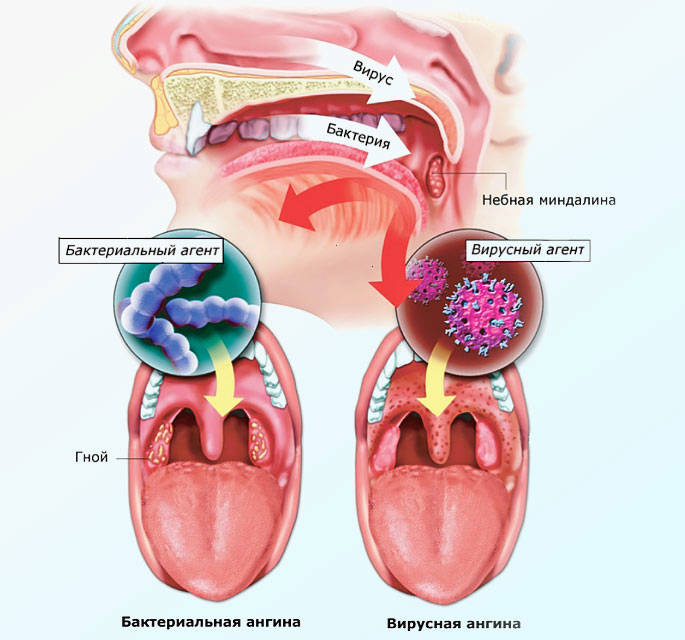
Ангина (острый тонзиллит) — это заболевание, при котором поражаются нёбные миндалины. Разновидностей болезни встречается много. В подавляющем большинстве случаев её возбудителем являются бактерии стафилококка и стрептококка. Но в оториноларингологии выделяют ещё один вид болезни, причиной развития которой выступает не бактерия, а вирус. Вирусная ангина у детей чаще всего вызывается вирусом герпеса. В группе риска дети дошкольного и младшего школьного возраста. Для грудничков это заболевание проходит тяжело и крайне опасно. Так же как и при бактериальном тонзиллите при вирусной форме болезни происходит воспаление нёбных миндалин (гланд), но симптомы и лечение вирусной ангины несколько отличаются от обычных проявлений тонзиллита. Так как проявляется заболевание? Давайте разбираться.
Причины и пути заражения
Само название заболевания уже даёт понять, что источником заражения выступают разнообразные вирусы. Это могут быть вирусы герпеса, гриппа, Коксаки, ECHO-вирусы, аденовирусы, энтеровирусы и другие. Поэтому условно заболевание подразделяют на аденовирусную, гриппозную и герпетическую.
Болезнь имеет высокую степень контагиозности: заразиться можно во время разговора, при чихании, через посуду, игрушки, продукты питания. Попавшие в организм вирусы попадают на поверхность гланд и там оседают. С момента заражения больной ещё в течение 30 дней является источником распространения инфекции. Вероятность развития заболевания повышают многие факторы:
Ангины, вызванные вирусами гриппа или аденовирусами случаются, как правило, в холодное время года, особенно в период вспышек эпидемий, когда защитные силы организма ослабевают. Герпетические ангины чаще встречаются в летний период. Чтобы вовремя понять, что мы имеем дело с вирусным тонзиллитом, необходимо уметь различать основные симптомы заболевания у ребенка.
Симптоматика
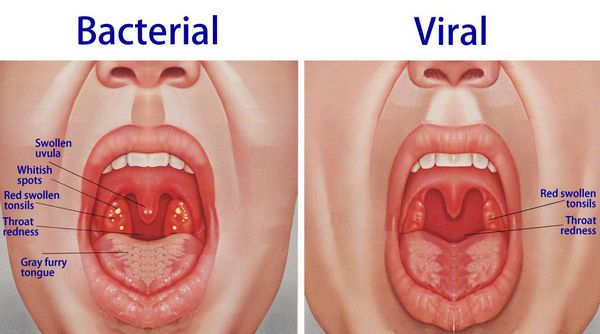
Развитие симптомов заболевания происходит от двух до четырнадцати суток. Главное отличие вирусной формы от болезни, вызванной бактериями— характерного гнойного налёта на нёбных миндалинах нет. Первые признаки, которые проявляются у больного, во многом схожи с развитием катаральной ангины:
Уже через пару дней добавляются симптомы, присущие ОРВИ: кашель, насморк, першение в горле, тошнота, диарея, появление на гландах маленьких папул (округлых выпячиваний).
Каждая из разновидностей вирусной ангины имеет свои особенности. Так при аденовирусной форме может проявляться конъюнктивит и боли в животе. Болезнь обычно проходит за две недели.
Гриппозная форма начинается остро с резкого повышения температуры и сопровождается сухим кашлем, сильной головной болью, болью в горле и насморком. Болезнь, как правило, проходит через семь-десять дней.
При герпетической форме на гландах образуются пузырьки с серой жидкостью. Через три-четыре дня они начинают лопаться.
До возраста 6 месяцев заболевание у грудничков встречается крайне редко, поскольку получаемые с молоком матери антитела защищают от инфекций. После до достижения ребёнком трёх лет количество этих антител снижается, заражение вирусами происходит всё чаще и чаще. Как только у малыша увеличивается количество собственных антител, он становится менее восприимчивым к вирусам, вспышки болезни случаются гораздо реже. После трёх лет частая заболеваемость вирусным тонзиллитом связана с переохлаждениями в холодное время года, слабой иммунной системой и постоянным заражением в дошкольных, школьных детских учреждениях и спортивных секциях.
Пик болезни приходится на первые пять дней, затем температура тела спадает. Именно в этот период больной наиболее заразен. Как только температура нормализовалась — значит с вирусом удалось справиться и опасности заражения для окружающих нет. Кашель и выделения из носа могут присутствовать до самого выздоровления, но наличие их — не показатель заразности.
Возможные осложнения
Как правило, вирусная форма тонзиллита, если лечить ангину грамотно и своевременно, не представляет опасности и проходит без осложнений.
ОРВИ могут осложняться присоединением бактериальной инфекции полости носа: характерный признак — зелёные выделения из носа. Прогноз при таком развитии благоприятный, просто длительность лечения увеличится на несколько дней.
Чаще других вирусов осложнения дают вирусы гриппа. Это могут быть пневмония, абсцесс лёгких, гепатит, заболевания сердечной мышцы, неврит. Аденовирусы могут спровоцировать синуситы и воспаление лёгких.
Частым следствием вирусного тонзиллита являются поражение ротовой полости и глотки грибком. Нередко развивается бактериальный тонзиллит. Возможны обострения хронических заболеваний.
Как лечить болезнь?
Лечение вирусной ангины у детей проводится в домашних условиях с соблюдением всех назначений врача. Герпетическая форма болезни и особо тяжёлые проявления гриппа требуют лечения в стационаре. Схема лечение тонзиллита включает в себя соблюдение постельного режима, щадящей диеты и приём лекарственных средств.
В первые три-четыре дня необходимо обеспечить больному постельный режим и покой. Рекомендуется изолировать его от остальных членов семьи, чтобы избежать их заражения. В период болезни нужно придерживаться диеты (питание кашами, пюре, супами, никакой твёрдой, острой и горячей пищи). Скорейшему выздоровлению также способствует обильное питьё. Не забывайте часто проветривать комнату, в которой находится ребёнок.
При этом заболевании запрещены компрессы и какие-то либо тепловые манипуляции, поскольку такие действия спровоцируют сильный отёк глотки и дальнейшее распространение вируса по организму.
Лечение медикаментами включает:
В комплексе подобные меры приводят к быстрому выздоровлению малыша без развития осложнений. Поэтому необходимо своевременно обратиться к врачу для назначения правильной схемы лечения. При появлении первых симптомов болезни, не тратьте драгоценное время на попытки вылечить малыша самостоятельно. Пожалуйста, звоните, записывайтесь на приём к врачам «Лор-Клиники Доктора Зайцева» — мы вам обязательно поможем!
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Температура при ангине — сколько дней держится у детей, взрослых и нужно ли сбивать
Ангина (тонзиллит) протекает с сильным воспалением миндалин, головной болью, общей слабостью и другой неприятной симптоматикой. Повышение температуры является одним из основных проявлений этого заболевания, которому подвержены дети и взрослые. Цифры на термометре могут достигать достаточно высоких показателей, составляющих 38–40 ºС. В определенных случаях температуру сбивать не нужно, однако в некоторых ситуациях требуется обязательное применение жаропонижающих средств.
Почему возникает жар при ангине?
Повышение температуры, также известное как лихорадка и гипертермия, является ответной реакцией организма на проникновение болезнетворных микробов. Преодолевая эпителиальный барьер миндалин, проникая вглубь тканей, патогены начинают вырабатывать токсические соединения. Одновременно развивается воспаление.
Защитные клетки иммунной системы отвечают на происходящее выработкой биологически активных веществ. Такие соединения активно воздействуют на центр терморегуляции, расположенный в головном мозге. В результате происходит возрастание температуры тела.
Если термометр показывает не более 37,5 градусов, это может указывать на протекание легкой степени патологии или отсутствие опасного гнойного процесса. В некоторых случаях температура при ангине не возникает. Ее отсутствие не всегда является хорошим признаком, поскольку может свидетельствовать о слишком слабом иммунитете или иммунодефицитных состояниях.
Сколько дней держится температура?
Температурная реакция определяется разновидностью ангины, степенью развития воспалительного процесса, выраженностью интоксикации, индивидуальными особенностями организма. Также это зависит от того, как быстро воспаленные парные органы избавляются инфекции и очищаются от продуктов воспаления. Если развивается первичное острое заболевание, а пациент получает правильно подобранное лечение, высокая температура сохраняется в течение 2–3 суток.
Показатели термометра зависят от вида патологии:
Если на фоне проводимой терапии жар сохраняется дольше трех суток, это указывает на недостаточную эффективность назначенного лечебного курса. Подобное состояние также может свидетельствовать о развитии осложнений.
В случае развития вторичного острого тонзиллита температура может присутствовать дольше. Продолжительность периода, сопровождающегося жаром, зависит от характера основной патологии. Если у больного протекает вторичная острая ангина, высокая t способна беспокоить в течение 3–6 суток.
Опасна ли высокая температура при ангине у детей и взрослых?
Гипертермия, или лихорадка, может быть двух видов:
Медицинские специалисты призывают не паниковать при появлении повышенной температуры тела. Такая реакция является полностью естественной, поскольку позволяет эффективно бороться с патогенными микроорганизмами. При развитии жара прекращается размножение бактерий, вирусов и грибков. В подобном состоянии вредные микробы лишаются своих негативных свойств и не выделяют токсинов, в результате чего болезнь постепенно отступает.
Клетки, относящиеся к естественной микрофлоре, обладают природной устойчивостью к воздействию высокой температуры. Именно поэтому при лихорадке уничтожаются только опасные агенты, являющиеся для человеческого организма чужеродными.
Температура, сохраняющаяся на протяжении длительного времени и переносящаяся тяжело, считается опасной. Достигая особо высоких показателей (более 40 градусов), она способна привести к патологическому спазму периферических сосудов, возникновению проблем с кровообращением. В подобном состоянии отсутствие адекватных мер чревато различными осложнениями — развитием болевых ощущений в области живота, перегрузкой сердечно-сосудистой системы, угнетением коры надпочечников, отеком легких.
В каких случаях жаропонижающие не нужны?
Восприимчивость организма к гипертермии всегда индивидуальна, поэтому каждый человек переносит повышение температуры по-разному. Некоторые пациенты жалуются на значительное ухудшение самочувствия даже при температуре, не достигающей 38 градусов. Другие практически не ощущают более высоких показателей термометра. Слегка повышенную температуру тела способны легко переносить дети дошкольного возраста, которые даже в таком состоянии остаются подвижными и энергичными.
Большинство взрослых пациентов с ангиной стараются принимать жаропонижающие средства даже при незначительной гипертермии. Аналогично поступают многие родители, обнаружившие небольшое повышение температуры тела у своего ребенка. Современные медики называют такой подход неправильным, так как посредством жара организм старается самостоятельно обезвредить проникших в него патогенов.
Если температура не достигает слишком высоких показателей, а пациент сохраняет удовлетворительное самочувствие, применять жаропонижающие препараты нецелесообразно. В подобной ситуации медикаменты нарушают естественный механизм борьбы с болезнетворными микробами. Последствием этого может оказаться более длительное и сложное протекание тонзиллита.
Когда требуется сбивать температуру?
Некоторые состояния требуют обязательного использования жаропонижающих средств:
При наличии перечисленных симптомов специальные медикаменты нужно использовать даже при показаниях термометра не более 38 °С.
Жаропонижающая терапия также требуется пациентам с тяжелыми сопутствующими заболеваниями сердечной, нервной, дыхательной систем. Прием препаратов от температуры, не достигающей 38 градусов, показан грудничкам младше 3-х месяцев, детям, склонным к развитию судорожного синдрома.
Средства от жара выпускаются в разнообразных формах. Взрослым и подросткам назначают медикаменты в форме таблеток или капсул. Детям младшего возраста показаны суспензии, не вызывающие сложностей с проглатыванием. В случае непереносимости оральных препаратов, раздражения желудка используются ректальные суппозитории. В условиях стационара применяются растворы для капельниц и уколов. При подборе жаропонижающих средств необходимо руководствоваться рекомендациями лечащего специалиста, учитывать возраст больного и индивидуальную переносимость действующего вещества.
Что такое острый тонзиллит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркушин Д. Е., онколога со стажем в 11 лет.
Определение болезни. Причины заболевания
Острый тонзиллит (Acute tonsillitis) — заболевание инфекционной природы с воздушно-капельным путем передачи, сопровождающееся выраженным синдромом общей интоксикации, местным проявлением которого служит воспаление одной или нескольких лимфатических фолликул глоточного кольца.
Острый тонзиллит вызывают бактериальные, вирусные и грибковые возбудители, а также бактериальные, вирусно-бактериальные, грибково-бактериальные ассоциации. Источником инфекции является больной или бактерионоситель.
Streptococcus pyogenes, Streptococcus группы A (GAS), является наиболее распространенной причиной бактериального фарингита у детей и взрослых. [1]
Прочие возбудители острого тонзиллита: [2]
Язвенно-некротическая тонзиллит вызывается спирохетой Плаута-Венсана в симбиозе с веретенообразной палочкой Венсана.
Симптомы острого тонзиллита
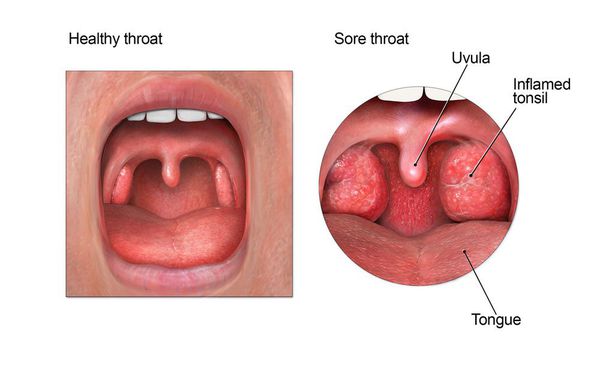
Данное заболевание развивается остро, в среднем за двое суток, с ярко выраженной интоксикацией (общее недомогание, озноб, высокая температура до 38-40 градусов, головная боль, мышечные и суставные боли). На фоне повышенной температуры появляется боль в горле, может отдавать при жевании и глотании в висок и ухо. Регионарные лимфоузлы реагируют увеличением и повышением чувствительности, болезненностью при пальпации.
Осмотр глотки позволяет выявить характерные для заболевания изменения.
При катаральной форме заболевания миндалины увеличены, гиперемированы, наблюдается отек и гиперемия мягкого нёба и нёбных дужек. Налета на поверхности миндалин при этом не выявляется. При фолликулярном тонзиллите воспалительный процесс запускается в мелких лимфаденоидных фолликулах, происходит их нагноение, а потом вскрытие. Осмотр глотки в разгар заболевания выявляет на поверхности миндалин нечётко оформленные желтовато-белые точки.
Лакунарный тонзиллит характеризуется появлением в устьях лакун налётов или экссудата, выступающего на поверхность и покрывающего миндалину в виде островков, трудно удаляемого и оставляющего после себя кровоточащую изъязвленную поверхность.
Следствием фолликулярного и лакунарного тонзиллита может быть фибринозная форма заболевания, когда поверхность миндалин сплошь покрывается налетом.
Если возбудитель проникает в паратонзиллярную клетчатку и формируется инфекция мягких тканей, это может привести к флегмонозному тонзиллиту. Данная форма заболевания сопровождается нарастанием интоксикации, усилением боли в горле, появлением асимметричного отека и увеличением шеи, затруднением в наклоне и поворотах головы, появлением характерного неприятного запаха изо рта. По межфасциальным пространствам шеи гнойный процесс может опуститься до уровня клетчатки средостения и вызвать развитие медиастинита.
Для тонзиллита вирусного происхождения (вирус Коксаки типа А) характерны герпетические высыпания на миндалинах, мягком нёбе и нёбных дужках.
При аденовирусном тонзиллите воспалительный процесс в ротоглотке помимо миндалин распространяется на поверхность нёба, задней стенки глотки.
Такая форма острого тонзиллита, как ангина Симановского–Венсана чаще поражает одну миндалину в виде некротических изъязвлений, которые покрыты серым налетом. Признаки интоксикации при этом выражены слабо.
Для острого тонзиллита при системных заболеваниях кровеносной системы характерен некроз слизистой оболочки миндалин, распространение которого может привести к разрушению не только самой миндалины, но и мягкого нёба и стенок глотки с последующим рубцеванием дефекта. Тяжелое общее состояние больного обычно обусловлено течением основного заболевания. [3]
У маленьких детей (особенно у мальчиков) острый тонзиллит, вызванный стрептококками группы А, помимо прочего, может проявляться в виде желудочно-кишечных симптомов (боль в животе, тошнота и рвота). [8]
Патогенез острого тонзиллита
Врожденные и адаптивные иммунные ответы организма являются основополагающими для защиты от стрептококкового фарингита. Иммунные реакции организма также способствуют тяжелым постстрептококковым иммунным заболеваниям. Однако до недавнего времени о них было мало известно.
Клеточные медиаторы врожденного иммунитета, используемые при защите организма от стрептококка группы А, включают эпителиальные клетки, нейтрофилы, макрофаги и дендритные клетки (ДК), которые выделяют ряд растворимых воспалительных медиаторов, таких как антимикробные пептиды (AMP), эйкозаноиды, включая PGE2 и лейкотриен B4 (LTB4), хемокины и провоспалительные цитокины. Ответы Th1 и Th17 играют значительную роль в адаптивном иммунитете в тканях миндалин человека. [9]
Классификация и стадии развития острого тонзиллита
Выделяют три типа заболевания:
Возникновение вторичных связано с общими острыми инфекционными заболеваниями (скарлатина, дифтерия и т. д) и системными заболеваниями кровеносной системы (агранулоцитоз, лейкоз).
Специфические тонзиллиты возникают на фоне специфической инфекции (язвенно-пленчатый тонзиллит — ангина Симановского — Плаута — Венсана, вызываемая находящимися в симбиозе веретенообразной палочкой Плаута — Венсана и спирохетой Венсана, герпетический тонзиллит, вызываемый вирусом Коксаки А).
Осложнения острого тонзиллита
Осложнения заболевания подразделяются на ранние и поздние.
Ранние осложнения возникают из-за распространения инфекции за пределы лимфоидной ткани и нарастания симптомов интоксикации (паратонзиллярный абсцесс, медиастинит, септические состояния, инфекционно-токсический шок, менингит и менингоэнцефалит).
В поздние сроки (через 2-4 недели) возможно развитие острой ревматической лихорадки и поражения почек в виде гломерулонефрита, реактивного артрита, провокация дебюта или обострение уже имеющихся системных аутоимунных заболеваний (красная волчанка, системный васкулит). [10]
Диагностика острого тонзиллита
Помимо общеклинического минимума, в который входят ОАК, ОАМ, ежегодное флюорографическое исследование, обязательным является:
Другие методы диагностики:
Хотя фарингит группы A Streptococcus (GAS) является наиболее распространенной причиной бактериального фарингита у детей и подростков, многие вирусные и бактериальные инфекции имитируют симптомы фарингита. Экстренные клиницисты должны признать симптоматику фарингита GAS и использовать соответствующие средства диагностики и лечения для эффективного лечения антибиотиками.
У людей с острым фарингитом проводится дифференциальная диагностика между фарингитом, вызванным гемолитическим стрептококком А, инфекционным мононуклеозом и другими причинами вирусного фарингита. [11]
Лечение острого тонзиллита
При наличии показаний к госпитализации пациенту выдается направление на госпитализацию в круглосуточный стационар инфекционной больницы. При лечении в амбулаторных условиях на следующий день участковому терапевту в поликлинику по месту прикрепления пациента передается заявка на активное посещение на дому.
Необходима изоляция пациента, частое проветривание помещения, влажная уборка, производится ультрафиолетовое облучение воздуха в помещении с пациентом. Пациенту выдается отдельный набор посуды, недопустимо пользоваться общими полотенцами, зубными щетками.
В период повышения температуры пациенту показан полупостельный режим, по мере стихания синдрома интоксикации и лихорадки — палатный (до 7-го дня нормальной температуры тела). Пациенту показано обильное теплое питье не менее 1,5-2,0 л жидкости в сутки. При терапии в условиях стационара показано введение физиологического раствора с аскорбиновой кислотой для уменьшения симптомов интоксикации. При повышении t тела выше 38 градусов необходимо ее снижение приемом 500 мг парацетомола, 200-400 мг ибупрофена или 500 мг парацетомола в сочетании с 200 мг ибупрофена (препараты ибуклин, брустан). При неэффективности оказанных мер возможно внутримышечное введение литической смеси (анальгин 50% 1 мл + димедрол 1% 1 мл), преднизолона в дозе 30-60 мг (1-2 мл).
Пациенту назначается полоскание горла растворами антисептиков. На фармацевтическом рынке существуют распространенные, доступные по стоимости и в то же время эффективные антисептики с широким спектром активности и низкой резистентностью микроорганизмов к ним. К таким препаратам относят хлоргексидин, мирамистин, Йокс.
Антибактериальное (бактерицидное) действие раствора Йокс реализуется за счет йода в его составе. Раствор разводится из расчета 5 мл (1 чайная ложка) на 100 мл воды. Ополаскивать горло не менее 4 раз в сутки. Перед нанесением спрея прополоскать горло обычной водой для удаления слизи. Наносить спрей не менее 4 раз в сутки.
Обязательным является назначение этиотропного препарата для борьбы с возбудителем тонзиллита. В амбулаторно-поликлинических условиях наиболее удобным является пероральное назначение препаратов, в стационаре рационально парентеральное введение. [4]
При подтверждении роли корнебактерии дифтерии в развитии заболевания основное значение имеет введение лошадиной противодифтерийной сыворотки. Перед введением основной терапевтической дозы двукратно проводится биологическая проба. На первом этапе вводят 0,1 мл разведённой сыворотки из ампулы, маркированной красным цветом, внутрикожно в сгибательную поверхность предплечье руки. При правильном введении на коже образуется небольшой, плотный на ощупь узелок. В предплечье второй руки вводят в/к 0,1 мл физиологического раствора в качестве контроля. Время наблюдения за пациентом составляет 20 минут. Проба считается отрицательной, если диаметр папулы или гиперемии в месте введения не более 10 мм. На втором этапе 0,1 мл неразведенной сыворотки, маркированной синим цветом, вводят подкожно в наружную поверхность плеча. При отсутствии неблагоприятной реакции через 30 минут внутримышечно вводится основная доза препарата.
Разовая доза сыворотки составляет:
При отсутствии терапевтического эффекта введение сыворотки можно повторить через 12-24 часа с использованием тех же доз. [5]
Из антибактериальных препаратов рекомендуется назначение макролидов — кларитромицина, мидекамицина или джозамицина:
Терапия гонококкового тонзиллита проводится в условиях кожно-венерологического диспансера. Назначается 0,5 мг цефтриаксона внутримышечно или 0,5 мг внутрь левофлоксацина однократно внутрь. В связи с высоким риском сопутствующей хламидийной инфекции совместно с цефалоспоринами назначают доксициклин, 600 мг. препарата назначается в 2 приема с интервалом 1 час (по 3 таблетки 100 мг 2 раза).
При общих вирусных инфекциях (инфекционный мононуклеоз, генерализованная герпетическая инфекция, тяжелое течение гриппа) развитие острого тонзиллита, как правило, связано с активацией условно патогенной флоры ротоглотки. Помимо противовирусной терапии назначаются антибиотики, как и в случае с обычным первичным бактериальным тонзиллитом.
Препаратами первой линии являются клавулированные пенициллины. Применение неклавулированного пенициллина для терапии инфекции верхних дыхательных путей не рекомендовано в связи с высокой резистентностью микрофлоры к данному антибактериальному препарату. [7]
Амоксициллина клавулонат принимается в дозировке 875+125 мг 3-4 раза в сутки внутрь не менее 7 дней.
Цефалоспорины 2-3 поколения и макролиды
Цефалоспорины II поколения:
Цефуроксим в таблетках по 250 мг назначается из расчета по 1 таблетке 2 раза в сутки внутрь;
Цефалоспорины III поколения:
В качестве препаратов резерва в большинстве случаев применяются фторхинолоны, карбапенемы и линкозамины. Антибиотики тетрациклинового ряда ушли из практики в связи с высокой устойчивостью флоры к ним и невозможностью применения у беременных и в педиатрической практике.
Для предупреждения развития кандидоза в индивидуальном порядке решается вопрос о назначении противогрибкового препарата.
Для терапии же грибкового тонзиллита назначение системных антимикотиков является обязательным. Она включает пероральное применение противогрибковых антибиотиков в течение 10–14 дней (леворин, нистатин, амфотерицин В, кетоконазол, флуконазол). Местно назначаются полоскания антисептиками и ингаляции с мирамистином.
При необходимости пациенту выдается листок нетрудоспособности или справка учащегося с освобождением от труда и посещения занятий соответственно. [6]
Ориентировочные сроки нетрудоспособности:
Средние сроки временной нетрудоспособности составляют 10-12 дней.
Критерии выздоровления:
Возможно предоставление записки от лечащего врача работодателю в произвольной форме о переводе на облегченный труд и освобождении от ночных смен на 2 недели при возможности. Студентам и школьникам предоставляется освобождение от занятий физкультурой на 2 недели. [6]
Прогноз. Профилактика
При своевременно начатой терапии прогноз благоприятный. При применении современных методов диагностики и качественных антибактериальных препаратов ранние и поздние осложнения заболевания встречаются спорадически (при позднем обращении и самолечении пациента).
Рекомендуется избегать переохлаждений и контакта с больными ОРЗ, вакцинация против гриппа и пневмонии, общеукрепляющие мероприятия. В качестве средства профилактики обострений фарингита и рецидивирующего тонзиллита оказались эффективными препараты бактериального происхождения, в частности, комплексы антигенов — лизатов, наиболее частых возбудителей воспалительных заболеваний верхних дыхательных путей, полости рта и глотки.
К таким препаратам относится ИРС-19 по 1 дозе препарата в каждый носовой ход 2 раза в день в течение 2 недель в периоды межсезонья и перед ожидаемыми вспышками эпидемий ОРЗ.
Имудон по 6 таблеток в день. Таблетки рассасывают (не разжевывая) каждые два часа. Курс терапии составляет 20 дней.
За реконвалесцентами устанавливают патронажное медицинское наблюдение в течение месяца. На первой и третьей неделе проводится исследование анализов крови и мочи, при необходимости — ЭКГ-исследование.
Все пациенты с хроническим тонзиллитом, которые перенесли более двух ангин за последние три года, подлежат обязательному диспансерному наблюдению по группе Д3 (2 раза в год).