сегодня весь день болит голова
Что делать, если постоянно болит голова?
Голова никогда не болит без причины, а причин этих может быть очень много. Рассказываем о самых важных и советуем, что делать, если постоянная головная боль не даёт нормально жить.
Все мы сталкиваемся с головной болью, хоть и не так часто. Но что делать, если голова болит постоянно, а не три раза в месяц? Причина может быть как в образе жизни, так и в ухудшении здоровья.
Как образ жизни влияет на головную боль
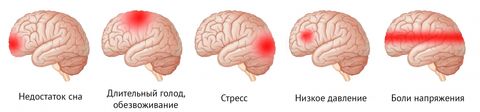
Если вы страдаете от регулярной головной боли, обратите внимание на свои привычки. Дискомфорт может наступить из-за усталости, голода, недосыпа, перенапряжения или стресса. Чтобы избавиться от боли, попробуйте хотя бы на пару недель изменить свой распорядок:
Постарайтесь избегать стрессовых ситуаций и негативных эмоций. Если головная боль не вызвана заболеваниями, то эти простые советы помогут вам её избежать.
Для снятия боли можно принять анальгетик (какое лекарство подходит именно вам, поможет выбрать врач), перекусить, прилечь поспать на полчаса, проветрить помещение и сделать массаж головы.
Когда идти к неврологу
Болезней, которые затрагивают нервные ткани и мозг, совсем немного. Головную боль могут вызывать:
Если причины головной боли не ясны, невролог направит вас на МРТ или КТ головного мозга — там быстро определят причину дискомфорта. А если с самим головным мозгом всё в порядке, грамотный невролог сможет найти источник боли и направить к врачу нужной специальности.
Сердце и позвоночник как причина боли
Часто голова болит из-за проблем с сердцем и сосудами. Обычно этому подвержены пожилые люди, но некоторые заболевания распространены и среди молодёжи:
Чтобы обнаружить проблемы с давлением нужно просто контролировать своё состояние. Не случайно на каждом приёме у терапевта вам обязательно измеряют давление. Не пугайтесь, если в какой-то день оно изменилось: это совершенно нормально. А вот заболевания сосудов можно увидеть только на МРТ головного мозга или магнитно-резонансной ангиографии. Вас направят на эти обследования, чтобы точно установить диагноз, если сразу его поставить не получилось.
Если у вас есть проблемы со спиной, то голова, скорее всего, болит именно из-за них. Любые искривления осанки, увеличения костной ткани на позвонках, грыжи и протрузии приводят к защемлению сосудов. А из-за этого в мозг не могут поступить кислород и питательные вещества, что вызывает боль, усталость и сонливость, Намного реже боль от позвоночника отдаёт в голову. Это случается при травмах, грыжах и искривлениях шейного и верхней части грудного отделов.
Проблемами позвоночника занимаются невролог и хирург-ортопед. На искривление спины врач обратит внимание в первую очередь ещё на простом визуальном осмотре. Для уточнения диагноза доктор может назначить рентген, МРТ или КТ повреждённого отдела позвоночника.
Головная боль после травм и болезней
Боль могут вызывать два вида травм: повреждения черепа и позвоночника. Причина дискомфорта у них разная:
В обоих случаях требуются незамедлительно обратиться к врачу. Для уточнения характера и масштаба травмы доктор может сделать рентген или МРТ, но только после того, как пройдёт острая фаза.
Болезни могут влиять на головную боль как прямо, так и опосредованно:
При этих состояниях нет смысла идти к неврологу с жалобами на головную боль. Лучше сказать о ней своему лечащему врачу, чтобы он проанализировал ситуацию, скорректировал лечение или направил вас на госпитализацию.
Возможны ли другие причины, из-за которых постоянно болит голова?
Возможны и даже очень вероятны! Головную боль могут вызвать:
Могут быть и куда более редкие заболевания, например, рассеянный склероз или заражение паразитами, которые приводят к разрушению мозговых тканей.
Доктор на первом приёме расспросит вас обо всём, что может иметь отношение к причине боли. Вероятно, направит вас к другому специалисту: эндокринологу, психотерапевту, аллергологу. В случае неправильно подобранного лекарства врач сможет прописать аналог без побочных эффектов. Для диагностики могут потребоваться:
Причин головной боли много, и быстро определить их может быть нелегко. Впрочем, способы диагностики очень похожи, и вам не придётся потратить много времени на обследования. И, даже если вылечить вас сможет пятый доктор, а не второй — избавление от постоянной головной боли стоит всего потраченного на это времени.
Головная боль
Для многих из нас головная боль — это не проблема, так как она легко проходит после приема обезболивающего препарата. И когда таблетка перестает помогать, мы не обращаемся к врачу, а переходим на более сильные лекарственные средства и даже инъекции.
К сожалению, последствия — это упущенное время. Время когда вы могли, но не захотели обнаружить проблему, о которой настойчиво сигнализирует ваш организм. Ведь головная боль не является самостоятельным заболеванием, она может быть симптомом серьезных болезней. Диагностировать и лечить их должен только врач.
Почему возникает головная боль
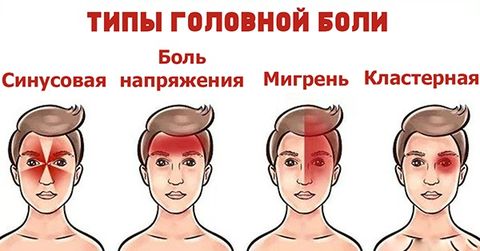
Как правило, болит не вся голова, а какая-то ее часть. Причины головной боли в зависимости от ее локализации:
Будьте внимательны, если голова болит регулярно, с определенной цикличностью. Это четкий и конкретный сигнал — у вас есть хронические заболевания, либо уровень стресса и напряженной работы очень высок.
Разная интенсивность головной боли
Головная боль в той или иной области может быть разной интенсивности: от резких и внезапных приступов, до длительных изматывающих. Это тоже ценная диагностическая информация.
По интенсивности боль в голове может быть:
Какие заболевания сопровождаются головной болью
Установить диагноз может только врач, после нескольких этапов обследования. Ведь при сходных симптомах причины возникновения головной боли различны. Вот перечень основных заболеваний, сопровождающихся болезненностью в области головы:
Какие обследования необходимо пройти
С жалобами на головную боль следует обратиться к терапевту. Вначале врач собирает анамнез — уточняет характер, локализацию, продолжительность головной боли. Вспомните, когда она возникла в первый раз и как часто повторяется. Для того, чтобы исключить дополнительные факторы, которые могут провоцировать приступы, вам необходимо пройти осмотр невролога, ЛОР-врача, окулиста и посетить стоматологический кабинет. Они смогут точно выявить причины и виды головной боли и назначить лечение.
Врач может порекомендовать вам такие обследования:
Лечение
Последствия головной боли могут быть очень серьезными. Чем чаще и сильнее будут становиться головные боли, тем ярче проявят себя их последствия — вплоть до спазма мышц и гипоксии мозга. А кроме того неминуемо начнет прогрессировать основное заболевание.
Лечение головной боли не ограничивается применением лекарственных препаратов — хотя прием противовоспалительных, обезболивающих и местных анальгезирующих средств это важная составная часть лечения. Например, очень облегчает состояние пациента курс медикаментозных блокад.
Хорошим подспорьем в лечении головной боли будут:
Как предупредить появление головной боли
Лучшая профилактика головных болей — здоровый образ жизни и умение избегать стрессов.
Главные условия для этого:
Причины головной боли
Головная боль: причины
Каждый человек, так или иначе, в течение жизни сталкивался с проявлениями головной боли. Неприятные ощущения не являются болезнью сами по себе, однако позволяют диагностировать целый ряд других заболеваний. Болеть голова может по-разному. Классифицировать можно по типу ощущений – давящая, пульсирующая, резкая. Также различают боли по причине возникновения – самостоятельное это заболевание или симптом.
Первичная головная боль – это самостоятельное заболевания. Неприятные ощущения главный и часто единственный симптом. Такие случаи составляют примерно 90% всех обращений к терапевту. К этой категории относится:
Симптоматические (вторичные) боли – это проявление патологий и заболеваний мозга и других структур, которые находятся в данной области. К вторичным относят и медикаментозно-индуцированная головная боль (МИГБ), которая обычно развивается, если пациент уже переносил мигрени.
Состоянию мигрени больше подвержены женины. Интенсивнее всего проявляется в 35-45 лет. Диагностируется как интенсивный приступ, который происходит 2-4 раза в месяц.
Мигрень – это боль пульсирующего характера, очаг находится на одной стороне лица, в области лба, у виска и вокруг глаз. Вначале приступа неприятные ощущения появляются в затылке и «переползают» вперед. При движении неприятные ощущения становятся сильнее. Известный симптом мигрени – фотофобия, а также резкая реакция на звук. Болезнь часто сопровождается тошнотой, а у молодых людей – сонливостью.
Причиной мигрени обычно является стресс. В эту категорию также относят недосыпание и наоборот, избыточный сон, голод. У женщин спровоцировать приступ может начало менструации.
Не менее регулярно к терапевту обращаются с головной болью напряжения. ГБН разделяют на эпизодическую и хроническую. Для обеих типов характерна одинаковая клиническая картина, отличаются только длительностью и периодичностью приступов.
При ГБН ощущения давящие, не пульсирующие, можно описать как «обруч», сдавливающий голову. Носит двусторонний характер, может распространяться на затылок, шею и трапецию. В отличие от мигрени менее интенсивная, редко сопровождается дополнительными симптомами, хотя некоторые пациенты отмечают легкую тошноту или головокружение.
Причиной ГБН обычно является нервное напряжение, переутомление или спазм мышц шеи и плеч. Обычно начинается во второй половине дня после трудной работы. Однако пациент сохраняет работоспособность.
Чаще всего ГБН провоцирует длительное вынужденное удержание мышц головы и шеи в одном положении, например, при работе за компьютером или вождении автомобиля. Дискомфорт также возникает при волнении и отрицательных эмоциях.
Кластерная боль сочетает в себе черты первичной головной боли и невралгии. Это одностороння сильная боль, очаг которой находится в области глаза, в надбровной или височной области. Все приступы обычно возникают водном и том же месте. От сильной боли глаз слезоточит, отекает веко, отмечается заложенность носа и потливость.
Для кластерной боли характерна сезонность обострения и чередования приступов и периода ремиссии. Точная причина заболевания не установлена, однако врачи связывают боль с работой гипоталамуса. Его ритмическая активация приводит к расширению сосудов твердой мозговой оболочки, выделению болевых нейропептидов. Что и создает спазм, аналогичный приступу мигрени.
Единственный способ избавиться от проблемы – как можно раньше, после первых признаков обострения, начать курс препаратов и точно соблюдать рекомендации врача. Если у пациента приступ можно предсказать, то лечение начинают заранее.
Симптоматические головные боли
Выделяют немало проблем, симптомом которых является головная боль. Так при остеохондрозе болит в области затылка, а боль и давление в висках – один из симптомов перепадов артериального давления.
Боль в висках может быть вызвана инфекцией, при этом появляется общее чувство недомогания. О воспалительных процессах говорит головная боль, сосредоточенная в лобной доле. Такими ощущениями сопровождаются пневмонии, менингиты, а так же серьезнее инфекционные заболевания. При этом наблюдается повышение температуры, ломота в теле.
Причиной регулярных болей, может быть травма головы, ощущения зависят от места и характера повреждения. Такая боль нередко усиливается на перемену погоды.
Вся голова, без точечного очага болит при аллергии. Так как болезнь сопровождается насморком и отечностью, что создает избыточное давления в голове. Ощущения общего типа проявляются при злоупотреблении кофеином. Когда перерыв в употреблении напитка провоцирует дискомфорт по всему лицу и голове.
Щеки, зона вокруг глаз и лоб болит при синусите. Если такое явление носит регулярный характер, нужно проверить, не искривлена ли носовая перегородка.
Стресс – распространенная причина головных болей. В области лба чувствуются пульсации при переизбытке эмоций, тревоге или сильном переутомлении.
Неправильный прикус также может спровоцировать болезненные ощущения в нижней части лица. Неправильное положение челюсти создает избыточное усилие. При этом можно услышать характерные щелчки в висках.
Причины головной боли разнообразны. Даже, когда неприятные ощущения не являются симптомом серьезных проблем со здоровьем, без должного лечения болезнь легко переходит в хроническую форму. Ухудшить состояние может и самолечение. Так при мигрени неконтролируемый прием обезболивающих препаратов может спровоцировать хронические приступы.
Поэтому диагностикой и подбором курса медикаментов должен заниматься опытный врач. В нашей клинике вы можете пройти диагностик и получить развернутую консультацию по поводу Вашей проблемы.
После прохождения обследования терапевт подберет оптимальный курс лечения, после которого боль не будет влиять на эмоциональное состояние и работоспособность. Даже при хронической проблеме качество жизни снова выйдет на должный уровень.
Отчего болит голова: врач-невролог — о причинах головной боли и способах от нее избавиться
«У меня болит голова» — эту фразу когда‑нибудь произносил каждый из нас. Для одних это просто временный дискомфорт, а другие мучаются на протяжении всей жизни. Отчего возникает головная боль, о каких заболеваниях она сигнализирует и нужно ли с ней бороться — «Амурская правда» выясняла у врача-невролога высшей квалификационной категории Белогорского военного госпиталя Светланы Райфшнайдер.

Фото: pixabay.com
Первичная боль
— С жалобой на головную боль ко мне приходит примерно треть пациентов, то есть эта проблема беспокоит достаточно много людей, — говорит Светлана Андреевна. — Не случайно в последнее время развитие получило такое узкое направление в неврологии как цефалгология. «Цефал» в переводе с латинского — это головной мозг, «альгос» — боль, «логос» — наука, то есть наука о головной боли. У нас в области цефалгология, к сожалению, не развита, но в центральных регионах и на Западе существуют большие цефалгологические центры, которые занимаются изучением причин и методов лечения головной боли.
По словам врача, без причин головная боль никогда не возникает. А разделяется она на две большие группы: первичную и вторичную. Первичная головная боль — это когда голова болит из‑за причин, которые находятся в самой голове. Их всего три: головная боль напряжения, мигрень и кластерная (пучковая) головная боль.
Головная боль напряжения встречается наиболее часто и связана с напряжением мышц головы и шеи, когда голова долгое время находится в одном положении (причиной этого может быть сидячая работа или хобби), а также длительной зрительной нагрузкой или стрессовой ситуацией. У человека возникает ощущение, как будто голова зажата в тиски.
Сегодня головные боли «помолодели», все чаще жалуются на них учащиеся начальной школы. Дети довольно много времени проводят за телефонами, планшетами, компьютерами и получают большую нагрузку на зрение и позвоночник. В некоторых случаях снять головную боль помогают правильно подобранные очки и занятия лечебной физкультурой.
Для мигрени характерна односторонняя головная боль с довольно четкой периодичностью. Ее сопровождают «попутчики» — тошнота, доходящая до рвоты, непереносимость света и звуков. У некоторых мигрень начинается с «ауры» — расстройства зрения, вкуса, обоняния, головокружения, чувства дурноты. Приступы могут длиться до нескольких дней, и люди могут страдать ими до 60 лет, а женщины — до начала климакса. Недуг имеет наследственную предрасположенность.
— Выраженность мигренозных болей разная: иногда люди вынуждены брать больничный лист, а при частых и тяжелых формах даже получают инвалидность, — замечает врач. — Сейчас появились новые препараты для лечения мигрени — моноклональные антитела. Это особые молекулы нашей иммунной системы, они блокируют специальный белок CGRP (один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени) или его рецептор. Но, к сожалению, эти препараты в нашей стране появились только с 2020 года и стоят дорого — около 17 тысяч рублей. В амурских аптеках их пока нет в продаже.
И вторичная
Симптоматические, или вторичные головные боли — признаки болезненного состояния какого‑либо органа нашего тела. Головная боль является основным или даже единственным симптомом при более чем 40 различных заболеваниях. Например, она может быть вызвана нарушениями работы сосудов головного мозга и всего организма (самые распространенные — гипертоническая болезнь и церебральный атеросклероз), заболеваниями шейного отдела позвоночника (при остеохондрозе), нарушениями обмена веществ (сахарный диабет, тиреотоксикоз), лор-заболеваниями, чрезмерным употреблением спиртных напитков или кофе, некоторыми психическими заболеваниями.
Очень часто головная боль является признаком депрессии. Такую головную боль ни невролог, ни цефалголог не в состоянии вылечить самостоятельно — требуется консультация врача-психотерапевта или психиатра. Боль могут спровоцировать хронические стрессы — нелюбимая работа, неурядицы в семье, безденежье. Также головная боль может быть связана с чрезмерной чувствительностью и мнительностью — люди занимаются самокопанием, выискивают причины, ходят от одного специалиста к другому. Боль не проходит, пока они не начинают пить антидепрессанты. Кстати, родовые травмы во взрослой жизни тоже могут вызывать головную боль.
От чего зависит интенсивность боли
Решающее значение здесь имеют особенности физиологии человека: какой у него темперамент, болевой порог, эндокринная система. Немаловажен и возраст. Более стойкая головная боль бывает у людей 20—35 лет.
«Боль могут спровоцировать хронические стрессы: нелюбимая работа, неурядицы в семье, безденежье», — говорит Светлана Райфшнайдер.
У головной боли несколько характеристик. Важна ее интенсивность (она рассчитывается по 10‑балльной шкале) и частота. Если головная боль беспокоит человека два раза в неделю, то она считается частой. Чаще всего неврологи встречаются с хронической головной болью, когда люди мучаются постоянно и им мало что помогает. К хронической боли относится лекарственно-зависимая, или абузусная. Она обусловлена неконтролируемым и нецелесообразным приемом обезболивающих препаратов — анальгетиков и нестероидов. Для чувствительных людей немаловажную роль играют метеофакторы: ветер, понижение атмосферного давления, которые оказывают влияние на тонус сосудов и внутричерепное давление.
«Красные флаги» болезни

— Вне зависимости от того, первичная или вторичная у вас головная боль, желательно обратиться к врачу-неврологу. Есть «красные флаги» головной боли — признаки серьезных патологий, к которым надо отнестись серьезно, и в максимально короткий срок обратиться в медицинское учреждение. В первую очередь — это остро возникшая, сильная (громоподобная) головная боль. Второй «красный флаг» — это впервые возникшая головная боль. Третий — выраженная и непрерывно усиливающаяся головная боль. Четвертый — головная боль, которая усиливается в положении лежа. Она может быть проявлением повышения внутричерепного давления при таких опасных состояниях как инсульт, опухоль головного мозга и декомпенсированная гидроцефалия. Головная боль, сопровождающаяся повышением температуры, рвотой, запрокидыванием головы, может быть признаком менингита. При подозрении на такую патологию следует вызвать скорую помощь. Ведь боль — это сторожевой пес организма, и пренебрегать ее сигналами нельзя.
О каких заболеваниях говорит головная боль
Головная боль — это боль от бровей и до затылка. Она может быть сверлящей, рвущей, давящей, ударяющей, наступать приступами или продолжаться постоянно. Постоянные боли часто бывают последствием перенесенных ранее травм головы. Если боль меняется с вашим настроением, а в темени или затылке возникает ощущение жара, жжения или леденящего холода в виде обруча, венца, шляпы, груза на голове, то это говорит о психогенных болях. Такие боли возникают, например, при неврозах.
При пульсирующей боли у человека появляется ощущение, что кровь стучит в висках в такт биению его сердца. Подобные симптомы в различных вариациях отмечают при мигрени.
Боль, распространяющаяся от шеи по всей голове — иногда стреляющая, отдающая в руку, — скорее всего, вызвана патологией шейного отдела позвоночника (остеохондроз, нарушение осанки). Зачастую такая головная боль может сопровождаться головокружением, неустойчивостью при ходьбе, шумом или заложенностью в ушах, иногда снижением слуха.
Голова может болеть в результате отравления организма, к примеру, алкоголем или его суррогатами (похмельный синдром), парами бензина, лакокрасочных материалов.
Как без врача избавиться от головной боли
Что касается помощи при головной боли, то в простых случаях вполне можно обойтись без горсти лекарств. Вам помогут массаж, лечебная физкультура, физиотерапия, закаливание, рациональная психокоррекция (гипноз, аутотренинг). Помогают специальные ортопедические приспособления — подушка, матрас, бандажи на шейный отдел позвоночника. Наряду с этим важен и здоровый образ жизни, который подразумевает не только отказ от алкоголя и табака, но и производственную гимнастику, рациональный режим труда и отдыха, адекватные психоэмоциональные и физические нагрузки, а также своевременное лечение сопутствующих патологий.
Постковидная головная боль
Сегодня участились случаи обращения людей, перенесших новую коронавирусную инфекцию, с жалобами на участившуюся головную боль. Она отмечается в рамках постковидного синдрома, который развивается в течение трех месяцев после перенесенной болезни. Головная боль сопровождается головокружением, нарушением сна, снижением памяти, обоняния, тревожно-депрессивными расстройствами и лечится неврологом с учетом индивидуальных особенностей человека.
Лечение головной боли напряжения и мигрени
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу. К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу.
К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной боли напряжения [1, 6].
Диагностические критерии эпизодической головной боли напряжения следующие.
1. Как минимум 10 эпизодов головной боли в анамнезе, отвечающих пунктам 2–4. Число дней, в которые возникала подобная головная боль — менее 15 в месяц (менее 180 в год).
2. Длительность головной боли от 30 мин до 7 дней.
3. Наличие как минимум 2 из нижеперечисленных характеристик:
4. Наличие перечисленных ниже симптомов:
5. Наличие как минимум одного из перечисленных ниже факторов:
Эпизодическая головная боль напряжения встречается у людей всех возрастов независимо от пола.
Чаще всего эпизодическая головная боль провоцируется усталостью, длительным эмоциональным напряжением, стрессом. Механизм ее возникновения связан с длительным напряжением мышц головы.
Боль отличается постоянством и монотонностью, сдавливающим или стягивающим характером. Локализуется в затылочно-шейной области, часто становится диффузной.
Эпизодическая головная боль напряжения проходит после однократного или повторного приема ацетилсалициловой кислоты (АСК) — АСК «Йорк», анопирина, аспирина, упсарина упса, ацифеина (для детей старше 2 лет разовая доза составляет 10–15 мг/кг, кратность приема — до 5 раз в сутки; для взрослых разовая доза варьирует от 150 мг до 2 г, суточная — от 150 мг до 8 г, кратность применения — 2–6 раз в сутки) или ацетаминофена: панадола, парацетамола, проходола, цефекона, далерона, эффералгана (разовые дозы для детей 1–5 лет — 120–240 мг, 6–12 лет — 240–480 мг, взрослым и подросткам с массой тела более 60 кг — 500 г, кратность назначения препарата — 4 раза в сутки), а также после полноценного отдыха и релаксации.
Хроническая головная боль напряжения аналогична эпизодической головной боли, однако средняя частота эпизодов головной боли значительно выше: более 15 дней в месяц (или более 180 дней в год) при длительности заболевания не менее 6 мес.
Хроническая головная боль напряжения возникает на фоне продолжительного стресса и не проходит до тех пор, пока не будет устранена вызвавшая ее причина.
Пациенты с хронической головной болью испытывают тревогу и подавленность. Головная боль всегда двусторонняя и диффузная, но наиболее болезненная зона может мигрировать в течение дня. В основном головная боль тупая, средней степени выраженности, возникает в момент пробуждения и может длиться в течение всего дня, но не усиливается при физической нагрузке. Большинство пациентов описывают головную боль как ежедневную, непрекращающуюся в течение длительного времени с короткими интервалами ремиссий. Очаговая неврологическая симптоматика при этом заболевании не выявляется. Рвота, тошнота, фото- и фонофобия и транзиторные неврологические нарушения не характерны.
Диагноз хронической головной боли напряжения следует рассматривать в качестве диагноза исключения. В первую очередь данное заболевание стоит дифференцировать с мигренью и состоянием, вызванным отменой анальгетиков. Оба заболевания могут сосуществовать с хронической головной болью напряжения. С помощью нейрорадиологических методов исследования следует исключить такую возможную причину повышения внутричерепного давления, как опухоль мозга.
Хроническая головная боль плохо поддается лечению. Большинство пациентов еще до обращения к врачу начинают принимать большое количество обезболивающих препаратов, и поэтому сопутствующим состоянием часто является головная боль вследствие отмены анальгетиков. Использование лекарственных средств, уменьшающих мышечное напряжение, и более сильных анальгетиков не всегда приносит успех, но может привести к осложнениям со стороны желудочно-кишечного тракта. Наиболее эффективным препаратом является амитриптилин в дозе 10–25 мг 1–3 раза в сутки. При его неэффективности целесообразен курс психотерапии.
Мигрень [G43] — это хроническое состояние с непредсказуемыми, остро возникающими приступами головной боли.
Слово «мигрень» имеет французское происхождение («migraine»), а во французский язык оно пришло из греческого. Термин «гемикрания» впервые был предложен Галеном. Первая клиническая характеристика мигрени («гетерокрании») относится ко II в. нашей эры и принадлежит Areteus из Cappadocia. Однако уже в папирусах древних египтян были обнаружены описание типичной мигренозной атаки и рецепты лекарственных средств, применяемых для устранения головной боли.
По данным разных авторов, распространенность мигрени колеблется от 4 до 20% случаев в общей популяции. Мигренью страдают 6–8% мужчин и 15–18% женщин. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Принято считать, что каждый восьмой взрослый страдает от мигрени. По данным мировой статистики, 75–80% людей хотя бы один раз в жизни испытали приступ мигрени [1, 2, 10, 19].
Мигрень — заболевание лиц молодого возраста, первый приступ отмечается до 40-летнего возраста, а пик заболеваемости приходится на 12–38 лет. До 12 лет мигрень чаще встречается у мальчиков, после пубертата — у лиц женского пола. У женщин приступы мигрени регистрируются в 2–3 раза чаще, чем у мужчин [14].
Немаловажную роль в развитии мигрени играет наследственная предрасположенность. У 50–60% больных родители страдали мигренью. У детей заболевание встречается в 60–90% случаев, если приступы мигрени отмечались у обоих родителей. В 2/3 случаев заболевание передается по линии матери, в 1/3 случаев — по линии отца [17, 23].
Патогенез мигрени чрезвычайно сложен, многие его механизмы до конца не изучены [4, 16, 20, 21, 22, 24]. Для возникновения приступа мигрени необходимо взаимодействие множества факторов: нейрональных, сосудистых, биохимических. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении приступа мигрени.
С 1988 г. применяют классификацию и критерии диагностики мигрени, предложенные Международным обществом по изучению головной боли [15, 18]. Таким образом, в настоящий момент выделяют:
80% всех случаев мигрени приходятся на мигрень без ауры. Диагностическими критериями этой формы мигрени являются следующие.
1. Не менее 5 приступов, соответствующих перечисленным в пунктах 2–5 критериям.
2. Длительность головной боли от 4 до 72 ч (без терапии или при неэффективной терапии).
3. Головная боль соответствует не менее чем 2 из нижеперечисленных характеристик:
4. Головная боль сочетается с одним из нижеперечисленных симптомов:
5. Как минимум один фактор из нижеперечисленных:
Мигрень с аурой встречается значительно реже (20% случаев). Диагностические критерии мигрени с аурой идентичны мигрени без ауры, но в первом случае добавляются дополнительные критерии, характеризующие ауру.
В зависимости от характера фокальных неврологических симптомов, возникающих во время ауры, выделяют несколько форм мигрени: наиболее часто встречающуюся — офтальмическую (ранее «классическую») и редкие (2% случаев мигрени с аурой) — гемиплегическую, базилярную, офтальмоплегическую и ретинальную.
Факторы, провоцирующие возникновение приступа мигрени, многообразны: психотравмирующая ситуация, страх, положительные или отрицательные эмоции, шум, яркий мерцающий свет, переутомление, недосыпание или избыточный сон, голод, употребление в пищу шоколада, какао, кофе, орехов, сыра, красного вина, пребывание в душном помещении, резкие запахи, определенные климатические и метеорологические условия, применение препаратов, активно влияющих на состояние сосудов (нитроглицерин, гистамин и др.), менструальный цикл [24].
Клинические проявления мигрени подразделяются на 4 фазы, большинство из которых незаметно переходят одна в другую на протяжении всей атаки. Продромальную фазу испытывают 50% больных. Симптомы ее возникают скрытно и развиваются медленно на протяжении 24 ч. Клиническая картина включает в себя изменения эмоционального состояния (обостренное или сниженное восприятие, раздражительность), снижение работоспособности, тягу к конкретной пище (особенно сладкой), чрезмерную зевоту. Часто эти симптомы удается выявить только при целенаправленном опросе пациента.
Зрительные симптомы являются наиболее часто описываемыми нарушениями мигренозного приступа с аурой.
В типичных случаях пациент видит вспышки света (фотопсии), мерцающие зигзагообразные линии. Сенсорные симптомы могут возникать в виде покалывания и онемения в руках, дисфазии и других речевых расстройств, которые вызывают сильный стресс у больного. Эти симптомы длятся не менее 4 и не более 60 мин и фаза головной боли возникает не позже, чем через 60 мин после ауры. Головная боль пульсирующего характера, чаще локализуется в одной половине головы, но может быть и двусторонней, усиливается при движении и физическом напряжении, сопровождается тошнотой и рвотой, свето- и шумобоязнью. Является наиболее стойким симптомом мигрени и длится от 4 до 72 ч. В постдромальной фазе, длительностью до 24 ч, после стихания головной боли, больные испытывают сонливость, вялость, разбитость, боль в мышцах. У некоторых пациентов возникают эмоциональная активация, эйфория.
К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Мигренозный статус — это серия тяжелых, следующих друг за другом приступов, сопровождающихся многократной рвотой, со светлыми промежутками, длящимися не более 4 ч, или 1 тяжелый и продолжительный приступ, продолжающийся более 72 ч, несмотря на проводимую терапию. Риск возникновения инсульта у пациентов, страдающих мигренью без ауры, не отличается от такового в популяции. При мигрени с аурой мозговой инсульт возникает в 10 раз чаще, чем в популяции. При мигренозном инсульте один или более симптомов ауры не исчезают полностью через 7 дней, а нейрорадиологические методы исследования выявляют картину ишемического инсульта.
В межприступном периоде в неврологическом статусе больных мигренью, как правило, отклонений не наблюдается. В 14–16% случаев, по данным О. А. Колосовой (2000), имеют место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т. п.), у 11–20% больных в соматическом статусе выявляется патология желудочно-кишечного тракта.
Данные дополнительных методов исследований не информативны. С помощью исследования, проведенного нейрорадиологическими методами в межприступный период, патологических изменений обнаружить не удается. Лишь при частых и тяжелых приступах мигрени в веществе головного мозга выявляют участки пониженной плотности, расширение желудочков мозга и субарахноидальных пространств [3, 11].
При анализе характера приступа мигрени и критериев его диагноза необходимо обращать внимание на такие симптомы, как:
Данные симптомы требуют детального неврологического обследования и проведения нейрорадиологических методов исследования (КТ, МРТ) для исключения текущего органического процесса.
Дифференциальный диагноз мигрени проводят: с головной болью при органическом поражении мозга (опухоль, травма, нейроинфекция); головной болью при синуситах; головной болью при артериальной гипертензии; головной болью напряжения и пучковой (кластерной) головной болью; эпилепсией; абузусной головной болью.
Методы лечения мигрени подразделяется на превентивную терапию и терапию острого болевого приступа. Превентивная терапия направлена на снижение частоты, длительности и тяжести приступов и применяется у больных в следующих случаях:
При проведении профилактического курса препараты рекомендуется принимать ежедневно, а лечение считается успешным, если частота, длительность и интенсивность приступов снижаются на 50% или более. Если в течение нескольких месяцев (обыкновенно 6 или более) приступы мигрени хорошо контролируются или не беспокоят пациента, дозы препаратов постепенно сокращаются и решается вопрос о целесообразности их дальнейшего применения.
При выборе лекарственных препаратов опираются на патогенез мигрени, а также учитывают наличие сопутствующих заболеваний у пациента и побочных действий лекарственных средств. Препараты следует назначать в минимальных дозировках, постепенно увеличивая их до максимально рекомендуемых, либо до появления побочных реакций или достижения терапевтического эффекта. Курс профилактической терапии может длиться от 2 до 6 мес.
Наиболее широко используемыми лекарственными средствами являются:
Для профилактической терапии используются как лекарственные, так и немедикаментозные методы лечения. Например, диета с ограничением продуктов, содержащих тирамин (красное вино, шоколад, сыр, орехи, цитрусовые и др.); лечебная гимнастика с акцентом на шейный отдел позвоночника; массаж воротниковой зоны; водные процедуры; иглорефлексотерапия; биологическая обратная связь, психотерапия.
Для купирования приступов мигрени используют 3 группы препаратов [4, 8, 12, 19]. Оценивается эффективность препарата, согласно международным стандартам, по следующим критериям:
Первая группа. При легких и средних по интенсивности приступах могут быть эффективны парацетамол, ацетилсалициловая кислота и ее производные, а также комбинированные препараты: седальгин, пенталгин, спазмовералгин и др. Действие препаратов этой группы направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению ацетилсалициловой кислоты: наличие заболеваний желудочно-кишечного тракта, склонность к кровотечениям, повышенная чувствительность к салицилатам, аллергия, а также о возможности развития абузусной головной боли при длительном и бесконтрольном применении этих средств.
Вторая группа. Препараты дигидроэрготамина (редергин, дигидроэрготамин, дигидергот) обладают мощным сосудосуживающим действием, благодаря влиянию на серотониновые рецепторы, локализованные в сосудистой стенке, предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку. Дигидроэрготамин является неселективным агонистом серотонина и обладает также допаминергическим и адренергическим действием. При передозировке или повышенной чувствительности к эрготаминовым препаратам возможны загрудинная боль, боли и парестезии в конечностях, рвота, понос (явления эрготизма). Наименьшими побочными действиями обладает назальный спрей дигидроэрготамина. Достоинством данного препарата является удобство применения, быстрота действия и высокая эффективность (75% приступов купируются в течение 20–45 мин) [7].
Третья группа. Селективные агонисты серотонина (имигран, нарамиг, зомиг). Обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, блокируют выделение субстанции Р из окончаний тройничного нерва и предотвращают нейрогенное воспаление. Побочными явлениями агонистов серотониновых рецепторов являются: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Противопоказаны при сопутствующей патологии сердечно-сосудистой системы и диабете [9].
Существенным для проведения эффективной терапии селективными агонистами серотонина является соблюдение следующих правил [4]:
Имигран (суматриптан) применяется в таблетированной (50, 100 мг), инъекционной форме по 6 мг для подкожного введения и в виде назального спрея. Эффективность имиграна при любой форме применения равна 70–80%. Работоспособность пациентов восстанавливается, как правило, через 1–2 ч при подкожном и через 3–4 ч при пероральном применении, причем независимо от дозы [4, 5].
Нарамиг (наратриптан) — таблетки по 2,5 мг. Поскольку у наратриптана период полувыведения равен 5 ч, препарат может быть эффективен при купировании продолжительных мигренозных атак. «Возврат головной боли» в ближайшие 24 ч отмечается в меньшем проценте случаев, чем при приеме имиграна [6, 13].
Зомиг (золмитриптан) — таблетки по 2,5 мг. Эффект наступает через 20–30 мин. Преимуществами золмитриптана по сравнению с другими триптанами являются: более высокая клиническая эффективность при пероральном приеме, более быстрое достижение терапевтического уровня препарата в плазме крови, меньшее вазоконстрикторное влияние на коронарные сосуды [9].
Препараты второй и третьей групп являются в настоящее время базовыми средствами, используемыми для купирования мигренозных приступов.
Превентивная терапия, а также эффективное и безопасное купирование приступов головной боли у пациентов с частыми приступами позволяют в значительной степени улучшить качество жизни больных с мигренью.
По вопросам литературы обращайтесь в редакцию.
М. Ю. Дорофеева
Е. Д. Белоусова, кандидат медицинских наук
МНИИ педиатрии и детской хирургии МЗ РФ, Детский научно-практический противосудорожный центр МЗ РФ, Москва