rheumatoid nodules что это
Ревматоидные узелки могут иметь размер от 2 мм до 5 см и обычно довольно твердые на ощупь. Довольно часто они связаны с синовиальными карманами или сумками. Около 5% людей с ревматоидным артритом имеют такие узелки в течение двух лет от начала заболевания, а совокупная распространенность составляет от 20 до 30%. Факторы риска развития ревматоидных узелков включают курение и травмы мелких сосудов.
В большинстве случаев узелки не вызывают боли и никоим образом не вызывают инвалидности. Обычно они доставляют больше неприятностей. Однако ревматоидные узелки могут стать болезненными, если на коже узелка возникают инфекции или язвы. Некоторые узелки могут со временем исчезнуть, но в других случаях они могут увеличиваться, что затрудняет прогнозирование размера узелков.
Лечение также может быть довольно сложным, но хирургическое удаление и инъекция кортикостероидов показали хорошие результаты в лечении ревматоидных узелков.
СОДЕРЖАНИЕ
Патофизиология
Хотя точный процесс неизвестен, существует несколько гипотез образования ревматоидных узелков. Было замечено, что ревматоидные узелки часто образуются на участках разгибателей и участках, уязвимых для травм. Травма вызывает накопление воспалительных частиц и приводит к вторичной воспалительной реакции, которая в конечном итоге вызывает высвобождение фибрина и некроз. Другая гипотеза предполагает, что воспаление кровеносных сосудов активирует компоненты комплемента, что приводит к отложению ревматоидных факторов и фибрина.
Важно отметить, что причина ревматоидного артрита неизвестна. Предполагается, что генетические факторы и факторы окружающей среды могут способствовать развитию ревматоидного артрита. Генные локусы и антигены, такие как антигены HLA класса II, были признаны тесно связанными с ревматоидным артритом. Факторы экологического риска включают курение, пародонтит, вирусные инфекции и микробиомы кишечника, рта и легких. Исследователи отметили, что виды Prevotella, которые распространяются в желудочно-кишечном тракте на ранних стадиях РА, и Porphyromonas gingivalis, связанная с пародонтитом, могут играть роль в патогенезе.
Патология
Факторы риска
Ревматоидные узелки развиваются, если человек в настоящее время болеет ревматоидным артритом. Однако не у всех людей с ревматоидным артритом возникают ревматоидные узелки. Некоторые факторы риска ревматоидных узелков у людей с ревматоидным артритом могут включать:
Диагностика
Дифференциальный диагноз ревматоидных узелков можно классифицировать по локализации, глубине патологии, возрасту начала, персистенции, ревматоидному фактору, сопутствующему заболеванию суставов и эрозиям костей. Диагноз обычно устанавливается клинически ревматологом. Ревматоидные узелки, связанные с ревматоидным артритом, обычно подкожные и возникают в местах разгибателей. Начало обычно начинается в зрелом возрасте и проявляется ревматоидными факторами, эрозиями костей и сопутствующими заболеваниями суставов. Патология характеризуется центральным некрозом, палисадными мононуклеарными клетками и периваскулярными лимфоцитарными инфильтрациями.
Ревматоидный нодулез характеризуется множественными подкожными узелками с ревматоидными факторами, но без жалоб на суставы. Узелки обычно небольшие и концентрируются на разгибательных участках кистей и стоп, иногда сопровождаются эрозиями костей. Начало обычно начинается в зрелом возрасте с патологии, аналогичной ревматоидным узелкам, связанным с ревматоидным артритом.
Узелки ревматической лихорадки обычно связаны с острой ревматической лихорадкой у детей. Они не сопровождаются ревматоидными факторами или эрозиями костей, но связаны с сопутствующими заболеваниями суставов. Не больше размера горошины, они обычно находятся в местах разгибателей и остистых отростков позвонков. Патология характеризуется центральным некрозом и небольшой гистиоцитарной / лимфоцитарной инфильтрацией.
Распространенность
Существует 4 различных типа ревматоидных узлов: подкожные ревматоидные узелки, сердечные узелки, легочные узелки и узелки центральной нервной системы.
Подкожные ревматоидные узелки
Согласно исследованию, проведенному исследовательской группой BARFOT, 7% людей с диагнозом ревматоидный артрит сообщили о наличии подкожных ревматоидных узелков при первоначальном диагнозе. И около 30-40% всех тех, у кого был диагностирован ревматоидный артрит, сообщили, что у них появлялись узелки на протяжении всей болезни. Подкожные ревматоидные узелки коррелируют с повышенным риском сердечно-сосудистых и респираторных заболеваний, и те, у которых обнаружены подкожные ревматоидные узелки, следует оценивать на предмет сердечно-сосудистых и респираторных факторов риска.
Ревматоидные узелки также могут образовываться в сердце. В частности, он может развиваться в миокарде, перикарде и других структурах клапана, и эти узелки можно обнаружить с помощью эхокардиограммы. Существует мало исследований с минимальными данными о развитии сердечных узелков в связи с ревматоидным артритом, но по общему мнению, такие случаи относительно редки.
Сообщаемая распространенность легочных узелков варьируется в зависимости от метода обнаружения. В исследовании 1984 г., проведенном на биопсии легких при ревматоидном артрите, заявленная распространенность составила около 32% при размере выборки из 40 человек. Однако другое клиническое исследование с использованием другого метода обнаружения; простая пленочная рентгенограмма грудной клетки; показали, что только у 2 из 516 человек (
0,4%) с диагнозом ревматоидный артрит развились легочные узелки. Кроме того, в других клинических исследованиях сообщалось об увеличении роста легочных узелков после лечения метотрексатом, лефлуномидом и этанерцептом.
Узлы центральной нервной системы
Как и сердечные узелки, узелки, развивающиеся в центральной нервной системе, также относительно редки. Большинство сообщений о росте узелков в центральной нервной системе также были связаны с тяжелыми стадиями эрозивных заболеваний суставов. Как правило, эти узелки можно обнаружить с помощью МРТ и подтвердить с помощью биопсии. На данный момент не сообщалось о каких-либо известных посредниках для уменьшения узелков в центральной нервной системе.
Профилактика
Лечение ревматоидных узелков может быть сложным, поскольку некоторые методы лечения ревматоидного артрита могут действовать против узелков. Обычные лекарственные препараты для лечения ревматоидного артрита могут не дать положительных результатов по сравнению с лечением ревматоидных узелков. Обычные медикаментозные методы лечения ревматоидного артрита, такие как лечение анти-TNF или другими иммунодепрессантами, не оказали большого влияния на узелки. Фактически, было показано, что метотрексат, препарат, часто используемый при ревматоидном артрите, на самом деле коррелирует с повышенным риском образования узелков. Поскольку ревматоидные узелки также вызывают боль или защемление нерва, лечение этих симптомов нестероидными противовоспалительными препаратами может быть достаточным. Другие лекарственные препараты, такие как кортикостероиды, уменьшают размер узлов, но также могут увеличивать риск инфекции. На данный момент наиболее изученным методом лечения ревматоидных узелков являются местные инъекции кортикостероидов.
What Are Rheumatoid Nodules?
In this Article
Rheumatoid nodules are firm lumps under the skin. They tend to form close to joints in people affected by rheumatoid arthritis.
How big are they? These bumps can be as large as a walnut or as small as a pea.
What do they feel like? Some are doughy. Others are firm.
Do they hurt? Not unless there’s an underlying inflammation or sore, or they’re close to a nerve.
Do they move around? Some nodules can move. Others stay firmly in place because they’re connected to tendons or other bands of tissue called fascia under the skin.
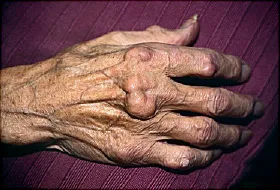
The most common locations for rheumatoid nodules are:
Where Else Can They Show Up?
As you live with RA for a while, you can be more likely to have nodules. You might get them in your:
If you’re confined to a bed, you might get them on places where your body touches the mattress:
Should You Worry About Nodules?
No. Rheumatoid nodules don’t give most people with RA any problems. It’s OK to leave them alone if they aren’t causing trouble. But if they hurt or make it harder to do daily activities because they put pressure on nerves, limit movement, or are in sensitive locations, talk to your doctor.
What Causes Rheumatoid Nodules?
Not everyone with RA gets them. Doctors believe these things can make you more likely to get nodules:
What Is Accelerated Nodulosis?
Methotrexate (a common treatment for RA) can lead to this condition, which causes small nodules to form quickly around your finger joints. If that happens, your doctor will often switch you to another medicine.
How to Get Rid of Nodules
DMARDs (disease-modifying antirheumatic drugs): Sometimes these common RA medications can cut the size of rheumatoid nodules. One that seems to work well is rituximab.
Steroids: Some people get steroid shots directly into the nodules to shrink them.
Surgery: If the lumps become infected or cause severe symptoms, like the inability to use the joint, you may need surgery to remove them. Just know that nodules often come back in the same spot after removal.
Show Sources
American Osteopathic College of Dermatology: “Rheumatoid Nodules.”
National Rheumatoid Arthritis Society: “Rheumatoid nodules.”
American College of Rheumatology: «Rheumatoid Arthritis.»
National Library of Medicine: «X-Plain Rheumatoid Arthritis.»
CDC: «Rheumatoid Arthritis.»
American Association for Clinical Chemistry: «Rheumatoid Factor.»
Garcia-Patos V. Semin Cutan Med Surg, June 2007.
Ziff, M. Arthritis Rheum, 1990.
Kaye B.R. American Journal of Medicine, 1984.
Sayah, A. Journal of the American Academy of Dermatology, 2005.
Nyhall-Wahlin, B.M. Ann Rheum Dis, 2006.
Ylitalo, R. Clin Otolaryngol Allied Sci, 2003.
McGrath, M.H, Hand Clin, 1989.
Merrill, J. Arthritis and Rheumatism, July 1997.
Rheumatoid nodules что это
Об актуальных изменениях в КС узнаете, став участником программы, разработанной совместно с АО «Сбербанк-АСТ». Слушателям, успешно освоившим программу выдаются удостоверения установленного образца.
Программа разработана совместно с АО «Сбербанк-АСТ». Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.

Клинические рекомендации «Ревматоидный артрит» (утв. Министерством здравоохранения РФ, 2021 г.)
Возрастная категория: взрослые
Год утверждения: 2021
— Ассоциация ревматологов России
— ОООИ «Российская ревматологическая ассоциация «Надежда»
Список сокращений
— ингибиторы фактора некроза опухоли альфа (ФНО-альфа)
Термины и определения
1. Краткая информация по заболеванию или состоянию (группе заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
1.2 Этнология и патогенез заболевания или состояния (группы заболеваний или состояний)
Хотя этиология РА неизвестна, риск развития заболевания связан с широким спектром генетических, гормональных и внешнесредовых (курение, загрязнение воздуха, инфекционные агенты) и метаболических (дефицит витамина D, ожирение, низкое потребление полиненасыщенных жирных кислот) факторов, а также нарушениями микробиоты кишечника (ротовая полость, легкие). Патогенез РА определяется сложным взаимодействием факторов внешней среды и генетической предрасположенности, ведущих к глобальным нарушениям в системе врожденного и приобретенного иммунитета, которые выявляются задолго до развития клинических симптомов болезни [3, 6].
Суть патологического процесса при РА составляет системное аутоиммунное воспаление, которое с максимальной интенсивностью затрагивает синовиальную оболочку суставов. Эволюция РА включает несколько последовательно (или дискретно) развивающихся стадий: «преклиническая», которая трансформируются в «симптоматическую», завершающуюся формированием клинико-лабораторного симптомокомплекса, характерного для раннего, а затем развернутого РА. Предполагается, что развитие «субклинического» синовита наблюдается уже в «преклинической» стадии РА и связано с локальной микротравмой, повреждением микрососудов суставов, активацией системы комплемента и/или патогенным действием аутоантител (или иммунных комплексов), вызывающих активацию периартикулярных остеокластов, экспрессирующих цитруллинированные белки, которые вызывают деструкцию костной ткани, синтезом «провоспалительных» медиаторов, индуцирующих развитие боли и воспаления. В синовиальной ткани при РА выявляется массивная инфильтрация «иммунными» клетками (Т-лимфоциты, В-лимфоциты, плазматические клетки, макрофаги, тучные клетки, активированные стромальные клетки и синовиальные фибробласты), характер взаимодействия которых между собой и профиль синтеза «провоспалительных» медиаторов, существенно варьирует в зависимости от стадии болезни.
Рассматривая механизмы, индуцирующие цитруллинирование, как потенциальный механизм формирования аутоантигенного репертуара, в первую очередь обращается внимание на курение, приводящее к избыточному образованию цитруллинированных белков в ткани легких. Наряду с тканью легких, важным местом образования ПТМ белков является ткань десен. Установлено увеличение распространенности РА у пациентов с периодонтитом, а также связь между развитием периодонтита, увеличением титров РФ и АЦБ и активностью РА. Полагают, что это связано со способностью Porphyromonas gingivalis (периодонтальный патоген) активировать ПАД, вызывающих цитруллинирование белков-мишеней для АЦБ (фибриноген, ). В последние годы большое значение в иммунопатогенезе РА придают дисбиозу микробиома, который, как полагают, может приводить к локальному воспалению, потере барьерной функции кишечника и траслокации кишечной бактериальной флоры в кровяное русло.
О роли гормональных нарушений (связанных с половыми гормонами, пролактином) свидетельствует тот факт, что в возрасте до 50 лет РА наблюдают примерно в 2-3 раза чаще у женщин, чем у мужчин, а в более позднем возрасте эти различия нивелируются. У женщин прием пероральных контрацептивов и беременность снижают риск развития заболевания, а в послеродовом периоде, во время кормления грудью (гиперпролактинемия) риск заболеть существенно повышается.
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Серопозитивный ревматоидный артрит (М05)
М05.0 Синдром Фелти
rheumatoid nodule
Смотреть что такое «rheumatoid nodule» в других словарях:
Rheumatoid nodule — A rheumatoid nodule is a collection of normal cells including lymphocytes, and fibroblasts that surround a center of fibrinoid necrosis. They are usually subcutaneous especially over boney prominences such in the olecranon. About 5% of rheumatoid … Wikipedia
Rheumatoid arthritis — Classification and external resources A hand affected by rheumatoid arthritis ICD 10 M … Wikipedia
Nodule — A small solid collection of tissue, a nodule is palpable (can be felt). It may range in size from greater than 1.0 cm (3/8 inch) to somewhat less than 2 cm (13/16 inch) in diameter. A nodule may be present in the epidermis, dermis or subcutis (at … Medical dictionary
Solitary pulmonary nodule — Classification and external resources Chest X ray showing a solitary pulmonary nodule (indicated by a black box) in the left upper lobe … Wikipedia
List of cutaneous conditions — This is an incomplete list, which may never be able to satisfy particular standards for completeness. You can help by expanding it with reliably sourced entries. See also: Cutaneous conditions, Category:Cutaneous conditions, and ICD 10… … Wikipedia
Chest X-ray — A chest X ray, commonly abbreviated CXR, is a projection radiograph (X ray), taken by a radiographer, of the thorax which is used to diagnose problems with that area. The typical radiation dose to an adult from a chest x ray is around 0.06 mSv (6 … Wikipedia
Chest radiograph — Intervention Image A: A normal chest radiograph. Image B: Q fever pneumonia. ICD 9 CM … Wikipedia
connective tissue disease — Introduction any of the diseases that affect human connective tissue. Diseases of the connective tissue can be divided into (1) a group of relatively uncommon genetic disorders (genetic disease, human) that affect the primary structure of… … Universalium
eye disease — Introduction any of the diseases or disorders that affect the human eye (eye, human). This article briefly describes the more common diseases of the eye and its associated structures, the methods used in examination and diagnosis, and the… … Universalium
Granuloma — Granulomatous and Granulomatous reaction redirect here. For the Interstitial granulomatous drug reaction, see Interstitial granulomatous drug reaction. Not to be confused with Granulation tissue. Granuloma Classification and external resources… … Wikipedia
Coalworker’s pneumoconiosis — Classification and external resources Coal ICD 10 J60 … Wikipedia
Rheumatoid nodules что это
Миаз — заражение тканей живых людей и позвоночных животных личинками перепончатокрылых насекомых, широко распространен во всех тропических регионах мира. Заболевание обычно наблюдается у домашних и диких животных, у человека встречается редко [1].
Эпидемиология и классификация
В странах, не эндемичных в отношении миаза, это заболевание стоит на четвертом месте среди заболеваний кожи, связанных с путешествиями [2]. Заболеваемость миазом среди людей может коррелировать с увеличением популяции мух, плохими гигиеническими условиями и присутствием домашних животных в непосредственной близости. Другие факторы, ответственные за миаз, включают пренебрежение к лечению открытых ран и сильный запах открытой поверхности тела [1]. Предрасполагают к развитию миаза социально-экономический профиль пациентов, умственная отсталость, церебральный паралич, эпилепсия, алкоголизм [2].
Более высокая температура воздуха ускоряет развитие мух и в итоге увеличивает их количество. Можно также предположить, что экстремальные погодные явления, такие как удлинение периодов жары, могут влиять на поведение мух, которые вызывают миазы. Так, например, раны или внедренные в организм человека экзогенные объекты могут становиться более привлекательными для насекомых [3].
Согласно МКБ-10, различают кожный миаз (В87.0), который включает фурункульный и мигрирующий миаз, раневой миаз (В87.1), миаз глаз (В87.2), носоглоточный миаз, включая миаз гортани (В87.3), миаз уха (В87.4), миаз других локализаций (В87.8), т.е. миаз желудочно-кишечного тракта и мочеполовой системы, и миаз неопределенный (В87.9).
Наиболее распространенная форма миаза у путешественников, вернувшихся из других стран, — локализованный фурункульный миаз (ФМ), который, по данным литературы, составляет от 2,7 до 10% всех дерматозов у этой группы людей [4].
Описаны серии случаев миаза, принесенного в западные страны. Тем не менее эти серии являются относительно небольшими, и поэтому нет возможности сравнить клиническое течение и факторы риска между различными возбудителями этого заболевания [4]. В России описаны лишь единичные случаи ФМ у человека [5—7].
ФМ происходит из-за укусов москитов и других кровососущих насекомых, которые несут на себе яйца мух. Он локализуется на открытых участках, таких как волосистая часть головы, лицо, предплечья, голени. Очаги могут быть болезненными, зудящими и плотными, и у пациентов часто возникает ощущение, что что-то движется под кожей. Иногда пациенты также жалуются на повышение температуры тела и увеличение лимфатических узлов (при множественных очагах поражения). Основной возбудитель ФМ — личинки мухи Dermatobius hominis, которая живет в тропических странах Центральной и Южной Америки. Женские особи этих мух прикрепляют яйца с помощью клеящего вещества к телам москитов, кусающихся мух Stomoxys calcitrans, которые также имеют название «осенняя жигалка», или к клещам. В Северной Америке частым возбудителем ФМ являются овод Hypoderma lineatum, кроликовый овод Cuterebra cuniculi и серая мясная муха Wohlfahrtia vigil. Wohlfahrtia vigil может проткнуть кожу младенца, но не взрослого человека. Личинки мясных мух Cochliomya hominivorax, обитающих в Америке, вызывают ФМ в области головы и шеи. Яйца проникают в кожу после укусов насекомых. Через несколько дней развивается болезненный фурункул, где находится личинка мухи [8]. В Африке основным возбудителем является Cordylobia anthropophaga (муха Тумбу). Род Cordylobia также содержит 2 менее распространенных вида: Cordylobia rwandae и Cordylobia rodhaini (муха Лунда). Обычно хозяевами C. rodhaini являются различные млекопитающие (особенно грызуны), а люди заражаются случайно [4].
Нежелательная колонизация личинок мух может не только поражать мягкие ткани людей, но и вызвать сопутствующие инфекции или психосоциальные проблемы [3].
Дифференциальная диагностика
ФМ следует дифференцировать со следующими заболеваниями: фурункул; укус насекомого с развитием лимфоплазии; эпидермоидная киста, фолликулярная, или пилярная, киста (киста сальной железы, или атерома); онкоцеркоз; тунгиоз; абсцесс; мигрирующие личинки кожи; узловая почесуха; лоаоз; инородное тело; опоясывающий лишай, начальные проявления; В-лимфома кожи; лейшманиоз кожи.
Клиническое наблюдение
Пациентка, 44 лет, обратилась к врачу общей практики с жалобами на припухлость в области шеи. Образование на шее заметила в день консультации, через 1 нед после возвращения из Бразилии. Незадолго до этого появились небольшие образования на волосистой части головы. Общее самочувствие не страдало. Температура тела не повышалась. При осмотре обнаружено увеличение подчелюстных, задних и передних шейных лимфатических узлов, которые были также верифицированы с помощью УЗИ. Общий анализ крови в пределах нормы.
Предположен инфекционный мононуклеоз или лимфопролиферативное заболевание. В план обследования, помимо общего анализа крови, включили исследование антител к вирусу Эпштейна—Барр, рентгенографию органов грудной клетки. Рекомендована консультация дерматолога. При осмотре: патологический процесс локализован на коже затылочной области. Представлен 5 полушаровидными и коническими папулами округлых очертаний, плотноватой консистенции, застойно-красного цвета с синюшным оттенком, диаметром от 0,2 до 0,3 см. Папулы фолликулярные, на поверхности большинства папул пустула с содержимым желто-белого цвета, из центра пустулы выходит стержень волоса. Предположена пиодермия волосистой части головы. Рекомендован наружно крем с фузидовой кислотой и бетаметазона валератом. Лечение этим кремом было неэффективным.
Пациентка осмотрена врачом-инфекционистом. Предположена микробная инфекция кожи. При сборе анамнеза пациентка отрицает купание в открытых водоемах, контакты с животными, птицами, сырьем животного происхождения, продуктами жизнедеятельности животных. Возможны, по мнению пациентки, укусы комаров.
Посев отделяемого одного из узлов тем не менее не выявил патогенной микрофлоры. Предположили ложноположительный результат посева. Рекомендована антибактериальная терапия. Между тем воспалительные узлы на волосистой части головы постепенно увеличились в размерах, стали болезненными, мешали спать. Беспокоили эпизоды простреливающей боли левой затылочной области длительностью несколько секунд несколько раз в день.
Пациентка повторно обратилась к дерматологу. На основании клинической картины (зудящие и болезненные инфильтраты с одной стороны волосистой части головы, лимфаденопатия), предположен опоясывающий герпес кожи волосистой части головы без поражения черепно-мозговых нервов. Назначены наружно 1% раствор клиндамицина 3 раза в день, 7 дней, внутрь таблетки валацикловира 1000 мг 3 раза в день.
К обследованию добавлены выявление ДНК вируса опоясывающего герпеса из очагов и серологическая диагностика. Уровень антител к вирусу опоясывающего герпеса (IgG) оказался высоким (1564 мМЕ/мл, положительный результат — более 165 мМЕ/мл), антитела IgM сыворотки крови и ПЦР из очагов на волосистой части головы — отрицательными. Высокий положительный титр антител к опоясывающему герпесу расценен как доказательство недавно перенесенной инфекции. Однако отрицательные результаты ПЦР и IgМ ставят под сомнение диагноз опоясывающего герпеса, так как стойкий высокий титр IgG возможен и после перенесенной ветряной оспы.
Антитела к лейшманиозу, вирусу Эпштейна — Барр в крови были отрицательными.
Пациентка осмотрена неврологом. Установлен диагноз «невралгия затылочного нерва слева». Рекомендован прием карбамазепина, который в последующем отменили в связи с побочными эффектами.
В дальнейшем при осмотре инфильтратов кожи волосистой части головы обнаружено гнойное отделяемое при надавливании на них. Пациентка направлена к хирургу с целью вскрытия гнойников. Только тогда, почти через 1 мес после первичного обращения, выявили причину лимфаденопатии и болезненных инфильтратов волосистой части головы. После разреза кожи в просвете раны показалась личинка насекомого. Вскрыты все инфильтраты, в каждом из них были личинки мух (см. рисунок). Личинки отправлены в лабораторию Института медицинской паразитологии, тропических и трансмиссивных заболеваний им. Е.И. Марциновского и были идентифицированы как личинки мухи Dermatobia hominis.
Личинки Dermatobias hominis после хирургического удаления.
Dermatobias hominis larvae after surgical removal.
Обсуждение
Возможности диагностики и лечения ФМ
В нашем случае у пациентки не было никаких предрасполагающих социоэкономических или медицинских факторов, указанных выше, кроме пребывания в эндемичной для миаза зоне. И тем не менее это привело к развитию множественных очагов паразитирования личинок, тогда как обычно у путешественника развивается только один очаг [4]. Диагностика ФМ заняла много времени в связи с редкостью патологии в России и тем, что клиническая картина напоминает другие, более распространенные заболевания. Следует отметить, что мы не одиноки в запоздалом диагнозе ФМ. Так, например, коллеги из Италии описали случай ФМ, который они диагностировали через 2 мес наблюдения, и неэффективного лечения [9]. Болезненный инфильтрат на коже головы, сопровождаемый лимфаденопатией, может быть начальным проявлением опоясывающего герпеса с поражением черепно-мозговых нервов, когда типичная клиническая картина со сгруппированными пузырьками на коже еще не проявилась. Болезненные узлы с гнойным отделяемым и лимфаденопатией логично наводят на мысль об абсцессах, вызванных золотистым стафилококком. С учетом того, что Бразилия является эндемичным районом для лейшмианиоза Старого Света, следует исключить также кожный лейшманиоз. В диагностике миаза может помочь многоканальный цветной допплеровский ультразвуковой аппарат с переменными и высокочастотными датчиками (верхний диапазон 15–22 МГц), который позволяет наблюдать слои кожи и более глубокие структуры с высоким разрешением [10]. Авторы из Италии считают, что в диагностике ФМ может помочь дерматоскопия. Дерматоскопические признаки ФМ — это кремово-желтоватый фон, кровеносные сосуды, черные точки, симптомы «птичьи лапы» и «терновый венец» [11].
Лечение заключается в удалении личинок. Это можно сделать хирургическим путем или выдавливанием после окклюзии места укуса. Личинке требуется кислород, чтобы развиваться под кожей. Введение анестетика в очаг поражения, окклюзия с помощью геля для волос, хирургического лубриканта, свиного сала или бекона заставляет личинку выдвинуться вверх, что облегчает ее удаление [8]. Метод выдавливания личинки после прекращения доступа воздуха подходит лишь для зрелых личинок и требует обязательного полного их удаления, исключая ее разрыв, так как разрыв личинки в ране приводит к сильной болезненности и резкому усилению воспаления [12]. Возможный метод лечения ФМ — крем с ивермектином [13, 14].
Вывод
Следует всегда иметь ввиду возможность развития ФМ у пациентов с болезненными инфильтратами на открытых участках тела, у которых в анамнезе есть посещение Южной и Центральной Америки.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
(1).jpg)

