протезирование восходящего отдела аорты жизнь после операции
Случай успешного проведения операции супракоронарного протезирования восходящей аорты при расслаивающей аневризме аорты
В отдел телемедицины Научного центра сердечно-сосудистой хирургии им. А.Н. Бакулева поступила выписка на пациента Р. 72 лет из Смоленской области с диагнозом:
«Расслаивающая аневризма восходящего отдела аорты. Артериальная гипертония 3 степени, риск 4. Гипертрофия левого желудочка. Дислипидемия. Недостаточность аортального клапана 3 степени. Гемоперикард. Атеросклероз аорты, брахиоцефальных артерий. Ишемическая болезнь сердца — атеросклеротический кардиосклероз. Митральная недостаточность 2 степени, дегенеративного характера. Хронический бронхит. Пневмосклероз».
Обследование по месту жительства
Пациент поступил в клинику по экстренным показаниям с диагнозом:
«Острый коронарный синдром с подъемом ST по нижней стенке левого желудочка».
На момент поступления предъявлял жалобы на головную боль и общую слабость.
Больной длительно страдает артериальной гипертонией, но постоянную гипотензивную терапию не получает и за цифрами артериального давления не следит. Настоящее ухудшение самочувствия произошло на фоне повышения артериального давления (АД) до 220/110 мм.рт.ст., при которой появилась интенсивная головная боль. Бригадой скорой медицинской помощи была проведена симптоматическая терапия. От госпитализации пациент отказался. На следующий день он был обследован в поликлинике по месту жительства, откуда после снятия электрокардиограммы (ЭКГ) был госпитализирован в Центральную районную больницу. В виду отсутствия болевого синдрома и изменений на ЭКГ отрицательный тропониновый тест не проводился. Через несколько дней по результатам спиральной компьютерной томографии (СКТ) органов грудной клетки с контрастированием была выявлена тромбированная расслаивающая аневризма восходящего отдела аорты.
Результаты исследований
Анализы крови и мочи без значимой патологии.
Электрокардиограмма (ЭКГ): ритм синусовый, отклонение электрической оси сердца вправо, частота сердечных сокращений 62 уд/мин, верхнебоковое повреждение миокарда левого желудочка.
Рис. 1 — Электрокардиограмма, полученная по месту жительства
Таблица 1 — Результаты ЭхоКГ исследования по месту жительства пациента
Протезирование восходящего отдела аорты с сохранением аортального клапана у пациентки 21 года с синдромом Марфана
Синдром Марфана – аутосомно-доминантное наследственное заболевание, обусловленное мутацией гена, кодирующего синтез одного из базовых компонентов соединительной ткани – гликопротеида фибриллина. В частности, генетическое исследование при синдроме выявляет дефект гена FBN1, ответственного за синтез фибриллина-1 и входящего в состав коллагена. Следствием является замена в молекуле аминокислоты пролина на аргинин, что ведет к диспропорциональному превалированию в соединительной ткани коллагена III типа и характерным изменениям ее каркасно-эластических свойств в виде гиперрастяжимости.
Синдром имеет плейотропный характер с одинаковой распространенностью во всех этнических группах (1 случай на 5000) и классическим менделевским наследованием от больного родителя в большинстве случаев, однако у 25-30% пациентов возникает в виде первичной мутации. 1 Все многообразие клинических проявлений непосредственно связано с системным вовлечением соединительной ткани. Главную опасность для жизни представляют собой изменения грудной аорты с неизбежным возникновением аневризм и расслоений, непосредственно определяющих прогноз течения заболевания.
Прогноз заболевания до появления хирургических методов лечения аневризм грудной аорты был неблагоприятным, и средняя продолжительность жизни пациентов с синдромом Марфана не превышала 30–40 лет. Летальные исходы в основном обусловлены острым расслоением и разрывом аневризм грудной аорты и/или развитием застойной сердечной недостаточности. В настоящее время в странах с развитым здравоохранением пациенты доживают до преклонного возраста. 5
Клинические проявления синдрома Марфана в манифестированных случаях довольно характерны и включают в себя:
Диагностика
Основывается на Гентских критериях 2010 г. и подтверждается углубленным генетическим анализом с обнаружением дефекта гена FBN1. 3
Рис. 1 Характерные проявления синдрома Марфана: длинные и тонкие пальцы (арахнодактилия)
Рис. 2 Диагностические тесты (тест запястья, тест большого пальца)
Клинический случай
Пациентка Б. 1998 года рождения (21 год) поступила в отделение кардиохирургии НМИЦ хирургии им. А.В. Вишневского 31 мая 2019 года. Активно жалоб при поступлении не предъявляет, при детальном расспросе – жалобы на боли в грудной клетке неясной локализации, четко не связанные с физической активностью, одышку, слабость. Из семейного анамнеза известно, что мать пациентки умерла в возрасте 30 лет от острого расслоения аорты. Пациентка с 6 лет была на учете у педиатра с подозрением на синдром Марфана в связи с ранним развитием симптомов данного заболевания: астеническое телосложение, сколиоз грудного отдела позвоночника. С 14 лет находится на учете у кардиолога по поводу диагностированного расширения восходящего отдела аорты. В 15–летнем возрасте генетически подтвержден синдром Марфана, выявлен дефект гена FBN1. С 19–летнего возраста отмечается снижение остроты зрения, миопия слева (–0,75), справа (–1,5).
Ежегодно проводился контроль посредством трансторакальной эхокардиографии и мультиспиральной компьютерной томографии с целью оценки размеров и состояния корня и грудного отдела аорты. До 20–летнего возраста диаметр корня и грудного отдела стабильный, значительного роста этих показателей не отмечается. С 20–летнего возраста наблюдается отрицательная динамика с прогрессивным увеличением размеров восходящего отдела аорты до 44 мм. В 2019 году отмечено резкое увеличение данного сегмента аорты с 45 мм до 50 мм. Дополнительно при МСКТ исследовании в июне 2019 года выявлена локальная диссекция некоронарного синуса аорты.
Также из анамнеза известно, что пациентка в 14–летнем возрасте перенесла субтотальную резекцию щитовидной железы по поводу диффузно–токсического зоба и находится на заместительной терапии L–тироксином 100 мкг.
При осмотре: телосложение астеническое, рост 178 см, вес 65 кг, индекс массы тела 21, имеются лицевые дизморфии (долихоцефалия, гипоплазия скуловых костей, энофтальм), подкожная жировая клетчатка развита слабо. Выявляется левосторонний грудопоясничный сколиоз, умеренная воронкообразная деформация грудной клетки. Отношение длины верхней половины туловища к нижней 0,80, размаха рук к росту 1,17. При аускультации выслушивается диастолический шум во II точке.
Эхокардиографическое исследование выявило умеренную недостаточность аортального клапана 2–2,5 степени, ширина струи регургитации при этом 3,5 мм. Структура створок аортального клапана сохранена, максимальный градиент 4 мм рт.ст. Корень аорты расширен до 38 мм. Митральный и трикуспидальный клапан в пределах нормы. Размеры полостей сердца и насосная функция в пределах нормы, имеется умеренная гипертрофия левого желудочка.
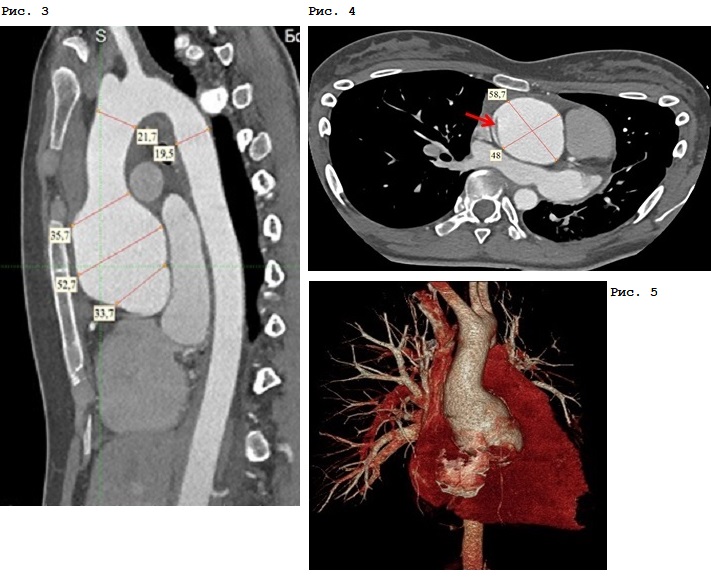
По данным МСКТ грудного отдела аорты с контрастированием наблюдается расширение фиброзного кольца аортального клапана до 32 мм, и тотчас, начиная с уровня синусов Вальсальвы, отмечается расширение аорты до 53 мм, в области синотубулярного соединения до 58х48 мм (рис. 3, красными линиями указаны линейные размеры корня и восходящего отдела аорты). При контрольном исследовании от 03.06.19 по правой и левой полуокружностям восходящего отдела аорты на 53 мм и 32 мм дистальнее фиброзного кольца определяются участки расслоения аорты (рис. 4, красными линиями указаны размеры восходящего отдела аорты; красной стрелкой – зона диссекции). Дуга аорты размерами до 22 мм, не изменена, нисходящий отдел грудной аорты – до 20 мм, также без патологических изменений (рис. 5, 3D–реконструкция грудного отдела аорты).
Диагноз синдрома Марфана был очевиден на основании Гентских критериев, включая семейный анамнез, наличие признаков системного вовлечения соединительной ткани (воронкообразная деформация грудной клетки, кифосколиоз, лицевые дизморфии), наличие аневризмы грудной аорты.
Согласно Рекомендациям по диагностике и лечению заболеваний аорты Европейского общества кардиологов (ESC) от 2014 г., показания к хирургическому вмешательству должны основываться как на размерах аорты, так и особенностях течения заболевания, и риск операции не должен превышать риска его естественного течения. Показания к операции при синдроме Марфана возникают при размерах аорты ≥50 мм. В случае размеров аорты 45–50 мм рассматривается наличие дополнительных факторов риска, таких как семейный анамнез расслоения аорты, быстрый рост диаметра аорты > 3 мм в год и значимая регургитация на аортальном клапане.
Показания к операции в данном клиническом наблюдении не вызывали сомнений, поскольку риск разрыва и расслоения аорты был крайне высокий. Выбор же самой стратегии вмешательства носил дискутабельный характер. Возможно было применить операцию протезирования корня аорты с полным замещением искусственным клапан–содержащим кондуитом или реконструктивную клапан–сохраняющую операцию – с возможностью реимплантации нативного аортального клапана или ремоделирования корня аорты с сохранением аортального клапана.
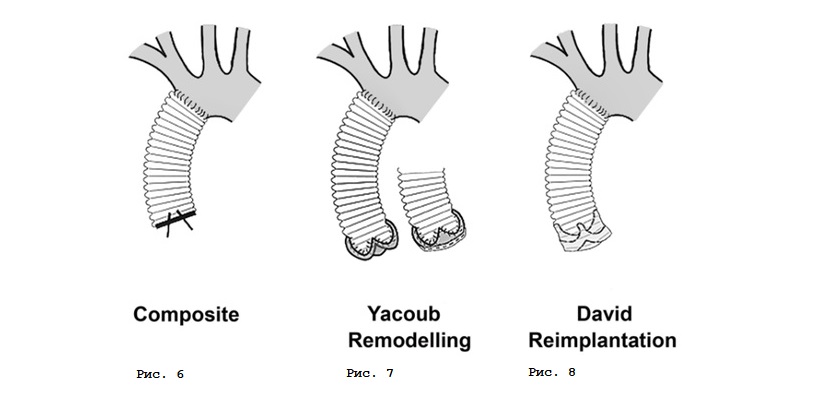
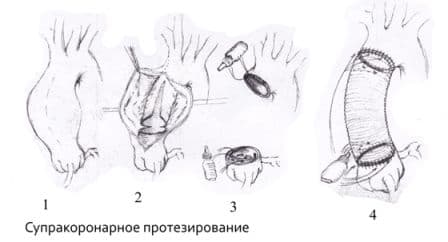
Операция Бенталла–Де Боно (Bentall–De Bono), или полное замещение корня и восходящего отдела аорты клапан–содержащим кондуитом (рис. 6), – хорошо зарекомендовавшее себя, надежное вмешательство в аортальной хирургии. Имеет ряд очевидных преимуществ, таких как гарантированное длительное функционирование механического протеза и меньшая сложность техники операции. К негативным факторам можно отнести необходимость пожизненного приема антикоагулянтов с постоянным контролем антикоагулянтной терапии. Любая отмена терапии может привести в дисфункции протеза с тяжелыми последствиями. Соответственно, отсутствует возможность беременности и родов.
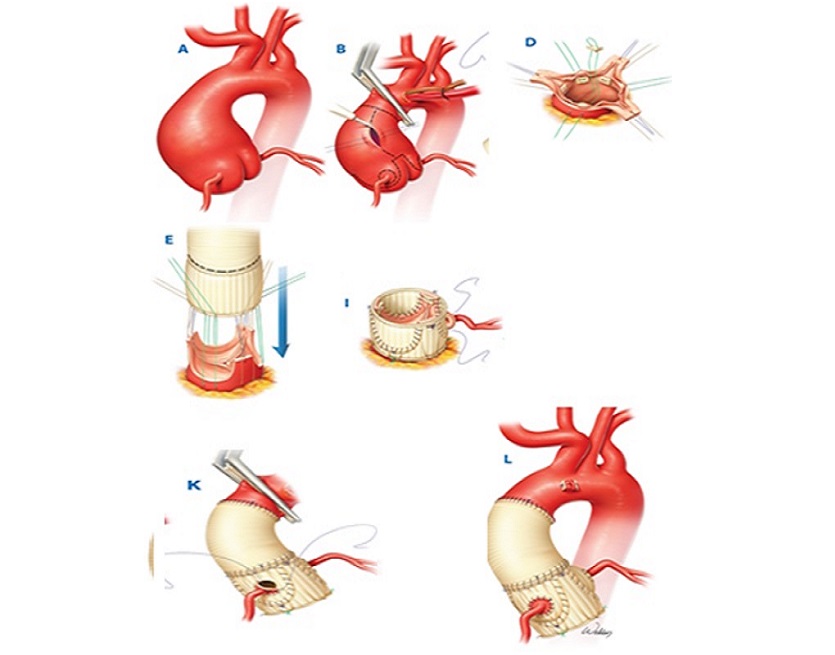
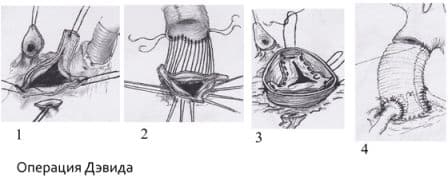
У молодых женщин с необходимостью сохранения детородной функции возможно применение стратегии клапан–сохраняющих операций в двух вариантах: ремоделирование корня аорты, или операция Якуба (Yacoob) (рис. 7) и реимплантация аортального клапана, или операция Дэвида (David) (рис. 8) в ее модификациях.
Суть операция Якуба заключается в том, что аортальные синусы заменяются специально смоделированным в виде короны сосудистым протезом таким образом, что сохраняется функциональная связь корня аорты и створок аортального клапана. Второй вариант, более безопасный и воспроизводимый, – операция Дэвида, существующая в нескольких модификациях (I, II, III, IV, V). На сегодняшний день чаще всего используется модификация David V. Суть – в имплантации всех структур аортального клапана внутрь сосудистого протеза с сохранением анатомо–функционального взаимоотношения комиссур и створок аортального клапана. Методику операции отличает надежность гемостаза и функции аортального клапана.
Основным преимуществом обеих клапан-сохраняющих процедур является сохранность нативного клапана, что обеспечивает его хорошую функцию и позволяет отказаться от приема антикоагулянтов.
В нашем случае теоретически имелся риск дисфункции аортального клапана вследствие возможной его некомпетенции в отдаленном периоде по причине системной неполноценности соединительной ткани, в том числе структур самого клапана.
Дискуссия о возможности клапан–сохраняющих операций при синдроме Марфана подошла к завершению только в последние годы после публикации нескольких крупных исследований. В частности, A. Martens с соавт. опубликовали данные 20–летнего наблюдения более сотни пациентов с синдромом Марфана, которым была выполнена процедура David. Авторы пришли к выводу, что клапан–сохраняющие процедуры на корне аорты должны быть рассмотрены именно в качестве предпочтительного метода лечения аневризмы корня аорты у пациентов с синдромом Марфана при сохранных створках клапана. При этом, по–видимому, соединительно–тканная дисфункция не затрагивает структуры аортального клапана и таким образом не имеет негативного влияния на отдаленные результаты вмешательства. Долговечность клапан–сохраняющих процедур при синдроме Марфана обусловлена исключительно правильным отбором пациентов и качеством самой операции. Этим авторы объясняют разнородность полученных ранее результатов в других исследованиях и настаивают на необходимости строгой индивидуальной оценки клапана и достаточного опыта данного вмешательства. 8
Еще одно исследование, сравнивающее результаты операций David и Bentall–De Bono у пациентов с синдромом Марфана, опубликовано J. Price с соавт. В частности, сравниваются клапан–сохраняющие процедуры у 98 больных с операцией Bentall–De Bono – у 67. В отдаленном периоде в группе операций Bentall чаще возникали расслоения аорты (25.4 vs 4.1%), умеренная или тяжелая аортальная недостаточность (49.3% vs 14.4%), а также чаще регистрировались экстренные оперативные вмешательства (24.6% vs 3.3%). Госпитальной летальности не было, в отдаленном периоде в сроки до 17 зафиксировано 9 летальных исходов. Соответственно 10–летняя выживаемость в группе Bentall была 90.5%, а в группе клапан–сохраняющих вмешательств – 96.3%. Кроме того, клапан–сохраняющие вмешательства были ассоциированы с меньшим риском тромбоэмболических и геморрагических осложнений, но отдаленная выживаемость и свобода от повторных операций, а также риск вторичного эндокардита в обеих группах были сопоставимы. 9
Учитывая вышеперечисленное, нами была выбрана методика клапан–сохраняющей процедуры (табл. 1).
Таблица 1. Преимущества и недостатки стратегий операций вмешательств.
Клапан-сохраняющие процедуры
Протезирование корня аорты
17 июня 2019 г. у данной пациентки нами была выполнена операция Дэвида. Доступ: срединная стернотомия. Канюляция аорты в средней трети дуги аорты канюлей диаметром 21 Fr с использованием методики Сельдингера. Раздельная канюляция ВПВ канюлей 24 Fr. Нижняя полая вена канюлирована через ушко правого предсердия канюлей 32 Fr.
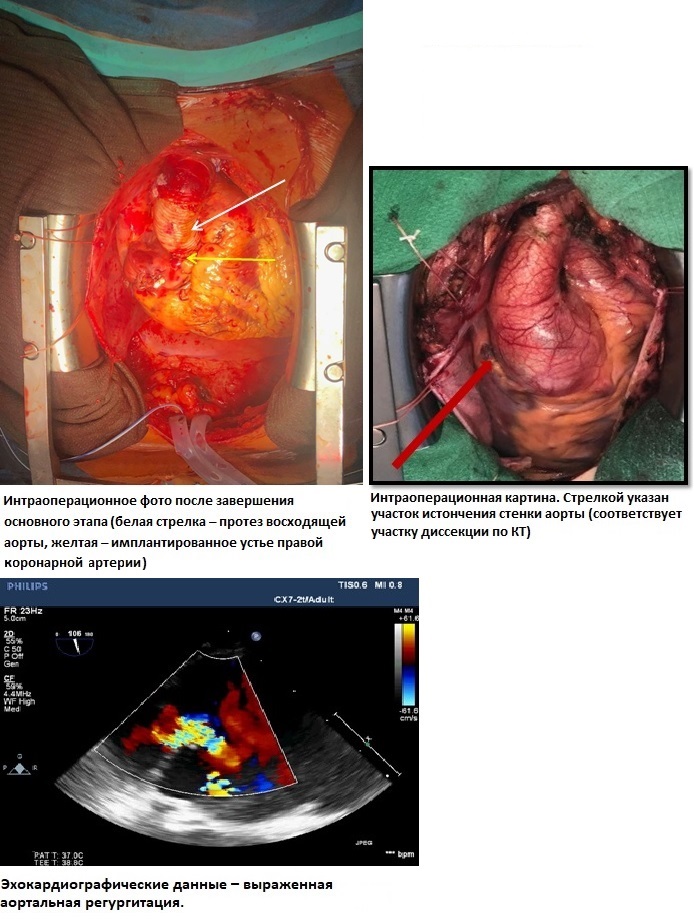
Искусственное кровообращение в условиях умеренной гипотермии до 29 градусов С в носоглотке. Дренирование левого желудочка через правую верхнюю легочную вену. Восходящая аорта пережата на 1 см проксимальнее устья брахиоцефального ствола под контролем церебральной оксиметрии. Кардиоплегия раствором «Кустодиол» антеградно селективно в устья коронарных артерий (1000 мл в левую коронарную артерию, 1000 мл в правую коронарную артерию). Подготовка аортального клапана к реимплантации: выделен корень аорты, вскрыт просвет аорты, выполнена ревизия аортального клапана. На комиссуры наложены швы–держалки, иссечена стенка аорты в зоне коронарных синусов, выделены устья коронарных артерий на «кнопках». Использован специально сформированный в виде синусов Вальсальвы синтетический протез BBraun Sinus 28 мм. Выполнена реимплантация аортального клапана в сосудистый протез: наложены швы на уровне фиброзного кольца изнутри наружу синтетической атравматической полиэстерной нитью 2–0 с прокладками с прошиванием проксимального края сосудистого протеза, произведена фиксация сосудистого протеза к фиброзному кольцу. Повторный пассаж кардиоплегии по 500 мл в устья коронарных артерий. Далее – моделирование высоты комиссур по отношению к сосудистому протезу для получения оптимальной коаптации аортальных створок, формирование гемостатических швов клапана, затем реимплантация устьев коронарных артерий на «кнопках» в модификации Kouchukos. Заключительный пассаж кардиоплегии. Между аортой и отдельным протезом 28 мм сформирован дистальный анастомоз по методике «погружения» внутрь аорты на 2 см проксимальнее брахиоцефального ствола. Проксимальный и дистальный протез сшиты между собой. Для дополнительной герметизации швом был использован хирургический клей BioGlue. Стандартное окончание ИК и операции (рис. 11).
Рис. 11 Схематичное изображение хода операции
Пациентка переведена в отделение реанимации на искусственной вентиляции легких, время искусственной вентиляции легких составило 15 часов, время пребывания в ОРИТ – 76 часов. Количество отделяемого по дренажам за первые сутки – 450 мл, за вторые сутки – 100 мл. На 4–е послеоперационные сутки пациентка в удовлетворительном состоянии переведена в профильное отделение.
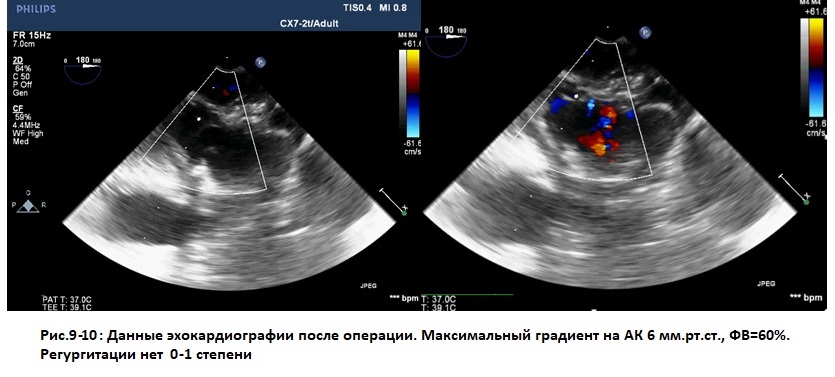
Послеоперационный период протекал без особенностей, послеоперационные раны заживали первичным натяжением, грудина стабильна. На 14-е послеоперационные сутки пациентка выписана под наблюдение кардиолога по месту жительства. По данным трансторакальной ЭХОКГ в послеоперационном периоде функция клапана удовлетворительная, максимальный градиент на аортальном клапане 6 мм рт.ст., регургитация до 1 ст. (рис. 9). По данным МСКТ с контрастированием, протез корня аорты на протяжении 48 мм, диаметр до 30 мм, восходящий отдел аорты до 21 мм, проксимальный отдел аорты до 21 мм (рис. 10).
Выводы
Современные технологии операций на корне аорты с сохранением нативного аортального клапана позволяют обеспечить благоприятные непосредственные функциональные результаты вмешательства и в перспективе могут улучшить прогноз и качество жизни у пациентов с синдромом Марфана и аневризмой восходящей аорты.
Аневризма восходящего отдела аорты: лечение, операция, стоимость
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Деление аорты на отделы очень важно для оценки риска и выбора оптимальной тактики лечения у пациентов с аневризмами аорты.
Аневризмой аорты называют участок её локального расширения.
Причины расширения аорты
Врожденные системные заболевания соединительной ткани: синдром Марфана, Элерса – Данлоса, вызванные генетическими изменениями, при которых стенка аорты имеет неправильное строение, способны стать причиной развития аневризмы.
Приобретенные заболевания, вызывающие аневризматическое изменение стенки аорты: чаще всего это — атеросклероз. Около 80% всех осложненных аневризм аорты — аневризмы, вызванные атеросклеротическим процессом, который приводит к ослаблению стенки сосуда, и невозможности выдерживать нормальное кровеносное давление, а как следствие — к расширению её.
Реже аневризма аорты развивается при воспалительных заболеваниях, вызванных внешними агентами (сифилис, грибковая инфекция, туберкулез) или при аутоиммунных заболеваниях (неспецифический аортоартериит).
Симптомы аневризмы аорты
К сожалению, диагноз аневризмы аорты не всегда может быть установлен в «холодный период» (до развития осложнений), так как это заболевание обычно протекает бессимптомно. Чаще всего её обнаруживают случайно при выполнении флюорографии, ультразвуковых или томографических исследований, выполненных в связи с другими заболеваниями. Лечение аневризмы восходящего отдела аорты до развития осложнений гораздо безопаснее для пациента, поэтому в ранней диагностике аневризмы аорты важное значение придается плановой диспансеризации.
Жалобы обычно появляются, когда аневризма начинает расслаиваться или, увеличиваясь, сдавливает окружающие органы и ткани. Появляется боль или нарушение функций тех органов, которые располагаются в области аневризмы. Вначале это не носит яркого характера и, поэтому, не настораживает ни пациента, ни врача.
Диагностика аневризмы аорты
Методы лечения аневризмы аорты
Для каждого метода имеются свои показания, и каждому из них присущи свои преимущества и недостатки.
Преимущества хирургического метода заключаются в его универсальности, то есть возможности исправления всех нарушений, связанных с аневризмой аорты, вне зависимости от отдела и характера поражения. Например, при аневризме восходящего отдела аорты и поражении аортального клапана проводят протезирование аорты, аортального клапана в сочетании с коронарным шунтированием.
Показания к оперативному лечению
Для каждого отдела аорты существует пограничный предел поперечного размера аорты, после достижения которого риск разрыва аорты статистически достоверно увеличивается. Так, для восходящего и брюшного отдела аорты опасным в плане разрыва является поперечный диаметр аневризмы 5 см, для грудного отдела аорты — 6 см. Если диаметр аневризмы увеличивается более чем на 6 мм за 6 мес, то это тоже является показанием к операции. Угрожающими в плане разрыва и расслоения аорты являются также мешковидная форма аневризмы и расширения аорты меньше того диаметра, который является показанием для операции, но сопровождающиеся болями в месте расширения и нарушениями функций предлежащих органов. Расслоения и свершившиеся разрывы аневризм являются абсолютными показаниями к экстренной операции.
Виды открытых хирургических операций при аневризмах аорты:
Операция Бенталла-Де-Боно (протезирование восходящего отдела аорты клапансодержащим кондуитом с механическим протезом аортального клапана);
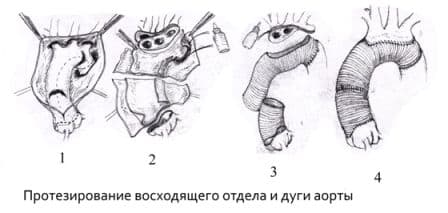
Протезирование восходящего отдела аорты и её дуги (техника Борста, использование косого агрессивного анастомоза и другие методики);
Протезирование грудного отдела аорты;
Протезирование брюшного отдела аорты.
Эндоваскулярные вмешательства
Позволяют резко уменьшить объем операционной травмы, сократить сроки госпитализации и уменьшить неизбежные страдания пациента, связанные с хирургическими доступами. Одним из основных недостатков метода, является необходимость повторных вмешательств.
Виды эндоваскулярных операций при аневризме аорты:
Наиболее современным методом лечения аневризмы аорты является гибридный метод, позволяющий достичь оптимальных результатов лечения при наименьшей операционной травме.
Гибридные операции сочетают в себе преимущества открытых и эндоваскулярных вмешательств.
«Информация для пациентов. Что необходимо знать больному с искусственным сосудом» Ответы на ваши вопросы
Мы надеемся, что эта брошюра поможет Вам понять больше о Вашей сосудистой системе и Вашей болезни.
Болезнями артерий страдают сотни тысяч мужчин и женщин всех возрастов и стилей жизни, таких же как Вы. Пока мы не в силах победить болезнь, необходимо научиться с ней жить полноценной и продуктивной жизнью.
Брошюра задумана в качестве дополнительной информации для пациента и не заменяет реальных консультаций с врачами. В случае возникновения дополнительных вопросов, пожалуйста, проконсультируйтесь с Вашим врачом терапевтом или хирургом.
1. Что такое сосудистая система?
Для начала давайте взглянем на сосудистую систему и на то, как она работает.
В норме Ваше сердце сокращается (бьется) более 100 000 раз в день (в среднем 70 ударов в минуту), перекачивает около 7 000 литров, на суммарном пути в 19 000 километров через всю сосудистую систему, артерии и вены. Эта невероятная система производит в среднем 2,6 миллиардов циклов за всю Вашу жизнь.
В нашей сосудистой системе находится около 4,5 литров крови, которая регулярно пополняется новыми клетками.
2. Как проявляются заболевания сосудов?
3. Что такое атеросклероз и эндартериит?
При облитерирующем эндартериите возникает спазм сосудов. Длительный спазм ведет к изменению внутренней стенки артерии, ее огрубению, утолщению. В результате страдают ткани конечностей. Эндартериит характерен для мужчин в возрасте 20-30 лет.
Коварство атеросклероза заключается в том, что поражаются не только артерии ног, но и сосуды других органов. При поражении артерий сердца возникает ишемическая болезнь сердца (стенокардия, аритмия, инфаркт миокарда), при поражении почечных артерий – гипертония, при вовлечении в процесс артерий головного мозга – хроническая цереброваскулярная недостаточность и инсульт. Поэтому к обследованию привлекаются врачи смежных специальностей – терапевты, кардиологи, невропатологи.
4. В чем причина?
Говоря о возникновении атеросклероза и других сердечно-сосудистых заболеваний, специалисты обычно не употребляют слова «причина». Вместо этого они пользуются понятием «фактор риска», то есть фактор, существенно увеличивающий возможность развития заболевания. В понятие «фактор риска» входят привычки, условия жизни, возраст и пол. Учет всех факторов риска позволяет выработать оптимальные рекомендации по профилактике и лечению сердечно-сосудистых заболеваний. К факторам риска развития атеросклероза относятся:
Эти факторы риска, как вы понимаете, необратимы. Именно поэтому, если вы мужчина старше среднего возраста вам следует обратить особое внимание на исключение других факторов риска, которые являются полностью или частично обратимыми:
5. Что изменить в питании?
Основные принципы диетотерапии при атеросклерозе можно сформулировать следующим образом:
6. ГИПОХОЛЕСТЕРИНОВАЯ (ГИПОЛИПИДЕМИЧЕСКАЯ) ДИЕТА
Данная диета носит общий характер; при наличии различных вариантов нарушений липидного обмена лечащий врач вносит соответствующие поправки. Очень важным является отказ от приема пищи позднее 19 часов, при этом ужин должен полностью состоять из продуктов, содержащих большое количество клетчатки и совершенно не содержащих холестерин (овощи, фрукты).
I.Н Е Л Ь З Я
Употреблять продукты, содержащие большое количество насыщенных жиров. К ним относятся следующие:
II. М О Ж Н О
Употреблять в умеренном количестве (не чаще 2х раз в неделю, либо чаще, но в ограниченных количествах, оговоренных врачом) следующие продукты:
III. Н У Ж Н О
Ежедневно, в большом количестве употреблять следующие продукты:
7. Когда нужна хирургия?
Обычно, когда вопрос ставиться об оперативном вмешательстве, очень важным этапом является ангиография. Это рентгенографическое исследование, которое сопровождается введением контрастного раствора (красителя) в сосудистую систему через шприц в области паха или руки. Ангиограмма показывает «карту» Ваших артерий и дает точное расположение сужений и закупорок, являющихся причиной вышеперечисленных симптомов. Некоторые из сужений и блоков могут быть ликвидированы при помощи баллонного катетера, введенного в сосуд через специальную иглу. Баллон располагается напротив сужения и затем раздувается, расширяя сосуд. Это так называемая ангиопластика. Другие сужения и закупорки, неподдающиеся ангиопластике, лечатся при помощи хирургической операции – шунтирования, т.е. формирования обхода места закупорки.
Выбор материала для шунтирования зависит от места расположения пораженного участка артерии. Чаще всего протез сосуда устанавливается вместо брюшной аорты и артерий конечностей. При данной локализации протез может безукоризненно работать в течение многих лет. Шунт в области бедра и голени очень часто изготавливается из Вашей собственной вены, которая может быть использована как «запасная деталь».
При некоторых шунтированиях хорошего результата можно достичь только с использованием искусственного протеза. В таком случае хирург должен решить, какой из них наиболее подходит в данном случае.
8. Что такое сосудистый протез?
Успешное развитие сосудистых протезов является выдающимся событием современности. За последнее время сформировался чрезвычайно высокий интерес к проблеме имплантации искусственных сосудов и к другим аспектам сосудистой хирургии. Первый сосудистый протез был разработан в 1960 году. С того времени произошли кардинальные изменения по улучшению качества используемого материала и современные протезы значительно превосходят своих прародителей.
Первоначально замена сосуда искусственным была всего лишь экспериментом, но со временем данная операция стала традиционной и сотни тысяч людей были успешно вылечены. Современные протезы широко признаны как надежные и заслуживающие доверия.
9. Как работает искусственный сосудистый протез?
Искусственные сосудистые протезы представляют из себя разработанный учеными заменитель кровеносных сосудов человеческого организма.
Сосудистый протез представляет трубку различной длины, формы и диаметра из сложного материала. Каждый отдельный компонент изготавливается из материала высочайшего качества и проходит тщательный контроль на каждом этапе производства с использованием новейших технологий. Технология производства гарантирует полную стерильность и отсутствие риска передачи инфекции при использовании протеза.
Сосудистый протез имеет большой запас прочности и устойчивости, значительно превосходящий прочность и устойчивость естественных артерий. Протез разработан как постоянная часть Вашей сосудистой системы. В то время как функционирование естественных сосудов постоянно подвергается воздействию множества факторов (таких как возраст и болезни), эти факторы не оказывают влияния на материал искусственных протезов.
10. Как долго может работать сосудистый протез?
На функционирование шунтов (протезов) может оказывать влияние множество факторов. Например, насколько сильно был развит атеросклероз до операции, как быстро он прогрессировал после операции, продолжили ли Вы курение и как обстоит дело с другими факторами, оказывающими влияние на развитие атеросклероза. Прием определенных медикаментов может помочь продлить работу шунта. При нарушении работы протеза причина скрывается скорее не протезе, а в изменениях происходящих в организме с возрастом и при заболеваниях.
11. Ответы на Ваши вопросы
Ответ: После имплантации протеза симптомы и признаки, которые предшествовали хирургическому лечению, станут значительно меньше, а во многих случаях полностью исчезнут. В случае если симптомы и признаки не возвращаются и не ухудшаются, можно безошибочно сказать, что протез работает нормально.
Ответ: Орган или ткань, снабжающаяся данным протезом, будет постепенно или внезапно получать меньше крови. При этом типичные симптомы и признаки (в зависимости от области расположения протеза) будут развиваться. Например, усиление боли при ходьбе или уменьшение дистанции ходьбы без боли, или похолодание стопы.
Ответ: Ваш протез был разработан так, что может работать неограниченное количество времени. Но как было сказано выше, в некоторых случаях работа протеза может нарушаться. Если это случится, Вам понадобится замена протеза, но решение принимается индивидуально в каждом конкретном случае. Существует небольшой риск, что протез может быть инфицирован. Мы гарантируем, что при имплантации протеза, он является абсолютно стерильным. Операция также проводится в условиях максимально возможной и строжайшей стерильности. В очень редких случаях инфекция все же может попасть на протез с Вашей кожи или из воздуха в операционной. Это может не оказать ни какого эффекта, но если происходит инфицирование протеза, он должен быть удален.
Ответ: Только Ваш лечащий врач может решить уровень индивидуальных ограничений. Он знает состояние Вашего здоровья и место расположения протеза. После имплантации сосудистого протеза, как правило, пациент может вернуться к полностью нормальной и активной жизни. Но все-таки, при имплантации протеза врач может ограничить Вас в определенных видах активности, таких как спорт, поднятие тяжестей или работа в саду до того момента, как протез полностью интегрируется в сосудистую систему.
Ответ: Дозированная ходьба не вредна, а даже полезна. Физическая нагрузка на ноги будет препятствовать атрофии (уменьшению объема) мышц, в толще которых проходят мелкие артерии. Чем больше мышечная масса – тем больше будет образовываться кровеносных сосудов. Установите для себя ритм ходьбы (например, 60 шагов в минуту) и ежедневно старайтесь проходить определенное расстояние. Идите до появления боли в мышцах ноги. Идти, пересиливая боль не надо – боль вызывает спазм артерий. Фиксируйте в таблице количество шагов, которые Вам удалось пройти без боли, и Вы увидите, что оно постепенно увеличивается.
Ответ: Вам не следует курить. Неопровержимо доказано, что курение оказывает отрицательное воздействие на отдаленные результаты работы сосудистого протеза, а также на состояние Ваших собственных артерий в целом.
Ответ: Некоторые препараты, применяемые при лечении атеросклероза, принимаются курсами по 2-3 месяца, другие – постоянно. Решить, в какой дозировке и по какой схеме их применять может только Ваш лечащий врач. В некоторых случая (например, при предстоящей хирургической операции), целесообразно прекратить на время прием определенных препаратов или заменить их другими. В любом случае поставьте Вашего лечащего врача в известность о своей болезни и о тех препаратах, которые Вы принимаете.
Ответ: Только в том случае, если врач рекомендует Вам уменьшения сексуальной активности. Во всех остальных случаях нет необходимости в каких-либо ограничениях.
Ответ: В большинстве случаев да. Но всегда необходимо советоваться с врачом.
Ответ: Доказано, что даже при таких обыденных манипуляциях, как лечение зубов может происходит временный выброс микробов в кровь. Если эти агенты попадут на протез, возможно его инфицирование. Поэтому, если у Вас возникает инфекционное заболевание, если Вам предстоит небольшая операция, например, лечение или удаление зуба, цистоскопия, фиброгастроскопия или исследование кишечника, Вам обязательно следует проконсультироваться у Вашего врача по поводу приема антибиотиков.