продолжительность жизни при глиозе головного мозга
Продолжительность жизни при глиозе головного мозга
Для того чтобы определить гистологический тип опухоли и в ряде случаев выбрать подходящий метод лечения больного, желательно провести биопсию или удалить опухоль.
Однако радикальное удаление опухоли может привести к опасным последствиям, и для взятия образца, в случае неоперабельной опухоли, используется методика стереотактической биопсии, проводящейся под контролем КТ.
В некоторых случаях необходимо быстро купировать острый отек мозга. Для этого больному вводят внутривенно мочевину, маннит или назначают большую дозу дексаметазона.Часто у детей и взрослых, наряду с хирургией, в качестве адъювантного метода использую лучевую терапию. Хотя химиотерапевтические препараты применяют все чаще, вопросы эффективности лекарственного лечения остаются дискуссионными.
Лечение низкозлокачественных (степень I и II по классификации Керногана) глиом головного мозга
Эти опухоли обычно пытаются удалить хирургическим путем, поскольку они имеют локализованный характер, и окружающие структуры при резекции повреждаются незначительно. Поэтому во многих случаях хирургия остается единственным методом их лечения. Однако, для более злокачественных опухолей особенно, могут наблюдаться рецидивы.
При неполном удалении опухоли, по крайней мере взрослым больным, в настоящее время назначают лучевую терапию. Исследование в клинике Майо 167 больных с низкозлокачественной астроцитомой показало, что для группы с пилоцитарной опухолью (41 человек) независимо от послеоперационного лечения отмечался благоприятный прогноз.
У остальных больных лучевая терапия привела к увеличению выживаемости, особенно если доза на опухоль превышала 53 Гр. В этом случае 5-летняя выживаемость составила 68%, по сравнению с 21% в группе, не получавшей лучевой терапии. Интересно, что полнота удаления опухоли, по-видимому, не играет критической роли, и таким образом основным методом лечения низкозлокачественных глиом является лучевая терапия. К опухолям, развивающимся у детей, вероятно, применимы те же общие принципы лечения.
Хотя сейчас все чаще рекомендуют использовать лучевую терапию во всех случаях после операции, крупномасштабное исследование, проведенное несколькими европейскими клиниками, не показало достоверного увеличения лечебного эффекта у оперированных больных с низкозлокачественными глиомами мозга после лучевой терапии.
В группе из 379 отобранных больных часть облучали в дозе 45 Гр на протяжении 5 недель, а часть в дозе 59,4 Гр на протяжении 6,6 недели. Медиана времени наблюдения составляла 74 месяца. При этом как общая выживаемость, так и выживаемость без прогрессирования заболевания в обеих группах была почти одинаковой (58% и 48% соответственно).
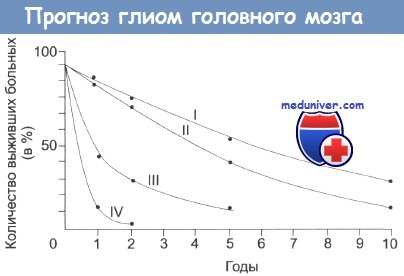
Отметьте, что даже в случаях низкозлокачественной опухоли выживает немного больных.
Лечение высокозлокачественных (степень III и IV по классификации Керногана) глиом головного мозга
В случаях этих опухолей почти всегда после операции проводят лучевую терапию. Во-первых, при хирургической операции редко удается полностью удалить опухоль, и, во-вторых, одна операция дает неудовлетворительные результаты. Последние данные показывают, что после проведения операции по поводу мультиформной глиобластомы больные не живут дольше года.
Однако пятая часть больных, получивших лучевую терапию, после операции жили по крайне мере в течение года. Необходимо облучать большой объем ткани, иногда весь мозг. Часто используют дозу 40-50 Гр, назначаемую в режиме фракционирования в течение 4,5-6 недель, или более высокие дозы, если опухоль локализована. Однако окончательный прогноз остается крайне неблагоприятным, и 5-летняя выживаемость больных с опухолью IV степени составляет менее 6%. Для больных с опухолью III степени выживаемость выше, и почти половина больных возвращается к нормальной жизни.
Попытки улучшить эти печальные цифры привели к использованию широких полей облучения или к назначению более высокой дозы, поскольку причиной смерти больных почти всегда является локальный рецидив опухоли. Если бы можно было найти безопасный способ увеличить дозу, то можно было более эффективно контролировать локальный рост опухоли.
Поэтому большой интерес вызывают три новых метода облучения: интерстициальная брахитерапия, стереотактическое облучение внешним пучком и гиперфракционирование дозы.
Интерстициальная брахитерапия с применением изотопов 125 Ir или 60 Со позволяет облучить определенный объем ткани опухоли в высокой дозе, не затрагивая при этом больших участков здоровой ткани, и метод может быть использован совместно со стереотактической хирургией. Большая серия исследований из Сан-Франциско дает основание предполагать, что этот метод может оказаться перспективным как для лечения первичных опухолей, особенно опухолей III степени, так и их локальных рецидивов.
Однако блестящие результаты, полученные при этом исследовании, могут объясняться тщательным отбором больных с опухолями определенной величины, а также по критерию общего состояния. Действительно, эти факторы, наряду с возрастом больных и их анамнезом, имеют важное прогностическое значение. К сожалению, использование брахитерапии для облучения опухоли в больших дозах не предотвращало у больных нарушений локорегионального характера.
В последнее время стали широко применять стереотактическую радиохирургию с использованием внешнего пучка. По сравнению с интерстициальным облучением, этот метод обладает рядом преимуществ. Он не является инвазивным и может быть использован совместно с традиционной лучевой терапией (облучение внешним пучком в широком поле), даже при облучении всей области мозга.
Для радиохирургии подходит лишь ограниченный контингент больных, однако этот метод перспективен при лечении небольших хорошо локализованных опухолей, размеры которых не позволяют провести резекцию. К числу таких опухолей относятся новообразования ствола мозга, зрительного бугра и зрительного тракта. Степень точности, которая достигается при стереотактической радиохирургии, позволяет надеяться, что можно облучить ограниченный объем ткани в более высокой дозе, чем это позволяют сделать другие методы с использованием внешнего пучка.
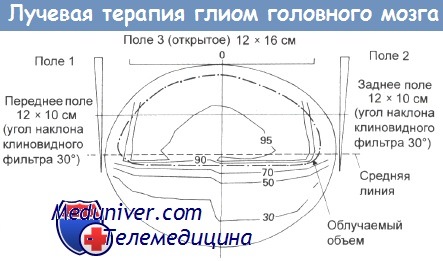
Трехпольное облучение всего полушария мозга. Облучаемый объем показан пунктирной линией.
Иногда при лечении хирургическим методом и лучевой терапией больных с высокозлокачественными глиомами в качестве адъювантных средств используют цитотоксические препараты. Наиболее часто применяют нитрозомочевины: бис-хлорэтилнитрозомочевину (БХНМ) и цис-хлорэтилнитрозомочевину (ЦХНМ), поскольку эти препараты растворимы в липидах и проходят через гематоэнцефалический барьер.
Оценить реакцию опухоли мозга на цитотоксические препараты сложно, но несомненно, что состояние некоторых больных с рецидивами опухоли улучшается, хотя в большинстве случаев препараты оказывают лишь кратковременный эффект. В обширном проспективном исследовании Уокера с сотрудниками показано, что назначение больным БХНМ после проведения операции и лучевой терапии продлевает медиану выживаемости всего на несколько недель.
Лечение хирургическим способом с последующим назначением химиотерапевтических препаратов (без лучевой терапии) оказалось гораздо менее эффективным. Возможно, что ЦХНМ несколько более эффективен, чем БХНМ.
Недавно в клиническую практику поступил темозоломид — новый цитотоксический препарат, эффективный по отношению к глиомам. Он представляет собой алкилирующий агент и является производным мутозоломида. В отличие от последнего темозоломид в меньшей степени подавяет миелопоэз. При лечении рецидивов глиобластомы препарат оказался более эффективным, чем прокарбазин. В настоящее время исследуется возможность применения темозоломида при первичном лечении мультиформной глиобластомы, и похоже, что препарат представляет собой перспективное средство.
Несмотря на большое количество мелкомасштабных рандомизированных исследований, проведенных за 30 минувших лет, роль химиотерапии в лечении больных с высокозлокачественными глиомами пока нельзя считать выясненной. Данные последнего мета-анализа продемонстрировали 6% увеличение 2-летней выживаемости больных, получавших лекарственное лечение. Несомненно, что этот результат будет стимулировать дальнейшие исследования возможности применения лекарственных средств для лечения опухолей мозга. Внутриартериальное введение препаратов оказалось неприемлемым из-за появления сильных токсических эффектов.
К числу прочих цитостатических препаратов относятся винкристин и прокарбазин. По сравнению с другими средствами, они обладают относительно меньшей токсичностью. Некоторой противоопухолевой активностью также обладают цисплатин и вепезид (VM26).
Одна из наиболее часто используемых рецептур содержит прокарбазин, ЦХНМ и винкристин (PCV). Она хорошо переносится больными и обычно назначается амбулаторно в качестве адъювантного средства на протяжении 6-недельного срока
Лечение олигодендроглиом головного мозга
Олигодендроглиомы часто хорошо дифференцированы, отличаются медленным ростом и могут быть полностью удалены хирургическим путем. При подозрениях на неполноту удаления или при агрессивной опухоли (иногда называемой олигодендробластома) рекомендуется проводить лучевую терапию.
По данным Шелина с сотрудниками, полученным на группе больных, состоящей более чем из 30 человек, 5-летняя выживаемость после хирургического лечения составляла 31%, а среди больных, получивших после операции курс лучевой терапии, 85%. Основываясь на этих и других данных, можно заключить, что 10-летняя выживаемость больных составляет порядка 35%.
Накапливаются данные о чувствительности олигодендроглиомы к химиотерапевтическим препаратам, таким как PCV и цисплатин.
Лечение глубоколокализованных глиом головного мозга
Клинически эти опухоли проявляются по-разному. При глиоме глазного нерва обычно развивается проптоз или слепота, и онкологи часто считают, что имеют дело с доброкачественной опухолью, устойчивой к лучевой терапии. В некоторых случаях, однако, возникает билатеральная опухоль, поражающая перекрест зрительных нервов, или распространяющаяся на желудочки; при этом иногда развивается гидроцефалия. Больным с такими опухолями назначают лучевую терапию.
Хотя при отсутствии клинических признаков развития опухоли проведение терапевтических мероприятий может не понадобиться, лучевая терапия облегчает состояние больных с тяжелым проптозом, что объективно подтверждается результатами КТ и магнитно-резонансных исследований. Пирс с соавторами сообщают о результатах продолжительного наблюдения над группой, состоящей из 24 детей с глиомой глазного нерва (медиана времени составляла 6 лет). Общая 6-летняя выживаемость детей составила 100%, и более чем у 90% наблюдалось улучшение («стабилизация») зрения.
При развитии опухоли зрительного бугра почти единственным средством лечения является лучевая терапия, поскольку операция или даже попытка взятия пробы ткани чрезвычайно опасны. Прогноз зависит от возраста больного, хотя, как и следует ожидать, важным фактором является гистологическая характеристика опухоли. При этом гистологический анализ проводили на аутопсийном материале. У пациентов молодого возраста с глиомой III степени 5-летняя выживаемость составляет около 25%.
Опухоли варолиева моста и ствола мозга отличаются крайне неблагоприятным прогнозом. Обычно у больных проявляются флоридные симптомы, включающие паралич черепных нервов, атаксию или поражение длинных трактов. Обычно опухоль представляет собой высокозлокачественную инфильтрирующую астроцитому, которая к моменту постановки диагноза достигает большого размера. Часто больные нуждаются в срочном лечении, однако, поскольку опухоли иноперабельны, единственным средством остается лучевая терапия.
Обычно назначают дозы порядка 40-55 Гр в течение 4—5 недель при ежедневном режиме облучения. В некоторых клиниках облучают более крупными фракциями, например в режиме фракционирования дозы 45-48 Гр в течение 15 дней.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Глиоз головного мозга на МРТ
В ходе МРТ головного мозга врачи могут выявить такое заболевание, как глиоз. О том, что же это такое, каковы признаки глиоза на томографии и как с этим жить, мы поговорим в этой статье. Глиоз головного мозга представляет собой вторичное заболевание, появляющееся по причине возникновения определенных расстройств на клеточном уровне ЦНС. Болезнь носит хронический характер. Максимальным положительным эффектом лечения можно считать стабилизацию состояния без дальнейшего прогрессирования.
БЕСПЛАТНАЯ
КОНСУЛЬТАЦИЯ О ДИАГНОСТИКЕ
Если сомневаетесь, запишитесь на бесплатную консультацию.
Или проконсультируйтесь по телефону
Клиническая картина появления глиоза
Человеческий мозг состоит из следующих клеточных образований: эпендимальный слой, нейроны (нейроцит, нерв и его волокно, неврон), нейроглиальные клетки. Главными веществами головного мозга являются нейроны, распространяющие импульсы по всей нервной системе. Нейронные процессы, включая гибель этих клеток, протекают малозаметно для человека. Достаточно важную функцию выполняют и нейроглии, отвечающие за метаболические процессы, выполнение секреторной, трофической функции. Здоровый мозг содержит глиальные клетки в большом количестве (около 40% от общей мозга) при сохранении всех нейронов. Они защищают мозг от возможных травм, клеточных повреждений и инфекций. Если же по причине заболевания или травмы происходит отмирание нейронов, их место занимают глии. Процесс замены нейронов нейроглиальными клетками (своеобразным клеем мозга) называется глиозом головного мозга. Иными словами, глиальные клетки реагируют на возникшее повреждение клеток ЦНС, занимая позицию отмерших нейронов, и тем самым способствуют восстановлению обменных процессов в мозговой ткани. Они не способны осуществлять нейрорегуляторные функции, как это делают нейроны, а потому такое перераспределение клеток в головном мозге считается патологическим состоянием.
Разновидности глиоза
Классификация глиозной ткани осуществляется с учетом концентрации участков поражения и формы очагов патологии. Выделяют следующие формы глиозов головного мозга:
Важным параметром глиальных образований является размер. Чем больше область разрастания образования, чем менее четко она локализована, тем сильнее возможны поражения нервной системы.
Симптомы глиоза
Глиоз головного мозга сопровождается проявлением различных симптомов, поскольку он может быть локализован в различных долях мозгового вещества. В их число входит головные боли, гипертония, нарушенная координация, дезориентация в пространстве, уменьшение остроты зрения, слуха, потеря памяти, человеку тяжело концентрировать внимание. Множественные очаги глиоза приводят к распространению следующих симптомов:
Степень хорошего самочувствия пациента при ярковыраженном глиозе зависит от локации и геометрии очагов. Крупный очаг глиоза может вызвать судорожные припадки и эпилепсию. В остальном симптомы не специфичны, а потому определить проблему сразу получается далеко не у всех медицинских работников. Поставить правильный диагноз поможет только процедура МРТ головного мозга.
Симптомы глиоза у новорожденных
Глиоз головного мозга может носить врожденный характер. У новорожденных малышей он проявляется немного иначе, чем у взрослых. Нервные ткани гибнут по причине врожденных заболеваний центральной нервной системы. Затем на их месте появляются глии. Данное заболевание проявляется следующими симптомами:
Причины глиоза
Проблема отмирания нервных клеток и последующий глиоз белого вещества может возникать вследствие различных болезней:
Помимо заболеваний, названных выше, глиоз головного мозга провоцируется неправильным образом жизни и вредными привычками. В старшем возрасте этот процесс может говорить о возрастной дегенерации мозгового вещества.
Роль наследственности при глиозе
Сейчас врачи медицинских центров СПб глиоз головного мозга могут предвидеть на генном уровне, поскольку он появляется под влиянием мутирующего гена, отвечающего за синтез гексозоаминидаза. Это фермент, обеспечивающий выработку ганглиозидов, а они уже провоцируют дисфункцию нервных тканей. При условии, что мутирующий ген присутствует и у отца, и у матери, риск возникновения у общего ребенка глиоза головного мозга составляет 25%. Имея такой риск, родителям необходимо получить консультацию генетика при планировании беременности. Также при наличии глиоза головного мозга у одного из детей значительно повышается вероятность проявления заболевания и у следующих общих детей пары. В данном случае достоверные прогнозы развития патологий может дать только квалифицированный врач.
Диагностика глиоза на МРТ
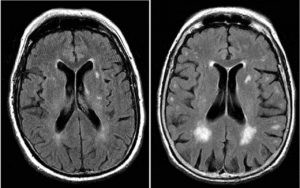
Однако информативность их имеет вторичный характер. Скорее они направлены не на выявление глиоза, а на контроль лечения основной болезни, ставшей толчком его развития. Основным методом диагностики, дающим обширную картину состояния головного мозга, все же является МРТ головы. Для детей, помимо МРТ, допускается проведение нейросонографии, также отображающей обширную картину мест скопления клеток глий, а для младенцев до года результативным также является УЗИ. МРТ показывает следующие клинические проявления глиоза головного мозга:
Профилактика глиоза
Методик полного излечения глиоза головного мозга пока не разработано. Но врачами проводится успешная терапия, которая тормозит распространение патологических процессов. Основная задача этой терапии – лечении заболеваний, ставших причиной глиоза головного мозга. Ключевыми факторами, влияющими на появление множественных очагов глиоза, стоит назвать и такие проблемы, как высокий холестерин, декомпенсированный диабет, гипертония, мерцательная аритмия. Значительно улучшить качество жизни и предотвратить возникновение проблем с разрастанием глиальных клеток поможет правильное питание. Главным условием правильного питания для мозга является ограничение потребления жиров, провоцирующих заболевание.
Излечить глиоз головного мозга невозможно, но болезнь можно предупредить или же остановить ее дальнейшее развитие. Для этого следует выполнять следующие меры профилактики: правильное питание с максимальным отказом от жирной пищи, как уже упоминалось выше. В данном случае нарушение жирового обмена провоцирует распространение глий. Следует оставить в рационе то количество жиров, которое необходимо для нормальной жизнедеятельности организма.
Здоровый образ жизни. Регулярная физическая активность с приемлемым уровнем нагрузки будет способствовать улучшению все систем организма. Важно не перегружать организм, а просто обеспечить активный образ жизни на свежем воздухе. Постоянные обследования с рекомендуемой частотой. Сюда входит не только МРТ диагностика раз в год пациентам старше 50 лет, но систематический контроль артериального давления, холестерина, глюкозы в крови. Также при появлении симптоматики необходимо посещать невролога и по рекомендации устранять все выявленные проблемы, препятствующие нормальной работе организма.
В некоторых случаях профилактика заболеваний обеспечивается за счет лечения терапевтическими методами в стационарных или амбулаторных условиях, например, сезонные курсы витаминных капельниц или периодические поездки для санаторно-курортного лечения. Важно, начиная с 45 лет, проходить ежегодное полное обследование и выявить все существующие проблемы с головным мозгом до назначения различных терапевтических препаратов. Нельзя применять методы самолечения, поскольку болезнь может приобрести более сложный характер под действием такого лечения. По рекомендации специалиста-невролога можно и нужно лечить первоисточники глиоза головного мозга с помощью лекарственных средств и капельниц, укрепляющих сосуды и улучшающих витаминизацию и кровообращение.
Лечение глиоза
Как уже было сказано, очаги поражения нейронов возникают в головном мозге разными путями. В основном причинами являются патологические воспалительные и демиелинизирующие изменения в головном мозге. Глиозные процессы не поддаются полноценному лечению, обратная замена глиозной ткани нейронами невозможна. Также глии не могут выполнять функции нейронов, но они очень важны для нормального течения обменных процессов. Потому проблема редко решается хирургическим путем. Глиозная ткань, которая замещает собой мертвые нейроны, не удаляется без острой необходимости. Но можно устранить причины и некоторые последствия основного заболевания, что позволит улучшить состояние пациента.
При хроническом процессе в нервной ткани специалистами назначается терапевтическое лечение в амбулаторных условиях. Подбираются лекарственные препараты, оказывающие положительное влияние на кровообращение и артериальное давление, системы сосудистого расширения, а также витаминные комплексы. Под действием препаратов замедляется или полностью останавливается развитие глиоза белого вещества. Большое значение имеет соблюдение рекомендаций медицинских специалистов относительно образа жизни и питания. Следует как можно больше времени проводить на свежем воздухе, начинать свой день с легкой зарядки и неплотного завтрака. Острое состояние требует госпитализации пациента. Как правило, для острого сосудистого и иного вида глиоза характерны потери сознания, резкие боли, судорожные припадки, нарастающая дисфункция внутренних органов. Лечение в этом случае допускает хирургическое удаление. Осуществляется шунтирование с последующим удалением образования клеток глии и отводом ликвора, если это необходимо.
Специализация: Врач-невролог, мануальный терапевт
Где ведет приём: Медицинский центр МЕДЦЕНТР»ЭКО
Что такое очаги глиоза в головном мозге? При каких заболеваниях видны образования в белом веществе?
Полноценное функционирование рефлекторной деятельности человека во многом обусловлено работой нервной системы.
Если нервная система поражена, то организм человека дает сбой – нарушаются все его основные функции: частота и ритм работы сердца, дыхание, координация движений и навыки ходьбы, а также питание.
Если нарушения происходят в мозге, то у человека могут быть утрачены все основные жизненные навыки касательно речи, написания и чтения.
Несмотря на то, что глиоз мозгового вещества не является заболеванием, но данный аномальный процесс способствует возникновению серьезных нарушений в привычной жизни человека.
Глиоз белого вещества мозга – что это?
Данный процесс представляет собой достаточно тяжелое морфофизическое нарушение патологического характера, которое протекает в тканях головного мозга под воздействием определенных экологических факторов, которые носят травмирующий характер.
Этот процесс сопровождается значительным разрастанием рубца, образованного на травмированном участке, на котором погибли нейроны.
Данный рубец в медицине называют нейроглией.
Под этим термином понимают дополнительное тканевое вещество головного мозга, который составляет порядка 30% от общей массы ткани мозга. Основной функцией нейроглии выступает обеспечение защиты мозгового вещества от воздействия патогенных микроорганизмов и различных повреждений. Также нейроглия вырабатывает полезные вещества и принимает участие в обменных процессах.
При получении травмы или инфекционном поражении мозговых клеток объем нейроглии увеличивается. На поврежденном участке мертвых нейронов обычно образуется рубцовая ткань.
Однако нейроглия исключает ее формирование, поскольку сама становится своеобразным биопроводником.
Главная проблема заключается в том, что нейроглия не способна функционировать наподобие естественной нервной ткани. Это в свою очередь вызывает серьезные проблемы со здоровьем.
Очень четко видны очаги глиоза на МРТ головного мозга.
При повреждениях мозговых тканей наблюдаются следующие симптомы:
Виды заболевания
Поскольку вследствие давления развивающейся нейроглии, некротические клетки постепенно погибают и отмирают.
На фоне этого появляются небольшие участки глиоза разного размера и формы, которые могут располагаться в любой области головного мозга.
Патологический процесс классифицируют по 7 формам:
Очаги глиоза
В зависимости от того, как очаговые изменения отображаются на пленке при проведении МРТ головного мозга глиоз, их подразделяют на следующие группы:
В зависимости от числа патологических зон очаги нейроглии также разделяют на:
Единичные образования
Подобные образования встречаются чаще у разных возрастных групп.
На МРТ головного мозга выявить очаги глиоза можно как у младенцев, так и у пожилых пациентов.
В первом случае формирование измененных очагов может быть связано с последствиями послеродовой травмы, во втором – быть результатом дегенерации тканей мозга вследствие возрастных изменений.
Данный процесс представляет собой естественные возрастные изменения, которые в 60% случаев отображаются при сканировании белого вещества у лиц старше 85 лет.
Как правило, подобные поражения выявляются случайно, поскольку они не приносят дискомфорта. Однако при образовании очагов в левой лобной доле, они нередко провоцируют появление галлюцинаций.
Данное явление обусловлено тем, что в этой части находятся наиболее важные центры, отвечающие за глубокие чувства и ощущения.
Главной особенностью такого поражения выступает то, что оно не предрасположено к разрастанию и несет существенного риска при развитии и обострении хронических болезней.
Множественные очаги
Такие поражения встречаются намного реже по сравнению с единичным глиозом головного мозга. Данная патология может развиться на фоне различных заболеваний кровеносных сосудов, ЦНС (в частности, белого вещества), а также соединительных тканей.
Обычно причиной подобных поражений выступают атеросклерозы, а также перенесенные инсульты и инфаркты. Также множественные очаги поражений могут возникать вследствие получения черепно-мозговой травмы.
Важно отметить, что при травматизме головного мозга протекает процесс некроза, причем – на разных участках и в разных областях. В результате этого глиозному перерождению намного лучше подвергаются именно субкортикальные очаги отмирания тканей.
При получении незначительных травм головы величина поражений составляет не более нескольких миллиметров. Благодаря этому функции мышления человека остаются практически неизменными.
Если у пациента присутствуют даже мельчайшие структурные изменения, их легко можно выявить с помощью КТ или МРТ обследования.
Наш оператор перезвонит вам в течении 20 мин
При каких заболеваниях появляются очаги в белом веществе?
Развитие такого состояния в медицине считается мультифакторным.
Дело в том, что на развитие патологии оказывают влияния различные факторы, включая инфекционные заболевания, генетическую предрасположенность, вредные привычки, качество экологии.
К наиболее важным факторам, которые предрасполагают к появлению очагов в белом веществе, относят:
трофические нарушения и заболевания, касающиеся нарушения обменных процессов, что происходит вследствие накопления в мозге патогенных частиц;
Очаговые изменения сосудистого происхождения
Диагностировать на ранних стадиях с помощью МРТ исследования удается вазогенные изменения стенок сосудов, приводящие к развитию атеросклероза, а также расстройство кровообращения, которое присутствует в сосудах мозга.
Эта патология имеет определенную симптоматику:
На основании вышесказанного, у многих людей возникает вполне актуальный вопрос о том, глиоз головного мозга сколько живут.
Многое зависит от того, насколько быстро были выявлены очаги поражения, а также от своевременности назначенных обследований и терапии.

