КСС. Патология пателлофеморального сустава (ПФС). +
М.А. Герасименко, А.В. Белецкий, Е.В. Жук, С.Д.Залепугин.
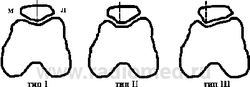
В I типе надколенника медиальная и латеральная суставные поверхности равны. Типы II и III имеют прогрессивно уменьшающуюся медиальную суставную поверхность, а доминирующая латеральная суставная поверхность, вероятно, связана с пателлярной нестабильностью. Это предполагает, что окончательная форма надколенника определяется воздействующими на него нагрузками. Например, исходом латераризированной плоскости надколенника станет более выступающая латеральная суставная поверхность [4]. Форма блока суставного конца бедренной кости также может влиять на стабильность надколенника. Agletti с соавт. [5] отмечал, что высота латерального мыщелка в контрольной группе в норме была почти в 2 раза больше, чем у пациентов с подвывихом надколенника, в среднем 9 мм против 4,7 мм.
Медиальная сторона
Warren и Marshall [6] изобразили анатомию медиальной стороны колена. Была описана трехслойная система. Наиболее важная структура, медиальная пателлофеморальная связка (МПФС), находится во II слое, глубже медиальной широчайшей мышцы бедра. Другие авторы также указывали на важность связки, например Feller с соавт. [7], который отмечал, что она являлась отдельной структурой у вскрытых трупов. МПФС перекидывается от верхнемедиального угла надколенника до надмыщелка бедренной кости. МПФС является статическим стабилизатором надколенника. Показано, что МПФС является главным статическим стабилизатором, играющим роль удерживателя к латеральному смещению ПФС, в то время как квадрицепс функционирует как главный динамический стабилизатор. Много внимания было уделено медиальной широчайшей мышце бедра. Медиальная широчайшая мышца бедра, особенно ее косые волокна (косая медиальная широчайшая мышца бедра, или КМШМБ), которые ориентированы примерно на 50-700 относительно длинной оси сухожилия квадрицепса, играют наиболее существенную роль в сопротивлении боковому смещению. Было обнаружено, что важную роль играет также пателлярно-менисковая связка и связанные с ней удерживающие волокна, которые вносят вклад (в размере 22 %) в общее сопротивление смещению. Связочные структуры могут также передавать проприоцептивную информацию окружающей мускулатуре. МПФС может оторваться от бедренной кости во время латерального смещения надколенника. В дополнение к этому, Koskinen и Kujala [9] показали, что прикрепление медиальной широчайшей мышцы бедра расположено более проксимально у пациентов, перенесших дислокацию, чем в норме.
Латеральная сторона
Имеется как поверхностный, так и глубокий компонент латерального удерживателя. Глубокий компонент прикрепляется непосредственно к надколеннику и является первой линией сопротивления смещению надколенника с латеральной стороны сустава. Глубокая поперечная фасция фиксирует подвздошно-большеберцовую связку надколенника. Стабилизирующий эффект латерального удерживателя наиболее существенен в момент полного разгибания колена, когда суставные поверхности надколенника и блока бедренной кости не соприкасаются. В то время как при сгибании колена подвздошно-большеберцовая связка движется кзади, возрастает латеральное натяжение надколенника. Если эти силы действуют против ослабленных медиальных стабилизаторов, может возникнуть уклон надколенника или подвывих.
Подвздошно-большеберцовый тракт, продолжение мышцы напрягающей широкую фасцию, тянется от этой мышцы до бугорка Gerdy. Так как подвздошно-большеберцовая связка постоянно при сгибании-разгибании колена трется о латеральный надмыщелок, может возникнуть боль.
Биомеханика
Основной функцией надколенника является повышение эффективности квадрицепса путем увеличения рычага разгибательного механизма. Надколенник увеличивает механическую силу разгибательного механизма примерно на 50 % [15].
Когда колено согнуто, дистальный суставной хрящ контактирует с суставным концом головки блока (трохлеарного желобка). Начальный контакт осуществляется в области дистального полюса надколенника при сгибании колена примерно на 10-150. В случае patella alta этого не происходит, пока колено не согнется до 20-300 [16, 17]. Когда сгибание достигает 900, наиболее проксимальная часть надколенника контактирует суставной поверхностью с блоком. В зависимости от локализации повреждения суставного хряща, боль может возникать при сгибании под определенным углом. Изображения на КТ помогли в понимании пателлофеморального скольжения при различных углах сгибания колена. В положении полного разгибания надколенник обычно расположен немного латерально по отношению к блоку, и опущен квадрицепсом по центру блока. Надколенник должен быть расположен центрально при сгибании колена на 15-200, без всякого наклона, и оставаться в таком положении на протяжении всего сгибания. Патологическое смещение или подвывих, а также ротация и наклон надколенника могут быть выявлены при сгибании на различное количество градусов.
Анамнез
Физикальное обследование
Физикальное обследование может сосредоточиться только на патологии, относящейся к коленному суставу, в то время как другие случаи, как, например, отраженные боли от тазобедренного сустава или поясничного отдела позвоночника, будут упущены. Также необходимо принимать во внимание возможные системные причины, такие как ревматоидный артрит и рефлекторная симпатическая дистрофия. Тщательное обследование также помогает определить другие причины боли в коленном суставе (патология менисков и крестообразных связок).
Необходимо тщательно исследовать походку. Могут наблюдаться чрезмерное тибиофеморальное вальгусное отклонение, вальгус и пронация стопы. Также могут быть избыточное смещение бедренной кости кпереди, наружная торсия большеберцовой кости, patella alta или patella infera, патологическая медиальная или латеральная ротация надколенника.
Проксимальная и латеральная ротация надколенника приводит к возникновению так называемого симптома «глаза кузнечика» (рис. 2). Этот симптом можно наблюдать, когда пациент сидит и колени согнуты под углом 900 [20]. Такое положение надколенника вызывается его смещением и феморальной антеверсией.
Kolowich с соавт. [22] протестировал 100 пациентов с нормальным надколенником, и обнаружил, что наклон надколенника после прохождения нейтрального положения колеблется от 0 до 200. Авторы сделали вывод о том, что невозможность наклона, по крайней мере, до 00 соответствовала патологии, также отметив далее, что этот показатель кореллировал с успешным исходом после операции латерального релиза. Также тщательно должны быть исследованы медиальные и латеральные движения надколенника. Латеральные движения надколенника отражают целостность медиальной капсулы, медиального удерживателя и косых волокон медиальной широчайшей мышцы бедра.
Рентгенологические исследования
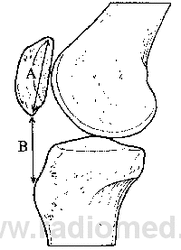
Стандартные рентгенограммы для оценки коленного сустава включают боковые рентгенограммы с билатеральным нагрузочным переднезадним и билатеральным тангенциальным (модифицированным Merchant) заднепередним изображениями. Боковое изображение может быть использовано для выявления patella alta или patella infera. Для этого применяют индекс Caton-Deschamps (1982 г.), равный отношению длины сухожилия надколенника к длине самого надколенника. В норме этот индекс равен 1. При значении индекса менее либо равном 0,6 надколенник расположен низко (patella infera), высокое расположение надколенника (patella alta) диагностируется при значении индекса равном либо превышающем 1,2. По данным других авторов, нормальное отношение длины надколенника к длине сухожилия составляет 1+/-20 % независимо от угла сгибания в коленном суставе [24] (рис. 5).
Боковую проекцию, полученную в положении сгибания до 300, также можно использовать для выявления patella alta или patella infera с помощью линии Blumensaat [25]. Нижний полюс надколенника должен быть приблизительно на уровне линии, которая представляет собой крышу межмыщелкового углубления.
Билатеральное переднезаднее изображение можно применять для оценки линий конечности, а также сужения суставного пространства, «суставных мышей», переломов, опухолей, и патологии надколенника, включая двудолевой и трехдолевой надколенник.
Переднезаднее изображение в положении сгибания колена на 450 может диагностировать тибиофеморальное сужение, которое иначе остается нераспознанным.
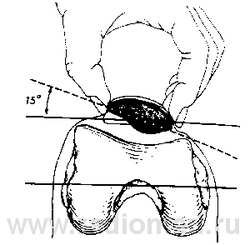
Аксиальная проекция используется для диагностики наклона надколенника или подвывиха. Merchant описал метод получения этого изображения при сгибании колена на 450 с каудальным направлением потока рентгеновских лучей под углом 300 [26].
В Ортопедическом институте Южной Калифорнии применяется модифицированное изображение Merchant, когда колени сгибаются под углом 300, и оба колена помещаются на кассету для сравнения.
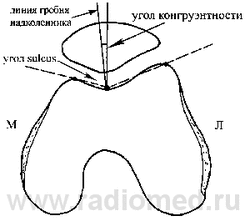
Затем ориентирные линии тангенциально опускаются на латеральную суставную поверхность, вторая линия проходит через мыщелки блока кпереди (аналог методики, описанной Laurin с соавт.) [27]. Угол, формируемый этими линиями, должен быть открыт латерально. Если угол открыт медиально или линии параллельны, то, вероятно, имеется патологический наклон надколенника. Это заключение было сделано после того, как было отмечено, что у 97 % людей в норме углы дивергирующие, в то время как все пациенты с патологическим наклоном надколенника имеют параллельные или конвергирующие углы.
Угол конгруэнтности Merchant можно использовать для интерпретации медиолатерального подвывиха [28] (рис. 6). На аксиальном изображении линия центрального гребня надколенника должна находиться на биссектрисе угла sulcus либо медиально от нее. Если линия гребня находится латерально от биссектрисы, то надколенник смещен латерально, что можно расценивать как подвывих. В собственном исследовании Merchant у 100 пациентов в норме среднее значение угла конгруэнтности было равно-60, то есть центральный гребень надколенника находился медиально от угла борозды, со стандартной девиацией в 110. Считалось, что патологическим является угол конгруэнтности в 160. Однако Aglietti полагал, что этот интервал слишком широк. Он изучил 150 пациентов, не предъявляющих жалоб, и обнаружил, что в среднем угол конгруэнтности равен-80, со стандартным отклонением в 60 [5].
КТ полезно в оценке более сложных случаев, и для пациентов с незначительным патологическим наклоном 29. Изображения на КТ являются точными чрезнадколенниковыми поперечными изображениями, полученными при различных степенях сгибания колена-обычно 00, 150, 300, и 450, а задние мыщелки бедренной кости используются в качестве ориентирной линии. Пациента необходимо поставить ровно. КТ снимки используются для оценки угла наклона надколенника и угла конгруэнтности.
МРТ также возможно использовать для оценки состояния надколенника, как и КТ. МРТ имеет преимущества перед КТ за счет отсутствия ионизирующего излучения, воздействующего на больного [32]. Поперечные изображения получают в тех же положениях сгибания колена-00, 150, 300, и 450. Преимущество МРТ также в том, что хирург может оценить хрящевую и другую внутрисуставную патологию, используя один метод. Наканиши с соавт. отметил положительную зависимость между МРТ и находками при артроскопии для умеренных и серьезных повреждений хряща [33, 34]. Shellock с соавт. также обнаружил, что МРТ полезно в оценке ПФС после латерального релиза, если пациент продолжает жаловаться на боль в переднем отделе колена [35]. В их исследовании медиальный подвывих наблюдался у 74 % пациентов из 43, с сохраняющимися симптомами после иссечения латерального удерживателя; у 98 % было смещение. У 43 % пациентов был медиальный подвывих на противоположном, неоперированном колене. Авторы сделали заключение, что некоторые пациенты, вероятно, имели медиальный подвывих, что можно было определить на МРТ до операции. Те же самые авторы сравнили пассивное расположение с активными движениями МРТ для оценки слежения. Они отметили, что нет разницы в качественной оценке пателлофеморальной патологии; однако технологии активного движения были менее время затратными и позволяли оценить активные мышечные и мягкотканые структуры [36].
МРТ также может быть информативна в случае острой дислокации надколенника. МРТ в этой ситуации можно использовать для определения сопутствующей патологии менисков или крестообразных связок, острой дислокации с неконгруэнтным вправлением, или острой дислокации с местной слабостью на бугорке аддуктора. В последнем случае пациент мог перенести отрыв МПФС [37]. В исследовании Sallay [37], у 87 % пациентов с острой дислокацией надколенника был отрыв МПФС на МРТ, и у 94 % больных этот диагноз подтвердился на операции. В конечном итоге может быть использование сканирование костей для подтверждения увеличения захвата индикатора, что свидетельствует о возросшей метаболической активности в месте хронической или острой травмы. Dye и Boll [38] отмечали, что при сканировании кости можно определить артроз ПФС, и еще точнее локализовать его с медиальной или латеральной стороны. Сканирование кости также может использоваться для обнаружения дополнительных двудольных фрагментов у пациентов с двудольным надколенником [39].
Заключение
Ортопедическая патология ПФС является серьезной, достаточно распространенной, но не достаточно изученной проблемой. В диагностике патологии ПФС важны тщательно собранный анамнез и полноценное клиническое обследование. Учитывая большой спектр ортопедических заболеваний, характеризующихся сходными клиническими и анамнестическими данными, в дифференциальной диагностике и верификации диагноза целесообразно использовать весь арсенал современных методов исследования (рентгенограммы в различных проекциях, КТ, МРТ), дополняющих традиционные.
Литература
1. Karlson J, Thomee R, Sward L. Eleven year follow-up of patellofemoral pain syndrome. Clin J Sports Med 1996;6:22-26
2. Whitelaw G, Rullo D, Markowitz H, et al. A conservative approach to anterior knee pain. Clin Orthop 1989;246:234-237
3. DeHaven K, Dolan W, Mayor P. Chondromalacia patellae in athletes: clinical presentation and conservative management. Am J Sports Med 1979;77:5-11.
4. Wiberg G, Roentgenographic and anatomic studies on the patellofemoral joint with special reference to chondromalacia patella. Acta Orthop Scand 1941; 12:319-410.
5. Aglietti P, Insall JN, Cerulli G. Patellar pain and incongruence I: measurements of incongruence. Clin Orthop 1983;176:217-224.
6. Warren LF, Marshall JL. The supporting structures and layers on the medial side of the knee: an anatomical analysis. J Bone Joint Surg Am 1979;61:56-62.
7. Feller JA, Feagin JA Jr, Garrett WE Jr. The medial patellofemoral ligament revisited: an anatomical study. Knee Surg Sports Traumatol Arthrosc 1993;1:184-186
8. Conlan T, Garth WP Jr, Lemons JE. Evaluation of the medial soft tissue restraints of the extensor mechanism of the knee. J Bone Joint Surg Am 1993;75:682-693.
9. Koskinen SK, Kujala UM. Patellofemoral relationships and distal insertion of the vastus medialis muscle: a magnetic resonance imaging study in nonsymptomatic subjects and in patients with patellar dislocation. Arthroscopy 1992;8465-468.
10. Heegaard J, Leyvraz PE, Van Kampen A, et al. Influence of soft structures on patellar three dimensional tracking. Clin Orthop 1994;299:235-243.
11. Fulkerson J, Gossling H. Anatomy of the knee joint lateral retinaculum. Clin Orthop 1980;153:183.
12. Fulkerson JP, Tennant R, Jaivin JS, et al. Histologic evidence of retinacular nerve surgery associated with patellofemoral malalignment. Clin Orthop 1985;197:196-205.
13. Sanchis-Alfonso V, Sosello-Sastre E. Immunohistochemical analisis for neural markers of the lateral retinaculum in patients with isolated symptomatic patellofemoral malalignment: a neyroanatomic basis for anterior knee pain in the active young patient. Am J Sports Med 2000;28:725-731.
14. Sanchis-Alfonso V, Sosello-Sastre E, Monteagudo-Castro C, et al. Quantitative analysis of nerve changes in the lateral retinaculum in patients with isolated symptomatic patellofemoral malalignment: a preliminary study. Am J Sports Med 1998;26:703-709.
15. Sutton F, Thompson C, Lipke J, et al. The effect of patellectomy and knee function. J Bone Joint Surg Am 1976;58:537-540.
16. Goodfellow J, Hungerford D, Zindel M. Patellofemoral joint mechanics and pathology: functional anatomy of the patellofemoral joint. J Bone Joint Surg Br 1976;58:287-290.
17. Hungerford J, Barry M. Biomechanics on the patellofemoral joint. Clin Orthop 1979;149:9-15
18. Fulkerson J, Shea K. Disorders of patellofemoral alignment. J Bone Joint Surg 1990;72:1424-1429.
19. Witvrouw E, Lysens R, Bellemans J, et al. Intrinsic risk factors for the development of anterior knee pain in an athletic population: a two year prospective study. Am J Sports Med 2000;28:480-489.
20. Hughston J, Walsh W, Puddu G. Patellar subluxation and dislocation. Philadelphia: WB Saunders, 1984.
21. Greenfield M, Scott W. Arthroscopic evaluation and treatment of the patellofemoral joint. Orthop Clin North Am 1992;23:587-600.
22. Kolowich PA, Paulos LE, Rosenberg TD, et al. Lateral release of the patella: indications and contraindications. Am J Sports Med 1990;18:359-365.
23. Fulkerson JP, Kalenak A, Rosenberg TD, et al. Patellofemoral pain. Instr Course Lect 1992;41:57-71.
24. Insall J, Salvati E. Patella position in the normal knee joint. Radiology 1971;101:101-104.
25. Blumensaat C. Die Lageabweichungen und Verrenkungen der Kneesheibe. Ergeb Chir Ortho 1938;31:149.
26. Merchant A, Mercer R, Jacobson R, et al. Roentgenographic analysis of patellofemoral congruence. J Bone Joint Surg Am 1974;56:1391-1396.
27. Laurin C, Dussault R, Levesque H. The tangential x-ray investigation of the patellofemoral joint. Clin Orthop 1979;144:16-26.
28. Merchant AC. Patellofemoral disorders: biomechanics, diagnosis, and nonoperative treatment. In: McGinty JB, ed. Operative arthroscopy. New York: Raven Press, 1990:273.
29. Martinez S, Korobkin M, Fonder FB, et al. Diagnosis of patellofemoral malalignment by computed tomography. J Comput Assist Tomogr 1983;7:1050-1053/
30. Schutzer S, Ramsby G, Fulkerson J. The evaluation of patellofemoral pain using computerized tomography: a preliminary study. Clin Orthop 1986;204:286-293.
31. Fulkerson J, Schulzer S, Ramsby G, et al. Computerized tomography of the patellofemoral joint before and after lateral release of realignment. Arthroscopy 1987;3:19-24.
32. Shellock F, Mink J, Fox J. Patellofemoral joint, kinematic MR imaging to assess tracking abnormalities. Radiology 1988;168:551-553.
33. Van Leersum MD, Schweitzer ME, Gannon F, et al. Thickness of patellofemoral articular cartilage as measured on MR imaging: sequence comparison of accuracy, reproducibility, and interobserver variation. Skeletal Radiol 1995;24:431-435.
34. Nakanishi K, Inoue M, Harada K, et al. Subluxation of the patella: evaluation of patellar articular cartilage with MR imaging. Br J Radiol 1992;65:662-667.
35. Shellock F, Mink J, Deutsh A, et al. Evaluation of patients with persistent symptoms after lateral retinacular release by kinematic magnetic resonance imaging of the patellofemoral joint. Arthroscopy 1990;6:226-234.
36. Shellock F, Mink J, Deutsh A, et al. Kinematic MR imaging of the patellofemoral joint: comparison of passive positioning and active movement techniques. Radiology 1992;184:574-577.
37. Sallay PI, Poggi J, Speer KP, et al. Acute dislocation of the patella: a correlative pathoanatomic study. Am J Sports Med 1996;24:52-60.
38. Dye S, Boll D. Radionuclide imaging of the patellofemoral joint in young adults with anterior knee pain. Orthop Clin North Am 1986;17:249-261.
39. Iossifidis A, Brueton RN, Nunan TO. Bone scintigraphy in painful bipartite patella. Eur J Nucl Med 1995;22:1212-1213.
Отсекающий остеохондрит надколенника.
До сих пор причина заболевания неясна. Считается, что очаг поражения хряща почти всегда локализуется в дистальном отделе медиальной фасетки. Края дефекта чётко очерчены, размер редко превышает 1 см в диаметре, часто встречаются двусторонние локализации.
Встречается не только у детей, но и у взрослых. Почти в половине случаев заболевание протекает асимптоматично.
Визуализация
Лечение
У детей чаще применяется консервативное лечение. У взрослых – иссечение фрагмента, кюретаж и множественные рассверливания. Marandola, Prietto сообщили о хороших результатах ретроградной фиксации фрагмента при помощи винта Herbert.
Дольчатый надколенник
Дольчатый надколенник в подавляющем большинстве случаев протекает без какой-либо клинической симптоматики. В 40% случаев речь идёт о двустороннем нарушении консолидации центров вторичной оссификации. Встречается чаще у мужчин (9:1). В отличие от перелома при bipartite надколенника края в области синхондроза ровные, а смещение минимально. Диагностические ошибки, однако, встречаются нередко, особенно в случаях, когда дольки располагается в области нижнего полюса.
Существует несколько классификаций центров дополнительной оссификации надколенника.
Классификация Saupe (выделяет три типа дольчатого надколенника)
Дифференциальная диагностика
Carl Stanitski представил редкую локализацию дольчатого надколенника в нижнем полюсе. Это состояние легко ошибочно принять за поперечный перелом полюса без нарушения функции разгибания.
Диагностика
Передний болевой синдром, связанный с нарушением слияния вторичного центра оссификации, почти всегда связан с перегрузочной болезнью в зоне прикрепления vastus lateralis четырехглавой мышцы бедра к верхненаружному бордюру надколенника. Чтобы доказать связь болевого синдрома с bipartite надколенника, Ishikawa предложил оригинальный тест. После получения изображения на рентгенограмме в горизонтальной плоскости, такой же снимок производится в положении больного на корточках. Тест считается положительным, если линия, разделяющая части надколенника, под нагрузкой расширилась.
Для уточнения диагноза применяют радиоизотопное сканирование, но необходимо помнить, что иногда возможно накопление фармпрепарата в этой зоне и при отсутствии болевого синдрома.
Лечение
Чаще всего болевой синдром удаётся ликвидировать консервативно: кратковременная иммобилизация, ограничение активности, нестероидные противовоспалительные препараты.
При отсутствии эффекта – оперативное лечение.
При болевом синдроме, обусловленном передненаружной локализацией, может быть произведено иссечение подвижного фрагмента.
Mori связывал зависимость нарушений слияния вторичного центра оссификации надколенника и болевого синдрома с чрезмерным напряжением в зоне прикрепления наружного retinaculum и рекомендовал латеральный release при болезненных формах bipartite patella.
Ogata показал, что наружный release не только приводит к ликвидации болей, но и способствует сращению в зоне синхондроза.
Реабилитация
После операции накладывается ортез в полном разгибании, в котором допускается ранняя ходьба с полной нагрузкой. На 4-5 день разрешают движения в суставе, средний срок иммобилизации не превышает 2 недели.
Пателлофеморальный артроз и эндопротезирование надколенника
Пателлофеморальный артроз коленного сустава
Пателлофеморальный артроз коленного сустава вызывают дегенеративные изменения задней части надколенника (коленная чашечка). Вследствие ретропателлярного артроза, артрозные боли проявляются, прежде всего, когда человек спускается с лестницы либо с гористой поверхности.
При артрозе суставный хрящ между коленной чашечкой и бедренной костью изнашивается вследствие давления и воспалительных процессов (износ суставного хряща).
Состояние надколенника имеет большое значение для экстензорного движения коленного сустава во время ходьбы либо положении «стоя». Когда человек сгибает ногу надколенник скользит по надколенниковой борозде бедренной кости, а когда разгибает, она смещается вперед. В этот момент больными ощущается «провал» в суставе, но на самом деле вывих происходит редко. Полная функциональность надколенника очень важна и после оперативного лечения коленного сустава. Сразу после операции наши специалисты по лечению колена рекомендуют восстановление движений в суставе и стопе, так как это улучшает кровоснабжение мышц нижней конечности и обеспечивает профилактику отека и тромбообразование. При сгибании либо разгибании ноги коленная чашечка, смещается вверх и вниз по желобкам большеберцовой и бедренной костей, предотвращая их смещение. Дополнительную фиксацию обеспечивает пателлярно-менисковая связка и сухожилие четырехглавой мышцы бедра.
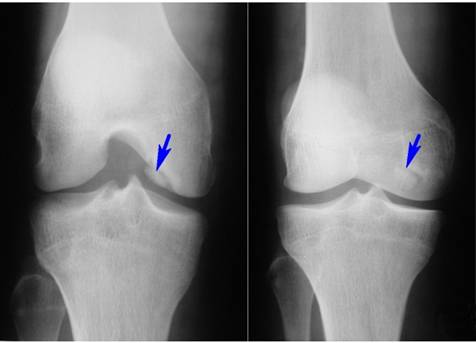
Пателлофеморальный артроз, рентген: На данном снимке пациент лежит на спине, ноги согнуты в коленях. Снимок показывает состояние суставной щели при двух феморопателлярных суставах. Слева видно удовлетворительное состояние суставной щели. Коленная чашечка (надколенник) и надколенниковая поверхность бедренной кости находятся на расстоянии боле 3 мм. друг от друга. Справа виден пателлофеморальный артроз: Надколенник и бедренная кость касаются друг друга, хрящевой слой полностью изношен.© Gelenk-Klinik.de
Анатомическое изображение здорового колена и надколенника, боковых и крестообразных связок, а так же мениска. Пателлофеморальный артроз наблюдается между двумя мыщелками бедренной кости, так называемый феморопателлярный скользящий желобок. У каждого человека коленная чашечка и надколенниковая поверхность бедренной кости сформированы по-разному. У некоторых пациентов строение данных элементов приводит к нестабильности феморопателлярного сустава. В таком случае наблюдается высокое стояние надколенника (patella alta) либо его легкий выступ. Вышеуказанные факторы могут вызвать ретропателлярный артроз. © Istockphoto.com/MedicalArtInc
Начало дегенеративных изменений пателлофеморального сустава отмечается смягчением суставного хряща. Данная патология называется «Хондромаляция», во время которой наблюдаются морфологические изменения в хряще надколенника. Началом заболевания могут послужить острые травмы колена, но чаще всего в основе заболевания лежит хроническая перегрузка пателлофеморального сустава.
Пателлофеморальный артроз часто сопровождается тибиофеморальным (большеберцово-бедренным) артрозом коленного сустава. Зачастую артроз повреждает и латеральный (внешний) отдел коленного сустава. Таким образом, пателлофеморальный артроз чаще сопровождается X-образной (вальгусной) деформацией внешнего тибиофеморального отдела коленного сустава.
У 5-10% пациентов артроз за надколенником появляется в изолированной форме, не поражая важные компоненты коленного сустава. В данном случае пателлофеморальный артроз необходимо лечить с особым вниманием, чтобы предотвратить поражение всего коленного сустава.
Пателлофеморальный артроз: причины
Очень часто пателлофеморальный артроз возникает вследствие нестабильности надколенника, которое вызывает недостаточное напряжение связок фиксирующих и поддерживающих его. Нарушение природных функций и форм коленной чашечки также является причиной данного недуга. Изменения формы надколенника могут привести к тому, что он сойдет со своего обычного положения и вытеснится со своей скользящей опоры. Подобные нарушения нередко сопровождаются нестабильностью и вывихом надколенника.
Артроз коленного сустава: внутренние и внешние повреждения. Надколенник с явным повреждением хряща феморопателлярного сустава. Характерно на прогрессирующей стадии артроза образование костных наростов (остеофиты). © Viewmedica
Такие общеизвестные факторы, как лишний вес оказывают нагрузку на пателлофеморальный сустав, особенно у людей более старшего возраста.
У более молодых пациентов пателлофеморальный артроз вызывается в основном деформацией коленного сустава либо деформацией надколенниковой поверхности, перенагрузками и деформацией надколенника. Еще одной причиной этого заболевания являются травмы.
Реконструкция передних крестообразных связок после перелома путем использования части сухожилия пателлы также может вызвать пателлофеморальный артроз коленного сустава.
Изолированная пателлофеморальная патология без нарушения форм и функций других отделов коленного сустава очень часто сопровождается О-образным искривлением голеней (варусная деформация).
Пателлофеморальный артроз: Симптомы
У пациентов с пателлофеморальным синдромом, как правило, отмечаются боли в передней части колена, возникающие, прежде всего после того как они спускаются по лестнице, встают со стула, сгибают колени либо приседают. Нередко пациенты ощущают некий хруст в суставе за надколенником или онемение. Иногда, кажется, что колено совсем неподвижно, особенно при трении кости о кость в суставе между пателлой и бедренной костью. Воспалительные заболевания вызывают повышение температуры в области пателлофеморального сустава и выпот коленного сустава.
Стадии пателлофеморального артроза
Как ставится диагноз пателлофеморальный артроз коленного сустава?
При составлении анамнеза заболевания пациент рассказывает врачу о своих болях и симптомах. Для эффективности обследования и правильного постановления диагноза врач устанавливает, не наблюдались ли у пациента повторные боли в передней части колена и вывихи надколенника.
Так же пациенту задаются вопросы касательно аварий, при которых мог произойти ушиб надколенника. Кроме того, важную роль в постановление диагноза играют такие факторы как физические нагрузки во время работы и подвывих надколенника. Сначала проводится клиническое обследование, во время которого специалист проверяет подвижность и стабильность коленного сустава и наблюдает за походкой пациента. При этом, особое внимание врач обращает на подвижность надколенника при сгибании. Так же, квалифицированный ортопед нашей клиники Геленк-Клиник в г. Фрайбур определяет степень отечности колена и проверяет, не повысилась ли температура колена вследствие артроза, вызванного воспалительным процессом.
Диагностика пателлофеморального артроза зависит от симптомов болезни. Во время профилактических медицинских осмотров пациентов без каких-либо жалоб на боли в надколеннике специалисты все-таки отмечают хрустящий звук либо чрезмерную подвижность пателлы. Эти пациенты никогда не обращались к врачу с болями в колене и, поэтому не нуждались в медицинском вмешательстве.
Рентген пателлофеморального сустава
Магнитно резонансная томография (МРТ)
МР-томограмма имеет смысл при подозрении на деформации либо на несоответствие формы надколенника по отношению к надколенниковой поверхности бедренной кости. Помимо деформаций, данное обследование показывает и консистенцию хрящевого слоя.
Пателлофеморальный артроз коленного сустава: Консервативное лечение
Большинство повреждений задней поверхности надколенника лечатся консервативными методами. Например, такая временная патология как «колено бегуна» встречается у пациентов более молодого возраста и лечится путем подбора правильных нагрузок и физиотерапии. При диагностике данной травмы стоит избегать лишних тренировочных нагрузок, так как боли с передней стороны колена могут возникнуть снова.
Физиотерапия и адаптация образа жизни
Симптомы заболевания пателлофеморальный артроз стабилизируются путем укрепления мышц бедра, а так же потери лишнего веса. Боли в надколеннике можно сократить, если избегать такие нагрузки как положение приседа и поднятие по лестнице. Упражнения на растяжение мышц улучшают латеральную (боковую) подвижность и ход надколенника в надколенниковой поверхности бедренной кости.
Ортопедические протезы
При сильных болях в надколеннике помогают ортопедические протезы (ортезы), которые на время ограничивают подвижность пателлы и освобождают ее от нагрузок. Специалисты нашей клиники окажут Вам квалифицированную помощь при выборе данного вида лечения болевого синдрома.
Болевая терапия и медикаменты
При помощи болеутоляющих и противовоспалительных медикаментов (нестероидные противовоспалительные препараты) контролируют ход заболевания.
Инъекционное лечение
При сложных воспалениях помогает инъекция кортизона. Однако данный метод не рекомендуется использовать постоянно. Инъекции внутрисуставной смазки (гиалуроновая кислота) улучшают способность скольжения коленного сустава, но не используются как форма этиотропной терапии ретропателлярного артроза. Успешной данная форма лечения может быть только при наличии определенного количества суставной поверхности, а так же при долгосрочном положительном результате.
Границы консервативного лечения
Когда отсутствует хрящевая поверхность и происходит трение костей друг о друга, консервативное лечение почти бессильно. Высококвалифицированные ортопеды-хирурги клиники Геленк-Клиник рассмотрят каждый случай в индивидуальном порядке и постараются помочь пациенту консервативными методами. Если же врач установит, что консервативное лечение не принесет желаемого результата, пациенту будут предложены другие формы лечения пателофеморальной патологии.
Пателлофеморальный артроз коленного сустава: Оперативное лечение
Операции на мягких тканях
Пателофеморальный артроз и его симптоматика на ранних стадиях улучшается при помощи оперативного изменения силы и направления тяги различных связок, ведущих надколенник. Выбор метода операции зависит от пораженной области за надколенником. Путем сокращения либо удлинения сухожилий достигается адаптация пателлы в надколенниковой поверхности бедренной кости.
Трансплантация аутологичных клеток хряща
Трансплантация аутологичных клеток хряща подразумевает трансплантацию аутогенного суставного хряща пациента в поврежденную область за надколеником. Этот метод имеет смысл лишь тогда, когда повреждена только одна суставная поверхность. Если повреждены обе суставные поверхность, данный метод оперативного лечения не проводится.
При незначительных повреждениях хряща существует возможность нарастить его заново. Во время артроскопического вмешательства от менее перегруженного ретропателлярного хряща отделяется небольшая часть размером рисового зерна. При помощи полученной хрящевой массы в специальной лаборатории образуется большое количество хрящевых клеток. Спустя 6-8 недель эти клетки пересаживаются на пораженные места за надколенником. Примерно через 3 месяца из хрящевых клеток образуются крепкая хрящевая ткань с устойчивой гидравлической проницаемостью. Трансплантация аутологичных клеток хряща подходит более молодым пациентам. Регенерация хрящевой поверхности предотвращает артрозные заболевания, а так же имплантацию пателлофеморального протеза.
Частичный пателлофеморальный протез: Металлический имплантат на бедре между двумя бедренными мыщелками покрывает надколенниковую поверхность бедренной кости. Соединение полиэтиленового и титанового имплантата с обратной стороны надколенника образует скользящую поверхность. Наши специлиалисты цементированным имплантатам предпочитают конструкции HemiCAP. © 2med
Частичный пателлофеморальный протез коленного сустава
Прогресс медицинских технологий в изготовлении протезов, а так же современное понимание о том, как устроен пателлофморальный сустав способствуют улучшению результатов лечения.
Вес пациента играет немаловажную роль в сохранении протеза: Чем больше весит человек, тем меньше сохраняется ретропателлярный протез.
Когда имплантируют частичный пателлофеморальный протез?
Преимущества частичного пателлофеморального протезирования
Чтобы пателлофемморальный артроз не затронул главные компоненты коленного сустава, необходимо своевременное проведение операции. При помощи данного вмешательства наши специалисты сохраняют природное строение коленного сустава и заменяют только поврежденную область. Вовремя проведенная операция по частичному пателлофеморальному протезированию предотвращает полное эндопротезирование на долгие годы.
Когда запрещается проводить частичное пателлофеморальное протезирование?
Если артроз затрагивает и другие отделы коленного сустава, изолированная операция по протезированию надколенника уже не имеет смысла.
Для того, чтобы пателлофемморальный протез продержался много лет, на коленом суставе не должны были проводиться операции по коррекции его нестабильности и формы. Продольная ось коленного сустава должна быть выпрямлена. Вальгусная либо варусная деформация нежелательна. Однако если пациенты обращаются с подобной патологией ног, врачи проводят такое сопровождающее вмешательство как остеотомия большеберцовой кости для выпрямления оси.
Для более точного разъяснения причин и противопоказаний частичного пателлофеморального протезирования пациенту необходимо обратиться к опытным специалистам.
Тотальное эндопротезирование является хорошим методом лечения артроза коленного сустава. Однако однополюсное/частичное протезирование позволяет сохранить связки и части хрящевой костной ткани в здоровых отделах колена, а так же способствует улучшению сгибательных функций.
Надколеннико-бедренный протез HEMICAP®
За последние годы развития эндопротетики надколеннико-бедренный протез HEMICAP® зарекомендовал себя с хорошей стороны. Имплантация этого вида протеза проводится без использования цемента. Задняя часть протеза имеет костесохраняющую шероховатую структуру. Через небольшой разрез под контролем артроскопа в большеберцовую ость вставляют винт. Благодаря специальной структуре, аналогичной настоящей, компенсируется локальное повреждение хряща и восстанавливается исходное положение сустава. Прочное соединение поверхности протеза и костей позволяет пациентам заниматься спортом без боли.
Боковой рентген после имплантации пателлофеморального протеза.
Имплантация других протезов подразумевает использование цемента, но крепление кости с протезом HemiCAP® обеспечивает длительную стабильность имплантата и без цементной массы. В отличие от других цементированных протезов пателлофеморального сустава, имплантация протеза HemiCAP® не подразумевает отделения костного вещества. Современная медицина предлагает различные виды таких протезов, для того, чтобы восстановить форму любой надколенниковой поверхности бедренной кости.
Задняя поверхность коленной чашечки не всегда покрывают полиэтиленовым имплантатом: Если хрящевая поверхность еще интактна, ее сохраняют и используют для скольжения протеза.
Если структура хряща за надколенником сильно повреждена, для достижения максимального скольжения используют полиэтиленовый имплантат. С двух сторон надколенника вставляется скользящий пластиковый «вкладыш» из прочного высокосшитого полиэтилена..
Локальный артроз может быть остановлен при помощи надколеннико-бедренного протеза HEMICAP без использования цементного вещества и необходимости отделения костного вещества феморопателлярного сустава.
Такая замена в коленном суставе позволяет сохранить исходные функции в колена. Опытные специалисты нашей клиники соблюдают анатомическую форму коленного сустава и таким образом сохраняют скольжение суставных поверхностей без боли. Зачастую данная операция проводится в малоинвазивной форме, что сокращает послеоперационный период и намного легче переносится больным.
Имплатация цементированного пателлофеморального протеза
Во время данного вмешательства суставная поверхность освобождается от оставшегося хряща и затем выравнивается. Для укрепления скользящих поверхностей, от хрящевой поверхности осторожно отделяется небольшая частица. При имплантации пателлофеморального протеза обратная сторона коленной чашечки покрывается подходящим по форме полиэтиленовым «вкладышем». При замене изношенного сустава часть большеберцовой и бедренной кости иссекается и заменяется на компонент из металла. Компоненты пателлофеморального протеза фиксируются прочным костным цементом.