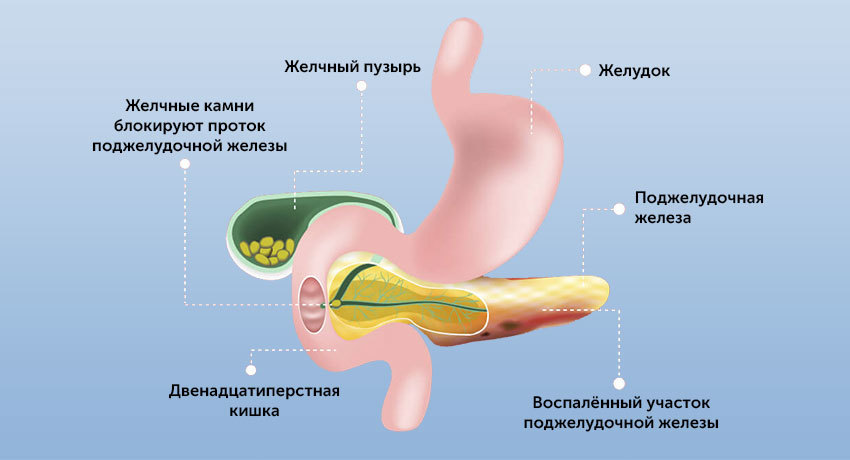
острый панкреатит жидкость в брюшной полости прогноз жизни
Острый панкреатит и панкреонекроз
Острый панкреатит – состояние, требующее неотложного лечения. Если квалифицированная помощь не оказана вовремя, возможно развитие угрожающего жизни состояния – панкреонекроза.
Принято считать, что панкреатит чаще всего развивается у людей, злоупотребляющих алкоголем. Это не так. Если человек выпивает алкоголь регулярно изо дня в день, поджелудочная железа адаптируется к этому воздействию, а для возникновения воспаления нужен серьёзный толчок. Чаще всего панкреатит развивается как раз у тех, кто выпил недоброкачественный алкоголь. Частая история: с острой болью в животе, которая потом оказывается панкреатитом, в стационар поступает молодой человек, который где-то развлекался, что-то отмечал и в какой-то момент выпил неизвестный алкогольный напиток.
Первый симптом острого панкреатита – боль в эпигастральной области – в районе солнечного сплетения. Боль не острая, но постоянная, ноющая, тянущая. Она носит надсадный, давящий характер. Пациент не может найти такое положение тела, которое бы облегчило ситуацию. Эта боль часто иррадиирует в спину, в поясницу. Развиваются диспептические явления – тошнота, рвота, многократный жидкий стул. Из-за болевого шока возникает тахикардия, снижается артериальное давление, появляется холодный липкий пот.
Ситуация, когда у пациента развиваются вышеперечисленные симптомы – экстренная. Если вы обнаружили у себя симптомы острого панкреатита, не нужно самостоятельно принимать лекарства. Также не нужно думать, что это «голодные» боли, и заедать их, надеясь на облегчение. Лучше не станет, станет только хуже. Следует немедленно вызвать скорую помощь или обратиться в экстренное отделение больницы.
Ильинская больница круглосуточно готова к оказанию экстренной помощи пациентам с острым панкреатитом. В первую очередь будет проведено ультразвуковое исследование брюшной полости, позволяющее выявить отек поджелудочной железы, расширение главного панкреатического протока. Для уточнения диагноза проводится компьютерная томография органов брюшной полости. Оперативно выполняется биохимический анализ крови, позволяющий подтвердить, что у пациента действительно есть панкреатит (повышается амилаза).
Если, начав консервативную терапию, врач на контрольном УЗИ видит, что отёк не уменьшился, если биохимические анализы крови показывают, что амилаза не снижается, самочувствие пациента не улучшается – значит, проведение консервативной терапии не даёт ожидаемых результатов и есть риск развития панкреонекроза. В такой ситуации хирурги Ильинской больницы выполняют эндоскопическую операцию. Через рот в просвет двенадцатиперстной кишки заводится специальный тонкий и гибкий эндоскоп – дуоденоскоп. Через большой дуоденальный сосочек хирург заводит в главный панкреатический проток стент. Как только стент установлен, секрет поджелудочной железы снова сможет поступать прямо в двенадцатиперстную кишку. Давление в протоке снижается, уменьшается отёк в железе, развитие панкреонекроза исключается. Отек поджелудочной железы серьезно затрудняет эти деликатные манипуляции, от хирурга требуется филигранное владение эндоскопической техникой.
Если у пациента развился панкреонекроз, хирурги Ильинской больницы выполняют экстренную малоинвазивную операцию. Через три небольших разреза (10 мм) в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Камера эндоскопа позволяет осмотреть поджелудочную железу под большим увеличением и выявить очаги некроза. Некротизированные участки поджелудочной железы удаляются, устанавливаются дренажи для отвода панкреатического сока из брюшной полости наружу.
При остром панкреатите секрет поджелудочной железы и другие жидкости скапливаются в забрюшинном пространстве, ухудшая состояние пациента. При наличии показаний, хирурги Ильинской больницы проводят малоинвазивное вмешательство – пункцию с установкой дренажей. Пункция проводится под контролем УЗИ. Дренажи эвакуируют излишек поджелудочного секрета, что облегчает состояние пациента, улучшает эффект от консервативной терапии и позволяет избежать большего объема хирургического вмешательства.
Пациенты с острым панкреатитом и панкреонекрозом нуждаются в длительном стационарном лечении, направленном на ликвидацию воспалительного процесса в железе. Все палаты стационара Ильинской больницы одно- или двухместные. Никаких препятствий для посещения пациента родственниками в Ильинской больнице нет, посещение – круглосуточное. Все жизненно важные показатели пациента (пульс, давление, сатурация кислорода и др.) контролируются специальными мониторами и фиксируются электронной системой. Узнать больше.
После выписки из стационара динамическое наблюдение за пациентом осуществляет его семейный врач в сотрудничестве с оперировавшим хирургом и другими специалистами.
Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Острый панкреатит жидкость в брюшной полости прогноз жизни
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского Минздрава России, Москва
Панкреатогенный асцит при хроническом панкреатите
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2014;(12): 70-72
Кригер А. Г., Горин Д. С., Калдаров А. Р. Панкреатогенный асцит при хроническом панкреатите. Хирургия. Журнал им. Н.И. Пирогова. 2014;(12):70-72.
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского Минздрава России, Москва
Панкреатогенный асцит (ПА) является редким осложнением хронического панкреатита, обусловленным наличием дефекта протоковой системы поджелудочной железы, сообщающегося со свободной брюшной полостью, т.е. внутренним панкреатическим свищом [7].
ПА может возникнуть вследствие не только хронического панкреатита, но и травмы поджелудочной железы, стриктуры панкреатического протока, вирсунголитиаза. По данным ресурса PubMed, за последние 10 лет опубликованы единичные работы, посвященные диагностике и лечению больных с ПА [3, 15, 16, 20]. В 2003 г. J. Gomez-Cerezo и соавт. [14] проанализировали данные литературы с 1975 по 2000 г. За указанный период опубликовано 139 наблюдений. В связи с отсутствием рандомизированных исследований единая тактика лечения этой категории больных отсутствует. В абдоминальном отделении Института хирургии им. А.В. Вишневского в 2000-2013 гг. оперированы 670 больных хроническим панкреатитом, из них у 17 (2,3%) заболевание было осложнено ПА. Приводим клиническое наблюдение.
Больной О., 40 лет, поступил в Институт хирургии им. А.В. Вишневского 26.02.14 с жалобами на боли в верхнем отделе живота опоясывающего характера, тошноту, увеличение объема живота, одышку.
Из анамнеза известно, что пациент в течение 4 лет страдает хроническим калькулезным панкреатитом, неоднократно был госпитализирован в хирургические стационары по месту жительства. В декабре 2013 г. появилась одышка, отметил увеличение живота в размерах. В январе 2014 г. с указанными жалобами был госпитализирован в стационар по месту жительства, где выполнен лапароцентез, при котором эвакуировано 12 л жидкости. Цитологическое исследование жидкости не производили, уровень амилазы не определяли. Онкомаркеры в пределах нормы. Причина асцита не установлена. Выписан из стационара с диагнозом: хронический калькулезный панкреатит, постнекротические кисты поджелудочной железы. Асцит неясного генеза.
На основании данных обследования установлен диагноз: хронический калькулезный панкреатит, панкреатическая гипертензия; внутренний панкреатический свищ, ПА. Алиментарная дистрофия.
В предоперационном периоде больному проводили интенсивное парентеральное и энтеральное питание высококалорийными смесями на протяжении 14 дней. В связи с нарастанием одышки за счет увеличения асцита потребовалось дважды выполнять лапароцентез с эвакуацией по 2,5 и 3 л жидкости. Масса тела больного возросла на 5 кг.
ПА является редким осложнением хронического панкреатита. Частота его у больных с хроническим панкреатитом составляет 3,5-14% [4, 6, 17]. P. Broe и J. Cameron [5] описали 185 больных с панкреатогенным асцитом, причинами которого были хронический панкреатит (77,6%), травматическое повреждение поджелудочной железы (8,4%), стеноз выходного отдела главного панкреатического протока и вирсунголитиаз (4%); в 10% наблюдений причина не установлена.
ПА чаще встречается у мужчин в возрасте 20-50 лет [6]. Клинические проявления заключаются в снижении массы тела при значительном увеличении размера живота, болях в животе различной интенсивности [9]. Отсутствие перитонеальных симптомов при наличии в брюшной полости панкреатогенной жидкости некоторые авторы связывают с инактивацией панкреатических ферментов при поступлении их в свободную брюшную полость [7, 10, 23]. За счет экскреторной недостаточности наблюдаются мальабсорбция, нарушение усвоения белка, витаминов, микроэлементов, что ведет к истощению, нарушению гомеостаза.
Диагностический поиск должен проходить в трех направлениях: оценка общего состояния пациента и нутритивного статуса; уточнение природы асцита; визуализация панкреатического протока для уточнения возможной локализации его дефекта [1, 5, 6].
Для уточнения природы асцита проводится пункция брюшной полости с анализом полученной жидкости для определения уровня амилазы и белка.
Уточнение возможной локализации дефекта панкреатического протока или постнекротической кисты является важной диагностической составляющей и играет роль в планировании объема оперативного вмешательства. Ранее с этой целью проводили интраоперационную панкреатикографию. С развитием эндоскопических методов диагностики стали чаще применять эндоскопическую ретроградную панкреатикографию.
Недостатком эндоскопической ретроградной панкреатикографии является инвазивный характер этого исследования, которое сопряжено с возможным развитием кровотечения из большого сосочка двенадцатиперстной кишки, а также острого панкреатита. С развитием современных методов диагностики, таких как компьютерная томография (КТ), магнитно-резонансная томография, магнитно-резонансная панкреатикохолангиография (МРПХГ), актуальность эндоскопических методов утрачена. По данным КТ может быть получена исчерпывающая информация о состоянии паренхимы поджелудочной железы, парапанкреатических скоплениях, размерах и ходе панкреатического протока, наличии конкрементов, стриктур и постнекротических кист. Выявление причины и уточнение локализации дефекта с помощью этого метода возможны у половины больных. Точность КТ и МРПХГ составляет 50 и 67% соответственно, при их сочетании вероятность визуализации внутреннего панкреатического свища достигает 94% [12]. Таким образом, в клинической практике рекомендуется использование обоих этих методов.
Лечение пациентов с панкреатическим свищом и ПА является сложной задачей. Наличие у больных алиментарной недостаточности вплоть до кахексии, анемии, белковой недостаточности, нарушений свертывающей системы, а также сахарного диабета и прочих метаболических нарушений требует интенсивной предоперационной подготовки.
Радикальное хирургическое лечение заключается в устранении панкреатической гипертензии за счет формирования панкреатоеюно- или цистоеюноанастомоза [2, 22, 24].
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
Симптомы
Острый панкреатит имеет характерные симптомы:
Закажите обратный звонок. Мы работаем круглосуточно
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
Асцит: бактериальный, злокачественный, хилиотический, нефрогенный, геморрагический — часть 3
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/09/ascit-bakterialnyj-zlokachestvennyj-hilioticheskij-nefrogennyj-gemorragicheskij-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/09/ascit-bakterialnyj-zlokachestvennyj-hilioticheskij-nefrogennyj-gemorragicheskij.jpg» title=»Асцит: бактериальный, злокачественный, хилиотический, нефрогенный, геморрагический — часть 3″>
Александр Иванов, хирург-гинеколог
Бактериальная асцитная жидкостная инфекция попадает в брюшную полость из просвета кишечника (путем транслокации из-за повышенной проницаемости стенок) при отсутствии первичных внутрибрюшных очагов инфекции (острый холецистит, аппендицит, перфорация кишечника и др.). Это состояние встречается исключительно у пациентов с циррозом печени. Большинство случаев вызывается аэробными G (-) палочками (Escherichia coli, Klebsiella pneumoniae) и G (+) бактериями (энтерококки, стрептококки).
Бактериальная асцитная жидкостная инфекция
У 7-30% пациентов нет клинических признаков. Цитология асцита показывает ≥500 лейк / л и ≥250 нейтро / мкл. Установлено, что рост асцитных бактерий в посевах составляет всего 40%, но отрицательный результат посева не исключает инфекцию.
Бактериальную асцитную жидкостную инфекцию следует отличать от вторичного бактериального перитонита (вследствие острого воспаления или перфорации органов брюшной полости). Для асцита характерны: локальная боль в животе, очень высокое количество нейтрофилов, высокое содержание белка (> 10 г / л), повышенный уровень глюкозы (> 2,8 ммоль / л) и уровни лактатдегидрогеназы. В асцитной жидкой культуре растет поливалентная инфекция. При подозрении на вторичный перитонит необходима компьютерная томография брюшной полости.
Патологию лечат внутривенными цефалоспоринами III поколения (цефотаксим, пиперациллин с тазобактамом) в течение 5-7 дней. Совместные инфузии 1–1,5 г/кг альбумина снижают частоту и смертность от гепаторенального синдрома. После первого случая выживаемость составляет 30-50% в первый год, 25-30%. – на второй год. Основные меры профилактики представлены в таблице 5.
Таблица 5. Первичная и вторичная профилактика бактериальной асцитной жидкостной инфекции в соответствии с рекомендациями EASL
| Острое желудочно-кишечное кровотечение | 400 мг норфлоксацина 2 р./день. 7 дн. перорально; |
1 г/сут. цефтриаксон внутривенно 7 дней.
750 мг еженедельно, ципрофлоксацин;
480-960 мг бисептола 5 дней в неделю.
Злокачественный (карциноматозный) асцит
Более длительная выживаемость у женщин с репродуктивными опухолями.
Основные методы лечения злокачественного асцита — ограничение натрия, диуретики, парацентез большого объема, формирование перитовенического шунта (Денверский шунт), из которых парацентез является наиболее часто используемым и эффективным.
Асцит нефрогенного происхождения
У пациентов, находящихся на длительном гемодиализе, жидкость может начать накапливаться в брюшной полости без какой-либо другой причины. Частота асцита, связанного с гемодиализом, неизвестна, но это относительно редкое состояние.
Патогенез асцита нефрогенного происхождения до конца не выяснен. Предполагается, что возможными механизмами являются хроническая перегрузка объемом в сочетании с застоем в печени и повышенным гидростатическим давлением в венах печени, изменения проницаемости перитонеальной мембраны у пациентов, ранее проходивших перитонеальный диализ, и нарушение лимфатической перитонеальной резорбции. Другие способствующие факторы включают гипоальбуминемию, застойную сердечную недостаточность и гиперпаратиреоз.
Хилиотический асцит
Хилиотический асцит — это жидкость молочной консистенции, которая накапливается в брюшине и развивается из-за лимфатического дренажа при кишечном расстройстве, вызванном травматическим повреждением или непроходимостью (доброкачественной или злокачественной). Это довольно редкое заболевание, которое встречается примерно у 1 из 20000 пролеченных пациентов с диагнозом асцит.
Хотя новых эпидемиологических исследований не проводилось, наблюдается рост числа случаев хилиотического асцита. Это было связано с увеличением продолжительности жизни при раке, с увеличением числа более сложных операций и процедур на брюшной полости, сердце и грудной клетке.
Две трети всех случаев составляют онкологические заболевания (лимфома, лимфангиоматоз, карциноиды, саркома Капоши, опухоли груди и яичников, опухоли поджелудочной железы) и цирроз печени.
Другие возможные причины включают:
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/09/tuberkulez-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/09/tuberkulez.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/09/tuberkulez-900×600.jpg» alt=»Туберкулез» width=»900″ height=»600″ srcset=»https://unclinic.ru/wp-content/uploads/2020/09/tuberkulez.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/09/tuberkulez-768×512.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Асцит: бактериальный, злокачественный, хилиотический, нефрогенный, геморрагический — часть 3″> Туберкулез
Хилиотический асцит выявляется примерно в 0,5–1% случаев у пациентов с циррозом печени без онкологического заболевания.
Диагностика асцита выявляет повышенное количество лимфоцитов, уровни триглицеридов >2,26 ммоль/л, SAAG s >11 г/л, атипичные клетки, уровень α-амилазы> 40 Ед/л (при остром панкреатите). При обнаружении хилиотического асцита пациенту также следует пройти обследование на туберкулез. Лабораторные анализы крови проводятся для выяснения причины асцита.
Компьютерная томография брюшной полости полезна при выявлении патологических внутрибрюшных лимфатических узлов и их производных, поражения грудного протока. Магнитно-резонансная лимфография, лимфангиография и лимфосцинтиграфия могут быть выполнены для обнаружения измененных, поврежденных забрюшинных лимфатических узлов, свищей и других поражений лимфатического дренажа.
Лечение асцита при хилиозе зависит от причины. При отсутствии ответа на лечение основного заболевания рекомендуется диета с высоким содержанием белка и низким содержанием жира с триглицеридами со средней длиной цепи, чтобы избежать длинноцепочечных триглицеридов и свободных жирных кислот. Однако этот метод не подходит для пациентов с запущенным циррозом печени. При запущенном циррозе печени применяется стандартное лечение асцита, выполняется парацентез и принимается решение TIPS.
Несколько небольших исследований описали преимущества орлистата, соматостатина и октреотида в борьбе с накоплением хилозирующего асцита.
Хирургическое лечение может помочь пациентам, у которых асцит развивается из-за послеоперационных осложнений, онкологического заболевания или врожденных состояний.
Геморрагический асцит
Это скопление кровянистой жидкости в брюшной полости, когда количество эритроцитов превышает 50000/мкл. Количество эритроцитов менее 1000/мкл. Асцит приобретает розовый цвет в присутствии эритроцитов в концентрации около 10000/мкл.
Основные причины геморрагического асцита:
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/09/cirroz-pecheni.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/09/cirroz-pecheni.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/09/cirroz-pecheni.jpg» alt=»Цирроз печени» width=»900″ height=»417″ srcset=»https://unclinic.ru/wp-content/uploads/2020/09/cirroz-pecheni.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/09/cirroz-pecheni-768×356.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Асцит: бактериальный, злокачественный, хилиотический, нефрогенный, геморрагический — часть 3″> Цирроз печени
Для уточнения диагноза проводится УЗИ брюшной полости или компьютерная томография. Пациенты, у которых после парацентеза развивается геморрагический асцит, должны находиться под тщательным наблюдением путем повторных лабораторных тестов. Не требуется специального лечения для пациентов с циррозом печени, у которых диагностирован спонтанный геморрагический асцит при отсутствии гепатоцеллюлярной карциномы. При гепатоцеллюлярной карциноме может быть выполнена эмболизация поврежденного сосуда.
Асцит поджелудочной железы
Асцит поджелудочной железы — это скопление большого количества жидкости поджелудочной железы в брюшной полости, обычно из-за повреждения протока поджелудочной железы у пациентов с хроническим алкогольным панкреатитом.
Это асцит непортового происхождения (SAAG> 11 г / л), в основном серогеморрагический, с выраженным повышением α-амилазы (> 1000 Ед / л), сывороточного и асцитного жидкостного индекса амилазы, равного 6.
Для правильного диагноза требуется компьютерная томография брюшной полости и таза, эндоскопическая ретроградная панкреатография (ЭРХПГ) или магнитно-резонансная панкреатография.
Около трети пациентов подходит эффективное стандартное консервативное лечение панкреатита — голодная диета, инфузионная терапия, анальгетики. При отсутствии ответа некоторым пациентам рекомендуется введение октреотида 50 мг/день подкожно 2 недели в сочетании с диуретиками.
В случае стойкого асцита и повреждения протока поджелудочной железы рассматривается возможность применения ЭРХПГ и стентирования протока поджелудочной железы.
Вывод
Асцит может быть следствием многих заболеваний. Важно определить первопричину накопления асцита, вылечить основное заболевание и назначить симптоматическое лечение асцита в зависимости от его степени.
Продолжение статьи
Вывод
Асцит может быть следствием многих заболеваний. Важно определить первопричину накопления асцита, вылечить основное заболевание и назначить симптоматическое лечение асцита в зависимости от его степени.