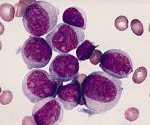
острый миелоидный лейкоз прогноз жизни у взрослых
Острый лейкоз (острая лейкемия)
Острым лейкозом называют онкозаболевание крови и кроветворного органа — красного костного мозга, при котором нормальные лейкоциты постепенно вытесняются незрелыми (бластными) клетками, неспособными выполнять свою функцию. В результате у больного развиваются воспаления и кровотечения внутренних органов, которые существенно ухудшают его состояние, резко снижается иммунитет, поражается нервная система. При отсутствии квалифицированной медицинской помощи неизбежно наступает неблагоприятный исход. Заболевание характеризуется высокой агрессивностью: мутировавшие клетки быстро распространяются по организму, а их число растёт с высокой скоростью.
Виды заболевания
Онкогематологи, в зависимости от характера патологии клеток, выделяют две основные разновидности острого лейкоза крови.
Полная классификация острых лейкозов включает множество подвидов, которые различаются по морфологическим, генетическим и другим признакам, требующих специфического лечения.
Симптомы
Первые признаки, по которым можно заподозрить начало заболевания, одинаковы для всех его форм.
По мере роста злокачественных клеток в крови появляются более выраженные симптомы острого лейкоза.
Клинические признаки не дифференцируются в соответствии с классификацией острого лейкоза, поэтому определить форму болезни можно только при помощи лабораторных исследований.
Причины и факторы риска
До сих пор точно не установлены этиологические факторы, которые неизбежно становятся «спусковым крючком» для злокачественной мутации клеток. Однако риски развития острого лейкоза существенно повышаются при:
Стадии
Онкогематологи выделяют следующие стадии острого лейкоза.
Диагностика
Пациенту с симптомами, напоминающими острый лейкоз, назначают:
Лечение
Поскольку в перечень наиболее агрессивных злокачественных онкозаболеваний входит острый лейкоз, лечение должно начаться сразу после постановки диагноза. Пациента помещают в онкогематологический стационар в палату со специальной вентиляцией для удаления патогенной микрофлоры. Основным методом, как правило, является химиотерапия, которая подкрепляется переливанием компонентов крови, дезинтоксикационной терапией, профилактикой инфекций. Схема лечения состоит из основных этапов:
При определённых формах заболевания хороший эффект даёт трансплантация стволовых клеток костного мозга, выполняемая после уничтожения бластов с помощью химиопрепаратов и лучевой терапии.
Первый этап лечения занимает от 4 до 6 недель, в это время пациент получает массированную терапию. На этапе консолидации проводится два или три курса лечения, после чего в течение нескольких лет продолжаются поддерживающие мероприятия, которые необходимы, чтобы исключить рецидивы. Полная ремиссия достигается при уничтожении клона патологических клеток и восстановлении нормального кроветворного процесса.
Прогнозы
Современные методы лечения позволяют перевести в фазу длительной ремиссии до 80% больных, из них до 30% случаев составляет полное выздоровление. Чем раньше обнаружено заболевание, тем более благоприятен прогноз. Тем не менее, даже для пациентов, у которых рак крови диагностирован в терминальной стадии, остаются шансы на излечение.
Профилактика
Чтобы снизить вероятность мутации кроветворных клеток, необходимо придерживаться здорового образа жизни, исключить курение табака, избегать стрессов и депрессивных состояний. Людям с отягощённой наследственностью, подвергавшимся облучению или часто контактирующим с опасными химическими соединениями, в целях профилактики острого лейкоза следует тщательно следить за здоровьем и регулярно консультироваться с онкологом для своевременного обнаружения болезни.
Реабилитация
В перечень клинических рекомендаций при остром лейкозе в период реабилитации входят:
В период восстановления важно выполнять все назначения лечащего врача-онколога, вовремя и полностью проходить рекомендованные лечебные курсы.
Диагностика и лечение острого лейкоза в Москве
Клиника Института ядерной медицины выполняет качественную диагностику острого лейкоза с использованием современных медицинских приборов и оборудования. При подтверждении диагноза квалифицированные онкогематологи проводят надлежащее лечение, отвечающее самым высоким стандартам, принятым в современной мировой практике.
Вопросы и ответы
Острый лейкоз крови: сколько живут с этим заболеванием?
Шансы прожить пять лет и более для детей существенно выше, чем для взрослых и составляют 75-80%. У взрослых этот показатель достигает 30%, но в некоторых клиниках превышает 50%. Длительность жизни зависит от формы заболевания: при остром лимфобластном лейкозе она составляет 2-3 года, а с миелоидной формой пациенты живут, в среднем, около 6 лет.
Как проявляется лейкоз?
Коварство этого заболевания заключается в отсутствии выраженной симптоматики. Пациент ощущает ухудшение своего состояния, однако считает, что причина заключается в усталости, сезонной простуде и т. д. Обнаружить и диагностировать острый лейкоз на ранней стадии болезни могут только онкологи-гематологи, которые используют специфические методики и оборудование.
Можно ли вылечить острый лейкоз?
Как и при любом онкозаболевании, наиболее благоприятны прогнозы при максимально раннем обнаружении острого лейкоза и незамедлительном начале лечения. Возможность выздоровления существует для каждого пациента, независимо от стадии и формы болезни, поэтому необходимо не опускать руки, а обращаться в клинику ИЯМ, где вам окажут квалифицированную помощь на самом высоком современном уровне.
Острый миелоидный лейкоз
Острый миелоидный лейкоз – злокачественное заболевание системы крови, сопровождающееся неконтролируемым размножением измененных лейкоцитов, снижением количества эритроцитов, тромбоцитов и нормальных лейкоцитов. Проявляется повышенной склонностью к развитию инфекций, лихорадкой, быстрой утомляемостью, потерей веса, анемией, кровоточивостью, образованием петехий и гематом, болями в костях и суставах. Иногда выявляются изменения кожи и припухлость десен. Диагноз устанавливается на основании клинических симптомов и данных лабораторных исследований. Лечение – химиотерапия, трансплантация костного мозга.
МКБ-10
Общие сведения
Острый миелоидный лейкоз (ОМЛ) – злокачественное поражение миелоидного ростка крови. Неконтролируемая пролиферация лейкозных клеток в костном мозге влечет за собой подавление остальных ростков крови. В результате количество нормальных клеток в периферической крови уменьшается, возникают анемия и тромбоцитопения. Острый миелоидный лейкоз является самым распространенным острым лейкозом у взрослых. Вероятность развития болезни резко увеличивается после 50 лет. Средний возраст пациентов составляет 63 года. Мужчины и женщины молодого и среднего возраста страдают одинаково часто. В старшей возрастной группе наблюдается преобладание лиц мужского пола. Прогноз зависит от вида острого миелоидного лейкоза, пятилетняя выживаемость колеблется от 15 до 70%. Лечение осуществляют специалисты в области онкологии и гематологии.
Причины острого миелоидного лейкоза
Непосредственной причиной развития ОМЛ являются различные хромосомные нарушения. В числе факторов риска, способствующих развитию таких нарушений, указывают неблагоприятную наследственность, ионизирующее излучение, контакт с некоторыми токсическими веществами, прием ряда лекарственных препаратов, курение и болезни крови. Вероятность возникновения острого миелоидного лейкоза увеличивается при синдроме Блума (низкий рост, высокий голос, характерные черты лица и разнообразные кожные проявления, в том числе гипо- или гиперпигментация, кожная сыпь, ихтиоз, гипертрихоз) и анемии Фанкони (низкий рост, дефекты пигментации, неврологические расстройства, аномалии скелета, сердца, почек и половых органов).
Острый миелоидный лейкоз достаточно часто развивается у больных с синдромом Дауна. Прослеживается также наследственная предрасположенность при отсутствии генетических заболеваний. При ОМЛ у близких родственников вероятность возникновения болезни повышается в 5 раз по сравнению со средними показателями по популяции. Самый высокий уровень корреляции выявляется у однояйцевых близнецов. Если острый миелоидный лейкоз диагностируется у одного близнеца, риск у второго составляет 25%. Одним из важнейших факторов, провоцирующих ОМЛ, являются заболевания крови. Хронический миелоидный лейкоз в 80% случаев трансформируется в острую форму болезни. Кроме того, ОМЛ нередко становится исходом миелодиспластического синдрома.
Ионизирующее излучение вызывает острые миелоидные лейкозы при превышении дозы 1 Гр. Заболеваемость увеличивается пропорционально дозе облучения. На практике имеет значение пребывание в зонах атомных взрывов и аварий на атомных электростанциях, работа с источниками излучения без соответствующих защитных средств и радиотерапия, применяемая при лечении некоторых онкологических заболеваний. Причиной развития острого миелоидного лейкоза при контакте с токсическими веществами является аплазия костного мозга в результате мутаций и поражения стволовых клеток. Доказано негативное влияние толуола и бензола. Обычно ОМЛ и другие острые лейкозы диагностируются спустя 1-5 лет после контакта с мутагеном.
В числе лекарственных средств, способных провоцировать острые миелоидные лейкозы, специалисты называют некоторые препараты для химиотерапии, в том числе ингибиторы ДНК-топоизомеразы II (тенипозид, этопозид, доксорубицин и другие антрациклины) и алкилирующие средства (тиофосфамид, эмбихин, циклофосфамид, хлорамбуцил, кармустин, бусульфан). ОМЛ также может возникать после приема хлорамфеникола, фенилбутазона и препаратов мышьяка. Доля лекарственных острых миелоидных лейкозов составляет 10-20% от общего количества случаев заболевания. Курение не только повышает вероятность развития ОМЛ, но и ухудшает прогноз. Средняя пятилетняя выживаемость и продолжительность полных ремиссий у курильщиков ниже, чем у некурящих.
Классификация острого миелоидного лейкоза
Классификация острого миелоидного лейкоза по версии ВОЗ очень сложна и включает в себя несколько десятков разновидностей заболевания, разделенных на следующие группы:
Тактика лечения, прогноз и продолжительность ремиссий при разных видах ОМЛ могут существенно различаться.
Симптомы острого миелоидного лейкоза
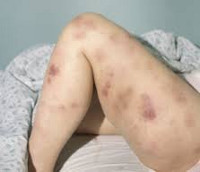
Клиническая картина включает в себя токсический, геморрагический, анемический синдромы и синдром инфекционных осложнений. На ранних стадиях проявления острого миелоидного лейкоза неспецифичны. Отмечается повышение температуры без признаков катарального воспаления, слабость, утомляемость, потеря веса и аппетита. При анемии присоединяются головокружения, обморочные состояния и бледность кожных покровов. При тромбоцитопении наблюдаются повышенная кровоточивость и петехиальные кровоизлияния. Возможно образование гематом при незначительных ушибах. При лейкопении возникают инфекционные осложнения: частые нагноения ран и царапин, упорные повторные воспаления носоглотки и т. д.
В отличие от острого лимфобластного лейкоза при остром миелоидном лейкозе отсутствуют выраженные изменения со стороны периферических лимфатических узлов. Лимфоузлы небольшие, подвижные, безболезненные. Иногда выявляется увеличение лимфатических узлов в шейно-надключичной области. Печень и селезенка в пределах нормы или незначительно увеличены. Характерны признаки поражения костно-суставного аппарата. Многие больные острым миелоидным лейкозом предъявляют жалобы на боли различной степени интенсивности в области позвоночника и нижних конечностей. Возможны ограничения движений и изменения походки.
В числе экстрамедуллярных проявлений острого миелоидного лейкоза – гингивит и экзофтальм. В отдельных случаях наблюдаются припухлость десен и увеличение небных миндалин в результате инфильтрации лейкозными клетками. При миелоидной саркоме (составляет около 10% от общего количества случаев острого миелоидного лейкоза) на коже пациентов появляются зеленоватые, реже – розовые, серые, белые или коричневые опухолевидные образования (хлоромы, кожные лейкемиды). Иногда при поражениях кожи обнаруживается паранеопластический синдром (синдром Свита), который проявляется воспалением кожных покровов вокруг лейкемидов.
В развитии острого миелоидного лейкоза выделяют пять периодов: начальный или доклинический, разгара, ремиссии, рецидива и терминальный. В начальном периоде острый миелоидный лейкоз протекает бессимптомно или проявляется неспецифической симптоматикой. В периоде разгара токсический синдром становится более выраженным, выявляются анемический, геморрагический и инфекционный синдромы. В период ремиссии проявления острого миелоидного лейкоза исчезают. Рецидивы протекают аналогично периоду разгара. Терминальный период сопровождается прогрессирующим ухудшением состояния больного и завершается летальным исходом.
Диагностика и лечение острого миелоидного лейкоза
Решающую роль в процессе диагностики играют лабораторные анализы. Используют анализ периферической крови, миелограмму, микроскопические и цитогенетические исследования. Для получения образца тканей выполняют аспирационную биопсию костного мозга (стернальную пункцию). В анализе периферической крови больного острым миелоидным лейкозом обнаруживается снижение количества эритроцитов и тромбоцитов. Количество лейкоцитов может быть как повышенным, так и (реже) пониженным. В мазках могут выявляться бласты. Основанием для постановки диагноза «острый миелоидный лейкоз» становится обнаружение более 20% бластных клеток в крови либо в костном мозге.
Основой лечения острого миелоидного лейкоза является химиотерапия. Выделяют два этапа лечения: индукцию и консолидацию (постремиссионную терапию). На этапе индукции выполняют лечебные мероприятия, направленные на уменьшение количества лейкозных клеток и достижение состояния ремиссии. На этапе консолидации устраняют остаточные явления болезни и предотвращают рецидивы. Лечебную тактику определяют в зависимости от вида острого миелоидного лейкоза, общего состояния больного и некоторых других факторов.
Наиболее популярная схема индукционного лечения – «7+3», предусматривающая непрерывное внутривенное введение цитарабина в течение 7 дней в сочетании с одновременным быстрым периодическим введением антрациклинового антибиотика в течение первых 3 дней. Наряду с этой схемой в процессе лечения острого миелоидного лейкоза могут применяться другие лечебные программы. При наличии тяжелых соматических заболеваний и высоком риске развития инфекционных осложнений в результате подавления миелоидного ростка (обычно – у больных старческого возраста) используют менее интенсивную паллиативную терапию.
Программы индукции позволяет добиться ремиссии у 50-70% пациентов с острым миелоидным лейкозом. Однако без дальнейшей консолидации у большинства больных наступает рецидив, поэтому второй этап лечения рассматривается, как обязательная часть терапии. План консолидационного лечения острого миелоидного лейкоза составляется индивидуально и включает в себя 3-5 курсов химиотерапии. При высоком риске рецидивирования и уже развившихся рецидивах показана трансплантация костного мозга. Другие методы лечения рецидивных ОМЛ пока находятся в стадии клинических испытаний.
Прогноз острого миелоидного лейкоза
Прогноз определятся разновидностью острого миелоидного лейкоза, возрастом больного, наличием или отсутствием миелодиспластического синдрома в анамнезе. Средняя пятилетняя выживаемость при разных формах ОМЛ колеблется от 15 до 70%, вероятность развития рецидивов – от 33 до 78%. У пожилых людей прогноз хуже, чем у молодых, что объясняется наличием сопутствующих соматических заболеваний, являющихся противопоказанием для проведения интенсивной химиотерапии. При миелодиспластическом синдроме прогноз хуже, чем при первичном остром миелоидном лейкозе и ОМЛ, возникшем на фоне фармакотерапии по поводу других онкологических заболеваний.
Острый миелобластный лейкоз
Острым миелобластным лейкозом (наиболее часто используемая аббревиатура — ОМЛ) называют злокачественную патологию крови и костного мозга, характеризующуюся бесконтрольным продуцированием незрелых (бластных) миелоцитарных клеток — эритроцитов, гранулоцитов, нейтрофильных лейкоцитов, тромбоцитов. Заболевание диагностируется в случаях, когда в миелограмме обнаруживается свыше 20% незрелых клеток. Его характерной особенностью является быстрое течение: в течение нескольких месяцев незрелые клетки начинают преобладать в составе крови, из-за чего она перестаёт выполнять свои основные функции. Состояние больного резко ухудшается, и при отсутствии лечения прогноз крайне неблагоприятен.
Онкогематологи различают несколько десятков разновидностей острого миелоидного лейкоза, которые группируются по сходным признакам:
В зависимости от формы заболевания врач выбирает тактику лечения, так как продолжительность ремиссий и общий прогноз для разных видов имеют серьёзные отличия.
Симптомы
В начальной стадии острого миелобластного лейкоза симптомы практически отсутствуют, с развитием болезни у пациента развиваются:
Причины и факторы риска
В настоящее время неизвестно, какие именно воздействия побуждают ростки крови к злокачественным мутациям, однако онкологи хорошо изучили факторы, способствующие развитию острого миелобластного лейкоза.
Диагностика
Лабораторные анализы крови и образцов костного мозга являются основными способами диагностики острого миелобластного лейкоза. Это:
Кроме того, пациенту назначают инструментальные исследования внутренних органов для оценки их состояния: УЗИ брюшной полости, ЭКГ, рентген грудной клетки. Впоследствии могут быть назначены другие анализы и исследования.
Лечение
Основным методом лечения острого миелобластного лейкоза является химиотерапия, которая проводится в два этапа:
Интенсивная терапия, применяемая на этапе индукции, позволяет достигнуть ремиссии примерно в 70% клинических случаев. Но заканчивать на этом лечение категорически не следует, так как без программы консолидации у пациентов практически всегда спустя некоторое время наступает рецидив.
Консолидационный этап, в зависимости от состояния больного, включает до пяти курсов химиотерапии. Если риск рецидива достаточно высок, проводится пересадка костного мозга и/или стволовых клеток кроветворения. Лучшими донорами считаются родные братья и сёстры, особенно однояйцевые близнецы.
Кроме того, пациентам часто назначают введение эритроцитарной массы, трансфузионную терапию (переливания крови и её препаратов). Тактика лечения обычно выбирается в соответствии с возрастом пациента. Ремиссия считается достигнутой, если количество миелобластных клеток в костном мозге удаётся снизить до 20% и менее.
Прогнозы
При остром миелоидном лейкозе прогноз жизни зависит от возраста больного — после 60 лет шансы на выздоровление составляют 20-25%, тогда как у более молодых пациентов они достигают 70, а в некоторых клиниках и 90%. Ухудшают перспективы выздоровления генетические заболевания (болезнь Дауна и др.). В случае, если рак крови носит вторичный характер, возможно только паллиативное лечение.
Профилактика
Специфических способов предупреждения острого миелоцитарного лейкоза не существует. Чтобы вовремя начать лечение, необходимо регулярно проходить профилактические обследования, сдавать анализы. Пациентам, завершившим курс лечения, не рекомендуется менять климатическую зону постоянного проживания. Кроме того, им следует отказаться от физиотерапевтических процедур.
Реабилитация
Химиотерапия и особенно пересадка костного мозга создают огромную нагрузку на организм, поэтому пациент должен строго соблюдать все клинические рекомендации при остром миелобластном лейкозе, чтобы достигнуть выздоровления. Они включают процедуры выведения токсинов из крови, строгое соблюдение правил антисептики, меры по повышению иммунитета и восстановлению микрофлоры кишечника. Большое значение придаётся антистрессовой терапии и профилактике депрессии, улучшению качества сна.
Диагностика и лечение острого миелобластного лейкоза в Москве
Клиника Института ядерной медицины проводит диагностические исследования для выявления острого миелобластного лейкоза. В случае подтверждения диагноза вы можете пройти лечение у квалифицированных онкогематологов, врачей высшей категории. Регулярное участие в международных конференциях и семинарах, стажировки в зарубежных клиниках позволяют нашим специалистам овладевать самыми передовыми медицинскими методиками для успешного лечения пациентов.
Вопросы и ответы
Почему при лечении острого миелобластного лейкоза возникают побочные эффекты?
Воздействие химиопрепаратов убивает не только бластные онкоклетки, но и здоровые клетки крови, что приводит к развитию интоксикации организма, проявляющейся в тошноте, слабости, повышенной подверженности инфекциям. Чтобы минимизировать этот эффект, используют различные поддерживающие меры — переливание препаратов крови, лейкаферез и другие процедуры.
Сколько живут с острым миелобластным лейкозом?
Возможность прожить более пяти лет у пациентов с острым миелоидным лейкозом зависит от формы заболевания и возраста. В некоторых случаях выживаемость составляет менее 20%, при других формах болезни превышает 70%. Шансы на выздоровление существуют всегда, а повысить их можно, обратившись в хорошую клинику с современным медицинским оборудованием и опытными онкогематологами.
Когда проводят трансплантацию при остром миелобластном лейкозе?
Оптимальный период для трансплантации — после достижения первой ремиссии. Она показана при высоком риске рецидива, при обнаружении цитогенетических изменений в поражённых клетках, а также при наличии других заболеваний крови. Как правило, в случае успешного восстановления после пересадки рецидивов болезни не происходит.
Лейкоз. Лейкемия. Рак крови
Российско — японский онкологический центр занимается реабилитацией пациентов с раком крови на любой стадии. Это одно из направлений Онкоцентра, где показатели лечебного эффекта достигли самых высоких результатов!
Основные вопросы которые задают наши пациенты:
Врачи Онкологического центра отвечают на все вопросы пациентов, учитывая индивидуальные особенности каждого.
РАК КРОВИ. ПРИЧИНЫ.
Врачи отделения лечения рака крови, на протяжении многих лет систематизируют и ведут анализ информации по возможным причинам возникновения рака крови. В своих научных работах определили ряд факторов и изучают информацию, которая способна влиять на развитие атипичных клеток в тканях человека.
К таким факторам риска врачи относят:
Врачи Онкоцентра рекомендуют и мужчинам и женщинам внимательно относится к своему самочувствию и ежегодно проходить скрининговые программы, разработанные врачами нашего центра.
Рак крови, как злокачественное заболевание кровеносной системы, характеризуется бесконтрольным делением и накоплением незрелых лейкоцитов. Начало процесса начинается в костном мозге и потом распространяется на кровь человека. Со временем возникают сопутствующие заболевания, которые связана с общим снижением иммунной системы.
Положительный прогноз лечения лейкоза возможен только при комбинированной терапии, которая разрабатывается индивидуально для каждого пациента
Организм любого человека функционирует как замкнутая система и для этой системы нужны клетки крови, которые имеют свои функции: снабжают органы кислородом и углекислым газом, защищают организм от микробов и различных вирусов. По причине вредного воздействия она из клеток теряет связь с другими клетками и начинает делиться бесконечное множество раз воспроизводя саму себя. Это группа клеток и отбирает питание у здоровых клеток и мешает им нормально функционировать, тем самым происходит нарушение функции работы органов и тканей: печень, почки, головной мозг, лимфатические узлы и другие.
Раком крови нельзя заразиться, так как это неинфекционное заболевание.
Клетки крови рождаются в костном мозге и на ранних стадиях наиболее подвержены воздействию внешних факторов. Любая клетка может превратиться в раковую, которая впоследствии будет бесконтрольно делиться.
Хронические формы лейкоза чаще наблюдаются у взрослых людей, более 70 %. У мужчин и женщин болезнь наблюдается примерно в одинаковой пропорции, однако есть разновидность лейкозов, которые в основном поражают женщин — миеломная болезнь.
Хронический лейкоз.
Происходит видоизменение лейкоцитов, при мутации они становятся зернистыми, заболевание протекает медленно. В результате замены больных лейкоцитов на здоровые нарушается функция кроветворения.
Острый лейкоз.
Происходит увеличение количества кровяных клеток, при этом они очень быстро растут и быстро делятся. Данный рак развивается быстрее из-за чего острый лейкоз считается более тяжелой формой для больного.
Рак крови. Симптомы.
Врачи Российско — японского онкологического центра выделяют симптомы, по которым можно диагностировать рак крови.
Первоначальные симптомы рака крови:
Данные симптомы рака крови могут указывать и на другие болезни, из-за чего пациент редко обращается на этой стадии к врачу онкологу, тем самым теряет много времени.
Вторичные симптомы рака крови:
Также увеличиваются лимфоузлы, печень и селезенка, живот раздувается в размере, появляется сильное ощущение вздутия живота. На поздних этапах появляются высыпание на кожи, кровоточивость дёсен.
При поражении лимфатических узлов, они становятся плотными на ощупь, безболезненные. При этом нужно сразу же обратиться к врачу!!
Основные симптомы рака крови
Симптомы рака крови мало зависят от пола больного.
Разновидности заболевания накладывает свой отпечаток на то, что именно ощущает пациент при раке крови. Симптомы для различных видов лейкозов могут отличаться.
По мере прогрессирования заболевания, симптомы становятся более выраженными. Появляются боли!
РАК КРОВИ. ДИАГНОСТИКА.
Если у Вас появились подозрительные признаки, то необходимо пройти обследование у врача специалиста. Как правило врач проводит комплексные диагностические обследования, это могут быть:
Обследования необходимы для правильного диагноза, определения вида заболевания, степени поражения костного мозга, насколько агрессивен процесс протекания болезни.
Классифицируются 4 основные типа лейкоза.
Острый лейкоз длится дольше, чем хронический, но это во многом зависит от лечения. Некоторые лейкозы подразделяются на подтипы в соответствии с клеточной зрелостью.
Острый миелоидный лейкоз.
Заболевание поражает преимущественно старшую возрастную группу!
Из миелоидной сети восходит несколько типов клеток, поэтому есть несколько подтипов рака крови, соответствующим стадиям развития пораженных клеток.
Уровень лейкоцитов в крови различается индивидуально. У одних больных показатель может быть повышенным в десятки раз, у других – нормальным или несколько сниженным. Лейкоциты важны для предотвращения развития инфекций, но когда они болеют, то фактически не функционируют, человеку угрожает опасность заражения.
Хронический миелоидный лейкоз.
Этот лейкоз характерен для взрослых людей! Чаще всего болезнь развивается в возрасте 50-55 лет. У мужчин регистрируется более высокая заболеваемость.
Больные обычно имеют значительно большее количество лейкоцитов. Когда кровь становится более вязкой, кровоток замедляется, возникает повышенный риск тромбозов.
Острый лимфатический лейкоз
Это – самая распространенная детская лейкемия и даже самый распространенный детский рак, затрагивающий возрастную популяцию около 4 лет. Рак этого типа реже встречается у взрослых, хотя он характерен для людей старше 50 лет.
Хронический лимфатический лейкоз.
Это самый распространенный тип лейкемии в целом, но имеющий лучший прогноз. В основном, рак этого типа затрагивает мужчин старше 50 лет.
РАК КРОВИ. СТАДИИ.
Аналогично классификации лейкемии на отдельные формы заболевания, определяются также 4 стадии рака крови.
1 стадия – начальная стадия рака крови характеризуется обострением хронических инфекций, существенное ухудшение общего состояния здоровья, незначительные изменения в крови и костном мозге (раньше, на ранней стадии эти признаки иногда отсутствуют).
Сначала в результате сбоя самой иммунной системы, в организме появляются клетки мутанты, которые имеют другой вид и структуру и постоянно делятся. На этой фазе рак довольно легко и быстро лечится.
Сами клетки начинаются сбиваться в стаи и образуют опухолевые сгустки. При этом лечение еще более эффективно. Метастазирование еще не началось.
Раковых клеток становится настолько много, что они сначала поражают лимфатические ткани, а потом распространяются по крови во все органы. Метастазы распространены по всему организму.
Метастазы начинают глубоко поражать другие органы. Эффективность лечения снижается. Патология у женщин может распространяться на половые органы, матку и молочные железы.
ЛЕЧЕНИЕ РАКА КРОВИ.
Лечение рака крови — это комплекс мероприятий, направленных на избавление от болезни, улучшение самочувствия пациента и возвращение его к полноценной жизни. Существуют протокольные методики лечения рака крови, такие как, химиотерапия, гормональная терапия, хирургическое лечение, лучевая терапия и другие.
Наихудший прогноз рака крови отмечается при отсутствии лечения или самолечении, почти 98% пациентов погибают в течении 2-х лет после постановки диагноза.
Статистика Онкологического центра показывает стабильные результаты в лечении и реабилитации пациентов с раком крови
Пациенты обратившиеся на I стадии.
Пациенты обратившиеся на II стадии.
Пациенты обратившиеся на III стадии.
Пациенты обратившиеся на IV стадии.
Пациент должен помнить, что рак крови является довольно агрессивным видом рака. Возможны рецидивы, поэтому мы в обязательном порядке проводим наблюдение наших пациентов не реже 2-х раз в год и повторяем поддерживающий комплекс реабилитационных мероприятий через полтора — два года.
Наш опыт показывает, что лечение рака крови всегда возможно!
Российско- японский онкологический центр использует только проверенные и хорошо зарекомендовавшие себя методики.
Лечение проводится в соответствии с высокими международными стандартами, используя научную клиническую базу и опыт ученых
Российской Федерации и Японии.
Если Вы хотите гарантированно получить эффект от: