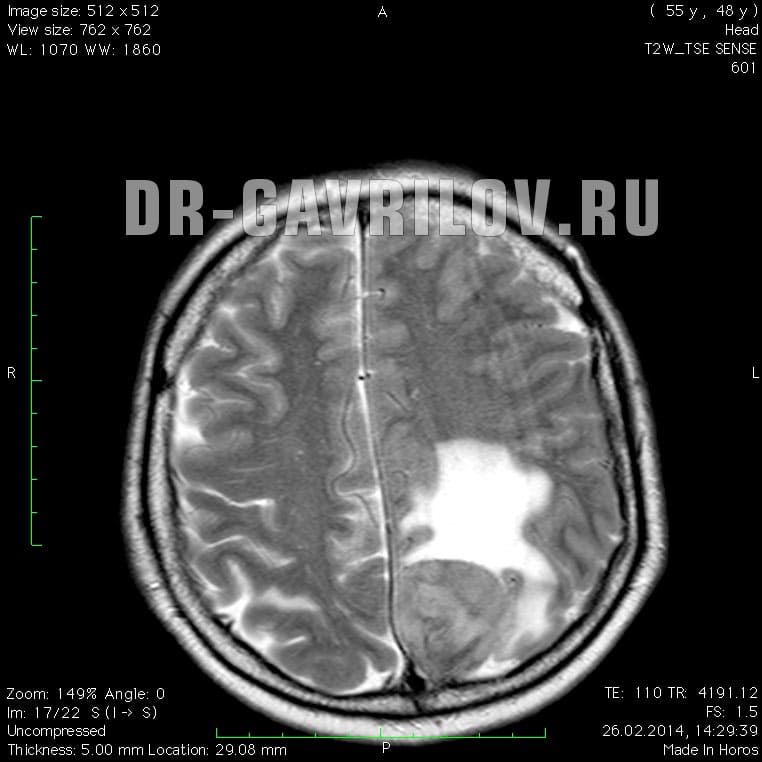
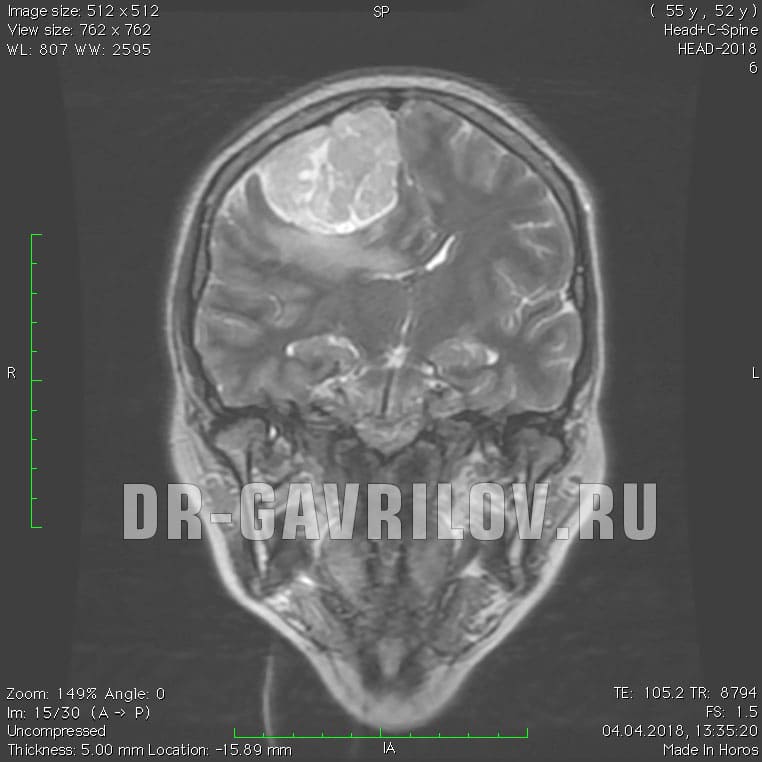
опухоль в височной доле головного мозга прогноз жизни
Менингиома
Менингиома в большинстве случаев представляет собой доброкачественную опухоль, развивающуюся из клеток арахноэндотелия (твердой мозговой оболочки или реже сплетений сосудов). Симптомами новообразования являются головные боли, нарушение сознания, памяти; мышечная слабость; эпилептические приступы; нарушение работы анализаторов (слухового, зрительного, обонятельного). Диагноз ставится на основании неврологического обследования, МРТ или КТ головного мозга, ПЭТ. Лечение менингиомы хирургическое, с вовлечением лучевой или стереотаксической радиохирургии.
Общие сведения
Менингиома представляет собой опухоль, чаще всего доброкачественной природы, произрастающую из арахноэндотелия мозговых оболочек. Обычно опухоль локализуется на поверхности мозга (реже на конвекситальной поверхности либо на основании черепа, редко в желудочках, или в костной ткани). Как и для многих других доброкачественных опухолей, для менингиом характерен медленный рост. Довольно часто не дает о себе знать, вплоть до значительного увеличения новообразования; иногда бывает случайной находкой при компьютерной или магнитно-резонансной томографии.
В клинической неврологии менингиома по частоте встречаемости занимает второе место после глиом. Всего менингиомы составляют примерно 20-25% от всех опухолей центральной нервной системы. Менингиомы возникают преимущественно у людей в возрасте 35-70 лет; чаще всего наблюдаются у женщин. У детей встречаются довольно редко и составляют примерно 1,5% от всех детских новообразований ЦНС. 8-10% опухолей паутинной мозговой оболочки представлены атипичными и злокачественными менингиомами.
Причины развития менингиомы
Выявлен генетический дефект в 22 хромосоме, ответственный за развитие опухоли. Он находится недалеко от гена нейрофиброматоза (НФ2), с чем и связывают повышенный риск развития менингиомы у пациентов с НФ2. Отмечена связь развития опухоли с гормональным фоном у женщин, которая и обуславливает большую заболеваемость женского пола менингиомой. Выявлена закономерная связь между развитием рака молочной железы и опухоли мозговых оболочек. Кроме того, менингиома склонна увеличиваться в размерах при беременности.
Также провоцирующими факторами развития опухоли могут быть: черепно-мозговая травма, радиоактивное облучение (любое ионизирующее, рентгенологическое излучение), всевозможные яды. Тип роста опухоли чаще всего экспансивный, то есть менингиома растет единым узлом, раздвигая окружающие ткани. Возможен и мультицентрический рост опухоли из двух и более очагов.
Макроскопически менингиома представляет собой новообразование округлой формы (или реже подковообразной), чаще всего спаянное с твердой мозговой оболочкой. Размер опухоли может составлять от нескольких миллиметров до 15 см и более. Опухоль плотной консистенции, чаще всего имеет капсулу. Цвет на разрезе может варьировать от серых оттенков до желтых с серым. Образование кистозных выростов не характерно.
Классификация менингиомы
По степени злокачественности выделяют три основных типа менингиом. К первому из них относятся типичные опухоли, разделяющиеся на 9 гистологических вариантов. Больше половины из них представлены менинготелиальными опухолями; около четверти составляют менингиомы смешанного типа и чуть более 10% фиброзные новообразования; остальные гистологические формы встречаются крайне редко.
Ко второй степени злокачественности следует отнести атипические опухоли, которые обладают высокой митотической активностью роста. Такие опухоли обладают способностью к инвазивному росту и могут прорастать в вещество головного мозга. Атипичные формы склонны к рецидивированию. И наконец, к третьему типу относят самые злокачественные или анапластические менингиомы (менингосаркомы). Они отличаются не только способностью проникать в вещество мозга, но и возможностью метастазировать в отдаленные органы и часто рецидивировать.
Симптомы менингиомы
Заболевание может протекать бессимптомно и никак не влиять на общее состояние пациента, вплоть до приобретения опухолью значительных размеров. Симптомы менингиомы зависят от той анатомической области головного мозга, к которой она примыкает (область больших полушарий, пирамиды височной кости, парасагиттальный синус, тенториум, мостомозжечковый угол и пр.). Общемозговыми клиническими проявлениями опухоли могут быть: головные боли; тошнота, рвота; эпилептические припадки; нарушения сознания; мышечная слабость, нарушения координации; зрительные нарушения; проблемы со слухом и обонянием.
Очаговая симптоматика зависит от расположения менингиомы. При расположении опухоли на поверхности полушарий может проявляться судорожный синдром. В ряде случаев при такой локализации менингиомы имеется пальпируемый гиперостоз костей черепного свода.
При развитии опухоли в задней черепной ямке могут возникать проблемы слухового восприятия (тугоухость), нарушения координации движений и походки. При расположении в области турецкого седла возникают нарушения со стороны зрительного анализатора, вплоть по полной потери зрительного восприятия.
Диагностика менингиомы
Диагностика опухоли представляет собой трудность, в связи с тем, что долгие годы менингиома может никак себя клинически не проявлять в виду ее медленного роста. Часто пациентам с неспецифическими проявлениями приписываются возрастные признаки старения, поэтому ошибочный диагноз дисциркуляторной энцефалопатии у больных с менингиомой не является редкостью.
При появлении первых клинических симптомов назначается полное неврологическое обследование и офтальмологическая консультация, в ходе которой офтальмолог исследует остроту зрения, определяет размеры полей зрения и проводит офтальмоскопию. Нарушения слуха являются показанием к консультации отоларинголога с проведением пороговой аудиометрии и отоскопии.
Обязательным в диагностике менингиомы является назначение томографических методов исследования. МРТ головного мозга позволяет определить наличие объемного образования, спаянность опухоли с твердой мозговой оболочкой, помогает визуализировать состояние окружающих тканей. При МРТ в Т1 режиме сигнал от опухоли схож с сигналом от мозга, в режиме Т2 выявляется гиперинтенсивный сигнал, а также отек мозга. МРТ может применяться во время операции для контроля удаления всей опухоли и для того, чтобы получить материал для гистологического исследования. МР спектроскопия применяется для определения химического профиля опухоли.
КТ головного мозга позволяет выявить опухоль, но в основном применяется для определения задействования костной ткани и опухолевых кальцинатов. Позитронно-эмиссионная томография (ПЭТ головного мозга) применяется с целью определения рецидивирования менингиомы. Окончательный диагноз выставляется неврологом или нейрохирургом, исходя из результатов гистологического исследования биоптата, которое определяет морфологический тип опухоли.
Лечение менингиомы
Доброкачественные или типичные формы менингиом подвергаются хирургическому удалению. С этой целью вскрывается черепная коробка и производится полное или частичное удаление менингиомы, ее капсулы, волокон, пораженной костной ткани и примыкающей к опухоли твердой мозговой оболочки. Возможна одномоментная пластика образовавшегося дефекта собственными тканями или искусственными трансплантатами. В предоперационном периоде иногда прибегают к предварительной эмболизации менингиомы.
При атипичных или злокачественных опухолях с инфильтративным типом роста не всегда бывает возможным удалить опухоль полностью. В таких ситуациях удаляют основную часть новообразования, а за остальной наблюдают в динамике посредством неврологического обследования и данных МРТ. Наблюдение также показано для пациентов с отсутствием симптоматики; у пожилых пациентов с медленным ростом опухолевой ткани; в случаях, когда хирургическое лечение грозит осложнениями или не выполнимо, в виду анатомического расположения менингиомы.
При атипичном и злокачественном типе менингиомы применяется лучевая терапия или ее усовершенствованная разновидность − стереотаксическая радиохирургия. Последняя представлена в виде гамма-ножа, системы Новалис, кибер-ножа. Радиохирургические методики воздействия позволяют ликвидировать опухолевые клетки головного мозга, уменьшить размеры новообразования, и при этом не страдают окружающие опухоль ткани и структуры. Радиохирургические методики не требуют анестезии, не вызывают боли и не имеют послеоперационного периода. Больной обычно сразу может отправляться домой. Подобные методики не применяются при внушительных размерах менингиомы. Химиотерапия не показана, так как большинство опухолей твердой мозговой оболочки имеют доброкачественное течение, но в этой области ведутся клинические разработки.
Консервативная медикаментозная терапия направлена на уменьшение отека мозга и имеющихся воспалительных явлений (если они имеют место быть). С этой целью назначаются глюкокортикостероиды. Симптоматическое лечение включает в себя назначение антиконвульсантов (при судорогах); при повышенном внутричерепном давлении возможно проведение оперативных вмешательств, направленных на восстановление циркуляции цереброспинальной жидкости.
Прогноз
Прогноз типичной менингиомы при своевременном выявлении и хирургической ликвидации вполне благоприятный. Такие больные имеют показатель 5-летней выживаемость равный 70-90%. Остальные же типы менингиом склонны к рецидивированию и даже после успешного удаления опухоли могут приводить к летальному исходу. Процент 5-летней выживаемости пациентов с атипичными и злокачественными менингиомами составляет около 30%. Неблагоприятный прогноз наблюдается и при множественных менингиомах, составляющих около 2 % от всех случаев развития данной опухоли.
Удаление менингиомы
Содержание:
Менингиома головного мозга – распространенный вид опухоли доброкачественного, реже злокачественного происхождения. Отличается медленным ростом, но при своевременной терапии имеет хорошие прогнозы. Тактика лечения зависит от локализации и строения опухоли, насколько сильно задействованы соседние структуры. В основном хирургическое удаление менингиомы позволяет обеспечить полное излечение, минимизировать риск рецидива. Если опухоль перерождается в злокачественную, возможно появление метастазов, что существенно ухудшает прогноз на лечение и жизнь. Что такое менингиома головного мозга, каковы ее причины и симптомы, и какое лечение может назначить врач?
Кратко о болезни
Несмотря на то, менингиому относят к раку головного мозга, данная опухоль поражает не саму нервную ткань, а образуется на поверхности твердой оболочке. Имеет некоторые особенности, которые ее отличают от других новообразований — выпячивание на голове в виде шишки и изменение формы черепа. Опухоль чаще поражает полость черепа, но может находиться и на поверхности или же поражать глубокие структуры мозга. В зависимости от расположения неоплазии определяется клиническая картина, прогноз и выбор терапии.
Практически у 95% больных менингиомы имеют доброкачественное течение и только в 5% случаев перерождаются в злокачественный рак. Относятся к первичным опухолям, которые образуются из мозговых оболочек. Болезнь чаще диагностируется у женщин, реже у мужчин. В основном образование растет медленно, не имеет выраженной симптоматики и может диагностироваться случайно на плановом или внеплановом осмотре. Размер образования может быть от нескольких миллиметров до узлов 15 см в диаметре.
В 2% случаев диагностируются множественные менингиомы, что затрудняет лечение и ухудшает прогнозы лечения. Причиной такого состояния чаще всего является поздняя диагностика, когда раковые клетки метастазировали в соседние ткани мозга.
По своей структуре менингиому разделяют на:
Менингиома головного мозга в международной классификации болезней находится под кодом МКБ 10 – D32.0. Морфологически она имеет четкие ограничения, выглядит как шаровидный узел, сращенный с твердой оболочкой мозга. Образование может иметь несколько очагов разрастания. Чаще всего диагностируется в больших полушарий головного мозга, затылочной доле, височных участках, крыльях клинковидной кости.
Лечение менингиомы головного мозга с успехом проводят в Москве в центре онкологии Бурденко. В клинике можно пройти комплексное обследование, получить консультацию нейрохирургов. Для лечения раковых опухолей применяется только передовые технологии и эффективные методики.
Причины менингиомы головного мозга
Точные причины менингиомы не известны, но спусковым механизмом для развития опухоли могут выступать следующие факторы:
В группе риска находятся люди, работающие на вредных предприятиях. К вторичным причинам болезни относят другие онкологические процессы, протекающие в организме. Множественные клинические исследования показали, что важное значение в формировании болезни отыграют генетические факторы, а точнее дефект в 22 хромосоме, которая находится вблизи гена нейрофиброматоза 2 типа (НФ 2).
Симптомы
Опасность всех онкологических заболеваний, включая менингиому головного мозга, скрывается в отсутствие симптоматики на ранних стадиях. Некоторые начальные признаки болезни не вызывают у человека беспокойства, поскольку они могут проявляться в виде незначительной головной боли, повышенной усталости. Выраженные симптомы отмечаются при наличии большого образования или сдавливании опухолью ближайших структур головного мозга. Их разделяют на две категории:
Характерным и пожалуй, первым признаком болезни считается головная боль, которая может быть распирающей, тупой или ноющей. Проявляется в области затылка, лба или висков. Головная боль может беспокоить человека периодами или беспокоить человека постоянно.
Менингиома головного мозга сопровождается рядом симптомов, которые существенно ухудшают общее состояние больного:
Подобные симптомы могут присутствовать и при других видах опухоли мозга, поэтому при появлении любого признака не нужно медлить с посещением врача. Чем раньше человек обратится к врачу, тем больше шансов на успешное выздоровление.
Клиника менингиомы по месту локализации опухоли может давать свою характерную симптоматику:
Все симптомы усиливаются по мере роста опухоли и поражении окружающих тканей. Распознать патологию можно только по результатам комплексного обследования.
Все вышеперечисленные признаки могут присутствовать и при других видах рака головного мозга, поэтому для постановления диагноза, нужно обратиться к врачу, пройти аппаратную диагностику. Результаты об следования помогут подтвердить или исключить диагноз.
Диагностика
При подозрении на рак головного мозга, врач назначает комплексную диагностику, которая включает:
Для получения полной клинической картины назначаться лабораторное исследование мочи и крови. Результаты часто позволяют определить причину болезни. После прохождения комплексной диагностики, врач на основании полученных результатов имеет возможность получить полную картину болезни, поставить заключительный диагноз, назначить необходимое лечение.
Оперативное удаление менингиомы головного мозга
Выбор терапии при менингиоме головного мозга зависит от локализации опухоли, ее размеров, а также возраста больного и особенностей его организма. При медленном росте опухоли, отсутствии выраженной симптоматике и признаков компрессии окружающих тканей, врач может ограничиться наблюдением, поскольку иногда удаление менингиомы может нанести больше вреда, чем пользы. Показанием к операции выступает:
Противопоказанием к проведению операции может выступать пожилой возраст, опухоль в труднодоступных местах, тяжелые хронические заболевания внутренних органов и систем.
В нейрохирургической практике врачей при диагнозе доброкачественная менингиома преобладает хирургическое лечение. В процессе операции важно удалить не только саму опухоль, но и ее ткани, которые находятся вблизи. На практике чаще всего используют микрохирургическую или эндоскопическую технику, которая позволяет с максимальной точностью удалить новообразование.
Выбор операции по удалению опухоли зависит от ее расположения. Техника хирургического лечения может отличаться, проводиться методом вскрытия черепной коробки или транссфеноидальным доступом (через нос). Если образование находится на поверхности, тогда проводят полное иссечение. Однако чаще всего образование находиться возле важных зон головного мозга, тогда удаляется только часть опухоли. Прогноз в данном случае менее благоприятный, присутствует вероятность того, что в ближайшее время образование начнет заново разрастаться. Удаление менингиомы всегда проводится со вскрытием черепной коробки, что значительно увеличивает риск осложнений и восстановительный период, который может длиться от нескольких недель до нескольких месяцев.
После проведения операции через 3 месяца, человек должен пройти контрольное обследование – МРТ. Результаты помогут оценить общее состояние работы мозга, исключить появление новых очагов болезни. Повторное обследование рекомендуется проходить и спустя год. При частичном удалении опухоли, контроль проводиться гораздо чаще, поскольку всегда присутствует вероятность роста образования или его перерождение в злокачественный рак.
Эффективным в борьбы с раковыми опухолями считается радиохирургия, которая состоит из воздействия ионизирующего излучения на клетки опухоли. Проводится в случае невозможности провести операцию или при расположении образования в труднодоступных участках мозга.
Если менингиома имеет злокачественное течение или в процессе операции не удалось полностью удалить опухоль, врачом назначается лучевая терапия. Процедура позволяет воздействовать на раковые клетки, способствовать их отмиранию. Лучевая терапия достаточно популярна в лечении рака мозга, но имеет множество противопоказаний и побочных эффектов.
В последнее время все чаще начали удалять менингиомы методом стереотаксической радиохирургии. Заключается в облучении раковых тканей под различными углами, при этом не затрагивает здоровые структуры мозга. Данная методика эффективна, если размер опухоли не превышает 3.5 см в диаметре, а самообразование находится вблизи жизненно важных структур мозга.
При опухолях доброкачественного течения химиотерапия не назначается. Однако для купирования общей симптоматики врачом могут быть назначены аптечные препараты разных фармакологических групп: анальгетики, иммуностимуляторы, спазмолитики, витаминотерапия и другие. Важным этапом считается и реабилитация больных, которая может занять до 6 месяцев. Период восстановления состоит из соблюдения диеты, здорового образа жизни. В послеоперационный период важно исключить жирную и копченую пищу, фаст-фуд, также отказаться от курения и любого алкоголя. Для полного восстановления врачом может назначаться иглоукалывание, физиотерапия, лечебная физкультура и другие процедуры, которые помогут ускорить выздоровление, снизить риск повторного роста опухоли.
Лечение менингиомы головного мозга
Центр нейрохирургии Бурденко предлагает ряд услуг по диагностике и лечению менингиомы головного мозга любой локализации и сложности. Удаление менингиомы в центре проводится при помощи микрохирургических инструментов и операционного микроскопа под общим наркозом. При необходимости врачи клиники проводят краниопластику, которая позволяет скрыть дефекты черепа после операции.
Нейрохирурги клиники Бурденко используют новейшие технологии и программы по лечению рака головного мозга, которые соответствуют мировым стандартам. Цены на лечение разрабатываются индивидуально, они установлены действующим законодательством РФ. В клинике можно оформить квоту на бесплатное лечение, но для этого нужно собрать целый пакет документов, получить решение медкомиссии.
Осложнения
Операция по удалению менингиомы относится к сложным процедурам, поэтому нельзя исключать осложнения даже при тщательном планировании и правильном проведении. К распространенным осложнениям относят кровотечения из сосудов опухоли и окружающих тканей, что может привести к некрозу, ишемии мозгу. В послеоперационном периоде иногда проявляются нарушения неврологического характера:
После проведения операции, больной в течение нескольких недель находится в клинике под врачебным наблюдением. В группе риска к развитию осложнений находятся лица пожилого возраста, а также те, кто имеет в анамнезе патологии сердечно – сосудистой системы, болеет сахарным диабетом или страдает от ожирения.
Прогноз для жизни
Если менингиома имеет доброкачественное происхождение, при этом опухоль вовремя диагностирована и проведено соответствующее лечение, тогда прогноз на выздоровление благоприятный. Человек имеет возможность вернуться к привычному образу жизни. При злокачественном новообразовании присутствует большой риск метастазов, что увеличивает смертность в первые 2 года жизни.
В 3% случаях доброкачественная опухоль после пройденной терапии развивается заново. Вторичное появление новообразования чаще присутствует в пещеристом синусе и крыльях клиновидной кости. Важно понимать, что даже небольшое образование может негативно отображаться на самочувствии человека, особенно если находиться в важных отделах головного мозга, сдавливает сосуды или нарушает кровоток. Прогноз жизни без операции в 60% больных неблагоприятный, но в таких случаях врач подбирает альтернативные методы лечения, которые помогут улучшить качество жизни больного.
Чтобы вовремя выявить менингиомы, нужно не медлить с посещением доктора при частых головных болях. Своевременная диагностика и прав ильное лечение поможет сохранить жизнь и здоровье. При менингиоме головного мозга сложно предугадать прогноз, но если опухоль доброкачественная, практически в 100% случаев наступает полное выздоровление.
Специальных профилактических мероприятий для предотвращения менингиомы нет, но снизить риск патологии поможет здоровый образ жизни, правильное питание, отказ от курения и алкоголя. Пожалуй, главной мерой профилактики считается периодическое посещение врача и прохождение комплексного обследования не реже чем 1 раз в год.
Если человек прошел лечение менингиомы, он должен в течение длительного времени наблюдаться у врача невролога, проходить назначенные обследования и строго соблюдать все врачебные предписания.
Глиобластома
Факторы риска развития глиобластомы
Клиническая симптоматика глиобластомы
Диагностика глиобластомы
Варианты глиобластомы
Две редкие гистологические формы глиобластомы (классифицируемые WHO Classification of CNS tumours 2016, тем не менее, как отдельные опухоли) – глиосаркома и гигантоклеточная глиобластома.
Глиосаркома характеризуется наличием в строме опухоли мезенхимальных (не характерных для глиобластомы) элементов. Чаще локализуется в височной доле и в процессе удаления опухоли внешне может напоминать менингиому. Это достаточно редкая опухоль, она диагностируется лишь у 2% больных с предполагаемой по снимках глиобластомой. Тактика лечения и прогноз те же, что и у глиобластомы.
Гигантоклеточная глиобластома характеризуется многоядерными клетками крупного размера. Встречается в 1% случаев от всех пациентов с предполагаемой глиобластомой, чаще у больных молодого возраста. Такой гистологический диагноз определяет несколько более позитивный прогноз лечения, чем глиобластома.
Другая классификация глиобластом – по «происхождению». Установлено, что часть этих опухолей возникает первично в виде глиобластомы, а часть – путем трансформации из глиальных опухолей более низкого grade (глиом grade II и grade III) – так называемые «вторичные глиобластомы». Первый вариант чаще встречается у пациентов пожилого возраста, второй – у молодых. Эти опухоли, будучи абсолютно идентичными по свой гистологической структуре (под микроскопом морфолога), существенно отличаются по генетическому профайлу и прогнозу лечения: «вторичные» глиобластомы значительно чаще IDH-позитивны и демонстрируют лучший ответ на лечение.
Генетические маркеры
Известно достаточно большое количество генетических маркеров глиобластом. Наибольшей клинической значимостью обладают нижеследующие:
IDH-мутация встречается примерно в 5-10% глиобластом, ассоциирована с молодым возрастом и лучшим прогнозом лечения. Крайне редко регистрируется у пациентов старше 65 лет. Существует IDH-1 и IDH-2 мутации (вторая встречается менее чем в 5% случаев от общего числа). Новая классификация опухолей ЦНС разделила эти 2 вида глиобластом в отдельные самостоятельные нозологии.
MGMT–метилирование является предиктором более высокой чувствительности опухоли к темозоломиду в случае впервые выявленных глиобластом (и, возможно, рецидивных опухолей). Это один из наиболее важных маркеров для принятия решения о тактике лечения, особенно в случае пожилых пациентов.
Лечение глиобластомы
Оценка ответа на лечение глиобластомы
Около 70% пациентов с глиобластомой демонстрируют рецидив опухоли в течение первого года после операции, несмотря на проводимую лучевую и химиотерапию.
Для оценки ответа опухоли на адъювантную терапию используется МРТ с контрастным усилением и (в ряде случаев) ПЭТ-КТ. Контрольные МР-исследования по протоколу проводятся каждые 3 месяца. На основании их результатов принимается решение об изменении схемы химиотерапии и (нечасто) повторном хирургическом вмешательстве.
При анализе контрольных МР-изображений следует помнить о существовании феномена «псевдопрогрессии», возникающего после лучевой терапии (так называемый лучевой некроз) и как последствия терапии бевацизумабом. Истинную частоту псевдопрогрессии оценить не представляется возможным. Природа этого феномена объясняется воспалительным ответом, отеком мозговой ткани и прорывом гематоэнцефалического барьера, что суммарно проявляется увеличением зоны контрастируемой части на МРТ.
Для дифференциального диагноза прогрессии и псевдопрогрессии опухоли используются СКТ-перфузия и ПЭТ-КТ.
Также существует псевдоответ на лечение – резкое уменьшение контрастируемой части опухоли (иногда в течение нескольких суток) на фоне терапии бевацизумабом в результате восстановления целостности гематоэнцефалического барьера.
Повторные операции при глиобластоме
Повторное хирургическое лечение при глиобластоме — нечастый вариант развития событий. По статистике, лишь 1 из 4 больных может получить эффект от подобного вмешательства. Обычно глиобластома рецидивирует в зоне хирургического вмешательства, в ряде случаев занимая образовавшуюся после ее удаления кисту, в ряде — прорастая в окружающую «здоровую» мозговую ткань. Редко наблюдаются отдаленные рецидивы глиобластомы внутри ЦНС, не связанные анатомически с первичным очагом (клинический случай №7)
В настоящее время необходимыми условиями для проведения реоперации при глиобластоме являются:
· возможность радикального удаления всего объема рецидива опухоли
· возраст пациента менее 70 лет
· состояние пациента по шкале Karnofsky не менее 80
· небольшой объем опухоли (менее 50 см3)
· локализация рецидива вне функционально значимых зон
Шкала Karnofsky
Альтернативные методики лечения глиобластомы
Прогноз
Прогноз при глиобластоме остается неблагоприятным даже при «радикальном» удалении опухоли и соблюдении протокола химиолучевой терапии. Результаты крупных исследований продемонстрировали, что 6-месячный барьер (после операции) переживают 42,4% больных, а годовой – 17,7%. Пятилетняя выживаемость зарегистрирована менее чем в 5% случаев. У пациентов пожилого возраста эти показатели еще более низкие (средняя продолжительность жизни составляет около 8,5 месяцев).
Несмотря на масштабное финансирование исследований этой опухоли, за последние годы не отмечено существенного улучшения результатов лечения пациентов с глиобластомой.
Основные факторы, определяющие выживаемость при глиобластоме (позитивное влияние):
· молодой возраст, женский пол, высокий балл по шкале Karnofsky (см выше)
· малый объем контрастируемой части опухоли, локализация вне функционально значимой зоны, объем зоны перифокального отека (в режиме FLAIR) менее 85 см3
· большое количество операций по поводу внутримозговых опухолей, выполненных ранее нейрохирургом
· удаление более 90% от объема опухоли и 70-80% от ее контрастируемой части
· наличие олигодендроглиального компонента в опухоли
· наличие гиперметилированного промотера MGMT, коделеции 1p/19q, мутаций IDH1/IDH2, отсутствие TERT-мутации
Спрогнозировать сроки выживаемости для каждого конкретного пациента крайне сложно. В очень усредненной форме вклад каждого из методов лечения в общую выживаемость можно представить так:
Хирургическое лечение (6-10 месяцев) + лучевая терапия 60 Гр (+ 2 месяца) + химиотерапия темозоломидом (+ 2 месяца) + таргетная, иммунная терапия, использование наночастиц (в процессе изучения)
Часто на консультации мне задают вопрос «а если всю опухоль удалить? Рецидива не будет?». Я обычно отвечаю, что мы всегда стараемся удалить опухоль радикально, если это не повредит функциональному статусу пациента. Кроме того, для объяснения биологии глиобластом я привожу пример выдающегося американского нейрохирурга Walter Dandy, который в 1928 году опубликовал статью о «радикальном» удалении злокачественных глиом. Он работал в эру до изобретения КТ и МРТ, ориентируясь лишь на изменение формы и размеров желудочков мозга на рентгенограмме черепа. В этой ситуации опухоли часто удалялись «с запасом» здоровой ткани, но он пошел дальше и у 5 пациентов (с уже имеющимся грубым неврологическим дефицитом) выполнил удаление всего правого полушария. Лишь один пациент удовлетворительно перенес операцию, однако и у него опухоль рецидивировала в левом полушарии.
Следует понимать, что глиобластома – болезнь всей ЦНС, способная на отдаленные рецидивы внутри нервной системы, поэтому ее лечение – сложный процесс, в котором все 3 модальности – хирургия, лучевая терапия и химиотерапия – имеют равную значимость. Это доказывает клинический пример 5.