оливопонтоцеребеллярная дегенерация прогноз для жизни
ОЛИВОПОНТОЦЕРЕБЕЛЛЯРНАЯ АТРОФИЯ
ОЛИВОПОНТОЦЕРЕБЕЛЛЯРНАЯ АТРОФИЯ (лат. oliva олива + pons мост + cerebellum мозжечок; атрофия) — заболевание, в основе к-рого лежат дегенеративные изменения определенных структур мозга — олив, вентральных ядер и волокон моста, белого вещества мозжечка и его ножек, проявляющееся прогрессирующей мозжечковой атаксией. О. а. впервые описана в 1900 г. Ж. Дежерином и Тома (А. Н. Thomas); к 1979 г. насчитывалось 100 достоверных случаев. Этиологически и патогенетически О. а., вероятно, гетерогенна, поскольку встречаются как спорадические, так и наследственно-семейные формы О. а., наследующиеся как по аутосомно-доминантному, так и по аутосомно-рецессивному типу.
Характерными патоморфологическими признаками О. а. являются: асимметричная атрофия белого вещества мозжечка (рис. 1), выраженная в большей степени в полушариях, чем в черве, при сохранности ядерных образований мозжечка; сморщивание и глиоз ядер моста (рис. 2) и дегенерация средней ножки мозжечка; сморщивание и глиоз олив (рис. 3), утрата наружных дугообразных волокон в мозжечке и дегенерация нижней ножки мозжечка; вторичная утрата грушевидных нейроцитов (клеток Пуркинье), гл. обр. из внутреннего гранулярного слоя коры мозжечка; полная сохранность верхней ножки и клочка мозжечка, а также узелка червя. В большинстве случаев патол, изменения диффузны. Могут поражаться также черная субстанция и базальные ядра, проводящие пути и задние корешки спинного мозга, грудные столбы (нейроны передних и задних столбов Кларка), лобные и височные отделы коры больших полушарий мозга, ядра III, VII, IX, X и XI пар черепных нервов. При гистол. исследовании в пораженных отделах мозга определяются демиелинизация нервных волокон, дегенеративные изменения нейронов и разрастание нейроглии.
Клиническая картина
Первым симптомом спорадической формы О. а. является атактическая походка (см. Атаксия), чаще появляющаяся в возрасте 35—40 лет, однако она может встречаться и у детей. Затем появляется дизартрия (см.), атаксия рук, интенционный тремор и дрожание головы (см. Дрожание), иногда наблюдается повышение сухожильных рефлексов (см.), патол, пирамидные знаки. Часто у больных отмечается также недержание мочи, а на более поздних стадиях заболевания психические нарушения в виде депрессии пли деменции, паркинсоноподобный синдром (см. Паркинсонизм), гиперкинезы (см.), снижение остроты зрения вследствие пигментного ретинита (см. Тапеторетинальные дистрофии), офтальмоплегия (см.), парез мимической мускулатуры, бульбарные нарушения (см. Бульбарные рефлексы), снижение или отсутствие сухожильных рефлексов.
Наследственно-семейные формы О. а. принято подразделять на 5 основных типов.
I тип — оливопонтоцеребеллярная атрофия Менцеля (P. Menzel, 1890)— проявляется в возрасте 30—40 лет, наследуется по аутосомно-доминантному типу. В патол, процесс вовлекаются двигательные нейроны и задние корешки спинного мозга и спинно-мозжечковые пути. У больных обычно на фоне центральных параличей прогрессируют симптомы периферического пареза, наблюдаются сегментарные расстройства чувствительности.
II тип — оливопонтоцеребеллярная атрофия Фиклера — Винклера (A. Fickler, 1911; С. Winkler, 1923)— чаще начинается в возрасте 20—30 лет, наследуется по аутосомно-рецессивному типу. Особенностью его является ограниченность патол, изменений в мозге, к-рые локализуются только в ядрах олив, моста, грушевидных нейроцитах, что клинически проявляется симптомами мозжечковой атаксии, преимущественно в конечностях.
III тип — О. а. с дегенерацией сетчатки, описанная Фроманом (J. Froment, 1937) и Хавенером (W. Havener, 1961) — встречается в детском возрасте, наследуется по аутосомно-доминантному типу и характеризуется поражением сетчатки в виде дегенерации ее ганглиозных нейроцитов и пигментной части. Клинически заболевание проявляется прогрессирующим снижением остроты зрения; иногда слепота сопровождается полной офтальмоплегией, нистагмом.
IV тип — оливопонтоцеребеллярная атрофия Шута—Хаймакера (J. W. Schut, W. Haymaker, 1950) — начинается в юношеском или молодом возрасте, наследуется по аутосомно-доминантному типу. В патол, процесс вовлекаются Vn, IX, X и XII пары черепных нервов и зубчатое ядро мозжечка. У больных наблюдаются параличи мимической и бульбарной мускулатуры.
V тип О. а. с деменцией и экстрапирамидными нарушениями описан Картером (Carter) с соавт. (1956), Чандлером и Бибиным (Chandler, Bebin, 1956). Заболевание начинается в детском или молодом возрасте, наследуется по аутосомно-доминантному типу. Экстрапирамидные нарушения проявляются в виде пар-кинсоноподобного синдрома и сопровождаются офтальмоплегией. Клин, картина обусловлена распространением патол, процесса на черное вещество, ядра глазодвигательного нерва и нейроны коры лобных долей больших полушарий мозга.
Диагноз устанавливают с помощью пневмоэнцефалографиче-ского исследования (см. Пневмоэнцефалография), при к-ром отмечается повышенное скопление воздуха в задней черепной ямке (рис. 4); менее постоянно расширение боковых желудочков, особенно их передних рогов, и скопление воздуха на месте атрофированных лобных долей. В целях диагностики может быть использована и компьютерная томография головы, к-рая при О. а. выявляет атрофию мозжечка, расширение околомостовой цистерны и иногда гидроцефалию.
Дифференциальный диагноз О. а. проводят с мозжечковой атаксией невыясненной этиологии, рассеянным склерозом (см.) и обменными заболеваниями, характеризующимися мозжечковыми нарушениями,— абеталипопротеинемией (см.), синдромом Рефсума (см. Рефсума синдром), болезнью Хартнупа (см. Хартнупа болезнь), а также лимфогистиоцитозом нервной системы.
Лечение симптоматическое. Применяют церебролизин, аминалон, глутаминовую к-ту, витамины группы В, прозерин, галантамин и др.
Прогноз. Течение заболевания медленно прогрессирующее; продолжительность жизни больных после появления первых симптомов в среднем 20—25 лет.
Библиография: Коновалов Н. В. Патология и патофизиология мозжечка, с. 40, М.— JI., 1939; Gilroy J. а. M e у e г J. S. Medical neurology, p. 190, N. Y.— L., 1969; Handbook of clinical neurology, ed. by P. J. Vinken a. G. W. Bruyn, y. 21, p. 415, Amsterdam a. o., 1975; Hanefeld F. Ataxie — Pathophysiologie und Klinik, в кн. : Ak-tuelle Neuropadiat., hrsg. v. H. Doose, S. 70, Stuttgart, 1977; K o n i g s-m a r k B. W. a. Weiner L. P. The olivopontocerebellar atrophies, Medicine (Baltimore), v. 49, p. 227, 1970; Landis D. M. a. o. Olivopontocerebellar degeneration, Arch. Neurol. (Chic.), v. 31, p. 295, 1974; Lewis A. J. Mechanisms of neurological disease, Boston, 1976; M с K u s i с k V. A. Mendelian inheritance in man, Baltimore, 1978.
PsyAndNeuro.ru
Методы диагностики МСА на ранних стадиях
Мультисистемная атрофия (МСА) – это спорадическое фатальное нейродегенеративное заболевание с началом во взрослом возрасте, характеризующееся прогрессирующей вегетативной недостаточностью, паркинсонизмом, мозжечковым и пирамидным синдромами в различных комбинациях. МСА считается редким заболеванием (см. www.orpha.net ) : оно встречается в 3,4 – 4,9 случаях на 100 000 населения, но для группы старше 40 лет – 7,8.
Аутопсическим индикатором становится большое скопление α-синуклеина в олигодендроцитах вкупе со стриатонигральной дегенерацией или оливопонтоцеребеллярной атаксией.
МСА выделилась в отдельную нозологическую форму в 1969 г., обобщив три ранее отдельных диагноза. До начала XX века заболевание существовало под разными названиями: стриатонигральная дегенерация (СНД), оливомостомозжечковая атрофия (ОПЦА) и синдром Шая-Дрейджера (по имени исследователей Джорджа Милтона Шая и Глена Алберта Дрейджера).Термин МСА служит отныне отдельной клинико-патоморфической единицей для разнообразных сочетаний симптомов МСА. Термин «синдром Шая-Дрейджера» более не используется.
На данный момент заболевание имеет два подкласса: МСА-п (паркинсонического типа, или стратонигральная дегенерация, MSA-p – англ.) и МСА-ц (оливопонтоцеребеллярная атрофия, MSA-c – англ.). Различие двух типов становится ярче по мере прогрессирования заболевания.
Диагностика МСА очень затруднительна. Как правило, начало болезни приходится на шестой десяток жизни пациента. Продолжительность жизни варьируется от 6 до 15 лет после постановки диагноза.
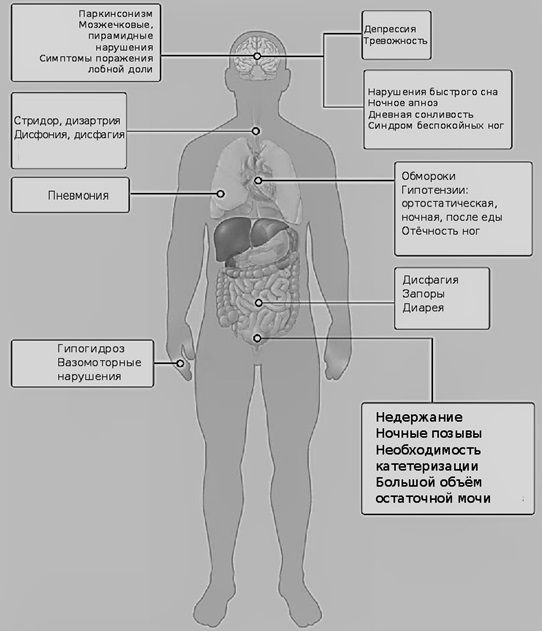
Симптоматика носит смешанный характер: помимо паркинсонизма, мозжечковой атаксии, двигательной атаксии, ортостатического коллапса , выявляются проблемы вегетативной системы (см. Табл. 1, и рис.1). Преобладание паркинсонизма или же мозжечковой атаксии предопределяет возможность (possible) или вероятность заболевания (probable, definite) и выбор подтипа.
Рис. 1 Мультидисциплинарное проявление МСА. Перевод на русский язык. Источник: Fanciulli, Alessandra, and Gregor K. Wenning. “Multiple-system atrophy.” New England Journal of Medicine 372.3 (2015): 249-263
В ходе лечения на первых порах можно отметить реакцию на леводопосодержащие медикаменты, но со временем их эффективность снижается. Для обоих типов МСА характерно драматически быстрое развитие болезни. Потеря автономности пациента сопровождается трудностями пищеварения, дыхания (стридор может вести к необходимости трахеостомии). По статистике, приведённой A. Фанчулли и Г. Веннингом, во время сна у 40% пациентов замечено ночное апноэ. На поздних стадиях заболевания следует избегать условий для развития пневмонии. Кроме того, МСА сопутствует гипертензия в позе лёжа. Во время сна у пациентов отмечается нарушение движений глазных яблок во время быстрого сна [5]. Также замечено уменьшение потоотделения, недержание (в т.ч. ночной полиурией), у мужчин – эректильная дисфункция. При этом следует учитывать, что последние два из перечисленных симптомов могут быть не связаны с МСА. Но в любом случае требуется превентивное и постоянное лечение инфекций мочевыводящих путей.
На более развитых стадиях болезни у 50% пациентов по статистике Фанчулли и Веннинга испытывают парализующую боль. Характерным условием для развития этого симптома была дистония. Симптом чаще наблюдается у женщин.
В обыденной жизни пациенты сталкиваются не только с ограничениями медицинского характера, но и с каждодневными трудностями, которые накладывает болезнь. Внешние проявления болезни выражаются в необычной походке, положении головы. Из-за спазмов на лице больных МСА иногда появляется “сардоническая улыбка”. При МСА-п непроизвольно происходит сильный наклон или вытягивание головы вперёд. Скованность и замедленность движений затрудняют выполнение рутинных задач.
Редкое заболевание известно далеко не всем, и порой вызывает непонимание окружающих. Поэтому в публичных местах из-за физических ограничений пациенты испытывают стресс, ограничивают себя в социализации, избегают людных мест, что создаёт дополнительные факторы для усугубления сопутствующей депрессии и психологического дискомфорта (см. «нейропсихологические проявления», Табл. 1).
Урология
2. Увеличенный объём остаточной мочи, недержание
Жалобы на хронический запор
Преобладает при МСА-п
4. Тремор покоя или движения
Преобладает при МСА-ц
Заметна скованность движений
2. Гиперрефлексия
5. Дневная сонливость (17%)
6. Неприятные ощущения в нижних конечностях (синдром беспокойных ног)
*Клинические проявления МСА среди 437 пациентов, EMSA-registry.
Карло Колозимо предлагает синтетическую таблицу основных и дополнительных критериев диагностики МСА (Таблица 3.5, глава “Multiple system atrophy”, Carlo Colosimo, David E. Riley, Gregor K. Wenning, Handbook of Atypical Parkinsonism, Cambridge University Press, 2011, P. 36.)
Основные критерии:
Дополнительные симптомы
Диагностика заболевания, как уже было сказано, затруднена. Нет единого критерия или сочетания симптомов, которые могли бы однозначно указать на МСА с самого начала болезни. Выход на финальный диагноз проводится методом исключения по мере её развития. При всех общих неизвестных, первостепенным аргументом для подтверждения МСА остаётся снимок МРТ (как минимум 1,5 тесла). Но анализ МРТ на начальных стадиях не даёт точной уверенности, поэтому как правило первоначальным диагнозом становится болезнь Паркинсона (БП). Более достоверное выявление потери нейронов возможно на снимках ПЭТ (PET, позитронно-эмиссионная томография) или ОЭМТ (SPECT,однофотонная эмиссионная компьютерная томография).
Подтипы МСА изображены на фиг. 1 и 2. [1]
Фиг. 1 А : двусторонняя атрофия в области скорлупы, гиперинтенсивность края (отмечено стрелочками). В-С : гиперинтенсивность двустороннего кортикопинального тракта в кортикальной и подкорковой предцентральной извилине и за пределом тракта (С).
Фиг. 2 A : “крест” в области варолиевого моста (“hot cross bun” (англ.) – по внешней схожести с пасхальным хлебом “мазанецем”, “крестовой булочкой”), B-C : гиперинтенсивность в области двустороннего кортикопинального тракта в подкорковой предцентральной извилине и за пределом тракта (С).
При МСА-п (паркинсонического типа, MSA-p)(характерный снимок-см. Фиг. 1) заметны проявления брадикинезии и ригидности; гипокинетической дизартрии; постуральная неустойчивость; часто – тремор покоя.
На 2003 г. случаи паркинсонического подтипа встречались вдвое-вчетверо раз чаще, чем МСА-ц в западном полушарии. Однако МСА-ц чаще встречается в Японии. По собранной на данный момент статистике МСА-п начинает уступать по частоте МСА-ц.
МСА-ц (оливоцеребеллярная атрофия, MSA-c)(характерный снимок – см. Фиг. 2) характеризуется прежде всего мозжечковой атаксией; постепенным, но неуклонным затруднением движения, речи и походки, а также движения глазных яблок и работы верхних век. У пациентов с МСА-ц чаще наблюдается тремор действия, например, при доставании предметов. Мышечная слабость при МСА-ц может привести к невнятной речи и попёрхиванию при глотании. Яркие проявления обнаруживаются среди ортостатических расстройств кровообращения: у пациента могут быть обмороки, слабость с головокружнием, тошнота, дрожь, боль области шеи и плеч. Мозжечковая дисфункция проявляется на более ранних стадиях и сочетается более заметным затруднением дыхания во время сна.
В статье французской исследовательской группы из Тулузы MRI Supervised and Unsupervised Classification of Parkinson’s Disease and Multiple System Atrophy приводится предварительный вывод многостороннего анализа снимков МРТ пациентов обоих подтипов МСА. На развитой стадии МСА (начало болезни наблюдаемых варьировалось между 5 и 7 годами) с высокой степенью вероятности можно отличить МСА от БП, опираясь только на МРТ-данные. Изменения отображаются на снимках в области:
1) лучистого венца верхнего отдела пирамидного пути (обе стороны),
2) верхней извилины лобной доли.
Для МСА-п характерны сокращение фракционной анизотропии в скорлупе, дополнительной моторной области и лучистом венце верхнего отдела пирамидного пути. Исходя из снимков МРТ, труднее отличить от бП МСА церебеллярного типа [7].
С помощью фтордеоксиглюкозы на снимках ПЭТ видны гипометаболизм в стриатуме, в основном в путамене, также стволе головного мозга и мозжечке при МСА-п. При МСА-ц – в основном в путамене, а также может быть заметна потеря допаминергических нейронов нигростриарного пути.
| Тест | Типичный результат |
| Кардиоваскулярные тесты | Ортостатическая гипотензия Низкий коэфициент при пробе Вальсавы Слабое выделение норадреналина в лимфе, слабое сосудосужение |
| Определение уровня глюкозы | Слабый релизинг гормона роста (спорный результат) |
| Тест терморегуляции и количественный тест вызванного судомоторного аксон-рефлекса | Судомоторная дисфункция, проявляющаяся гипо- ангидрозом |
| Электрофизиологические исследования (sympathetic skin response) | Кожный симпатический потенциал либо отсутвует, либо аномальный |
| Тест цереброспинальной жидкости | Повышенный уровень нейрофиламентов |
| Электромиография наружного сфинктера заднего прохода | Либо денервация, либо раздражение (нерелевантные результаты) |
| Транскраниальная сонография | Гиперэхогенность чечевицеобразного ядра и нормальная эхогенность чёрной субстанции |
| Компьютерная томография | Не дала результатов |
| МРТ на 1,5 тесла | Аномалии в базальных ганглиях, «крест» в области варолиевого моста, атрофия мозжечка или ствола мозга |
| ДВИ (диффузно-взвешенное изображение) | Диффузность в области путамена, варолиева моста и средней ножки мозжечка |
| Волюметрия | Потеря объёма в путамене при МСА-п, потеря объёма в стволе и мозжечке при МСА-ц |
| Cканирование с радиоактивным изотопом-метайодобензилгуанидином MIBG | В норме |
| Сканирование переносчиков Иофлупаном I123 (123I-FP-CIT SPECT imaging) | Недостаток транспортёров дофамина в полосатом теле |
| Сканирование переносчиков йодобензамидом I123 123I-IBZM-SPECT | Недостаток транспортёров дофаминового рецептора D2 в полосатом теле |
| ПЭТ с флуородопой | Недостаток захвата флуорисцентной леводопы |
| ПЭТ с раклопридом | Недостаток транспортёров дофаминового рецептора D2 в полосатом теле |
| ПЭТ с изохинолиновым карбоксамидом PK-11195 | Микроглиальная активация в области базальных ганглий и ствола мозга |
| ПЭТ с использованием радиофармпрепарата фтордеоксиглюкозы | Замедленный метаболизм |
Благодаря дополнительным тестам на данный момент выявлены несколько направлений, в которых будет развиваться диагностика. Они базируются не только на исключении других болезней или изучении снимков ПЭТ (см. Табл. 3, Типичные результаты дополнительных тестов.), но и на анализе офтальмологических особенностей МСА, терморегуляции, дисфункции вегетативной системы. Остановимся на результатах некоторых из них.
Офтальмологические особенности МСА
Целевое ретроспективное наблюдение больных МСА в клинике Мэйо (Рочестер, Миннесота, США) позволило выявить основные аномалии зрения, сопутствующие заболеванию. Из 285 рассмотренных случаев были отобраны 39 пациентов с подтверждённым диагнозом. Среди пациентов с МСА-п 14 человек жаловались преимущественно на синдром сухого глаза, у 13-ти были выявлены асинхронность глазных движений. У 7-х было отмечено смещение или ограничение движения глазного яблока, у одного пациента наблюдалась монокулярная диплопия (двоение изображения для одного глаза) из-за аномального роста ресниц. Единичными случаями стали двусторонняя атрофия зрительного нерва и синдром Холмса – Эйди (парасимпатическая денервация зрачка, проявляющаяся мидриазом со снижением, а иногда и полным исчезновением способности зрачка сужаться, реагируя на свет ).
Следует различать аномалии, которые по независимым причинам сопровождают МСА, и те, которые проистекают из заболевания. К последним относятся, по предположению учёных, атрофия глазного нерва и рубцевание конъюнктивы (рубцовый пемфогоид).
Среди наблюдаемых с МСА-ц офтальмологические особенности чаще всего проявляются в асинхронности движения и смещении глазного яблока. Особо выделена корреляция длительности жизни пациентов после установления диагноза и зрительными аномалиями, за исключением синдрома “сухого глаза”. В связи с этими наблюдениям медики призывают пациентов с МСА регулярно проходить офтальмологическое обследование с целью раннего выявления аномалий и предупреждения несчастных случаев по причине плохого зрения [2].
Особенности ортостатического давления и пульса при МСА
Среди критериев, указывающих на вероятное развитие болезни, отмечено падение ортостатического давления. Ортостатическая проба заключается в замере давления стоя. За три минуты в стоячем положении систолическое давление падает как минимум на 20-30 мм.рт.ст., а диастолическое – на 10-15 мм.рт.ст. при заниженном сердцебиении. Поэтому пациентам с МСА желательно носить абдоминальный бандаж, компрессионное бельё, увеличить частоту потребления воды и соли, а также медикаментов для повышения артериального давления.
Признаки тахикардии с гипотонией являются характерной особенностью пациентов с вегетативными нарушениями. Но диапазон нарушений пока ещё не изучен. В статье Orthostatic Heart Rate Changes in Patients with Autonomic Failure caused by Neurodegenerative Synucleinopathies сообщается о диапазоне ортостатических изменений сердечного ритма у пациентов с вегетативной недостаточностью, в том числе и при МСА.
При МСА речь идёт о вегетативной нервной системе. Ортостатическая гипотензия вызвана нарушением активации симпатических вазоконстрикторных нейронов. Сердечный пульс значительно выше у пациентов с МСА в отличие от других пациентов с заболеваниями, связанными с образованием телец Леви, и в частности БП. Заметное повышение сердечного ритма при МСА объясняется тем, что постганглионарные волокна и их аксоны остаются почти незатронутыми, однако при этом констатируется потеря вегетативных нейронов головного и спинного мозга [3]. Это, например, проявляется в том, что у пациентов с МСА очень низкая температура конечностей: холодные ладони и ступни [4].
Потоотделение при МСА
У пациентов с МСА, по сравнению с БП, значительно ниже показатели потоотделения ладоней и особенно ступней. Гипогидроз (пониженная потливость) или вовсе отсутствие потоотделения при МСА считается связанными с дегенерацией центральных предганлиев [6].
Изучение МСА затруднено редкостью заболевания, затруднённой диагностикой на начальной стадии и тем, что до сих пор не найдены способы эффективного торможения болезни. Интерес к разносторонним проявлениям болезни может в будущем привести к раннему выявлению заболевания, улучшенному лечению и повышению качества жизни пациентов.
Термины:
Проба Вальсальвы (напряжение по Вальсальве) — это форсированное выдыхание при закрытом носе и рте.
Гипокинетическая дизартрия — вид экстрапирамидной дизартрии, возникающий при поражении подкорковых узлов и их нервных связей.
Стриатонигральная дегенерация — спорадическое прогрессирующее нейродегенеративное расстройство, которое представляет собой одно из проявлений МСА. Проявляется, как правило, в снижении численности нейронов и глиозом в скорлупе, черной субстанции, стволе и мозжечке, а также в дегенерации клеток боковых рогов спинного мозга.
Оливопонтоцеребеллярные дегенерации — наследственные дегенеративные заболевания ЦНС, объединенные сходной локализацией патологического процесса в мозжечке, нижних оливах и мосте головного мозга.
Глазной рубцовый пемфигоид — заболевание, при котором происходит рубцевание конъюнктивы у пациентов пожилого возраста.
Монокулярная диплопия — ви́дение одним глазом двух или более изображений предмета.
Подготовила: Мартемьянова Е.О.
Помощь в редакции: Оськин С.
Carlo Colosimo, David E. Riley, Gregor K. WenningHandbook of Atypical Parkinsonism, Cambridge University Press (2011).
Fanciulli, Alessandra, and Gregor K. Wenning. “Multiple-system atrophy.” New England Journal of Medicine 372.3 (2015): 249-263.
Оливопонтоцеребеллярная дегенерация прогноз для жизни
Стрионигральная дегенерация дебютирует в возрасте старше 30 лет. Для нее характерен синдром паркинсонизма, который не реагирует на леводопу. С течением заболевания нарастают вегетативные нарушения (ортостатическая гипотензия, обмороки, недержание мочи, импотенция у мужчин), а также мозжечковые и пирамидные знаки.
На долю заболевания приходится примерно 4% всех случаев паркинсонизма. Подавляющее большинство случаев заболевания имеют спорадический характер, семейные формы болезни встречаются исключительно редко. Полагают, что важную патогенетическую роль в развитии заболевания может играть мупшия гена, колирующего тау-протеин, однако окончательно это предположение не доказано.
В большинстве случаев заболевание развивается у мужчин в возрасте от 50 до 70 лет. Постепенно нарастают замедленность и обедненность движений, которая в течение года или нескольких лет достигает степени тяжелой акинезии. Первоначально у больных нередко диагностируют болезнь Паркинсона, но, в отличие от последней, у пациентов с прогрессирующим надъядерным параличом голова из-за гипертонуса затылочных мышц наклонена не вперед, а кзади. Ригидность мышц туловища при прогрессирующем нацьядерном параличе выражена в большей степени, чем повышение тонуса конечностей. Часто наблюдаются нарушения глотания и пирамидные знаки. Диагностически важное ограничение подвижности глазных яблок часто остается незамеченным пациентами и в конце концов приводит к тотальной наружной офтальмоплегии. Произвольные и следящие движения глаз полностью отсутствуют, однако феномен глаз куклы и феномен Белла сохранны, что указывает на падъядерный характер офтальмоплегии и позволяет исключить ядерную или периферическую («подъядерную») офтальмоплегию. При проверке быстрых саккадических движений глаз вертикальные саккады, как правило, бывают замедлены в большей степени, чем горизонтальные.
Когнитивные нарушения, недержание мочи, расстройство ходьбы, но не парез вертикального взора и синдром паркинсонизма, могут временно улучшаться после шунтирования цереброспинальной жидкост и1. Симптомы паркинсонизма можно облепить с помощью агонистов дофаминовых рецепторов или препаратов левадопы. В некоторых исследованиях отмечена эффективность метисергида.