образ жизни при астме бронхиальной у взрослого
Образ жизни при астме бронхиальной у взрослого
ГБУ РО «ОКБ им. Н.А. Семашко»
Отделение восстановительного лечения
Врач терапевт, врач ЛФК высшей категории
Игнатьева Светлана Степановна
Как одержать победу над астмой физического усилия
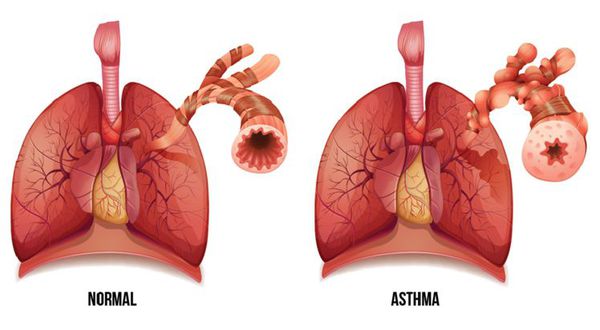
Бронхиальная астма представляет собой распространенное хроническое заболевание дыхательных путей, которое встречается во всех возрастных группах. 358 млн. человек на нашей планете страдает этим недугом.
Бронхиальная астма характеризуется наличием таких симптомов, как свистящие хрипы, одышка, чувство заложенности в груди, кашель, а также затруднение выдоха. Развитие бронхиального спазма провоцируется такими факторами (триггерами), как физические упражнения, аллергены, воздействие раздражающих веществ, изменения погоды или респираторные вирусные инфекции.
Астма физического усилия представляет особую форму бронхиальной астмы, при которой единственным триггером приступа является физическая активность. Связь с воздействием внешних факторов при астме физического усилия практически отсутствует. Приступ бронхоспазма развивается во время или вскоре после физической нагрузки. Отмечается частая связь приступа с определенными видами упражнений: подъем тяжестей, бег, игра в футбол и др.
Почему нагрузка провоцирует астму?
При дыхании через нос воздух увлажняется, согревается, очищается, а во время физической нагрузки человек часто дышит ртом и в легкие попадает сухой и холодный воздух. При астме физического усилия гладкая мускулатура бронхов очень чувствительна к перепадам температуры и влажности вдыхаемого воздуха и мгновенно реагирует сокращением, что приводит к развитию приступа бронхоспазма.
Как диагностировать астму физического усилия?
Астма физического усилия ограничивает деятельность и работоспособность взрослого человека, ухудшает качество его жизни. Особенно тяжело переносится детьми, так как они ведут достаточно активный и подвижный образ жизни.
Бронхиальная астма физического усилия-не приговор!
Чтобы жизнь астматика не отличалась от жизни здоровых людей, требуется соблюдение определенных рекомендаций:
Начинать нужно с ходьбы, чередуя ее короткими пробежками на 80-120 метров. Длину пробежек нужно постепенно увеличивать и со временем перейти на бег трусцой. В конце дистанции следует проверять пульс, который не должен превышать 160 ударов в минуту. После этого следует отдохнуть 3-4 минуты. Если у вас это получится, то над астмой физического усилия вы одержали победу!
Очень важно для профилактики приступов астмы физического усилия правильно организовать свой образ жизни, соблюдая несложные правила:
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Бронхиальная астма (БА) — это заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
На появление и развитие БА влияет ряд причин. Среди них: бытовые аллергены, условия труда, генетические причины и других факторы.
Бытовые аллергены
Условия труда
Согласно эпидемиологическим исследованиям, удельный вес бронхиальной астмы, возникающей под влиянием неблагоприятных факторов производственной среды, составляет от 2 до 15 %. Существует множество веществ, которые приводят к развитию профессиональной астмы. Среди них: фталаты, альдегиды, изоцианаты, металлы, зерновая и мучная пыль, флюсы, эпихлоргидрин, формальдегид, аллергены животных, смолы и древесная пыль, клеи, латекс.
Перечень профессий, у представителей которых чаще всего развивается профессиональная астма:
Генетические причины
К другим предрасполагающим факторам относятся:
Симптомы бронхиальной астмы
Характерные симптомы бронхиальной астмы:
Признаки бронхиальной астмы изменчивы по тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
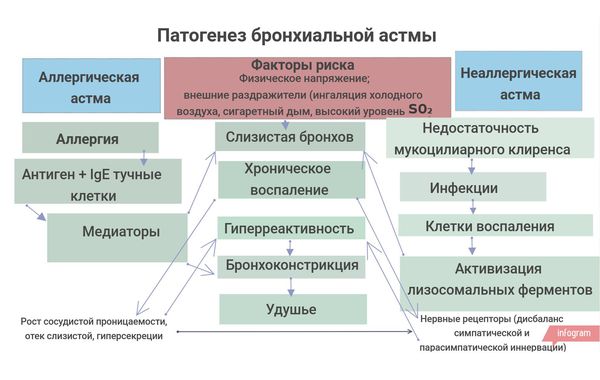
Патогенез бронхиальной астмы
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Классификация и стадии развития бронхиальной астмы
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
Осложнения бронхиальной астмы
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
Диагностика бронхиальной астмы
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
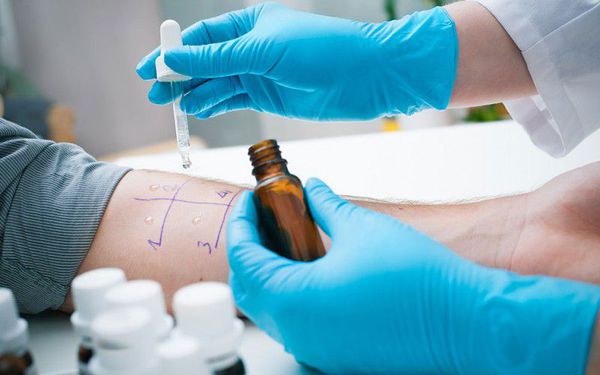
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
Лечение бронхиальной астмы
К сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Консервативные методы лечения
Фармакотерапию БА можно разделить на 2 группы:
Препараты для купирования приступов следующие:
К препаратам для поддерживающей терапии бронхиальной астмы относят:
Для лечения бронхиальной астмы важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
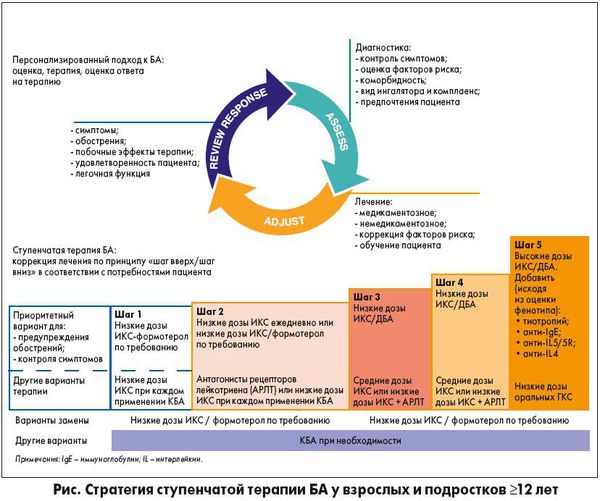
Европейские рекомендации по лечению астмы (GINA, 2019)
Европейскими рекомендациями предложен ступенчатый подход к лечению бронхиальной астмы. Выбор ступени зависит от степени выраженности симптомов. Увеличение выраженности при отсутствии контроля или при высоком риске обострений — подъём на ступень вверх.
Снижаться на ступень следует не ранее чем через три месяца стабильного контроля астмы. Снижение должно быть очень плавным — каждые три месяца уменьшать дозировку ингаляционных глюкокортикостероидов (иГКС) не более чем на 50 %.
Монотерапия короткодействующищими β2-агонистами (КДБА), по новым рекомендациям, не рекомендуется даже для устранения симптомов в связи с высоким риском обострений и смерти.
На второй ступени используют низкие дозы иГКС плюс ДДБА ежедневно. Лечение низкими дозами ингаляционных кортикостероидов (иКС) позволяет избежать обострений, улучшает качество жизни, уменьшает выраженность симптомов.
У взрослых стартовая доза бекламетазона дипропионата составляет 400 мкг, у детей — 200 мкг. Дети, получающие более 400 мкг иГКС, должны наблюдаться у педиатра.
Антилейкотриеновые препараты, как добавление к иГКС, применяются при наличии гиперчувствительности дыхательных путей, вирусозависимой астме и аллергическом рините.
При противопоказаниях к приёму длительно действующих β2-агонистов ( ДДБА) следует к иГКС добавить тиотропий бромид. Также его добавляют к комбинации иГКС и ДДБА при частых или тяжёлых обострениях.
При назначении высоких доз иГКС все пациенты, особенно дети, должны наблюдаться у специалиста по тяжёлой бронхиальной астме.
Для улучшения качества жизни, уменьшения выраженности симптомов и частоты обострений назначают омализумаб, меполизумаб, реслизумаб, бенрализумаб, дупиламаб. Назначение препаратов и подбор дозировки проводит врач.
При бронхиальной астме применяется дыхательная гимнастика по Бутейко, но она не уменьшает воспаление. Гимнастика состоит из серии упражнений, направленных на мышечное расслабление и уменьшение частоты дыхания, которое должно стать плавным и медленным, без глубоких и частых вдохов.
Таким образом, по новым рекомендациям следует:
Коронавирусная инфекция и бронхиальная астма
В связи с новой коронавирусной инфекцией рекомендовано по возможности уменьшить использование спирографии (метод оценки состояния лёгких путем измерения объёма и скорости выдыхаемого воздуха) и сократить лечение небулайзерами, заменив их на спейсеры с маской. По сравнению с небулайзером, спейсером проще пользоваться, он более компактный и эффективный.
Народные способы лечения
Прогноз. Профилактика
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
Вторичная профилактика включает:
За дополнение статьи благодарим Елену Лобову — врача-пульмонолога, научного редактора портала «ПроБолезни».
Бронхиальная астма
Бронхиальная астма (БА) – сложная медицинская, социально-экономическая проблема. До 10% населения планеты страдают различными видами БА. Развивается астма и в детском возрасте (50 %), и у взрослых до 40 лет. На распространенность и тяжесть течения бронхиальной астмы оказывают влияние генетические факторы, климат, экологическая обстановка, питание, эндокринные патологии, иммунодефицитные состояния.
Что такое бронхиальная астма
По определению ВОЗ бронхиальная астма – это полиэтиологическое хроническое воспалительное заболевание, затрагивающее дыхательные пути. Сопровождается периодической одышкой, приступами удушья. Отмечается заложенность в груди, ночной или утренний кашель с свистящими хрипами. Эти проявления связаны с обструкцией (сужением) просвета бронхиального дерева.
Диагностика и обследование при бронхиальной астме
Диагностика и обследование при бронхиальной астме проводится аппаратными методами, лабораторными и инструментальными исследованиями.
Рентгеноскопия и рентгенография на ранних стадиях заболевания неинформативны. При присоединении эмфиземы на рентгенограмме – повышенная воздушность легочной ткани.
Для детального изучения функциональных возможностей лёгких применяются:
Анализы при бронхиальной астме
Анализы при бронхиальной астме проводят как общеклинические, так и специфические для подтверждения диагноза.
Признаки бронхиальной астмы
К ранним факторам относятся:
Приступы бронхиальной астмы
Бронхиальная астма: клинические рекомендации
Бронхиальная астма, код по МКБ-10
Помощь при бронхиальной астме
Вторичная профилактика проводится у больных для предупреждения приступов.
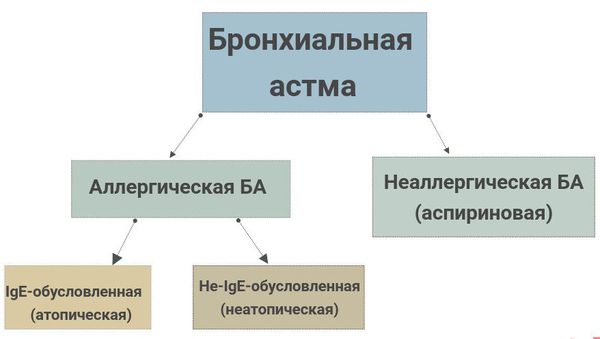
Атопическая бронхиальная астма
Провоцирующими факторами, влияющими на развитие болезни, являются неинфекционные экзоаллергены: пищевые, бытовые, пыльцевые и многие другие.
Полное устранение причинного аллергена переводит болезнь в стойкую длительную ремиссию. Атопическая астма передаётся по наследству, причём чаще проявляется у детей.
Степени бронхиальной астмы
Степени тяжести бронхиальной астмы определяются в зависимости от симптоматики и прогрессирующего нарушения внешнего дыхания.
Бронхиальная астма: классификация
Классификация бронхиальной астмы строится в зависимости от следующих факторов:
Купирование бронхиальной астмы
Осложнения бронхиальной астмы
Осложнения бронхиальной астмы развиваются при длительном течении заболевания, при неадекватной терапии и отражаются на многих системах и органах.
Осложнения на сердечную мышцу
Патогенное влияние на желудок и печень оказывают лекарственные препараты, применяемые в лечении БА. Под их действием развиваются гастриты и язвы желудка. Иногда наблюдаются желудочные кровотечения.
Другие осложнения
Кашель при бронхиальной астме
Инвалидность при бронхиальной астме
Инвалидность при бронхиальной астме назначается пациентам со стойким длительным тяжёлым (среднетяжелым) нарушением дыхательной функции, что ведет к ухудшению качества жизни.
Инвалидность 1 группы назначается пациентам с тяжелой рецидивирующей астмой, не поддающейся амбулаторному лечению. Больной не способен к самообслуживанию, нуждается в постороннем уходе.
Инвалидность 11 группы – астма тяжелая неконтролируемая, с осложнениями: «легочное» сердце, расстройство кровообращения, диабет.
Инвалидность 111 группы – астма средней тяжести, частично контролируемая. Дыхательная недостаточность от 40-60%. Одышка при физических нагрузках.
Лечение бронхиальной астмы
Лечение бронхиальной астмы – сложный и длительный процесс, включающий медикаментозное лечение с базисной (поддерживающей) и симптоматической (купирующей приступы) терапией, исключение причинных аллергенов, гипоаллергенную диету и общеукрепляющие мероприятия.
К дополнительным методам терапии, значительно улучшающим течение болезни, относят санаторно-курортное лечение (море, горы, соляные пещеры), лечебную физкультуру, массаж, закаливание.
Принципы лечения при рецидивах:
Ингаляции при бронхиальной астме
Ингаляции при бронхиальной астме – это быстрый и действенный способ купирования приступов удушья. По сравнению с таблетками и инъекциями – результат мгновенный. Лучшим аппаратом для проведения ингаляций является небулайзер, который превращает лекарственный раствор в аэрозоль. В таком распыленном состоянии лекарство легко попадает в бронхи, снимает спазм гладкой мускулатуры, восстанавливает их проходимость, тем самым снимает симптомы астмы.
Таблетки от бронхиальной астмы
Дыхательная гимнастика
Дыхательная гимнастика при бронхиальной астме дополняет терапию, но не заменяет лечение медикаментами. Упражнения желательно выполнять утром и вечером. В первое время делать по 8 повторений, постепенно доводя до 16.
Противопоказания к занятиям:
Лёжа, после сна
На выдохе, сгибая ноги в коленях, подтягивать их к груди.
Упражнения при бронхиальной астме
Упражнения при бронхиальной астме являются обязательным этапом в комплексном лечении. Они восстанавливают дыхательные функции, облегчают кашель, укрепляют организм, сокращают число приступов.
Занятия проводятся трижды в неделе по полчаса. В подходе 5-6 повторений с доведением до 8. Обязателен доступ свежего воздуха.
На первых трёх занятиях выполняется вводный комплекс:
Бронхиальная астма и здоровый образ жизни
Врач-аллерголог
зав.отделением
аллергологии и профпатологии
Дударева Н.И.
По оценкам ВОЗ, в настоящее время от астмы страдает 235 миллионов человек. Астма является проблемой общественного здравоохранения не только для стран с высоким уровнем дохода; ею болеют во всех странах, независимо от уровня их развития. Недостаточный уровень лечения астмы часто ограничивает деятельность людей на протяжении всей их жизни.
Бронхиальная астма – хроническое заболевание дыхательных путей, основу которого составляет хроническое аллергическое воспаление и гиперреактивность бронхов, характеризующееся повторными эпизодами бронхиальной обструкции, обратимой спонтанно или под влиянием проводимого лечения, проявляющейся одышкой, свистящими хрипами в легких, нередко слышными на расстоянии, кашлем, чувством стеснения в груди, особенно ночью или ранним утром.
Факторы риска развития бронхиальной астмы.
Факторы риска для бронхиальной астмы делятся на внутренние (врожденные характеристики организма), обусловливающие предрасположенность человека к развитию бронхиальной астмы или защищающие от нее, и внешние факторы, которые либо инициируют начало астмы, либо способствуют ее обострению (у людей, предрасположенных к бронхиальной астме).
генетическая предрасположенность; атопия; гиперреактивность дыхательных путей; пол и расовая/этническая принадлежность.
1. факторы, способствующие развитию бронхиальной астмы предрасположенных к этому людей:
2. факторы, которые могут провоцировать обострения бронхиальной астмы и/или быть причиной сохранения симптомов:
В течении бронхиальной астмы выделяют период обострения и период ремиссии.
Обострение – эпизод быстро прогрессирующей одышки, кашля, свистящих хрипов, чувства стеснения в груди или комбинация этих симптомов. Обострение может протекать в виде острого приступа, которому могут предшествовать предвестники (явления ринита, сухой кашель, беспокойство, потливость, кожный зуд, головная боль и др.) или затяжного варианта (астматического статуса), который может сохраняться более 24 часов и сопровождаться на фоне персистирующей бронхиальной обструкции повторными острыми приступами удушья. Такие обострения обычно нарастают в течение нескольких часов и даже дней.
Период ремиссии (межприступный период) характеризуется отсутствием острых приступов и персистирующей бронхиальной обструкции. При полной ремиссии показатели функции внешнего дыхания соответствуют возрастной или индивидуальной норме.
Тяжесть приступа бронхиальной астмы и тяжесть течения бронхиальной астмы не являются идентичными понятиями.
Адекватная терапия позволяет достигать контроля над клиническими проявлениями заболевания. Для больных с достигнутым контролем над бронхиальной астмой характерно крайне редкое развитие приступов и тяжелых обострений заболевания.
У больных с установленным диагнозом «бронхиальная астма» лекарственная терапия является эффективным методом уменьшения выраженности симптомов и улучшения качества жизни. Однако помимо лекарственной терапии необходимо помнить о необходимости мероприятий по уменьшению или устранению контакта с факторами риска с целью предотвращения развития бронхиальной астмы, появления симптомов или развития обострений.
Лечение астмы предполагает не только медикаментозную терапию, но и соблюдение противоаллергического режима и диеты, что позволит снизить потребность в препаратах неотложной помощи и противовоспалительной терапии.
Необходимо следовать некоторым советам:
Избегайте лекарственных веществ, вызывающих аллергию.
Не держите в доме животных. Аллергены животных обнаруживаются в помещении еще течение 6 месяцев.
Избегайте вещей, способных накапливать пыль: ковры, старые книги, мягкая мебель. Все вещи, от которых нельзя избавиться, должны быть накрыты чехлами. Синтетические подушки, матрасы и одеяла не обеспечивают достаточной защиты от контакта с клещами домашней пыли. Они исключают воздействие эпидермальных аллергенов: пера, шерсти.
Используйте мебель, которую можно вытирать (деревянную, пластиковую, виниловую или кожаную).
Стирайте все постельное белье (пододеяльники, простыни, наволочки) в горячей воде 60 0 С не реже 1 раза в 2 недели.
Влажная уборка в доме должна проводится ежедневно.
Пылесос для уборки должен иметь фильтр для мельчайших частиц на выходе, желательно использование моющего пылесоса.
Во время уборки больному бронхиальной астмой предпочтительней находится в другом помещении или на улице.
Тщательно проветривайте квартиру, следите за свежестью воздуха ночью. Пользуйтесь воздухоочистительными приборами.
Избегайте переувлажнения воздуха, используйте кондиционер.
Храните книги, одежду, белье в закрытых шкафах.
Используйте вытяжку над газовой печкой в период приготовления пищи.
Избегайте контакта с сигаретным дымом и лакокрасочными изделиями.
В период цветения растений, вызывающих аллергию, временно смените регион пребывания.
Комнатные растения (герань, примула), садовые и полевые цветы (сирень, жасмин, роза, ландыш, фиалка и др.) могут вызывать обострения болезни из-за общих аллергенов с пыльцой деревьев, луговых трав и сорняков.
Лучшим местом летнего отдыха являются берега водоемов.
Противопоказан мед (в нем содержится около 10 % пыльцы), прополис.
Не используйте в лечении сопутствующих заболеваний фитопрепараты.
Основными принципами диетотерапии являются:
Диетотерапия при бронхиальной астме проводится с учетом индивидуальной переносимости продуктов.
Необходимо ограничить употребление в пищу продуктов, содержащих гистамин (консервы, копчености, колбасы, помидоры, шпинат и т. д.) или способствующих его высвобождению, а также продуктов, содержащие консерванты (сульфиты, бензоаты, нитраты и др.), продукты, содержащие пищевые добавки (красители, консерванты, эмульгаторы) — мармелад, зефир, пастила, пирожные, торты, фруктовые воды, сиропы и др.
Категорически запрещается употреблять все алкогольные напитки.
Ограничивают муку, хлеб, хлебобулочные и макаронные изделия; цельное молоко, творог, сметану, сливки, сливочное масло; соль — до 2–3 г/сут.
К продуктам, рекомендуемым для включения в гипоаллергенную диету, принадлежат ягоды и фрукты светлой окраски: яблоки, светлые сорта смородины, желтая черешня, крыжовник, груши, бананы и др.; овощи зеленой и белой окраски: белокочанная, цветная и брюссельская капуста, кабачки, патиссоны, репа, картофель, брюква, огурцы; кисломолочные продукты (кефир, биолакт, простокваша и др.); крупы (рисовая, гречневая, овсяная, перловая); мясо (говядина, нежирные сорта баранины, кролик, индейка); масла растительные (подсолнечное, кукурузное, оливковое, соевое) и топленое сливочное; хлеб (пшеничный второго сорта); сахара (фруктоза, ксилит).
При непереносимости аспирина не рекомендован прием всех продуктов, куда входят промышленные или природные салицилаты (фрукты: яблоки, абрикосы, виноград, лимоны, персики, дыни, апельсины, сливы, чернослив; ягоды: черная смородина, вишня, ежевика, крыжовник, малина, земляника; овощи: огурцы, перец, помидоры, картофель; миндальный орех). Также необходимо исключить продукты питания, в состав которых входит желтый краситель тартразин, подобный по своей химической структуре аспирину (торты, пирожные, крема желтого цвета, фруктовые и слабоалкогольные напитки, конфеты, мармелад и драже), а также препараты (таблетки, драже) желтого цвета или покрытые оболочкой желтого цвета (но-шпа, тавегил, кеторол и др.).
Физическая активность при бронхиальной астме.
С целью восстановления физической работоспособности, сохранения функциональных возможностей дыхательных путей все больные астмой, должны заниматься физической культурой, им показаны различные методы закаливания. Сниженная толерантность к физической нагрузке делает мышечную деятельность провоцирующим фактором бронхоспазма. Гипокинезия больных астмой неблагоприятно сказывается на самочувствии пациента, снижает функциональные резервы организма. Объем и характер физической нагрузки зависит от тяжести болезни, частоты обострений, возможных осложнений, толерантности к физической нагрузке. Лечебная физическая культура (основанная на удлинении и задержке выдоха) способствует восстановлению нарушенных функциональных взаимосвязей органов и систем, компенсирует патологические изменения респираторной и сердечно-сосудистой систем, повышает функциональные резервы развивающегося организма.
К наиболее полезным упражнениям для больных астмой следует отнести те, которые развивают силу, выносливость и гибкость. Рекомендуется аэробика, утренняя гигиеническая гимнастика, медленная и быстрая ходьба, бег, гребля, танцы, плавание, в том числе и подводное, езда на велосипеде, упражнения на дыхание и гибкость по различным методикам.
Футбол, волейбол, бадминтон, водное поло, теннис при астме разрешаются только с учетом индивидуальной переносимости.
Рекомендуются прогулки на лыжах и санках, но при этом следует защищать дыхательные пути от холодного воздуха. Теплый, влажный воздух сауны достаточно снабжает легкие влагой и снижает риск астматического приступа, поэтому и теплый бассейн является отличным местом для занятий плаванием и водной аэробикой.
Благодаря тренировкам, проводимым на свежем воздухе, удается достичь не только компенсации нарушенных функций дыхательной и сердечно-сосудистой систем, повысить толерантность к физической нагрузке, но и обеспечить закаливание организма и снижение метеолабильности больного астмой.
Предотвращению приступа бронхиальной астмы способствуют и периодические задержки дыхания на 2-12 с на выдохе. Возможна и значительно большая задержка дыхания на выдохе, но это разрешается делать только после специальной тренировки в условиях лечебно-профилактических учреждений под контролем специалиста. Если же появляется «заложенность в груди», свистящие хрипы, «тяжелое дыхание», то занятия следует прекратить и спокойно, неглубоко подышать с паузами на выдохе, а при необходимости принять бронхоспазмолитическое средство, которым вы обычно пользуетесь.
Бронхиальная астма при качественном лечении не только не является фатальной болезнью, но и, как правило, отрицательно не влияет на продолжительность жизни. Хороший контроль бронхиальной астмы позволяет продлить период ремиссии заболевания (отсутствие обострений) до 3 –10 лет.