метастазы в мозжечок продолжительность жизни
Материалы конгрессов и конференций
IX РОССИЙСКИЙ ОНКОЛОГИЧЕСКИЙ КОНГРЕСС
РАДИОХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ МЕТАСТАЗОВ В ГОЛОВНОЙ МОЗГ
А.В. Голанов, С.Р. Ильялов, В.В. Костюченко, И.Н. Пронин
НИИ нейрохирургии им. Н.Н. Бурденко РАМН, Москва
Лечение больных с метастазами в головной мозг – это актуальная проблема современной нейрохирургии, онкологии, радиологии и химиотерапии. Количество пациентов с метастатическим поражением мозга ежегодно растет. Только в США регистрируется более 100000 новых пациентов в год. Число вновь диагностируемых вторичных внутримозговых опухолей превышает количество первичных новообразований головного мозга почти в 5 раз. По статистике каждый третий больной раком легкого или молочной железы страдает от наличия церебральных метастазов, а при меланомах – 3 из 4 пациентов имеют подобную проблему (11). Развитие метастазов в головном мозге, вызывая физические и психические нарушения, приводит к быстрой инвалидизации больных.
К сожалению, прогноз для жизни пациентов с множественными метастазами в головной мозг в подавляющем большинстве случаев пессимистичен, и в среднем продолжительность жизни составляет около 12 месяцев практически при любом варианте лечения (9). Порог 2-летней выживаемости преодолевают только 8% таких больных (4). Однако качество жизни пациентов в течение этого периода времени сильно зависит от выбранной тактики лечения.
Крупные одиночные метастазы могут быть удалены хирургически, после чего пациенты практически всегда подвергаются облучению всего мозга. Тотальное удаление метастаза и/или улучшение клинического статуса больных по данным разных исследователей достигается в 33-97% случаев. Средняя выживаемость среди пациентов, подвергшихся нейрохирургическому лечению, значительно варьирует из-за преобладания разных типов опухолей в разных сериях и в среднем составляет 8,9 месяца. Летальность в течение 30 дней после операции достигает 8,4% (9). Наличие множественных и/или глубинно расположенных метастазов в подавляющем большинстве случаев является противопоказанием к нейрохирургическому вмешательству.
Медиана выживаемости пациентов, получивших в качестве лечения только облучение всего мозга (ОВМ), незначительно превышает 4 месяца с локальным контролем роста около 6 месяцев (3).
Сочетание хирургического лечения и последующего конвенционального облучения позволяет значительно снизить вероятность рецидива метастазов, но существенно не влияет на общую продолжительность жизни. Локальный контроль роста опухоли составляет около 75% в течение первого года после проведения лечения (8).
Стереотаксическая радиохирургия – метод лечения, предложенный известным шведским нейрохирургом Ларсом Лекселлом еще в 1951 г. Суть его заключается в применении стереотаксической техники для подведения высокой дозы лучевой энергии к интракраниально расположенному патологическому очагу за один сеанс с высокой степенью точности и без трепанации черепа. Лекселл разработал аппарат для стереотаксического облучения, который назвал «Гамма-ножом» (“Leksell Gamma Knife”®) за его высокую точность. В радиохирургии применяются также линейные и протонные ускорители. В настоящее время стереотаксическая радиохирургия «Гамма-ножом» (СРХГН) является методом выбора, «золотым стандартом» стереотаксической радиохирургии в лечении пациентов с метастазами в головном мозге, представляя собой малоинвазивную, высокоэффективную, безопасную и экономически выгодную методику с явными преимуществами перед другими методами лечения и успешно сочетаемую с ними в различных вариантах. Например, локальный контроль роста в течение 1 года составляет около 83%, что в сравнении с применением хирургии и радиотерапии имеет явное преимущество, хотя и без статистически достоверной разницы (7). Локальный контроль при сочетании СРХГН и ОВМ составляет около 36 месяцев (5).
В настоящее время в мире функционирует свыше 200 «Гамма-ножей», на которых прошли лечение свыше 300 тысяч пациентов с различными видами интракраниальной патологии, в т.ч. около 100 тыс. больных с церебральными метастазами. Лечение проводится с помощью 201 сфокусированного источника гамма-излучения радиоактивного кобальта-60. При этом излучение от каждого из них в отдельности не оказывает повреждающего действия на мозг, но сходясь в одной точке (изоцентр), они дают суммарное излучение, достаточное для того, чтобы вызвать желаемый биологический эффект в патологическом очаге. Это позволяет в большинстве случаев избежать лучевого повреждения здоровой мозговой ткани вне видимых границ опухоли. Доза облучения достаточно велика для того, чтобы достичь необходимого эффекта после однократной процедуры (длительность сеанса составляет от 15-20 минут до нескольких часов). Поэтому данный вид лучевого лечения называется радиохирургией, в отличие от радиотерапии – когда больному проводится до 30-40 сеансов небольшими дозами. Мощное излучение приводит к повреждению ДНК патологических клеток и клеточных мембран, вследствие чего нарушается безудержный рост опухоли. В стенках кровеносных сосудов происходит пролиферация эндотелия, вследствие чего просвет их сужается и вовсе закрывается. Таким образом, кардинальным образом изменяется кровоснабжение и, в конечном итоге, опухоль уменьшается, а в ряде случаев исчезает через некоторое время.
Локальный контроль роста метастаза после СРХГН зависит от гистологического варианта опухоли. При этом наиболее неблагоприятным вариантом являются метастазы меланомы. Однако в целом гистологический вариант опухоли или количество очагов значимо не влияют на выживаемость. Ведущее значение здесь имеет распространенность экстракраниального поражения и эффективность его контролирующего лечения (5).
Основными критериями отбора больных для СРХГН являются:
Ограничение по диаметру очага, а соответственно и по его объему, обусловлено соображениями безопасности метода для пациента. На основании исследований, проведенных под эгидой RTOG (Radiation Therapeutic Oncology Group) 90-05, установлено, что в случае применения одинаковой предписанной дозы на очаги диаметром от 20 до 30 мм риск развития постлучевых реакций в 7,3 раза выше, чем при облучении очагов диаметром менее 20 мм. А в случае лечения очагов диаметром от 31 до 40 мм вероятность развития подобных осложнений выше в 16 раз (12).
Состояние пациента также важно в связи с тем, что больные с низкой оценкой по шкале Карновского имеют минимальные шансы на успешный результат СРХГН, а наличие симптомов дислокации мозга является прямым противопоказанием к радиохирургическому лечению.
Залогом успешного результата является контроль первичной опухоли и ее метастазов в другие органы, т.к. по статистике основной причиной смерти пациентов с церебральными метастазами, прошедших СРХГН, является прогрессия именно экстракраниальных очагов.
Противопоказаниями для СРХГН являются:
На основании данных ряда публикаций о лечении 1180 пациентов можно констатировать, что уровень локального контроля метастазов c применением «Гамма-ножа» составляет от 71% до 97%, причем у 91% этих больных (1075 человек) локальный контроль превышает 85%.
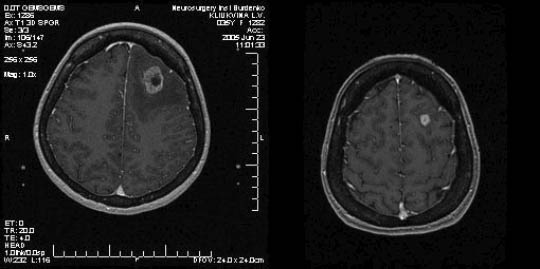
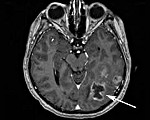
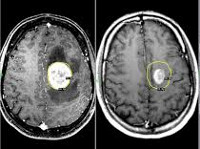
Рис. 1. Метастаз в левой лобной доле (диаметр 25 мм), выраженный перифокальный отек. Через 3 месяца отмечается уменьшение метастаза (диаметр 11 мм), редукция отека.
На сегодняшний день нет однозначного мнения по поводу комбинированного применения СРХГН и ОВМ. В большинстве исследований, хотя и отмечается более эффективный уровень локального контроля при сочетании этих методов, тем не менее, не выявлено статистически значимых различий в продолжительности жизни в сравнении с больными, получавшими только радиохирургическое лечение (1, 2, 14).
Основные виды возможных осложнений после СРХГН – постлучевые реакции (ПЛР) в виде развития отека в зоне облучения с возможным увеличением как самого очага, так и зоны перифокального отека, а также формирование внутримозговых кист. Частота развития ПЛР составляет около 4% (6). Дифференциальный диагноз между продолженным ростом метастаза и ПЛР невозможен с применением обычных диагностических опций, таких как КТ/МРТ с контрастным усилением. Дело в том, что визуально и то и другое выглядит одинаково как зона накопления контраста с перифокальным отеком. Однако в случае применения позитронно-эмиссионной томографии (ПЭТ) с фтор-дезокси-глюкозой (ФДГ) выявляются существенные различия. Зона ПЛР будет соответствовать области снижения метаболизма ФДГ в отличие от продолженного роста очага, где будет выявляться повышенное усвоение ФДГ. ПЛР развиваются, как правило, в течение первых 3-6 месяцев после СРХГН. Внутримозговые кисты могут образовываться через несколько лет после лечения. Дифференциальный диагноз между кистой и продолженным ростом метастаза проводится также на основании ПЭТ (6). В случае, когда эти кисты не вызывают так называемого масс-эффекта на прилежащие мозговые структуры и не проявляют себя очаговым неврологическим дефицитом или судорожной активностью, они не требуют какого-либо нейрохирургического лечения.
Таким образом, суммируя данные литературы, можно заключить, что СРХГН является высокоэффективным и достаточно безопасным методом лечения пациентов с метастазами рака различной локализации в головной мозг, позволяющим сохранять качество жизни данных больных на высоком уровне в течение всего периода болезни.
1. Chen JCT, O’Day S, Morton D, Essner R, Cohen-Gadol A, MacPherson D, Giannotta SL, Petrovich Z, Yu C, Apuzzo M// Stereotactic radiosurgery in the treatment of metastatic disease to the brain//Stereotact. Funct. Neurosurg. 73(1-4), 1999.
2. Chidel MA, Suhl JH, Reddy CA, Chao ST, Lundbeck MF, Barnett GH: Application of recursive partitioning analysis and evaluation of the use of whole brain radiation among patients treated with stereotactic radiosurgery for newly diagnosed brain metastases// Int. J. Radiat. Oncol. Biol. Phys. Jul 1; 47(4).
3. Gaspar L et al: Int. J. Oncol. Biol. Phys. 37(4), 1997.
4. Hall WA et al: Long-term survival with metastatic cancer to the brain// Med. Oncol. Nov; 17(4): 279-86, 2000.
5. Kondziolka D, Patel A, Lunsford LD, Kassam A, Flickinger JC// Stereotactic radiosurgery plus whole brain radiotherapy versus radiotherapy alone for patients with multiple brain metastases [see comments]// Int. J. Radiat. Oncol. Biol. Phys. 45 (2) p427-34, 1999.
6. Lippitz B //An Introduction to Gamma Knife Surgery. Radiosurgical treatment of Cerebral Metastases// Published by Bodo Lippitz Sept 2002. Printed in Sweden). 1, 47(4), 2000.
7. Muacevic A, Kreth FW, Horstmann GA, Schmid-Elsaesser R, Wowra B, Steiger HJ, Reulen HJ// Surgery and radiotherapy compared with gamma knife radiosurgery in the treatment of solitary cerebral metastases of small diameter//J. Neurosurg. Jul 91(1): 35-43, 1999.
8. Patchell et al: JAMA Nov 4; 280(17); 1485-9, 1998.
9. Prasad D. //Gamma Knife Surgery and Microsurgery: a comparison of published results// University of Virginia, December 2002, 647-54, 1996.
10. Rutigliano MJ, Lunsford LD, Kondziolka D, Strauss MJ, Khanna V, Green M. The cost effectiveness of SRS versus surgical resection in the treatment of solitary metastatic brain tumors. Open Surgery, 37(3): 445-453, 1995.
11. Shaw E et al: Int. J. Radiol. Oncol. Biol. Phys. Vol. 34, № 3.
12. Shaw E et al: Int. J. Radiol. Oncol. Biol. Phys. 47(2), 2000.
13. Shiau CY, Sneed PK, Larson D et al. //Int. J. Radiol. Oncol. Biol. Phys. Jan 15; 37(2), 1997.
14. Sneed PK, Lamborn KR, Forstner JM, McDermott MW, Chang S, Park E, Gutin PH, Phillips TL, Wara WM, Larson DA: Radiosurgery for brain metastases: is whole brain radiotherapy necessary// Int. J. Radiat. Oncol. Biol. Phys. 43 (3) p. 549-58, 1999.
Метастазы в головном мозге
Причины
Метастазы в головном мозге (или вторичные новообразования) — явление, которое говорит о прогрессировании болезни. Диагностируется у 15-25% пациентов со злокачественными новообразованиями и встречается чаще первичного поражения головного мозга. Клетки первичной опухоли могут распространяться по организму гематогенным (с кровотоком) или лимфогенным (с током лимфы) путем, в головной мозг попадают гематогенным путем. Ниже приведены заболевания, при которых наиболее часто происходит вторичное поражение головного мозга:
Когда первичную локализацию опухоли затруднительно диагностировать, тогда говорят о метастазах из не установленного первичного очага.
Внутричерепные метастазы обычно развиваются в течение 6-24 месяцев с момента выявления первичной опухоли и в 10-20% случаев диагностируются раньше первичного очага.
Симптомы
зависят от размеров, количества и локализации метастазов. По результатам исследований (Penny K.Sneed, Norbert Kased, James L.Ruenstein) всего у 10% больных метастазирование бессимптомно. У остальных можно наблюдать следующие клинические проявления:
Диагностика:
Лечение
Выбор метода лечения зависит от количества, размеров, типа опухоли, возраста пациента и его общего состояния (наличие сопутствующих заболеваний), от того, проводилось ли уже лечение по поводу первичной опухоли и какое.
Цель — облегчить симптомы, улучшить качество жизни.
Для эффективной борьбы с заболеванием часто требуется комбинация нескольких видов.
Виды лечения
Используется, когда имеется опухоль единичная, больших размеров, вызывает серьезные неврологические расстройства. Образование может быть полностью удалено или уменьшено в размере. Это помогает уменьшить неврологический дефицит, облегчить симптомы и предотвратить быструю гибель пациента.
Применяется, как правило, в дополнение к лучевой терапии либо при ее неэффективности и невозможности хирургии, направлено в основном на борьбу с внемозговыми метастазами.
3. Лекарственная терапия для облегчения симптомов:
— кортикостероиды,
— противосудорожные,
— обезболивающие,
— мочегонные и другие.
А. Тотальное облучение всего головного мозга. Используется для лечения множественных образований. Требуется от 5 до 10 сеансов в течение 1-2-х недель.
Б. Стереотаксическая радиохирургия и радиотерапия — в настоящее время ведущий, наиболее эффективный и безопасный метод лечения единичных внутримозговых метастазов. При необходимости метод возможно использовать повторно, в случае появления новых очагов или рецидива ранее облученных. Метод может быть реализован на гамма-ноже, кибер-ноже либо модифицированном под радиохирургию линейном ускорителе. Гамма-нож, как исторически сложилось, является золотым стандартом в лечении единичных метастазов в головном мозге. Однако с появлением кибер-ножа, последний оказался сопоставим по эффективности с гамма-ножом, при этом обладает многими преимуществами.
Кибер-Нож — это роботизированная система радиохирургии, разработана в США в 1987 году для лечения опухолей в области головы и основания черепа. Несмотря на свое название, лечение на Кибер-Ноже — не хирургическая операция, а неинвазивная и безболезненная альтернатива хирургическому вмешательству. Система обеспечивает высокие дозы радиации непосредственно в очаге поражения. Используется для лечения труднодоступных опухолей, подходит пациентам с противопоказаниями к операции по состоянию здоровья и тем, кто от нее отказывается.
Отличия Кибер-Ножа и Гамма-ножа
КиберНож и Гамма-нож считаются двумя эффективными системами, на которых без разрезов лечат пациентов со злокачественными и доброкачественными внутричерепными опухолями. Однако различия между ними для пациента могут быть весьма чувствительны — в прямом смысле слова.
Читать далее
КиберНож — это уникальное в своем роде устройство по нескольким причинам.
Во-первых, используется программное обеспечение наведения на облучаемую опухоль, чтобы отслеживать и постоянно корректировать лечение, даже при движении пациента. Это позволяет обойтись без жесткой фиксирующей металлической рамы, которая используется на гамма-ноже и прикручивается к голове пациента винтами.
Во-вторых, позволяет выполнять более одного сеанса радиохирургии. Например, если опухоль окажется больших размеров, или расположена близко к критическим структурам (таким, как зрительные тракты) или если требуется облучить большое количество метастазов радиорезистентной опухоли (меланомы или рака почки).
В-третьих, точность обработки в системе не имеет себе равных. Его способность лечить опухоли максимально щадит окружающие здоровые ткани.
При использовании КиберНожа для лечения метастазов в головном мозге сначала с помощью МРТ и КТ, выполненных в специальных режимах, определяют объем области, на которую необходимо направить излучение и дозы облучения. Также определяют критические структуры, где излучение должно быть сведено к минимуму. Используя эту информацию, система вычисляет оптимальный план для наиболее безопасного и точного лечения опухоли.
Обычно требуется от 1 до 5 амбулаторных процедур, каждая из которых длится 30-90 минут. Возможны минимальные побочные эффекты (головная боль, головокружение, сонливость), которые проходят в течение первой недели или двух после лечения.
Осложнения заболевания и прогноз при метастатическом поражении головного мозга
Возможные осложнения : самое серьезное из них — это неминуемая гибель пациента в результате дислокации жизненно важных структур головного мозга по причине отека и вклинения мозга или давления на них метастатической опухолью при отсутствии какого-либо лечения. Предшествовать этому могут параличи, судороги, постепенное или резкое угнетение сознания, нарушения, вплоть до потери, зрения, слуха, и других видов чувств, нарушения сердечной и дыхательной деятельности.
Прогноз зависит от типа опухоли и ее реакции на терапию, распространенности процесса, времени от момента диагностирования до начала лечения, правильности выбранной лечебной тактики.
Но в целом появление метастазов в головном мозге — это уже неблагоприятный прогноз.
Продолжительность жизни больных с метастазами в мозге (по данным исследований) в зависимости от вида и сроков начала терапии, первичной опухоли, числа метастазов составляет от 3 до 16 месяцев, без лечения — 1-2 месяца (Wen P.Y. et al., 2001 г.).
Использование такой современной технологии, как Кибер-Нож, дает надежду пациентам на большую выживаемость.
Метастатические опухоли мозга
Метастатические опухоли мозга – вторичные очаги, возникающие вследствие местного агрессивного роста, гематогенного и лимфогенного метастазирования злокачественных новообразований других локализаций. У 30% больных протекают бессимптомно. В остальных случаях опухоли головного мозга проявляются головными болями, головокружениями, тошнотой, рвотой, очаговой симптоматикой, психическими и эмоциональными нарушениями. При поражении спинного мозга возникают боли, чувствительные и двигательные расстройства. Диагноз выставляется с учетом анамнеза, симптомов, КТ, МРТ и других исследований. Лечение – радиотерапия, реже оперативное удаление или химиотерапия.
Общие сведения
Метастатические опухоли мозга – группа злокачественных новообразований различного происхождения, возникших в спинном либо головном мозге в результате распространения клеток первичной опухоли. Метастазы в головной мозг выявляются у каждого пятого онкологического больного. Метастатическое поражение спинного мозга по различным данным наблюдается у 30-70% пациентов. По данным исследователей, вторичные поражения ЦНС встречаются примерно в 10 раз чаще первичных.
Пик заболеваемости приходится на 50-70 лет, мужчины и женщины страдают одинаково часто. Иногда симптомы метастатической опухоли мозга становятся первым сигналом о появлении другого новообразования. К примеру, 10% пациентов с раком легких впервые обращаются за помощью из-за возникновения неврологических расстройств. Прогноз обычно неблагоприятный, вторичное поражение мозга является одной из ведущих причин смертности при злокачественных опухолях. Лечение осуществляют специалисты в сфере онкологии и неврологии.
Причины
Иногда причиной вторичных процессов в головном мозге становится инфильтративный рост новообразований назофарингеальной области. Вторичное поражение спинного мозга в результате агрессивного роста первичного очага может выявляться при новообразованиях позвонков, абдоминальной форме лимфомы Беркитта и других объемных процессах, локализующихся рядом со спинномозговым каналом. В числе редких онкологических заболеваний, иногда осложняющихся метастатическими опухолями мозга – тератома яичка и хориокарцинома. По неизвестным причинам в мозг редко метастазируют злокачественные опухоли яичников, шейки матки и мочевого пузыря.
Симптомы метастатических опухолей головного мозга
Метастатическая опухоль мозга проявляется головными болями, головокружениями, тошнотой, рвотой, припадками, нарушениями сознания, сенсорными расстройствами и очаговой неврологической симптоматикой. Возможны психические и эмоциональные нарушения: эмоциональная неустойчивость, сонливость, заторможенность, когнитивные расстройства, личностные изменения и т. д. Выраженность симптомов метастатической опухоли мозга сильно варьирует – от незначительных нарушений памяти или настроения до тяжелых эпиприпадков.
Распирающие головные боли, тошнота и расстройства сознания свидетельствуют о повышении внутричерепного давления. Особенно упорная тошнота наблюдается у детей. У 30% больных метастатическими опухолями мозга выявляются эпилептиформные судороги, от них страдают преимущественно люди старше 45 лет. Очаговая симптоматика различается. Возможны снижение либо потеря чувствительности, нарушения зрения, нарушения слуха, параличи и парезы конечностей. Расстройства возникают на стороне, противоположной расположению метастатической опухоли мозга.
Динамика неврологических расстройств также различается. У одних пациентов наблюдается постепенное усугубление нарушений, у других расстройства развиваются внезапно, по типу инсульта. Причиной внезапного появления симптомов может стать кровоизлияние в метастатическую опухоль мозга либо эмболия сосуда фрагментом новообразования. Иногда наблюдается ремитирующее течение заболевания, при котором очаговые и внемозговые нарушения волнообразно усиливаются и ослабевают.
Симптомы метастатических опухолей спинного мозга
Первым проявлением метастатической опухоли мозга обычно становятся боли. Вначале болевой синдром неинтенсивный и непостоянный, возникает только при кашле и резких движениях. В последующем боли усиливаются, появляются спонтанно, беспокоят постоянно, не исчезают даже после сна или продолжительного отдыха. Выявляются прогрессирующие нарушения чувствительности и двигательные расстройства. Развивается гиперестезия, сменяющаяся гипестезией, а затем анестезией.
Пациенты с метастатическими опухолями мозга отмечают мышечную слабость и быструю утомляемость при физических нагрузках. Со временем мышечная слабость переходит в парезы, а парезы – в параличи. Зона чувствительных и двигательных нарушений определяется уровнем и локализацией метастатической опухоли мозга. При поражении боковых отделов может выявляться синдром Броун-Секара. При опухолях в задних либо передних отделах обычно наблюдаются симметричные расстройства.
При поражениях шейного отдела возникает спастическая тетраплегия, при новообразованиях грудного отдела – спастическая нижняя параплегия, при процессах в поясничном отделе – вялая нижняя параплегия, при метастазах в зоне крестца – паралич мышц-сгибателей нижних конечностей. Для всех метастатических опухолей мозга характерны нарастающие тазовые расстройства. Возможно быстрое образование пролежней, особенно – при поражении нижних отделов спинного мозга.
Диагностика метастатических опухолей мозга
Диагноз устанавливается онкологом и нейрохирургом с учетом клинических проявлений и данных дополнительных исследований. Важную роль играют анамнестические данные: подозрение на злокачественную опухоль либо наличие уже диагностированного новообразования внемозговой локализации, а также состояние после оперативного или консервативного лечения по поводу данной патологии. Необходимо учитывать, что иногда симптомы метастатической опухоли мозга становятся первым проявлением патологического процесса в другом органе.
Настораживающими признаками в отношении новообразований головного мозга являются головные боли, тошнота, эпилептиформные припадки (обнаруживаются у 35% пациентов) и прогрессирующая очаговая симптоматика. Подозрение на вторичный процесс в спинном мозге возникает при продолжительных нарастающих болях, двигательных и чувствительных нарушениях и расстройствах деятельности тазовых органов. Основные инструментальные методы диагностики метастатических опухолей мозга – КТ и МРТ. Обычно исследования начинают с более доступной КТ головного мозга и КТ позвоночника, а полную информацию о количестве, размере и расположении очагов получают при проведении МРТ с контрастным усилением. При поражении спинного мозга также информативна люмбальная пункция с ликвородинамическими пробами.
Лечение метастатических опухолей
Пациентам назначают противосудорожные препараты, стероиды, обезболивающие и психотропные средства. Основным методом лечения метастатических новообразований головного мозга обычно становится радиотерапия, которая используется отдельно, в сочетании с химиотерапией либо хирургическим вмешательством. Показанием к оперативному лечению является наличие операбельного солитарного метастаза (вторичного очага при невыявляемом первичном процессе) либо одиночного метастаза при контролируемом первичном новообразовании.
Обычно операции выполняют при метастатических опухолях мозга, расположенных в мозжечке, височных и лобных долях, то есть, в зонах с относительно невысоким операционным риском. После операции назначают радиотерапию либо химиотерапию. Иногда целью хирургического лечения является не удаление метастатической опухоли мозга, а экстренное снижение опасного для жизни внутричерепного давления. При необходимости подобные вмешательства могут проводиться многократно.
Химиотерапия обычно неэффективна. Исключением являются ситуации, когда первичное новообразование хорошо реагирует на цитостатики, например, при раке молочной железы, мелкоклеточном раке легкого либо лимфоме. Пациентам с метастатической опухолью мозга, чувствительной к химиотерапии, назначают лекарственные средства, способные проникать через гематоэнцефалический барьер. Химиотерапию обязательно дополняют другими способами лечения (обычно – радиотерапией).
Перспективным современным методом лечения метастатических опухолей мозга является 3D-конформная лучевая терапия – облучение тонкими пучками радиации, направленными на опухоль. Эта методика позволяет обеспечить максимальное воздействие на опухоль при минимальной лучевой нагрузке на здоровые ткани. Процедура проводится под контролем МРТ либо КТ. Метод имеет ряд преимуществ перед традиционными операциями (безболезненность, неинвазивность, отсутствие наркоза и послеоперационного периода). Показан при множественных метастатических опухолях мозга и при высоком операционном риске, обусловленном особенностями расположения метастаза.
При вторичных очагах в спинном мозге применяют те же методы, что при поражении головного мозга. Назначение кортикостероидных препаратов позволяет уменьшить боли у 85% больных, радиотерапия – у 70% больных. У половины пациентов на фоне радиотерапии отмечается улучшение двигательных функций. Оперативные вмешательства осуществляют при нечувствительности метастатических опухолей мозга к радиотерапии, при прогрессировании неврологических расстройств либо сдавлении нервной ткани отломком кости. Выполняют переднюю декомпрессию либо ламинэктомию. После операции назначают локальную радиотерапию (за исключением новообразований, нечувствительных к лучевой терапии).
Прогноз
Прогноз при метастатических опухолях мозга обычно неблагоприятный. Средняя продолжительность жизни с момента выявления вторичного очага составляет 6-8 недель. При солитарных метастазах и одиночных метастазах в сочетании с первичными новообразованиями, хорошо реагирующими на терапию, своевременно начатое лечение позволяет продлить среднюю продолжительность жизни больных с метастатическими опухолями мозга до 10 месяцев с момента постановки диагноза.