меланома продолжительность жизни при меланоме
Статистика заболеваемости меланомой кожи
Дата создания: Октябрь 26, 2017
Дата изменения: Январь 4, 2018
Статистические данные по меланоме
Рак кожи относится к наиболее распространённым разновидностям рака. Доля меланомы — 1% в структуре злокачественных опухолей кожи. Однако статистика смертности от этого заболевания является самой высокой.
Меланома – наиболее опасная форма рака кожи, развивающаяся из пигментных клеток – меланоцитов. Вследствие нарушений структуры ДНК происходит их бесконтрольный злокачественный рост с ранним гематогенным и лимфогенным метастазированием.
По данным Всемирной организации здравоохранения ежегодно в мире регистрируется около 132 000 новых случаев меланомы.
Заболеваемость опухолью среди женщин выше, чем у мужского населения в возрасте до 50 лет, однако в возрасте 65 лет мужчины заболевают в два, а в 80 лет – в три раза чаще, чем женщины.
Десять процентов всех людей с меланомой имеют семейную наследственность по заболеванию.
По оценке Американского онкологического сообщества (American Cancer Society) к 2017 году в США:
За последние 30 лет темп роста меланомы в мире возрос.
Меланома в России по статистике в последние время обладала высокими темпами роста. В 2005 году заболеваемость составляла 5,1 случая на 100 тыс. населения, при среднегодовом приросте 4,95%. Темп прироста в США – 4%. В Европе наибольшая заболеваемость отмечается в Скандинавских странах, минимальная — в государствах Средиземноморья. Чаще всего меланома кожи развивается среди населения со светлой кожей.
По данным Всемирной организации здравоохранения ежегодно в мире регистрируется около 132 000 новых случаев меланомы.
За 40 лет число больных меланомой увеличилось в 15 раз. Среди злокачественных опухолей она обладает наиболее быстрым ростом. В то же время за последние годы наблюдается значительный рост общей 5-летней выживаемости у пациентов с меланомой. Это связано с ранней диагностикой, когда опухоль ещё не успела распространиться в глубину, а также с совершенствованием хирургических методов и новыми средствами противоопухолевой терапии.
Показатели смертности по меланоме по статистике остаются стабильными в течение последних 10 лет. Продолжительность жизни при меланоме обусловлена множеством факторов.
Прогноз выживаемости при меланоме
Выживаемость при меланоме, в зависимости от расовой принадлежности представлена в таблице:
| Раса | Пятилетняя выживаемость |
| белая | 93% |
| африканская | 69% |
| все расы | 93% |
Вероятность развития меланомы кожи по статистике в зависимости от возраста и пола:
| Возраст | с рождения до 49 лет | от 50 до 59 лет | от 60 до 69 лет | от 70 лет и старше |
| Пол | ||||
| мужской | 0,50% | 0,40% | 0,90% | 2,5% |
| женский | 0,50% | 0,40% | 0,50% | 1,0% |
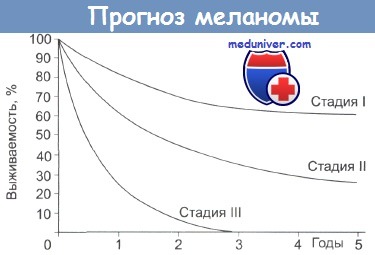
Прогноз по меланоме в зависимости от стадии заболевания
Продолжительность жизни при меланоме зависит, прежде всего, от стадии опухолевого процесса.
Для этого важно знать:
Выявление меланомы на начальной стадии по прогнозу наиболее перспективно для полного излечения. В этом случае первичный опухолевый субстрат может быть радикально удален, со скринингом кожи в послеоперационном периоде. Прогноз при меланоме при распространённых стадиях наименее благоприятен.
При начальной меланоме процент выживаемости составляет 90-95%.
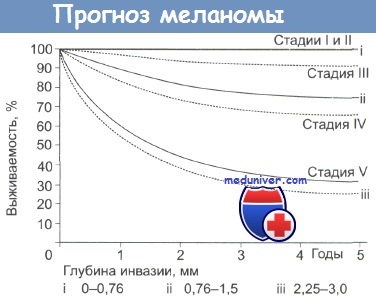
По данным American Cancer Society продолжительность жизни при меланоме пропорциональна стадии заболевания, а прогноз выживаемости оценивается через 5 и 10 лет.
Данные выживаемости представлены в таблице:
| Стадия меланомы | 5-тилетняя выживаемость | 10-тилетняя выживаемость |
| IA | 97% | 95% |
| IB | 92% | 86% |
| IIA | 81% | 67% |
| IIB | 70% | 57% |
| IIC | 53% | 40% |
| IIIA | 78%* | 68%* |
| IIIB | 59% | 43% |
| IIIC | 40% | 24% |
| IV | 15-20% | 10-15% |
| * Коэффициент выживаемости для стадии IIIA выше, чем для некоторых видов рака стадии II. | ||
Как можно видеть из таблицы прогноз выживаемости при меланоме второй стадии, иногда ниже, чем прогноз при стадии IIIA.
Прогноз при лечении меланомы 4 стадии лучше и продолжительность жизни выше, если опухоль распространяется лишь в отдалённые участки кожных покровов или отдалённые лимфоузлы, но не в другие органы. При меланоме 4 стадии прогноз также улучшается, при условии, что уровень фермента сыворотки крови — лактатдегидрогеназы (ЛДГ) сохраняется в норме.
Кроме стадии заболевания при меланоме кожи на прогноз жизни влияет ряд других факторов:
Основные категории меланомы кожи
Все меланомы делятся на четыре основные категории.
| Категория | Особенности | Степень агрессии |
| поверхностно-распространённая меланома | наиболее распространённый тип, составляет до 70% всех меланом. Растет вдоль верхнего слоя кожи, прежде чем проникнуть вглубь тканей | умеренная |
| злокачественное лентиго | наиболее часто встречается у пожилых людей, возникает на открытых участках кожи, подверженных воздействию солнца (лицо, ушные раковины, шея) | средняя |
| акральная лентигинозная меланома | довольно долго распространяется поверхностно, излюбленная локализация – ладони, подошвы стоп, ногтевые ложа | у пациентов со светлой кожей агрессия умеренная, у больных с черной кожей – агрессивный рост опухоли. |
| узловая меланома | излюбленная локализация меланомы — туловище, ноги и руки, в основном пожилых людей, а также зона волосистой области головы у мужчин. Составляет 10-15 % всех меланом | наиболее агрессивный тип опухоли |
Прогноз развития рецидива меланомы кожи после операции
Когда меланома снова появляется после операции по ее удалению, это называется рецидивом. Рецидив может развиваться локально – на уровне или вблизи локализации материнской опухоли, а также в других частях тела. Рецидив заболевания может проявиться через 10 и более лет. К факторам, повышающим риск рецидива первичного опухолевого образования, относятся:
Рецидивы могут возникать не только в области первичной меланомы или окружающей коже и тканях, но и в других участках тела и паренхиматозных органах.
По статистике, чаще всего отмечается местный рецидив меланомы. В среднем большая часть рецидивов наблюдается через 2–2,5 года после обнаружения первичной опухоли. Риск рецидива повышается у больных с толстыми меланомами.
| Период после операции | Частота рецидива (опухоли больше 3 мм) |
| 12 месяцев | 50% |
| до 5 лет | 90% |
Вероятность местного рецидива тонких меланом довольно низкая: на начальных стадиях после постановки диагноза рецидив в течение первых 10 лет возникает менее чем в 10% случаев.
Частота рецидива зависит от локализации опухоли. При меланомах головы, шеи и туловища вероятность метастазирования по лимфатической системе составляет 35%. Частота рецидива опухоли с метастазированием в органы представлена в таблице:
| Метастазы в кожу, подкожную клетчатку, лимфатические узлы | 42–59% |
| Лёгкие | 18–36% |
| Печень | 14–20% |
| Головной и спинной мозг | 12–20% |
| Кости | до 17% |
Следует помнить о том, что все пациенты с меланомой после лечения подлежат тщательному самоконтролю и наблюдению у онколога, что позволяет выявлять рецидив на ранних этапах.
Не только родинка
Меланома – злокачественная опухоль, развивающаяся из меланоцитов – клеток, отвечающих за выработку кожей темного пигмента. Считается, что меланома всегда развивается из невуса (родинки). Однако лишь каждая пятая меланома образуется на месте родинок. В 80 % случаев опухоль возникает спонтанно на неизмененной коже тела и лица, а также ладонях, стопах и даже под ногтями. Часто о появившемся образовании ошибочно говорят: «родинка появилась»…
Впрочем, далеко не в каждом случае растущая родинка или другой кожный дефект оказывается меланомой. Есть немало доброкачественных образований, которые не требуют радикальных вмешательств. Например, папилломы, бородавки…
Дерматолог с помощью простого и информативного исследования кожи — дерматоскопии изучит родинки и другие подозрительные участки кожи под многократным увеличением. Если на дерматоскопии доктор заметит признаки разрастания и воспаления, направит пациента к онкологу. И дальнейшие решения будут исходить уже от него.
Ранняя стадия
Хорошая новость заключается в том, что ранние формы заболевания в 90% случаев дают полное излечение путем локального хирургического иссечения опухоли под местной анестезией. Делать операцию нужно у онколога. Это максимальное щадящее и небольшое по объему вмешательство. Врач удаляет саму родинку и участок в 5–10 мм вокруг, вместе с кожей и подкожной клетчаткой. Если по результатам анализа подтверждается меланома, удаляется и рубец. Но ни в коем случае не пытайтесь убрать образование на коже без консультации с врачом. «Прижигание» лазером, аптечными растворами, «замораживание» жидким азотом не подходит. Во-первых, удаленную ткань нужно обязательно отправлять на гистологическое исследование, которое покажет, какой там идет процесс — доброкачественный или злокачественный. Во-вторых, лазер и жидкий азот не могут проникнуть в кожу на нужную глубину, чтобы убрать пораженную ткань полностью.
Новое в лечении
В 2019 году в официальные рекомендации по лечению меланомы были внесены препараты таргетной и иммунной терапии. Благодаря им пациенты, для которых еще 7 лет назад меланома была бы приговором, сегодня выживают и имеют все шансы на долгую жизнь.
Как они работают? Прежде всего, выясняется молекулярно-генетический вид опухоли. В половине случаев в удаленной меланоме обнаруживается мутация в гене BRAF. Мутация запускает в ткани процесс неуправляемого деления клеток – отсюда и меланома.
Таргетная терапия действует на генетическую составляющую меланомы, поэтому эффективна только при наличии мутации в гене. В России зарегистрированы два препарата из группы моноклональных антител, которые прерывают патологический сигнал к делению клеток.
Вторая стратегия — иммунотерапия. Лекарства из этой группы помогают иммунной системе лучше распознавать опухолевые клетки. Они называются ингибиторами контрольных точек иммунитета. Уничтожение больных клеток здесь происходит не напрямую, как при химиотерапии, а через активацию клеток иммунной системы. Под действием новых лекарств она включается и атакует опухоль.
Пусковой механизм
Только у 10% пациентов с меланомой диагноз наследственный. Если у ближайших родственников была меланома, можно посетить генетика и сдать кровь на гены предрасположенности к меланоме. Такой анализ сегодня можно сделать в крупных дерматологических и онкологических клиниках.
9 из 10 меланом – следствие злоупотребления солнечными лучами или солярием.
Даже однократный сильный солнечный ожог с покраснением, волдырями и температурой повышает риск меланомы вдвое. Если обгорали два раза – риск утраивается. Обгораете каждое лето? Будьте особенно внимательны к себе.
Меланома часто формируется спустя 20-30 лет после активного загара. Не важно — на солнце или в солярии. Недаром пик заболеваемости приходится на возраст 50-55 лет.
Средства от загара могут быть вредны
Согласно статистике, в мире ежегодно регистрируется прирост случаев меланомы. В чем причина? У специалистов есть несколько версий. Одна из них заключается в том, что озоновый слой продолжает истончаться, и все хуже защищает от ультрафиолета. Солнце действительность становится более «злым».
Еще одна гипотеза — солнцезащитные средства, возможно, могут спровоцировать рак.
Входящие в их состав физические УФ-абсорбенты, отражающие и рассеивающие солнечные лучи, оксид цинка и диоксид титана, химические УФ-фильтры могут быть небезопасны для кожи.
Кроме того, веря в надежную защиту крема, люди проводят на солнце больше времени и получают повышенные дозы опасного излучения.
Лучший способ защиты от меланомы — отказаться от загара. Особенно это актуально для людей со светлой кожей, веснушками и родинками.
При этом соблюдать правила дозирования солнечных лучей следует всем, вне зависимости от цвета кожи и волос. Загорать относительно безопасно утром – до 10:00 и во второй половине дня – после 16:00.
Не стоит забывать о регулярном самообследовании по принципу ABCDE, оценивая такие параметры невуса, как: A – асимметрия (asymmetry), B – границы (border), C- цвет (color), D – диаметр (diameter), E – эволюция (evolution).
Одолеть «королеву опухолей». Онколог об опасности меланомы, а также о методах борьбы с ней в интервью газеты «Крестьянин»
Издательский дом «Крестьянин».
Публикация от 17.06.2021 г.
Почему не стоит лечить солнечные ожоги сметаной? Кто сознательней относится к своему здоровью: сельские жители или горожане? Каким солнцезащитным кремом нужно пользоваться с апреля по октябрь? На вопросы «Крестьянина» отвечает врач-онколог, пластический хирург ростовского Национального медицинского исследовательского центра онкологии, кандидат медицинских наук Наталья Захарова.
— Среди наших читателей много тех, кто проводит время в огороде под палящим солнцем. Чего им стоит опасаться и как лучше всего защититься от меланомы и других кожных онкологических заболеваний?
— Прежде всего — старайтесь не появляться на открытом солнце, в то время, пока оно в зените. По рекомендациям онкологов этот период составляет с 11 до 16 часов дня. Носите одежду, защищающую открытые участки тела, шляпы. А также используйте специальные солнцезащитные средства за 10-15 минут до выхода из дома. Они поглощают или отражают часть солнечного ульрафиолетовогоизлучения и, таким образом, предотвращают солнечные ожоги.
Если речь идет о пляжном отдыхе, после каждого купания нужно обновлять слой солнцезащитного крема. Для нашего региона наиболее оптимальный SPF 50+ с апреля по октябрь, даже в пасмурную погоду.
— Какие существуют ещё онкологические заболевания кожи, помимо меланомы, которых стоит опасаться?
— Всех онкологических заболеваний стоит опасаться. Что касается кожи, базальноклеточный и плоскоклеточный рак менее агрессивны, но тоже приносят неприятности пациенту. Уже сам диагноз «рак» наносит человеку психологическую травму.
— Я слышал, что особенно подвержены риску меланомы люди в возрасте. Правда ли это, или молодым тоже стоит опасаться?
— Средний возраст подавляющего большинства больных меланомой кожи составляет 40-50 лет. Но в последние годы отмечена тенденция к омоложению меланомы. Еще хочу отметить очень важный момент: во время беременности женщинам необходимо осматривать кожу и наблюдать за родинками, которые, к сожалению, на фоне гормонального «взрыва» могут «озлокачествиться».
— А могут ли заболеть маленькие дети, которые проводят на солнце долгое время?
— Прежде всего, есть опасность солнечного или теплового удара, так как у детей несовершенная терморегуляционная система. Кроме того, ультрафиолетовое излучение – мощный провокатор развития онкологического процесса в более взрослом возрасте.
— То есть эта такая меланома «на будущее»?
— Насколько я знаю, не любая родинка несет в себе зародыш меланомы. Но как понять, что она становится реальным поводом обратиться к врачу?
— Я отвечу коротко: если вы бережно относитесь к своему здоровью, с любыми вопросами, касающимися новообразований, необходимо обращаться к онкологу. Симптомов же, указывающих на злокачественное перерождение родинки, несколько: существующие образования изменили цвет, как в светлую так и в тёмную сторону, окраска стала неравномерной, изменился контур, размер, поверхность образования начала шелушиться или изъязвляться, мокнуть, появился зуд, кровоточивость, на поверхности плоского пигментного пятна появился экзофитный, то есть растущий наружу, компонент. Естественно, все эти жалобы возникают не в один день, и, затягивать с обращением к онкологу не следует.
— Как получается, что меланома поражает кожу, но при этом человек может умереть?
— Меланома кожи, как я уже сказала, «королева опухолей», она вынесена в отдельную группу. Она не является только раком кожи именно из-за её агрессивности. Она непредсказуема в своём течении. Если меланому повредили или неправильно удалили, её клетки попадают в кровеносные и лимфатические сосуды, а меланома имеет очень мощную сосудистую сеть (это доказано не одной научно-исследовательской работой). Клетки повреждённой опухоли в короткие сроки распространяются по всему телу. Через кровь, через лимфу они распространяются и активизируются уже в органах, тканях. Проще говоря, происходит поражение опухолью новых органов, тканей и лимфатических узлов. Опухоль пытается захватить весь организм. Меланома вызывает новые опухоли на новых местах. Метастазирует она везде: в кожу, в мягкие ткани, в печень, в легкие, в позвоночник, головной мозг.
— Почему отправляют после, а не до?
— Потому что опухоль эту нельзя скоблить, нельзя травмировать поверхность, нельзя пунктировать, то есть брать клетки опухоли шприцем. Вообще-то, в онкологии принято до операции устанавливать обоснованный диагноз. У меня должен быть какой-то юридический документ, на основании которого я буду лечить дальше. С меланомой так, к сожалению, поступать нельзя. Хотя во многих учреждениях, даже онкологического профиля, её до сих пор скоблят и делают цитологию, чтобы официально установить диагноз, после чего происходит травматизация, и наступает агрессивное течение опухоли. Но есть такой неинвазивный метод диагностики, который не повреждает кожный покров – это дерматоскопия. Это современный метод, который в 95% случаев может помочь поставить диагноз «меланома» на основании внешних признаков, которые мы видим в этот аппарат. И в нашем центре все врачи владеют этим методом. В отличии от соскабливания, он если и не продлит жизнь человеку, то по крайней мере не укоротит. Ведь при осложнениях походы к врачам могут превратиться в трату ценного времени.
— Не может такого выясниться, что опухоль не стоило удалять? Например, оказалось, что она доброкачественная…
— Лучше ошибиться и спасти человеку жизнь, чем не ошибиться и ничего не предпринять. От удаления простой родинки человек не умрёт. Удаление доброкачественных образований является профилактикой злокачественного процесса.
— Я сталкивался со слухами о скоропостижной смерти после удаления родинки. А также слышал про то, как родинка отрывалась и сама…
— Бывают и такие случаи «самоампутации». Желательно в таких случаях идти к врачу, чтобы осмотреть опухолевое поле и понять, какое новообразование было повреждено. По поводу первого вопроса про «удалил – умер»: либо неправильно удалили меланому, либо человек пришёл с меланомой, когда уже она метастазировала. Сейчас такие запущенные формы бывают редко, но бывают.Тогда помочь мы уже, к сожалению, не успеваем.
— Мало кто из сельских и даже городских жителей имеет медицинское образование и осознаёт степень угрозы. Были ли случаи, когда к вам приходил те, кто пытались своими средствами лечить онкологию, и что из этого получалось?
— Вы зря так думаете о сельских жителях. За последние несколько лет, благодаря СМИ, население стало более информировано в отношении заболеваний кожи. И это отражается на нашей работе. Очень много пациентов стало обращаться в онкоцентр на ранних стадиях процесса, когда можно выбрать тактику лечения и обойтись наименьшими потерями.
Чаще запущенные процессы стали встречаться среди жителей города, и объяснение в подавляющем большинстве одно – работа, невозможность отлучиться. По поводу вопроса о самолечении – да, увы, такие пациенты были, есть и будут, с полной уверенностью, что они делают это правильно. Ни к чему хорошему это, как правило, не приводит, и в итоге они попадают к нам с осложнениями, порой неизлечимыми.
— А что касается солнечных ожогов? Когда они становятся поводом не мазаться сметаной, а идти к врачу?
— Сметаной и маслом мазаться ни в коем случае нельзя, потому что так усиливается действие ожога. После ожога повышается температура в верхних слоях кожи, и добавляя туда масло, как нам в детстве всем рассказывали… Вот что будет, если мы масло нальем на раскалённую сковородку? Оно закипит. Тоже самое будет и с кожным покровом.
— Я так понимаю, что родинки могут перерождаться в результате травмы, солнечного ожога.
— Ещё стресс. И бушующий гормональный фон у беременных и подростков. Кожа, ещё раз повторю, визуально доступный орган, мы можем рассматривать его каждый день и видеть изменения на теле в новообразованиях. Гормональные, скажем так, «качели» – физическая и химическая травма. Стресс же работает всегда одинаково. Он снижает иммунитет и провоцирует развитие любого злокачественного процесса, в том числе меланомы. Берегите себя и своих близких!
Меланома продолжительность жизни при меланоме
Прогноз меланомы всегда затруднен, что связано с многообразием свойств опухоли. Большая заболеваемость среди социально благополучных групп населения приводит к повышенной смертности в этих же группах.
Смертность от меланомы среди обеспеченных слоев общества независимо от пола в 1,5 раза выше, чем среди менее обеспеченных групп населения. По-видимому, это связано с тем, что более материально обеспеченные люди имеют больше возможностей проводить отдых за границей, где большую часть времени находятся на солнце. Средняя продолжительность жизни больных с меланомой оказывается укороченной более чем на десять лет.
Лица молодого возраста переносят болезнь легче, чем пожилые. После постановки диагноза около 90% больных достигают срока 5-летней выживаемости, причем для лиц молодого возраста эта цифра составляет 74%.
Во всех возрастных группах пятилетняя безрецидивная выживаемость в стадии I заболевания достигается немногим более, чем для 50% больных, хотя следует отметить, что пятилетние цифры не являются показательными, так как рецидивы происходят и позже.
В момент постановки диагноза примерно у четверти больных в стадии I наблюдаются поражения лимфатических узлов (клиническая стадия II ). У 75% этих больных позже развиваются диссеминированные опухоли. Еще у 20% наблюдаются отдаленные метастазы; при этом регионарные лимфатические узлы даже не увеличены.
Примерно у 20% больных с предрасположенностью к возникновению рецидива опухоли этот процесс, тем не менее, не развивается в течение первых пяти лет после постановки диагноза. Поэтому если 5-летняя выживаемость больных с меланомой в стадии I составляет 60%, то это значит, что фактически вылечилось около 50% пациентов. Место первичной локализации опухоли также влияет на выживаемость.
Анализ более чем 12000 случаев заболевания меланомой, занесенных в раковый регистр Швеции, показывает, что для опухолей, локализованных на коже головы и шеи, прогноз оказывается менее благоприятным, чем для меланом кожи нижних конечностей и туловища.
При раннем обнаружении рецидива опухоли вторичное лечение оказывается более эффективным. Поэтому необходимо регулярно обследовать больных, у которых было проведено удаление большой первичной опухоли. В течение первого года после операции необходимо проводить обследование с интервалом в 2 месяца, а на второй год через каждые 3 месяца.
Выживаемость больных с первичным диагнозом регионарной метастатической лимфоаденопатии составляет не более 15%, а в случаях диссеминированной опухоли — менее 6 месяцев. Эту печальную статистику можно улучшить только в том случае, когда общество поймет значение более ранней диагностики и лечения меланомы.
Хотя химио- и иммунотерапию нельзя признать достаточно эффективными методами лечения, в настоящее время большинство клиницистов склоняется к мнению о том, что не все случаи дессиминированной меланомы следует считать неизлечимыми.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

.png)