Фгл в медицине что это
Фгл в медицине что это
а) Терминология:
1. Сокращения:
• Синдром фон Гиппеля-Линдау (ФГЛ)
2. Определение:
• Аутосомно-доминантный семейный синдром, характеризующийся возникновением гемангиобластом (ГМБЛ), светлоклеточного типа: почечноклеточного рака, цистоаденом, феохромоцитом
о Поражаются шесть различных систем органов, в том числе орган зрения, слуха и центральная нервная система (ЦНС)
о В вовлеченных в процесс тканях часто наблюдаются множественные поражения
о Поражения → доброкачественные кисты, сосудистые опухоли, карциномы
1. Общие характеристики синдрома Гиппеля-Линдау:
• Лучший диагностический критерий
о Две или более ГМБЛ центральной нервной системы или одна ГМБЛ + висцеральное поражение или кровоизлияние в сетчатку глаза
• Локализация:
о ГМБЛ при синдроме Гиппеля-Линдау наблюдаются у 60-80% пациентов:
— Обычно множественные
— 40-50% локализуются в спинном мозге (задняя половина)
— 44-72% локализуются в мозжечке (задняя > передняя половина)
— 10-25% локализуются в стволе мозга (задние отделы)
— ГМБЛ растут из мягкой мозговой оболочки; если образование локализуется в глубоком белом веществе или в центральных отделах спинного мозга, это не ГМБЛ
о Ангиомы сетчатки глаза:
— Обнаруживаются у 25-60% носителей гена VHL
— Вызывают отслойку сетчатки, кровоизлияние
о Опухоли эндолимфатического мешка (ОЭЛМ):
— Крупное объемной образование височной кости; локализуется кзади от внутреннего слухового прохода вблизи водопровода преддверия
• Размеры:
о Вариабельны: от мелкого объемного образования до очень крупного с еще более крупным кистозным компонентном
• Морфология:
о ГМБЛ может иметь различный характер: солидный, солидный с центральным некрозом или кистозный с контрастируемым узловым солидным компонентом стенки
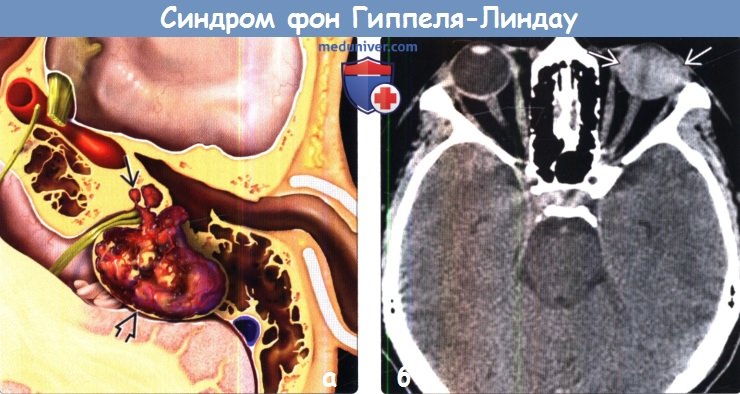
(б) Бесконтрастная КТ, аксиальный срез: у женщины 51 года с известным ФГЛ и нейросенсорной тугоухостью определяется классический признак данного заболевания — гиперденсная V-образная гемаоррагическая отслоение сетчатки, обусловленная ГМБЛ сетчатки («ангиома»).
3. МРТ при синдроме Гиппеля-Линдау:
• Т1-ВИ:
о ГМБЛ: солидное образование смешанного от изо- до гиперинтенсивного сигнала ± «участки потери сигнала за счет эффекта потока»
о Кистозный компонент имеет от изо- до слегка гиперинтенсивного сигнал по отношению к спинномозговой жидкости (СМЖ)
о Цистоаденома ОЭЛМ: гетерогенныый гипер-/гипоинтенсивный сигнал
• Т2-ВИ:
о ГМБЛ: гиперинтенсивный солидный, кистозный компоненты опухоли
о Цистоаденома ОЭЛМ: гиперинтенсивное объемное образование
• FLAIR:
о ГМБЛ: гиперинтенсивная киста с вариабельной выраженностью отека
о Цистоаденома ОЭЛМ: гиперинтенсивное объемное образование
• Т2* GRE:
о ГМБЛ: участки «выцветания» изображения при наличии кровоизлияния
• Постконтрастные Т1-ВИ:
о ГМБЛ: интенсивное контрастирование солидного компонента опухоли; стенки кисты не контрастируются
о Часто обнаруживаются бессимптомные мелкие контрастируемые солидные узлы
о Цистоаденома ОЭЛМ: гетерогенное контрастирование
4. Ангиография:
• Традиционная ангиография:
о ГМБЛ: гиперваскулярное объемное образование по данным ЦСА, пролонгированное контрастирование
о Часто наблюдается артериовенозное шунтирование (раннее дренирование вен)
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Головной мозг: МРТ ± контрастное исследование
• Советы по протоколу исследования:
о Исследуйте весь головной и спинной мозг
• Рекомендации НИЗ (национального института здоровья США):
о МРТ с контрастированием головного/спинного мозга каждые два года начиная с 11 лет
о УЗИ брюшной полости начиная с 11 лет (ежегодно)
о КТ брюшной полости начиная с 20 лет (ежегодно/через год)
о МРТ височной кости при снижении слуха/тиннитусе/вертиго
в) Дифференциальная диагностика синдрома Гиппеля-Линдау:
1. Гиперваскулярный метастаз:
• Обычно солидный характер, а не кистозный с солидным компонентом
• Некоторые опухоли (например, светлоклеточный почечноклеточный рак) гистологически могут напоминать ГМБЛ
2. Одиночная гемангиобластома:
• 25-40% ГМБЛ являются компонентом ФГЛ
• Отсутствие мутаций VHL, отягощения семейного анамнеза, других опухолей или кист
3. Пилоцитарная астроцитома:
• Обычно наблюдается в более молодом возрасте по сравнению с ФГЛ
• Отсутствие в солидной части опухоли участков потери сигнала за счет эффекта потока (что более характерно для ГМБЛ)
• Опухоль часто не имеет связи с пиальными или эпендимными поверхностями
4. Полушарная медуллобластома у подростков или молодых взрослых:
• Редкие; наблюдаются в периферическом отделе полушария мозжечка
• Может визуализироваться экстрапаренхимально
• Солидный характер, на Т2-ВИ интенсивность соответствует серому веществу
5. Множественные АВМ при сосудистом нервно-кожном синдроме:
• Болезнь Ослера-Вебера-Рандю, синдром Уайберна-Мэйсона и т.д.
• При ангиографии небольшие АВМ могут иметь сходство с ГМБЛ
г) Патология синдрома Гиппеля-Линдау:
1. Общие характеристики:
• Генетика:
о Аутосомно-доминантное наследование с высокой пенетрантностью, вариабельной экспрессией:
— 20% случаев обусловлено новой мутацией
о Герминативные мутации гена-супрессора опухолевого роста VHL:
— Локус Зр25—26
— Продукт гена: pVHL; инактивация pVHL приводит к гиперэкспрессии индуцируемых гипоксией мРНК, включая мРНК фактора роста эндотелия (VEGF)
— Участвует в регуляции клеточного цикла, ангиогенезе
— Особенности заболевания варьируют в зависимости от вида мутации VHL
— «Задняя» локализация ГМБЛ = результат развития опухоли во время эмбриогенеза:
Опухоли развиваются из эмбриональных мультипотентных клеток
2. Стадирование и классификация синдрома Гиппеля-Линдау:
• Капиллярная гемангиобластома I степень злокачественности по классификации ВОЗ (grade I)
3. Макроскопические и хирургические особенности:
• ГМБЛ определяется как красноватое гиперваскуляризированное узловое образование, хорошо отграниченное от окружающих структур:
о По меньшей мере 75% имеют частично кистозную структуру: жидкость имеет янтарный цвет
4. Микроскопия:
• Два компонента ГМБЛ:
о Богатая капиллярная сеть
о Крупные вакуолизированные стромальные клетки с прозрачной цитоплазмой
д) Клиническая картина синдрома Гиппеля-Линдау:
2. Демография:
• Возраст:
о Синдром Гиппеля-Линдау (ФГЛ) развивается у молодых взрослых: средний возраст манифестации:
— Ангиома сетчатки глаза: 25 лет
— ГМБЛ мозжечка, феохромоцитома: 30 лет
— Опухоль эндолимфатического мешка: 31 год
— Рак почки: 33 года
• Эпидемиология:
о 1:35000-50000
3. Течение и прогноз:
• Рак почки является непосредственной причиной смерти в 15-50%
• ГМБЛ → множественные периоды роста опухоли (обычно связано с увеличением размеров кистозного компонента) чередуются с периодами его приостановки
• В среднем, при ФГЛ новое поражение развивается через каждые два года
4. Лечение:
• Офтальмоскопия (ежегодно с младенческого возраста)
• Физикальное/неврологическое обследование ежегодно
• Хирургическая резекция симптоматической мозжечковой/спи-нальной гемангиобластомы
• Стереотаксическая радиохирургия обеспечивает контроль опухоли в 70-90% случаев
• Лазерное лечение ангиом сетчатки
д) Диагностическая памятка синдрома Гиппеля-Линдау:
1. Обратите внимание:
• Следуйте правилам скрининга НИЗ
• Ищите ОЭЛМ у пациентов с синдромом Гиппеля-Линдау (ФГЛ) и нарушениями равновесия, снижением слуха или заложенностью ушей
2. Советы по интерпретации изображений:
• Одиночные ГМБЛ в молодом возрасте могут свидетельствовать о ФГЛ
е) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 3.3.2019
Флюорография, рентген или КТ легких: чем отличаются и какой метод выбрать?
Лучевая диагностика
Лучевая диагностика объединяет различные методы получения изображения в диагностических целях на основе использования различных видов излучения: это флюорография, традиционное рентгенологическое исследование, компьютерная томография, ангиография. Методы рентгенодиагностики являются основой для диагностики травматических повреждений и заболеваний скелета, болезней легких, пищеварительного тракта.
Было определено, что разные ткани поглощают рентгеновские лучи с разной интенсивностью, поэтому на рентгеновской пленке (а сегодня – еще и на экране монитора приборов) получаются изображения с разной степенью окраски – от белого до черного. Чем плотнее ткань, тем она светлее на снимках. Таким образом, можно получить представление о структурах тела, костях, мягких тканях, определить объемные образования, полости и многие другие патологии.
Рентгенография
Рентгенография – метод рентгеновского исследования, при котором изображение исследуемого объекта получают на пленке или на специальных цифровых устройствах (цифровая рентгенография).
Она является самым доступным методом исследования.
Как работает флюорография легких
Сегодня флюорография применяется для того, чтобы получить двухмерный снимок грудной клетки, преимущественно оценивается состояние легких. В основном, применяется как скрининговый метод обследования – доступный в любой поликлинике и недорогой, быстрый в исполнении.
Что общего и чем отличаются рентген от флюорографии
Оба метода дают возможность получить только двухмерные снимки за счет рентгеновского излучения, используются для исследования грудной клетки и легочной ткани, их возможности зависят от имеющегося в клинике аппарата.
Чем старее аппаратура, тем больше доза облучения рентгена и флюорографии, хуже качество снимка. На старых аналоговых флюорографах можно получить снимки меньшего размера и качества, чем на рентгеновских. На новых цифровых аппаратах нет разницы между рентгеном и флюорографией при выявлении туберкулеза, пневмонии ни по облучению, ни по качеству снимка.
Есть и отличия в зоне обследования. Флюорографическое исследование позволяет оценить проблемы только в области грудной клетки (его выполняют на специальном аппарате), при рентгенографии исследуются различные части тела, используя стационарные и иногда даже мобильные аппараты.
Если оценивать – что лучше, рентген позволяет выполнить снимки в нестандартных проекциях, с захватом соседних областей. Поэтому, при подозрениях на серьезные патологии, бывает так, что пациента после флюорографии отправляют на рентген.
Как делают КТ легких
Компьютерная томография – это тоже рентгенологический метод исследования, в ходе которого выполняется серия послойных снимков тела в поперечном сечении. Компьютерная программа объединяет данные всех этих снимков в трехмерную модель, которая отображается на мониторе.
Сразу уточним, чем еще, кроме трехмерного снимка, отличается рентген от КТ. Такое исследование более детальное и информативное, чем плоский снимок, но и доза облучения больше. Чем новее оборудование, тем лучше программа обрабатывает данные, и для создания снимка требуется меньшая доза облучения. При выявлении некоторых патологий легких, сердца, других органов грудной клетки, стандартная рентгенография не покажет всех изменений. Так, например, при диагностике коронавируса, выбирая, какой метод использовать – рентген легких или КТ, врачи однозначно проводят томографию. Только она может показать типичные изменения, вызванные этим вирусом в легких. На стандартных снимках пневмонии может быть не видно.
Насколько опасен рентген?
Отвечая на вопросы о том, что вреднее, опаснее и информативнее, нужно исходить из предполагаемого диагноза и поставленных целей. В целом томография вреднее, она дает большую лучевую нагрузку, но при этом и её результаты дают максимум важной информации. Это избавляет от необходимости проводить дополнительные снимки в других проекциях, повторять процедуру.
Еще один важный момент – можно ли делать рентген после флюорографии или вместо нее. Если речь идет о диагностике туберкулеза, врачи допускают использование либо того, либо другого метода. Поэтому выполнить можно любое из исследований, их диагностические возможности в современных условиях примерно равны.
Как делают рентген или КТ легких детям
Важно уточнить особенности лучевых исследований в детском возрасте. Первый вопрос – с какого возраста проводится флюорография детям.
Согласно Приказу Минздрава РФ от 21.03.2017 N 124Н можно делать флюорографию детям старше 15 лет. Всем детям младше этого возраста, вне зависимости от показаний, данный вид диагностики не проводится. Если возникает необходимость в обследовании легких на предмет выявления туберкулезного поражения, проводится только рентгеновское обследование. Оно по показаниям допустимо у детей с рождения.
КТ можно делать детям с рождения, но для этого нужны четкие и обоснованные показания. Это такие патологии, которые нельзя подтвердить другим методом. Но важно подчеркнуть, что в возрасте до 6-7 лет, пока ребенку сложно длительное время лежать неподвижно, не плакать и не капризничать, томографию проводят под наркозом или медикаментозным сном.
Когда нужно и не нужно выполнять
Учитывая тот факт, что любые методы рентгеновского исследования – это лучевая нагрузка, для выполнения этих видов диагностики должны быть четкие обоснования и показания. Это справедливо как для взрослых, так и для детей.
Если это подозрение на пневмонию, туберкулезный процесс, абсцессы легкого, травмы грудной клетки, пороки развития, опухолевые процессы, требующие оперативного лечения – эти методы обоснованы и необходимы для постановки правильного диагноза и разработки наиболее оптимальной схемы лечения.
Нельзя проводить рентген и тем более томографию в профилактических целях, в тех случаях, когда диагноз можно определить без лучевых вмешательств.
Гипервентиляционный синдром и дисфункциональное дыхание
Клинические особенности, диагностические критерии гипервентиляционного синдрома (ГВС) и дисфункционального дыхания (ДД) недостаточно знакомы широкому кругу врачей [1, 2, 3]. К одной из исторических вех, связанной с понятиями о функциональных нарушениях
Клинические особенности, диагностические критерии гипервентиляционного синдрома (ГВС) и дисфункционального дыхания (ДД) недостаточно знакомы широкому кругу врачей [1, 2, 3]. К одной из исторических вех, связанной с понятиями о функциональных нарушениях дыхания, относят 1871 год, когда Да Коста (Da Costa Jacob, 1833–1900), американский врач, принимавший участие в Гражданской войне США, применил термин «гипервентиляционый синдром» (ГВС) у пациентов с так называемым «солдатским сердцем». С тех пор для характеристики дыхательных расстройств предлагались различные альтернативные определения: «дыхательный невроз», «нейрореспираторная дистония», «респираторный синдром», «респираторная дискинезия», «идиопатическая гипервентиляция», «нейрореспираторный синдром», «неустойчивое дыхание» и др. Однако указанные термины не получили широкого признания. Они являются достаточно общими и не отражают особенностей нарушений дыхания у конкретного больного [4]. Перечисленные определения нередко связывают с понятием «непонятная одышка» (unexplained dyspnea).
ГВС встречается в 6–11% от числа пациентов общей практики. Соотношение мужчин и женщин составляет 1:4, 1:5; чаще наблюдается в 30–40 лет, но возможно развитие в других возрастных группах, включая детей и пожилых. L. Lum (1987) подчеркивал, что «каждый врач в течение недели может встретить хотя бы одного больного с ГВС». Врачи различных специальностей — невропатологи, кардиологи, пульмонологи, психиатры — могут наблюдать у своих пациентов явления гипервентиляции. Острое течение ГВС встречается значительно реже, чем хроническое, и составляет лишь 1–2% от общего числа больных [2, 6, 7].
Причины развития ГВС довольно многочисленны. Это неврологические и психические расстройства, вегетативные нарушения, болезни органов дыхания, некоторые заболевания сердечно-сосудистой системы, органов пищеварения, экзогенные и эндогенные интоксикации, лекарственные средства (салицилаты, метилксантины, β-агонисты, прогестерон) и др. Считается, что в 5% случаев ГВС имеет только органическую природу, в 60% случаев — только психогенную, в остальных — комбинации этих причин [6].
Важной особенностью развития ГВС является то обстоятельство, что если причины, являющиеся триггерными, устраняются, то гипервентиляция, которая уже не соответствует требованиям конкретной ситуации, сохраняется, сохраняется и гипокапния. Происходит стабилизация гипокапнических нарушений газообмена и формируется «порочный круг» ГВС, который начинает циркулировать автономно, и симптомы могут персистировать достаточно долго — феномен «махового колеса». Эти изменения реакции дыхания указывают на уязвимую систему контроля дыхания, которая не способна поддержать нормальное парциальное давление углекислого газа в крови (РСО2) и кислотно-щелочной гомеостаз [8, 9, 10, 11].
В основе развития клинических проявлений ГВС лежат гипокапнические нарушения газообмена [2, 3, 10]. Среди множества клинических проявлений ГВС одышка является ведущей жалобой и встречается практически в 100% случаев. Одышка может быть единственным клиническим проявлением, но чаще сочетается с другими симптомами.
Основные клинические проявления ГВС
Респираторные: одышка, вздохи, зевота, сухой кашель.
Общие: снижение трудоспособности, слабость, утомляемость, субфебрилитет.
Кардиальные: кардиалгия, экстрасистолия, тахикардия.
Психоэмоциональные: тревога, беспокойство, бессонница.
Гастроэнтерологические: дисфагия, боли в эпигастрии, сухость во рту, аэрофагия, запоры.
Неврологические: головокружение, обмороки, парестезии, тетания (редко).
Мышечные: мышечная боль, тремор.
Диагностика ГВС в первую очередь опирается на знание врачей самых различных специальностей об особенностях клинической картины ГВС. ГВС должен устанавливаться только после проведения дифференциальной диагностики с другими заболеваниями, протекающими с синдромом одышки. Полиморфизм клинических проявлений ГВС вызывает диагностические проблемы. Назначаются многочисленные обследования, дорогостоящие, ненужные, а иногда и опасные для больного. L. Lum (1987), обсуждая диагностические проблемы, называет среди врачебных ошибок бесполезные абдоминальные операции, операции на позвоночнике и других органах, инвазивные исследования, проводимые не без риска, и, что еще хуже, такие диагнозы, как эпилепсия и инфаркт миокарда. Взаимосвязи гипокапнии и ассоциированных с ней симптомов являются чрезвычайно сложными. Многие врачи при регистрации у больных низких значений РСО2 автоматически устанавливают диагноз ГВС, что является неправильным. Известно, что явления гипокапнии могут быть у больных рестриктивными легочными процессами, при лихорадочных состояниях, сердечной патологии, однако при этом «классических» гипокапнических жалоб может и не быть. И наоборот, так называемые гипокапнические жалобы, например тревога, одышка, парестезии и др., встречаются у пациентов с нормокапнией.
В практической медицине больной с ГВС — это пациент, предъявляющий жалобы на одышку, которая не соответствует данным объективного осмотра, показателям клинико-инструментальных исследований дыхания, с диспропорциональной, непонятной одышкой, субъективное восприятие которой является довольно тягостным. К сожалению, при отсутствии достоверных объяснений одышки больные обычно направляются для консультаций в различные лечебные учреждения. В конечном итоге они и формируют основной контингент альтернативной медицины, различных псевдоспециалистов «по тренировке правильного дыхания».
Исследование функции внешнего дыхания, имеющее важное значение в дифференциальной диагностике одышки, не помогает в верификации функциональных нарушений дыхания. Основным подтверждением ГВС служит выявление гипокапнических нарушений газообмена. Снижение РСО2 — прямое свидетельство альвеолярной гипервентиляции. Однако исходная гипокапния у больных с ГВС встречается не так часто. Поэтому в тех случаях, когда у пациента с предположительным ГВС в условиях покоя определяются нормальные значения углекислоты, рекомендуется определение изменений уровня СО2 при различных провокационных тестах. К «золотому стандарту» диагностики ГВС относят пробу с произвольной гипервентиляцией.
Департаментом пульмонологии университета г. Наймиген (Голландия) разработан Наймигенский опросник (Nijmegen questionnaire) для выявления физиологических показателей дизрегуляции вентиляции, сопоставимых с ГВС (табл.). Анкета содержит 16 пунктов, которые оцениваются по 5-балльной шкале (0 — никогда, 4 — очень часто). Минимальные и максимальные достижимые числа — 0 и 64 соответственно.
Данный опросник нашел свое применение прежде всего для скрининг-диагностики ГВС. Существует положение, согласно которому использование данного опросника позволяет корректно предсказывать ГВС в 90% от всех случаев [2, 12].
В последние годы в клиническую практику начинает внедряться понятие «дисфункциональное дыхание» (ДД). Приоритет внедрения термина принадлежит Ван Диксхорну (J. van Dixhoorn), который привел его в работе Hyperventilation and dysfunctional breathing (1997). Основанием для этого явилось понимание, что при функциональных нарушениях дыхания возможны различные изменения паттерна дыхания и значений РCO2, а не только гипокапнические расстройства, характерные для ГВС. ДД может проявляться также быстрым, аритмичным, поверхностным дыханием, частыми вздохами, преобладанием грудного типа дыхания.
Одной из сложных и дискуссионных проблем в пульмонологии является понимание взаимоотношений ГВС, ДД и бронхиальной астмы (БА) [15–18]. С. И. Овчаренко и др. (2002) у 22 из 80 больных БА выявили нарушения дыхания, соответствующие критериям ГВС. Сведений относительно встречаемости дисфункциональных нарушений дыхания при астме немного. Установлено, что среди лиц с диагнозом БА и по крайней мере с одним предписанием антиастматического препарата 29% имеют клинические признаки ДД [19]. Указывается, что ДД может усиливать симптомы БА и приводить к избыточному назначению лекарств.
Достаточно сложным является понимание механизмов развития дисфункциональных расстройств дыхания при БА; существует ряд предположений. К достаточно обоснованным факторам развития гипервентиляции относят тревожные расстройства. Использование больными бронходилататоров (β-2-агонисты, теофиллин), которые обладают эффектами стимуляции дыхания, также относят к факторам развития гипервентиляции. Обсуждается роль изменений перцепции одышки при БА. Анализ существующих проблем взаимосвязи ДД и БА провел M. Morgan (2002), представив следующие ключевые положения:
В зависимости от установления особенностей ДД должна осуществляться и программа лечения больных. При выявлении ГВС релаксирующие методы дыхательной гимнастики проводятся под руководством опытных инструкторов, назначаются β-адреноблокаторы, бензодиазепины [5, 22, 23]. При явлениях гиповентиляции — массаж дыхательных мышц, использование дыхательных тренажеров. Выявление ГВС при БА указывает на необходимость применения методов коррекции функциональных нарушений дыхания. Релаксирующие дыхательные упражнения за счет неспецифических механизмов дыхательного тренинга улучшают качество жизни у этих больных.
По вопросам литературы обращайтесь в редакцию.
В. Н. Абросимов, доктор медицинских наук, профессор
Рязанский ГМУ им. акад. И. П. Павлова, Рязань
Показания к проведению флюорографии
Современные способы диагностики ежегодно позволяют сохранить миллионы жизней. Рассмотрим подробнее один из востребованных методов обследования – флюорографию.
Что такое флюорография?
Флюорография лёгких (ФГЛ) – это широко распространённая методика исследования органов грудной клетки. В первую очередь метод применяется для выявления туберкулёза и онкологических заболеваний лёгочной ткани, а также для диагностики патологий в костном скелете, диафрагме, сердце и крупных сосудах.
Одним из существенных преимуществ этого метода диагностики является его невысокая стоимость в сравнении с УЗИ и МРТ.
Разновидности современной флюорографии:
Ещё одним весомым достоинством ФГЛ можно назвать массовость – проведение исследования занимает несколько минут, в течение дня обследование могут пройти тысячи человек.
Выбрать клинику, где пройти флюорографию в Москве, можно при помощи удобного поиска по районам столицы на сайте Fluorografiya24.ru.
Отличия флюорографии от рентгена
Флюорография – это разновидность рентгенологического исследования, которая отличается от классического рентген-метода дозой облучения и разрешением снимков. Во время флюорографии применяется более низкая лучевая нагрузка, чем при проведении рентген-обследования (приблизительно в 1,5 раза), однако это влияет на разрешение снимка – качества хватает только для того, чтобы предположить наличие патологии.
Лучевая нагрузка от цифровых аппаратов ФГЛ меньше, чем от плёночных в 3-5 раз.
Если по результатам флюорографии выявлено отклонение от нормы – необходимо провести дополнительные исследования, в том числе с применением рентгенологических установок.
Показания
ФГЛ проводится с целью обнаружения на ранних стадиях бронхолёгочных заболеваний. Назначают флюорографию в следующих случаях:
Кроме того, флюорография назначается людям, проживающим с беременными женщинами и новорождёнными детьми.
Противопоказания
ФГЛ относится к быстрым и безболезненным методикам, не требующим особенной подготовки. Однако существуют категории людей, которым не назначают ФГЛ:
Стоит отметить, что в отдельных случаях по особым показаниям флюорография проводится в период беременности. Исследование выполняется под контролем врача. При сроке вынашивания ранее 25 недель женщина надевает специальный фартук, закрывающий нижнюю часть тела. Также при необходимости ФГЛ назначается подросткам в возрасте 16-18 лет.
Подготовка к обследованию
Перед процедурой ФГЛ не требуется специальной подготовки. Единственное условие – отказ от курения за несколько часов до проведения флюорографии.
Перед обследованием оголяется верхняя часть туловища, снимаются цепочки и другие украшения. Пациенту необходимо сделать глубокий вдох, принять определённое положение и не двигаться – процедура занимает не более 1 минуты.
Как часто можно делать флюорографию?
В профилактических целях флюорографию рекомендуется выполнять раз в два года. Один раз в год исследование необходимо выполнять некоторым гражданам Российской Федерации, в том числе:
Некоторые лица обязаны проходить флюорографическое исследование два раза в год:
Зачастую симптомы серьёзных заболеваний не проявляются внешне. Своевременное обнаружение проблем со здоровьем позволит вовремя начать лечение и сохранить здоровье.