Фебрилитет что это такое
Длительный субфебрилитет
Актуальность длительного субфебрилитета
В последнее время наблюдается увеличение частоты длительного субфебрилитета как среди взрослого, так и среди детского населения.
Имеется ряд классификаций длительного субфебрилитета. Согласно одной из них, созданной по этиологическому принципу, выделяют субфебрилитет при заболеваниях внутренних органов и субфебрилитет при патологии нервной системы. Среди болезней внутренних органов, протекающих с длительным субфебрилитетом, выделяют различные болезни воспалительной (инфекционные болезни, диффузные заболевания соединительной ткани, некоторые аллергические заболевания и др.) и невоспалительной (эндокринные болезни, болезни кровеносной системы, опухоли, лекарственная аллергия и др.) природы.
Субфебрилитет при патологии нервной системы могут вызывать органические заболевания, он наблюдается при неврозах и психозах.
Выделяют субфебрилитет неясного происхождения.
Классификация длительного субфебрилитета
Заболевания, сопровождающиеся субфебрилитетом, сгруппировали следующим образом.
Заболевания, не сопровождающиеся воспалительным сдвигом в крови (повышение СОЭ С-реактивного белка):
Заболевания, сопровождающиеся воспалительными изменениями:
Инфекционно-воспалительный субфебрилитет:
1. малосимптомные очаги хронической неспецифической инфекции:
2. трудно выявляемые формы туберкулеза:
3. трудно выявляемые формы более специфических инфекций:
Субфебрилитет иммуновоспалительной природы (обычно речь идет о временно манифестирующих лишь субфебрилитетом заболеваниях с четким иммунным компонентом патогенеза):
Субфебрилитет при лимфопролиферативных заболеваниях:
Длительный субфебрилитет неинфекционный
Диагностическими критериями неинфекционного происхождения, имеющими самостоятельное значение, являются:
Схему этиологии и патогенеза длительного субфебрилитета, имеющего самостоятельное значение, можно представить следующим образом. Чаще всего вирусно-бактериальная инфекция является начальным фактором, приводящим к нарушению теплообмена, связанному с задержкой тепла в организме при нормальной теплопродукции. В дальнейшем первоначальная причина исчезает, но нарушение теплообмена остается. Повышенный сдвиг регулирования теплообмена в гипоталамусе сохраняется, по-видимому, у лиц с измененной реактивностью теплорегулирующих центров. Функциональные нарушения в гипоталамической области через гормональные и метаболические изменения приводят к снижению неспецифических факторов защиты, а это одна из причин подверженности больных длительным субфебрилитетом частым респираторным заболеваниям. В результате у больных как бы образуется замкнутый круг в отношении длительного нарушения теплообмена. Терапия позволяет разорвать этот круг и нормализировать температуру тела.
Высшим центром регуляции вегетативных функций организма, местом взаимодействия нервной и эндокринной систем является гипоталамус.
Его нервные центры регулируют обмен веществ, обеспечивая гомеостаз и терморегуляцию. Клинические проявления, связанные с нарушением гипоталамуса, многообразны. Одним из проявлений может быть достаточно стойкий и длительный субфебрилитет. При подозрении на диэнцефальную природу длительного субфебрилитета желательна консультация невропатолога, возможно, и эндокринолога, принимая во внимание тесную связь гипоталамуса с эндокринной системой.
Длительный субфебрилитет инфекционный
Если субфебрилитет сопровождается воспалительным сдвигом в крови, то необходим целенаправленный поиск заболеваний, обусловливающих повышение температуры, а также лабораторно-инструментальные исследования с привлечением специалистов (кардиологов, эндокринологов, урологов и др.).
Для выявления этих заболеваний проводится исследование крови методом ИФА ( выявление иммуноглобулином М, G), ПЦР с выявлением РНК вирусов.
Особое внимание даже при минимально отягощенном анамнезе следует уделить исключению туберкулеза в связи с тем, что в последние годы во всем мире, резко возросла заболеваемость туберкулезом и устойчивость микобактерий к противотуберкулезным препаратам. Течение заболевания может быть малосимптомным, со слабо выраженными явлениями интоксикации в виде субфебрильной температуры, пониженной работоспособности, потливости, снижения аппетита.
Чаще всего туберкулезом поражаются легкие. Сначала, как правило, кашель бывает сухой или с выделением небольшого количества мокроты. Такое состояние обычно расценивается как банальное простудное заболевание. Конечно, у некоторых больных туберкулез с самого начала может протекать в подострой и острой форме.
Основными методами обнаружения туберкулеза легких являются исследование мокроты на микобактерии туберкулеза и рентгенологическое обследование больных (прицельная рентгенография легких в двух проекциях с особым вниманием на состояние бронхопульмональных лимфатических узлов, наличие кальцинатов в легких, плевральных спаек, что весьма подозрительно на связь субфебрилитета с туберкулезом).
Желудочно — кишечный тракт поражается туберкулезом редко, чаще страдает кишечник, реже — желудок и крайне редко — пищевод. Заболевание может протекать под маской лихорадки неясного генеза, неспецифического язвенного колита, болезни Крона, злокачественной опухоли, синдрома нарушенного всасывания.
Выявляемые при обзорной рентгенографии брюшной полости и УЗИ обызвествленные мезентериальные лимфатические узлы, кальцинаты, даже милиарные, в печени или селезенке также могут свидетельствовать о связи субфебрилитета с туберкулезом. Не следует забывать и о возможном поражении почек и костей.
Длительный субфебрилитет при лимфопролиферативных заболеваниях
Субфебрилитет как паранеопластическая реакция может быть единственным клиническим проявлением скрыто протекающего злокачественного новообразования.
У лиц молодого и среднего возраста следует исключить абдоминальную форму лимфогранулематоза (динамическое клиническое наблюдение, «нижняя» лимфангиография, инструментальное исследование селезенки), хотя для этих больных более характерна изнуряющая высокая лихорадка, чем субфебрилитет.
Иммуновоспалительный субфебрилитет
Длительным субфебрилитетом и воспалительным сдвигом в крови проявляются эндокардит и заболевания иммуновоспалительной природы (васкулиты, ревматоидный артрит, хронические заболевания печени и др.).
Лечение длительного субфебрилитета
Основной принцип лечения длительного субфебрилитета, имеющего самостоятельное значение, заключается в устранении функциональных расстройств ЦНС в виде нарушения теплообмена. Такие методы лечения, как психотерапия (гипнотерапия, аутогенная тренировка), иглорефлексотерапия, препараты брома, оказывают положительное влияние на этих больных.
При выявлении у больных с длительным субфебрилитетом латентных воспалительных очагов хронической инфекции проводится противовоспалительная терапия.
Односторонний подход к лечению только латентного очага или только нарушения теплообмена в большинстве случаев не дает желаемого эффекта. Дополнительно следует проводить лечение астении, вызываемой длительным нарушением теплообмена. При эмоционально-личностных расстройствах включают психотропные средства и методы психологической коррекции.
Комфортные температурные условия помогают нормализации температуры у больных с длительным субфебрилитетом. Холодовой и тепловой дискомфорт не способствует этому, что подтверждается и сезонными проявлениями длительного субфебрилитета — в летние месяцы температура тела у них нормализуется.
Зона теплового комфорта у больных длительным субфебрилитетом находится в пределах 22-23 °С, зона умеренного напряжения терморегуляции — при 21 и 24 °С.
Лечить больных с длительным субфебрилитетом, имеющим самостоятельное значение, следует обязательно, так как тактика «нейтрального» отношения при наблюдении за этими пациентами неверна. Помимо субъективных страданий (головная боль, повышенная слабость, утомляемость и др.), изменение температурного гомеостазиса сопровождается нарушением в гипофизно-надпочечниковой системе, некоторых неспецифических факторов защиты и др., эти больные часто болеют острыми респираторными заболеваниями.
Длительные фебрильные лихорадки у детей
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Актуальность В дебюте многих заболеваний у детей, и, в частности, инфекционных, часто отмечается такой важный клинический симптом, как повышенная температура тела. Не каждое повышение температуры является лихорадкой. При лихорадке в результате компенсаторной реакции организма на различные патогенные раздражители происходит повышение естественной реактивности организма [1,2,8]. Лихорадку принято оценивать по степени повышения температуры тела, длительности лихорадочного периода и характеру температурной кривой. По степени повышения температуры выделяют следующие виды лихорадок: субфебрильная – 37,2–38,0°С, низкая фебрильная – 38,1–39,0°С, высокая фебрильная – 39,1–40,1°С и чрезмерная (гиперпиретическая) – свыше 40,1°С. По продолжительности лихорадка может быть от нескольких часов до нескольких суток – эфемерная, до 15 дней – острая, до 45 дней – подострая (затяжная) и более 45 дней – хроническая. По характеру температурной кривой выделяют постоянную лихорадку (febris continua) – с повышением температуры тела, при ее суточных колебаниях не более 1°С; послабляющую лихорадку (febris remittens) – с повышением температуры тела, при котором ее суточные колебания превышают 1°С, температура при этом может опускаться ниже 38°С, но не достигает нормальных цифр; перемежающуюся лихорадку (febris intermittens) – с чередованием высоких подъемов температуры и ее снижением до нормы в утренние часы; истощающую лихорадку (febris hectica) – с подъемом температуры тела до высоких цифр с очень быстрым ее снижением, может быть несколько эпизодов подъема температуры и ее падения в течение суток; извращенную лихорадку (febris inverse) – с извращением суточного температурного ритма с более высокими подъемами температуры в утренние часы; возвратную лихорадку (febris recurrens) – с чередованием высоколихорадочных и безлихорадочных периодов длительностью до нескольких дней и неправильную лихорадку (febris atypical) – с отсутствием каких–либо закономерностей. В работе R.G. Petersdorf (1961 г.) лихорадка неясного происхождения (ЛНП) определена как температура тела выше 38,3°С, сохраняющаяся в течение более 3 недель с диагнозом, остающимся неясным после пребывания в стационаре одну неделю. Многие авторы подчеркивают, что ЛНП чаще обусловлена распространенными заболеваниями, протекающими атипично, чем редкими экзотическими заболеваниями [3,5,6]. Малаховский В.Б с соавт. (1998) выделяют ключевые параметры ЛНП – пирогенность, моносимптомность и безрецидивность. К лихорадке неясного происхождения не следует относить случаи неясных субфебрилитетов, которые требуют иного диагностического подхода. Причиной длительной лихорадки у детей чаще всего бывают 3 категории заболеваний: инфекционные заболевания, болезни соединительной ткани, новообразования [4,6,7]. По мере увеличения длительности лихорадки уменьшаются шансы на выявление инфекционных заболеваний.
В дебюте многих заболеваний у детей, и, в частности, инфекционных, часто отмечается такой важный клинический симптом, как повышенная температура тела. Не каждое повышение температуры является лихорадкой. При лихорадке в результате компенсаторной реакции организма на различные патогенные раздражители происходит повышение естественной реактивности организма [1,2,8]. Лихорадку принято оценивать по степени повышения температуры тела, длительности лихорадочного периода и характеру температурной кривой. По степени повышения температуры выделяют следующие виды лихорадок: субфебрильная – 37,2–38,0°С, низкая фебрильная – 38,1–39,0°С, высокая фебрильная – 39,1–40,1°С и чрезмерная (гиперпиретическая) – свыше 40,1°С. По продолжительности лихорадка может быть от нескольких часов до нескольких суток – эфемерная, до 15 дней – острая, до 45 дней – подострая (затяжная) и более 45 дней – хроническая. По характеру температурной кривой выделяют постоянную лихорадку (febris continua) – с повышением температуры тела, при ее суточных колебаниях не более 1°С; послабляющую лихорадку (febris remittens) – с повышением температуры тела, при котором ее суточные колебания превышают 1°С, температура при этом может опускаться ниже 38°С, но не достигает нормальных цифр; перемежающуюся лихорадку (febris intermittens) – с чередованием высоких подъемов температуры и ее снижением до нормы в утренние часы; истощающую лихорадку (febris hectica) – с подъемом температуры тела до высоких цифр с очень быстрым ее снижением, может быть несколько эпизодов подъема температуры и ее падения в течение суток; извращенную лихорадку (febris inverse) – с извращением суточного температурного ритма с более высокими подъемами температуры в утренние часы; возвратную лихорадку (febris recurrens) – с чередованием высоколихорадочных и безлихорадочных периодов длительностью до нескольких дней и неправильную лихорадку (febris atypical) – с отсутствием каких–либо закономерностей. В работе R.G. Petersdorf (1961 г.) лихорадка неясного происхождения (ЛНП) определена как температура тела выше 38,3°С, сохраняющаяся в течение более 3 недель с диагнозом, остающимся неясным после пребывания в стационаре одну неделю. Многие авторы подчеркивают, что ЛНП чаще обусловлена распространенными заболеваниями, протекающими атипично, чем редкими экзотическими заболеваниями [3,5,6]. Малаховский В.Б с соавт. (1998) выделяют ключевые параметры ЛНП – пирогенность, моносимптомность и безрецидивность. К лихорадке неясного происхождения не следует относить случаи неясных субфебрилитетов, которые требуют иного диагностического подхода. Причиной длительной лихорадки у детей чаще всего бывают 3 категории заболеваний: инфекционные заболевания, болезни соединительной ткани, новообразования [4,6,7]. По мере увеличения длительности лихорадки уменьшаются шансы на выявление инфекционных заболеваний.
Цель работы – изучить этиологическую структуру, особенности клинического течения длительных фебрильных лихорадок у детей.
Материалы и методы исследования
Под наблюдением находилось 48 пациентов в возрасте от 8 месяцев до 16 лет, госпитализированных в ОДКБ № 2 г. Воронежа в 2004–2008 годах с диагнозом при направлении – лихорадка неясного происхождения.
Используя рекомендации М.И. Лоурина, руководствуясь приказами МЗ РФ, мы разработали алгоритм диагностики ЛНП у детей, который применяли при обследовании больных с целью верификации диагноза. Сбор анамнеза и тщательное физикальное обследование больного, включающее обязательный осмотр специалистов – невропатолога, отоларинголога, окулиста, по показаниям – хирурга, кардиолога, онкогематолога, являются важными составляющими объективного осмотра. Однако у детей с ЛНП обычно не выявляются характерные специфические симптомы заболевания, поэтому основное значение приобретают лабораторно–инструментальные методы исследования, которые проводятся в три этапа.
1 этап: общий анализ крови с подсчетом ретикулоцитов, тромбоцитов, СОЭ; общий анализ мочи; туберкулиновая кожная проба; рентгенография органов грудной клетки; ЭКГ, биохимическое исследование крови 1 раз в неделю; бактериологические посевы кала, мочи на патогенную флору; посевы крови на стерильность трехкратно на высоте температуры, посев крови на гемокультуру; проведение серологических реакций на выявление титров сывороточных антител против сальмонеллеза, брюшного тифа и паратифа; исследование мазка крови на наличие плазмодий малярии.
2 этап: дополнительные тесты, если диагноз не установлен – общий анализ крови и общий анализ мочи в динамике (каждые 5–7 дней, даже при ранее нормальных показателях); повторные бактериологические посевы крови, включающие специальные среды для выявления как аэробных, так и анаэробных возбудителей; исследование в серологических реакциях титров сывороточных антител против возбудителей инфекционных заболеваний (брюшной тиф повторно, бруцеллез, туляремия, иерсиниозы, лептоспироз, орнитоз, сыпной тиф, болезнь Брилла, лихорадка КУ, токсоплазмоз, вирусы респираторной группы, энтеровирусы; ВИЧ, вирус Эпштейн–Барра (ВЭБ), цитомегаловирус (ЦМВ)); ПЦР ДНК ВЭБ и ЦМВ; маркеры парентеральных гепатитов В, С, D; определение антинуклеарных антител, ревматоидного фактора, LE–клеток; ультразвуковое исследование органов брюшной полости; исследование глазного дна; проведение люмбальной пункции.
3 этап: рентгенологическое (рентгенография, компьютерная томография, ядерно–магнитный резонанс) исследование костей, параназальных синусов, желудочно–кишечного тракта, внутривенная урография; электроэнцефалография; эхокардиография; стернальная пункция.
Первый этап лабораторных исследований проводили сразу же, как только был поставлен рабочий диагноз ЛНП. Если после этого диагноз не был установлен, то назначались тесты 2 этапа. Инструментальные методы исследования, объединенные в 3–ю группу, делались в последнюю очередь ввиду их малой информативности при обследовании больных без специфических симптомов и инвазивности (в том числе и лучевой нагрузки).
Полученные результаты
Продолжительные (более трех недель) фебрильные состояния, отвечающие критериям ЛНП, выделены нами у 36 детей (75%). У 25% имели место непродолжительные субфебрильные лихорадки, и из дальнейшей разработки эти дети были исключены.
При анализе историй болезни 36 пациентов установлено, что ЛНП регистрировались с одинаковой частотой у мальчиков и девочек (41 и 59% соответственно). 16 детей (46%) были в возрасте до 3 лет, от 3 до 6 лет – 6 детей (15%) и от 6 до 12 лет – 14 (39%). На догоспитальном этапе 20 из 36 детей получили по 2 курса антибиотикотерапии, 16 больных – по 1 курсу при продолжительности каждого от 5 до 7 дней. Использовались преимущественно аминопенициллины, аминогликозиды и их комбинации.
Изучение преморбидного фона у детей с длительными лихорадками показало, что у 6 пациентов отмечалась железодефицитная анемия, у 3 – врожденная патология почек, в единичных случаях встречались тимомегалия, дисбиоз кишечника, аллергодерматит.
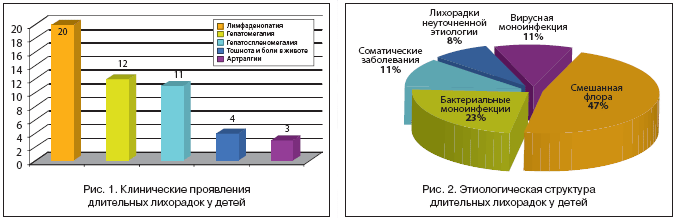
У всех 36 пациентов лихорадка развивалась остро с общеинфекционными проявлениями (слабость, головная боль, снижение аппетита), сочетаясь у 20 (55%) – с микролимфаденопатией, у 4 детей (11%) с минимальными желудочно–кишечными расстройствами (тошнота, непостоянная боль в животе), у 3 (9%)– с артралгическим синдромом (рис. 1). При этом у всех пациентов отсутствовала определенная локальная симптоматика.
Средняя продолжительность лихорадки составила 30,2±4,2 дней, средний уровень температуры 39,2±0,4°С; у 67% пациентов регистрировалась лихорадка интермиттирующего типа, у 22% – возвратного типа, у 5% – ремитирующая и у 6% (по 3% соответственно) – извращенная и неправильного типа. У большинства детей самочувствие при повышении температуры страдало мало. Островоспалительные изменения крови, в частности, увеличение СОЭ и наличие С–реактивного белка, выявлялись у 77% пациентов, при этом у половины эти изменения обнаруживались на 3–4–й неделе заболевания только в ходе 2 этапа обследования согласно алгоритму диагностики ЛНП. Осмотры узких специалистов ни в одном случае не выявили специфических изменений. При оценке данных УЗИ в стационаре незначительное увеличение печени обнаружено у 12 (33%) больных, у 11 (30%) – увеличение печени сочеталось с небольшим увеличением размеров селезенки.
В результате проведенного комплексного клинико–лабораторно–инструментального исследования соответственно предложенному алгоритму диагноз уточнен у 33 (91%) больных (рис. 2). Наиболее часто имела место инфекция мочевыводящих путей, протекавшая в сочетании с вирусными инфекциями: аденовирусной – 8 детей, первичной Эпштейна–Барра вирусной инфекцией – 5 больных, реактивацией ЭБВ инфекции – 4 больных. Клиническая картина смешанных вирусно–бактериальных заболеваний была атипичной, с минимально выраженными респираторными нарушениями (заложенность носа), микролимфаденопатией и отсутствием дизурических явлений, изменения в моче выявлялись только при многократных прицельных исследованиях, что затрудняло своевременную постановку диагноза. Изолированное поражение мочевыводящих путей отмечалось только у одного ребенка, диагноз был уточнен при дополнительном лабораторном и инструментальном исследованиях.
Реже диагностировались бактериальные моноинфекции: кишечный иерсиниоз – 5 пациентов, сальмонеллез группы В септическая форма – 1 пациент. Особенностью этих заболеваний являлось отсутствие диарейного и абдоминального синдромов на фоне длительной (более 3 недель) лихорадки, незначительной гепатоспленомегалии. У 3 детей с кишечным иерсиниозом отмечался артралгический синдром. При иерсиниозе специфические антитела в сыворотке крови появлялись поздно – на 4–й неделе заболевания. У 1 ребенка этиологию инфекции уточнить не удалось, но характер изменений периферической крови, повышение С–реактивного белка в биохимическом анализе крови, положительная клиническая и лабораторная динамика на антибактериальной терапии соответствовали бактериальному воспалительному процессу.
Вирусная моноинфекция в виде первичной ЭБВ выявлялась у 4 больных, у всех детей определялась незначительная гепатомегалия при отсутствии лимфаденопатии и атипичных мононуклеаров в крови.
В единичных случаях диагностированы соматические заболевания: острый лейкоз, ревмокардит, опухоль забрюшинного пространства и ВСД, термоневроз.
Несмотря на тщательное обследование у 3 пациентов верифицировать диагноз не удалось. Температура нормализовалась у них спонтанно на 28–30–й день болезни. Дети были выписаны домой с диагнозом «лихорадка невыясненной причины» под динамическое наблюдение участкового врача. По данным катамнеза, проведенного в течение 6 месяцев после выписки из стационара, рецидивов лихорадки у всех 3 детей в дальнейшем не было.
Жаропонижающие препараты (парацетамол, ибупрофен) получали 95% пациентов с температурой выше 38,6°–39°С. При хорошей переносимости лихорадки и температуре ниже 38,5°С жаропонижающие средства не назначались. В некоторых случаях использование нестероидных противовоспалительных препаратов (НПВП) помогало отдифференцировать инфекционную лихорадку от иммуноопосредованного фебриллитета. Парацетамол и ибупрофен (Нурофен для детей) применялись у детей в разовых дозах: парацетамол – 10–15 мг/кг, ибупрофен – 5–10 мг/кг. Предпочтение отдавалось препарату Нурофен для детей (Reckitt Benckiser Healthcare, Великобритания) в форме суспензии с приятным апельсиновым или клубничным вкусом, содержащей ибупрофен (100 мг/мл), без добавления сахара, алкоголя и искусственных красителей. По сравнению с парацетамолом препарат обладает не только выраженным жаропонижающим эффектом, сохраняющимся более продолжительное время – 8 часов, но, кроме того, противовоспалительным и обезболивающим действием.
Таким образом, в результате комплексного клинико–лабораторно–инструментального обследования в условиях стационара с применением алгоритма диагностики причины длительных фебрильных лихорадок у детей удалось уточнить в 91% случаев, при этом чаще имели место инфекционные заболевания. Среди инфекционных заболеваний в 47% случаев встречались смешанные вирусно–бактериальные инфекции, клиника которых была атипична и моносимптомна; нередко инфекции протекали на неблагоприятном преморбидном фоне, что затрудняло своевременную диагностику заболеваний.
Литература
1. Ветров В.П., Длин В.В. и др. Рациональное применение антипиретиков у детей: пособие для врачей / В.П. Ветров, Пособие для врачей. – М., 2002. – 23 с.
2. Геппе Н.А. Представления о механизмах лихорадки у детей и принципах жаропонижающей терапии / Н.А. Геппе, О.В. Зайцева // РМЖ. – 2003. – Т.11, №1 (173). – С. 31–37.
3. Дворецкий Л. И.. Лихорадки неясного генеза в клинике внутренних болезней: рекомендации для врачей. – М.:1997. – 44 с.
4. Илунина Л.М.. Лихорадочные состояния у детей: методические рекомендации / Л.М. Илунина, С.П. Кокорева, А.В. Макарова.– Воронеж: ВГМА, 2008. – 32 с.
5. Коровина Н.А.. Лихорадка у детей. Рациональный выбор жаропонижающих лекарственных средств: руководство для врачей / Н.А. Коровина, А.Л. Заплатников, И.Н. Захарова. – М.: Медицина, 2000. – 68 с.
6. Лоурин М.И.. Лихорадка у детей. – М.: Медицина,1985. – 256 с.
7. Малаховский В.Б. Подходы к диагностике лихорадки неясного происхождения у детей / В.Б. Малаховский // Педиатрия.– 1998. – №5. С. 61–63.
8. Таточенко В.К.. Рациональное применение жаропонижающих препаратов у детей // РМЖ. – 2000. т.8. – №3–4. С. 40–42.