Что значит пузырный занос
Пузырный занос
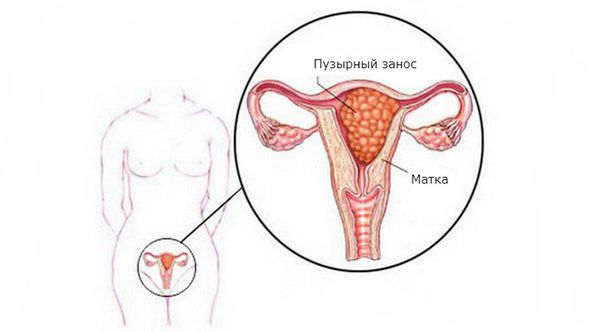
Пузырный занос (ПЗ) – это смертельное для плода заболевание, касающееся патологического развития плодного яйца и связанное с преобразованием хориона в цисты (защитные оболочки, образующиеся из-за неблагоприятных условий в определенные жизненные циклы, в виде пузырьков, содержащих жидкость) и разрастанием эпителия ворсин наружной зародышевой оболочки.
Данное патологическое состояние сопровождается следующими негативными проявлениями:
ПЗ диагностируется при помощи вагинального осмотра, ультразвукового исследования, фонокардиографии плода, определения содержания хорионического гонадотропина(β-ХГ).
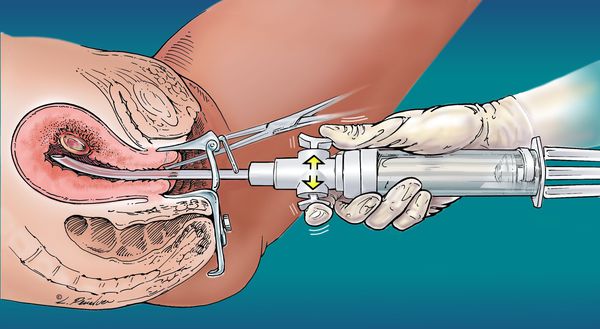
Лечение включает в себя такие методики, как вакуумная аспирация, выскабливание полости матки и удаление органа (гистерэктомия).
Классификация пузырного заноса
ПЗ подразделяется на полный, частичный и деструктивный вариант заболевания, что зависит от состояния ворсин хориона (степени их обновления). Несмотря на конкретный тип ПЗ, плод в утробе матери обречен на полную летальность.
Полный ПЗ. Оболочка зародыша подлежит 100%-ной трансформации. Данное патологическое состояние возникает в конце 1-го триместра (после 11 недели беременности). В этот период эмбрион перестает развиваться, а матка принимает большие относительно нормы размеры. У каждой пятой пациентки ПЗ перерождается в злокачественные новообразования.
Частичный ПЗ. Ворсины хориона подлежат поражению лишь локально (не полностью). Заболевание начинает проявлять себя с 9 недели беременности. Онкологическое состояние наблюдается у 5% пациенток с диагностированным ПЗ. При этом виде патологического состояния матка не увеличивается в размерах. Причем в некоторых случаях орган может даже быть меньше нормы согласно периоду гестации.
Деструктивный ПЗ (редко встречается). Затрагивает и разрушает мышечные стенки матки. Вызывает обильные кровотечения.
Причины пузырного заноса
Патологическое состояние ПЗ возникает и развивается в связи с хромосомными сбоями во время беременности.
Полный ПЗ связан со следующими причинами:
Частичный ПЗ развивается из-за наличия таких факторов:
Частичный ПЗ сопровождается в большинстве случаев развитием таких патологических состояний, как врожденный порок развития конечностей (синдактилия), водянка головного мозга (гидроцефалия) и проч.
В настоящее время существует предположение, что ПЗ, связанный с трансформацией ворсинок хориона, возникает в результате негативного воздействия паразитов и вирусов, а также дефицита эстрагенов (женских половых гормонов). К группе риска относятся юные и старородящие пациентки (старше 35 лет), а также первородящие женщины.
Заболевание может возникнуть при следующих стимулирующих факторах:
Симптомы пузырного заноса
Основные проявления ПЗ:
Диагностика пузырного заноса
Диагностирование ПЗ может сопровождаться схожестью симптомов с такими патологиями, как миома матки, спонтанный выкидыш и наличие обильных околоплодных вод в амнионе. Кроме того актуально и дифференцирование пузырного заноса с многоплодием. Важно выявить четкую идентификацию заболевания – наличие пузырьков в выделениях крови.
Гинекологический осмотр. Определяется увеличенный размер матки относительно периода гестации, а также состояние органа (эластичные и размягченные участки).
Ультразвуковое исследование. Выявляет увеличенный размер матки (при отсутствии в ее полости эмбриона), разрушенную ткань (гомогенное состояние), наличие ретенционных образований овариальной ткани (кисты яичников, размер которых превышает 60 мм).
Фонокардиография плода. Фиксируется отсутствие сердцебиения плода.
Другие обязательные исследования:
После удаления ПЗ назначаются гистологические анализы и исследования, направленные на выявление кариотипа (совокупности признаков полного набора хромосом).
Лечение пузырного заноса
Обычно лечение производится путем оперативного вмешательства или прохождением курса химиотерапии.
Хирургический метод. Направлен на удаление ПЗ двумя способами. В первом случае используется вакуумное оборудование и путем очистки полости выскабливанием (кюретаж) достигается не только полное удаление образования, но и предотвращение его появления в перспективе. Во втором – производится удаление матки (гистерэктомия) при сохранении яичников.
Химиотерапия. Курс применения лекарственных средств (внутримышечно и внутривенно) носит регулярный характер.
Лучевая терапия. Применяется в экстренных случаях, когда ПЗ содержит раковые клетки и распространяется на смежные ткани и органы.
Пузырный занос
МКБ-10
Общие сведения
Пузырный занос входит в группу, так называемых, трофобластических заболеваний. Под термином «трофобластическая болезнь» гинекология объединяют различные формы патологии трофобласта: простой и инвазивный пузырный занос, хорионкарциному, опухоль ложа плаценты и эпителиоидную трофобластическую опухоль. Злокачественные опухоли трофобласта могут развиваться в процессе беременности, после аборта, внематочной беременности, родов, но чаще являются следствием пузырного заноса.
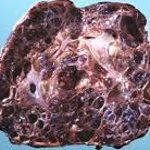
Пузырный занос развивается в 0,02-0,8% случаев от всех беременностей. При данной патологии отмечается резкий отек стромы и разрастание ворсинок хориона с образованием пузырькообразных расширений, напоминающих грозди винограда. Пузырьки (цисты) достигают размеров 25 мм, содержат опалесцирующую или желтоватую жидкость, в составе которой присутствуют аминокислоты, глобулины, альбумины, хорионический гонадотропин. Как правило, цисты лишены сосудов; изредка в них определяются единичные сформированные капилляры. Микроскопически элементы пузырного заноса характеризуются кистозной и отечной дегенерацией стромы, отсутствием признаков васкуляризации, гипертрофией эпителия трофобласта (синцития, ланггансова слоя).
Классификация пузырного заноса
По степени перерождения ворсинок хориона различают полный и частичный пузырный занос. При полной форме пузырного заноса трансформация затрагивает все ворсинчатые элементы хориона; при частичной – лишь их определенную часть. В обоих случаях плод погибает, но развитие пузырного заноса продолжается, что сопровождается быстрыми увеличениями размеров матки.
Полный пузырный занос обычно выявляется на сроках 11-25 недель гестации, чаще содержит диплоидный хромосомный набор 46ХХ, при этом обе Х-хромосомы являются отцовскими. В 3-13% наблюдений встречается комбинация 46ХУ со всеми отцовскими хромосомами. При полном пузырном заносе признаки развития зародыша и эмбриона отсутствуют, визуализируются пузырьки и отечные ворсинки хориона. Клинически полный пузырный занос проявляется увеличением размеров матки по сравнению со сроком беременности. В 20% случаев пузырный занос подвергается злокачественной трансформации и развитию метастатических трофобластических опухолей.
Сроки развития частичного пузырного заноса вариабельны: патология может диагностироваться на сроке 9-34 недель гестации. Частичные пузырные заносы триплоидны (69ХХХ, 69ХХУ, 69ХУУ), в их наборе содержится одна материнская хромосома, макроскопически встречаются фрагменты неизмененного зародыша и плаценты, отечные ворсины хориона. Клинически величина матки соответствуют или меньше срока гестации. Вероятность злокачественной трансформации составляет до 5%.
Кроме этого, встречается деструктивная (инвазивная) форма пузырного заноса, характеризующаяся прорастанием ворсин в глубину миометрия и разрушением тканей. Пролиферирующее вторжение ворсин в миометрий может сопровождаться тяжелым интраперитонеальным кровотечением. По гистотипу в зависимости от соотношения клеточных структур трофобласта выделяют смешанный, синцитиальный, цитотрофобластический пузырный занос.
Причины и факторы риска пузырного заноса
Пузырный занос развивается в результате хромосомных гестационных нарушений. Полный вариант пузырного заноса (однородительская дисомия) возникает при потере материнских генов и дублировании гаплоидного набора отцовских генов (кариотип зиготы 46ХХ) либо при одновременном оплодотворении двумя сперматозоидами неполноценной безъядерной яйцеклетки (кариотип зиготы 46XY, 46XX). Для частичного варианта пузырного заноса характерна триплодия, являющаяся следствием диспермии или оплодотворения яйцеклетки сперматозоидом с диплоидным набором хромосом (кариотип 69XXY, 69XYY или 69.ХХХ). При частичном пузырном заносе у плода часто отмечаются множественные пороки развития (гидроцефалия, синдактилия и др.).
Симптомы пузырного заноса
В процессе ведения беременности предположить наличие пузырного заноса можно по ряду характерных признаков. Одним из ведущих симптомов служит выделение из половых путей жидкой темной крови, содержащей отторгнутые пузырьки заноса. Кровотечение может приводить к значительной анемизации беременной и даже принимать угрожающий для жизни характер. При инвазивной форме глубокое прорастание элементов пузырного заноса в толщу миометрия может осложняться прободением матки и массивным внутрибрюшным кровотечением.
Вследствие быстрого разрастания пузырьков заноса происходит сравнительно быстрое увеличение матки, при котором ее размеры не соответствуют предполагаемому гестационному сроку. При пузырном заносе часто отмечается токсикоз, сопровождающийся тошнотой, многократной рвотой, слюнотечением, истощением, нарастающей печеночной недостаточностью, симптомами гестоза, преэкламсии и эклампсии уже в I триместре.
Поскольку при пузырном заносе плод, как правило, погибает в ранние сроки, то отсутствуют достоверные признаки беременности – части плода не определяются пальпаторно и с помощью УЗИ, сердцебиение не прослушивается и не регистрируется аппаратными методами, движения плода отсутствуют. При этом проведение биологических и иммунологических тестов на беременность дает положительный результат.
В 30-40% наблюдений у пациенток выявляются двусторонние текалютеиновые кисты, которые самостоятельно регрессируют после удаления пузырного заноса. Наибольшую опасность пузырный занос представляет ввиду возможности возникновения злокачественных гестационных трофобластических опухолей, метастазирующих в стенки вульвы и влагалища, легкие, головной мозг, органы брюшной полости.
Диагностика пузырного заноса
При диагностике пузырный занос дифференцируют с многоплодием, многоводием, беременностью на фоне миомы матки, самопроизвольным выкидышем. К отличительным особенностям относится наличие в кровянистых выделениях пузырьков, обычно наблюдаемое перед изгнанием пузырного заноса. При гинекологическом исследовании определяется плотноэластическая консистенция матки с участками чрезмерного размягчения, превышение размеров матки гестационного срока.
УЗИ выявляет увеличение матки при отсутствии в ней плода, гомогенную мелкокистозную ткань (симптом «снежной бури»), наличие текалютеиновых кист яичников диаметром свыше 6 см. При проведения фонокардиографии плода сердцебиение не регистрируется. По показаниям при пузырном заносе может проводиться УЗГСС, гистероскопия, лапароскопическая эхография, диагностическая лапароскопия.
При подозрении на развитие пузырного заноса обязательно исследуется содержание хорионического гонадотропина (ХГЧ); при необходимости выполняются биохимические пробы печени, определение креатинина и коагулограммы. Для исключения метастатических отсевов пузырного заноса проводится рентгенография органов грудной клетки, брюшной полости, КТ или ЯМРТ головного мозга. После удаления пузырного заноса производится гистологическое исследование и определение кариотипа.
Лечение пузырного заноса
После эвакуации пузырного заноса в течение следующих 2-х месяцев у пациентки проводится еженедельное определение ХГЧ в сыворотке крови, УЗИ малого таза 1 раз в 2 недели, рентгенография легких. При отсутствии признаков развивающейся хорионэпителиомы последующая химиотерапия не показана. Диспансерное наблюдение онкогинеколога после перенесенного пузырного заноса осуществляется в течение 2-х лет. На этот срок рекомендуется предохранение от беременности с помощью оральной контрацепции.
Осложнения пузырного заноса
Прогноз и профилактика пузырного заноса
Проведение профилактической химиотерапии показано, если после эвакуации пузырного заноса не происходит снижения титра ХГЧ, а также в случае выявления метастазов. У 80% женщин, перенесших пузырный занос, происходит спонтанная ремиссия без необходимости дополнительного лечения. Систематический мониторинг ХГЧ и наблюдение гинеколога помогают своевременно выявлять развивающуюся хорионкарциному и принимать активные меры.
Адекватное лечение пузырного заноса позволяет сохранить репродуктивный потенциал женщины с возможностью последующей нормальной беременности.
Что такое пузырный занос? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гриценко Т. А., репродуктолога со стажем в 16 лет.
Определение болезни. Причины заболевания
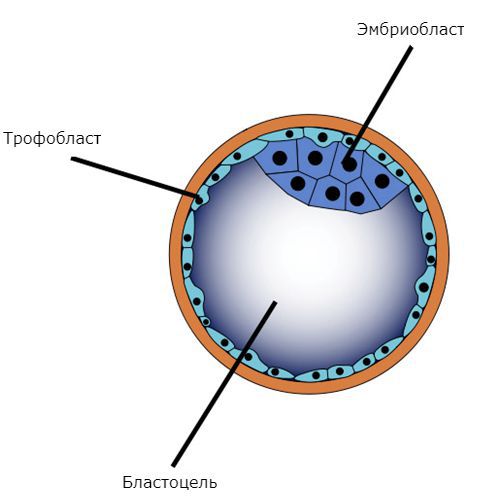
Пузырный занос, или молярная беременность, — это редкая патология плодного яйца, возникающая из-за нарушения развития и роста трофобласта (наружного слоя клеток зародыша).
Пузырный занос относится к группе гестационных трофобластических болезней (ГТБ).
Распространённость пузырного заноса
Причины возникновения пузырного заноса
Причины развития патологии на сегодняшний день достоверно неизвестны — существует несколько теорий, что существенно затрудняет не столько диагностику патологии, сколько её лечение и профилактику.
Однако можно отметить факторы, повышающие риск развития пузырного заноса:
Симптомы пузырного заноса
Основные симптомы пузырного заноса проявляются в первую половину беременности (до 18-й недели). Пузырный занос вне зависимости от его типа более чем в 90 % случаев сопровождается маточным кровотечением.
Главный симптом пузырного заноса — кровянистые выделения, в которых можно рассмотреть специфические ткани пузырного заноса (он похож на виноградную гроздь). Выделения нерегулярные и небольшого объёма.
Важный признак пузырного заноса — увеличение размеров матки, превышающее предполагаемый срок беременности. Женщина может сама отметить такое увеличение, особенно если это не первая её беременность.
В отдельных случаях пациентка может нащупать через переднюю брюшную стенку опухолевидное образование.
Пузырный занос происходит либо с гибелью эмбриона на первом этапе его развития, либо с гибелью плода на ранних сроках беременности. Этого невозможно избежать, потому что плацента не формируется должным образом, что приводит к нарастающему дефициту кислорода и питательных веществ, необходимых для развития нормальной беременности.
Удаление аномальной ткани производится либо из полости матки (вакуумная аспирация), либо вместе с маткой (гистерэктомия). В некоторых случаях возможно самопроизвольное прерывание беременности.
Также симптомом пузырного заноса может быть выраженный токсикоз, проявляющийся:
При развитии осложнений у половины пациенток кровотечения становятся обильными и могут присоединиться неукротимая рвота, дыхательная недостаточность, тахикардия (учащённое сердцебиение), дрожание рук, жалобы на давление изнутри в животе.
Патогенез пузырного заноса
Основа развития пузырного заноса — клетки трофобласта, составляющие наружный слой зародыша на стадии развития бластоцисты. При полном пузырном заносе происходит не только патологическое разрастание трофобласта, но и существенно изменяется его строение, что в меньшей степени характерно для частичного типа.
Современные исследователи делятся на сторонников двух теорий возникновения пузырного заноса:
Первые считают, что в результате мутации, запущенной вирусом, уже на начальной стадии формирования зародыша происходит развитие опухоли. Эта теория особенно востребована в сезон эпидемии.
Согласно второй теории, на фоне метаболической предрасположенности к развитию опухоли, у организма снижаются защитные свойства. Это сочетание и является основой для развития пузырного заноса. Во время беременности плод выступает по отношению к материнскому организму в качестве трансплантата. Причиной является наличие у плода антигенов, которые отличаются от материнских и вызывают ответ иммунной системы женщины.
Кроме того, есть ещё теории повышения активности фермента гиалуронидазы (при пузырном заносе её уровень повышается в 7,5 раз по сравнению с нормой) и недостаточности белка.
При пузырном заносе вместо нормального эмбриона в матке появляются множественные кисты в виде пузырьков с жидкостью разного размера. Плодное яйцо становится похожим на виноградную гроздь. Происходит такое из-за аномального перерождения ворсинок хориона (верхней оболочки плодного яйца, которая прикрепляется к стенке матки и обеспечивает питание эмбриона) в пузырьки.
Эмбрион погибает на раннем сроке:
Классификация и стадии развития пузырного заноса
Патология может протекать по двум «сценариям», выделяемым Национальным институтом здоровья США:
Кроме того, выделяют течение заболевания с метастазами и без.
Полный пузырный занос
Причина полного пузырного заноса — наличие в оплодотворённой яйцеклетке только отцовских хромосом при полном отсутствии материнских. В данной ситуации эмбрион, плацента и оплодотворённый пузырь не формируются.
Частичный пузырный занос
Ф ормируется после 12 недель беременности. Причина частичного пузырного заноса — наличие в оплодотворённой яйцеклетке одного набора материнских хромосом и двух отцовских. Так случается при слиянии одной яйцеклетки сразу с двумя сперматозоидами либо при дублировании отцовских хромосом. В такой ситуации кариотип становится триплоидным (например, 69,XXY), редко тетраплоидным (92,XXXY). При частичном пузырном заносе формируется плацентарная структура кистообразного характера и плацентарная ткань.
Инвазивный пузырный занос
При инвазивном пузырном заносе происходит прорастание хориальных ворсин в самую глубь миометрия с разрушением тканей.
Существует также классификация гестационной трофобластической болезни по стадиям, согласно FIGO 2000:
Осложнения пузырного заноса
Осложнения пузырного заноса:
Иногда наблюдается аменорея и в очень редких случаях — эмболия лёгочной артерии.
При патологии могут образовываться текалютеиновые кисты в яичниках, которые достигают больших размеров.
Текалютеиновые кисты возникают на ранней стадии беременности, когда жёлтое тело не в состоянии синтезировать достаточное количество прогестерона.
Наличие в яичниках кист большого размера может привести к перекруту ножки кисты или разрыву кисты с развитием симптоматики «острого живота». При пузырном заносе образуется множество кист, часть из которых может развиться до крупного размера. Большой размер кисты создаёт риск перекрута или разрыва.
Кроме того, осложнениями после удаления пузырного заноса могут выступать бесплодие и нарушение менструального цикла (вплоть до полного прекращения). При последующих беременностях со стороны плода повышаются риски патологий развития.
Диагностика пузырного заноса
Для установления диагноза врач опирается на следующие критерии:
Частичный пузырный занос выявляют на сроке беременности от 9 до 34 недель, полный тип — чаще в период от 11 до 25 недель беременности.
УЗИ при диагностике пузырного заноса
Обнаружить полный пузырный занос можно с помощью проведения ультразвукового исследования (УЗИ). В большинстве случаев патология является случайной находкой.
Во время УЗИ будет видно, что размеры матки существенно отличаются от предполагаемого срока беременности:
Лабораторные анализы
Лечение пузырного заноса
При пузырном заносе проводят его хирургическое удаление. Оно включает контрольный острый кюретаж (выскабливание) и обязательное исследование состава тканей материала (гистологическое исследование). На исследование отправляют ткани, полученные в результате проведения аспирации, и после выскабливания.
Женщинам, желающим сохранить репродуктивную функцию, показано лечение с помощью вакуумной аспирации.
Процедура удаления пузырного заноса состоит из нескольких этапов:
Послеоперационное наблюдение
После операции проводят еженедельный мониторинг уровня β-ХГЧ до тех пор, пока не будет получено три отрицательных теста подряд. Далее мониторинг проводится ежемесячно в течение первого года. Обязательным является УЗ-контроль через две недели после удаления пузырного заноса.
Если уровень β-ХГЧ неуклонно снижается, стремясь к нормальным значениям, то химиотерапия не требуется. При невозможности проведения подобного мониторинга рекомендуется применять стандартный вариант химиотерапии тремя курсами и по завершении — обследование.
После удаления пузырного заноса и восстановления привычного режима половой жизни женщина должна использовать контрацептивные средства на протяжении одного года после восстановления уровня β-ХГЧ до нормальных значений.
Прогноз. Профилактика
Зачастую прогноз благоприятный — полное излечение с сохранением фертильности у большинства пациенток. Современные методы, техники, принципы и схемы лечения позволяют успешно сохранять репродуктивную функцию даже пациенткам, нуждающимся в оперативном удалении опухоли.
Важным условием профилактики рецидива пузырного заноса является наблюдение гинекологом в течение 1-1,5 лет. Новую беременность следует отложить до завершения наблюдения, а лучше до истечения двухлетнего периода после удаления заноса.
Для предохранения и восстановления гормонального баланса применяют гормональные контрацептивы, которые подбираются под контролем гинеколога.
Врачу необходимо помнить, что пациенткам, имеющим отрицательный резус-фактор, обязательно проведение иммуноглобулинотерапии, особенно в ситуации частичного пузырного заноса.
Пузырный занос при ЭКО
Публикации в СМИ
Занос пузырный
Пузырный занос — состояние, сопровождающееся пролиферацией трофобласта (наружный слой клеток эмбриона, участвует в имплантации зародыша в стенку матки и образовании плаценты), заполняющего полость матки. Пузырный занос может быть полным (классическим) или неполным (частичным). При полном пузырном заносе изменения захватывают весь хорион, при частичном — только его часть. Кроме того, выделяют злокачественную форму пузырного заноса — деструирующий пузырный занос.
Статистические данные. В США 1 случай пузырного заноса приходится на 1200 беременностей, в странах Дальнего Востока — 1 случай на 120 беременностей, в России — 1 случай на 820–3000 родов. Преобладающий возраст — до 30 лет. Чаще гестационная трофобластическая болезнь (включающая пузырный занос, злокачественные опухоли трофобласта и трофобластическую опухоль плацентарной площадки) возникает у женщин низкого социально-экономического положения, а также в слабо развитых регионах (например, Юго-Восточная Азия).
Этиология • Полный пузырный занос возникает при однородительской дисомии, когда по неизвестным причинам происходит потеря материнских генов и дублирование отцовского гаплоидного генома (зигота имеет кариотип 46,XX). Иногда (5%) полный пузырный занос вызван оплодотворением «пустой» (безъядерной) яйцеклетки двумя сперматозоидами, приводящим к кариотипу 46,XY или 46,XX. Эмбрион погибает на ранних стадиях развития, до установления плацентарного кровообращения • Неполный пузырный занос вызван триплоидией в результате оплодотворения яйцеклетки двумя сперматозоидами (диспермия) с задержкой гаплоидного набора материнских хромосом. Клетки концептуса содержат один гаплоидный набор материнских хромосом и диплоидный набор отцовских хромосом — кариотип может быть 69,XXY, 69,XXX или 69,XYY. Плод погибает.
Патоморфология • Полный, или классический, пузырный занос •• Выраженный отёк и увеличение ворсин с прозрачным содержимым •• Исчезновение кровеносных сосудов ворсин •• Пролиферация трофобластической выстилки ворсин, значительно реже дегенерация •• Отсутствие плода, пуповины или амниотической оболочки •• Нормальный кариотип (обычно XX, реже XY) • Неполный, или частичный, пузырный занос •• Выраженное набухание ворсин с атрофией клеток трофобласта •• Наличие нормальных ворсин •• Наличие плода, пуповины и амниотической оболочки •• Патологический кариотип, обычно триплоидия или трисомия.
Клиническая картина • Кровотечение, обычно возникающее в I триместре беременности • Матка большего размера, чем можно предположить, учитывая дату последней менструации, на данном сроке беременности • Тошнота и рвота, возникающие примерно у трети пациенток • Признаки гестоза в I триместре беременности • Отсутствуют достоверные признаки беременности в виде определения частей плода, сердцебиения, движений плода, при УЗИ в матке выявляют только мелкокистозную ткань в отсутствие плода • Иногда развивается гипертиреоз. Предполагают, что при чрезмерном повышении уровня ХГТ этот гормон связывается с рецепторами ТТГ, вызывая гиперфункцию щитовидной железы • Боли в животе беспокоят 15% пациенток. Причина болей — образование под действием ХГТ текалютеиновых кист у 50% пациенток.
Деструирующая форма пузырного заноса • Ткань пузырного заноса проникает в толщу стенки матки и метастазирует в лёгкие, влагалище, параметральную клетчатку • Клиническая картина — продолжающиеся кровянистые выделения из матки после удаления пузырного заноса; матка не сокращается; сохраняются боли в низу живота, крестце, пояснице; при прорастании до брюшины — картина «острого живота»; текалютеиновые кисты не подвергаются обратному развитию, уровень ХГТ высок • Лечение — см. Болезнь гестационная трофобластическая.
Диагностика • Главное доказательство пузырного заноса — наличие множества пузырьков с прозрачным содержимым в выделениях из влагалища • Повышение содержания ХГТ более 100 000 мМЕ/мл при увеличении матки и кровотечении • При УЗИ — признаки нормального плодного яйца или плода отсутствуют.
Классификация TNM — см. Болезнь гестационная трофобластическая.
ЛЕЧЕНИЕ
• Вакуум-аспирация. Для удаления пузырного заноса применяют чаще других методов, даже если матка увеличена до размеров, соответствующих 20 нед беременности •• После вакуум-аспирации в/в вводят окситоцин для лучшего сокращения миометрия •• При значительном кровотечении и больших размерах матки (свыше 20 нед беременности) может быть произведена лапаротомия с гистерэктомией.
• Первичная гистерэктомия. Если женщина не хочет в дальнейшем иметь детей, можно провести гистерэктомию. Яичники не удаляют. Если в яичниках присутствуют множественные текалютеиновые кисты, после падения уровня ХГТ происходит их обратное развитие.
• Профилактическая химиотерапия. Профилактическую химиотерапию проводят после удаления пузырного заноса, если титр ХГТ растёт или долго находится на постоянном уровне, а также при выявлении метастазов. У 80% пациенток с пузырным заносом наступает спонтанная ремиссия без проведения дополнительной терапии. Систематическое определение содержания ХГТ помогает своевременно выявить развивающуюся хорионэпителиому; поэтому, учитывая высокую вероятность токсических эффектов, профилактическую химиотерапию всем пациенткам не проводят.
Наблюдение. Время полной элиминации ХГТ (в среднем — 73 дня) зависит от исходной концентрации ХГТ, количества жизнеспособной ткани трофобласта, оставшейся после вакуум-аспирации, и периода полураспада ХГТ. Наблюдение за пациентками после удаления пузырного заноса включает ряд мероприятий • Определение уровня ХГТ с интервалом 1–2 нед до получения 2 отрицательных результатов. Затем исследования проводят ежемесячно в течение 2 лет. Пациенткам рекомендуют предохраняться от беременности на протяжении 2 лет пероральными контрацептивами, снижающими уровень ЛГ • Физикальное обследование органов малого таза каждые 2 нед вплоть до ремиссии, затем каждые 3 мес в течение 1 года • При отсутствии снижения титра ХГТ — рентгенологическое исследование органов грудной клетки для исключения метастазов в лёгкие.
Осложнения • Развитие злокачественных опухолей трофобласта (деструирующего, или инвазивного, пузырного заноса, хориокарциномы) с метастазами или без • Кровотечение • ДВС-синдром • Эмболия ветвей лёгочной артерии клетками трофобласта.
Прогноз. В 20% случаях полного пузырного заноса в дальнейшем наблюдают развитие злокачественной опухоли.
Синонимы • Хорионаденома • Болезнь персистирующая трофобластическая • Занос инвазивный.
МКБ-10 • O01 Пузырный занос.
Код вставки на сайт
Занос пузырный
Пузырный занос — состояние, сопровождающееся пролиферацией трофобласта (наружный слой клеток эмбриона, участвует в имплантации зародыша в стенку матки и образовании плаценты), заполняющего полость матки. Пузырный занос может быть полным (классическим) или неполным (частичным). При полном пузырном заносе изменения захватывают весь хорион, при частичном — только его часть. Кроме того, выделяют злокачественную форму пузырного заноса — деструирующий пузырный занос.
Статистические данные. В США 1 случай пузырного заноса приходится на 1200 беременностей, в странах Дальнего Востока — 1 случай на 120 беременностей, в России — 1 случай на 820–3000 родов. Преобладающий возраст — до 30 лет. Чаще гестационная трофобластическая болезнь (включающая пузырный занос, злокачественные опухоли трофобласта и трофобластическую опухоль плацентарной площадки) возникает у женщин низкого социально-экономического положения, а также в слабо развитых регионах (например, Юго-Восточная Азия).
Этиология • Полный пузырный занос возникает при однородительской дисомии, когда по неизвестным причинам происходит потеря материнских генов и дублирование отцовского гаплоидного генома (зигота имеет кариотип 46,XX). Иногда (5%) полный пузырный занос вызван оплодотворением «пустой» (безъядерной) яйцеклетки двумя сперматозоидами, приводящим к кариотипу 46,XY или 46,XX. Эмбрион погибает на ранних стадиях развития, до установления плацентарного кровообращения • Неполный пузырный занос вызван триплоидией в результате оплодотворения яйцеклетки двумя сперматозоидами (диспермия) с задержкой гаплоидного набора материнских хромосом. Клетки концептуса содержат один гаплоидный набор материнских хромосом и диплоидный набор отцовских хромосом — кариотип может быть 69,XXY, 69,XXX или 69,XYY. Плод погибает.
Патоморфология • Полный, или классический, пузырный занос •• Выраженный отёк и увеличение ворсин с прозрачным содержимым •• Исчезновение кровеносных сосудов ворсин •• Пролиферация трофобластической выстилки ворсин, значительно реже дегенерация •• Отсутствие плода, пуповины или амниотической оболочки •• Нормальный кариотип (обычно XX, реже XY) • Неполный, или частичный, пузырный занос •• Выраженное набухание ворсин с атрофией клеток трофобласта •• Наличие нормальных ворсин •• Наличие плода, пуповины и амниотической оболочки •• Патологический кариотип, обычно триплоидия или трисомия.
Клиническая картина • Кровотечение, обычно возникающее в I триместре беременности • Матка большего размера, чем можно предположить, учитывая дату последней менструации, на данном сроке беременности • Тошнота и рвота, возникающие примерно у трети пациенток • Признаки гестоза в I триместре беременности • Отсутствуют достоверные признаки беременности в виде определения частей плода, сердцебиения, движений плода, при УЗИ в матке выявляют только мелкокистозную ткань в отсутствие плода • Иногда развивается гипертиреоз. Предполагают, что при чрезмерном повышении уровня ХГТ этот гормон связывается с рецепторами ТТГ, вызывая гиперфункцию щитовидной железы • Боли в животе беспокоят 15% пациенток. Причина болей — образование под действием ХГТ текалютеиновых кист у 50% пациенток.
Деструирующая форма пузырного заноса • Ткань пузырного заноса проникает в толщу стенки матки и метастазирует в лёгкие, влагалище, параметральную клетчатку • Клиническая картина — продолжающиеся кровянистые выделения из матки после удаления пузырного заноса; матка не сокращается; сохраняются боли в низу живота, крестце, пояснице; при прорастании до брюшины — картина «острого живота»; текалютеиновые кисты не подвергаются обратному развитию, уровень ХГТ высок • Лечение — см. Болезнь гестационная трофобластическая.
Диагностика • Главное доказательство пузырного заноса — наличие множества пузырьков с прозрачным содержимым в выделениях из влагалища • Повышение содержания ХГТ более 100 000 мМЕ/мл при увеличении матки и кровотечении • При УЗИ — признаки нормального плодного яйца или плода отсутствуют.
Классификация TNM — см. Болезнь гестационная трофобластическая.
ЛЕЧЕНИЕ
• Вакуум-аспирация. Для удаления пузырного заноса применяют чаще других методов, даже если матка увеличена до размеров, соответствующих 20 нед беременности •• После вакуум-аспирации в/в вводят окситоцин для лучшего сокращения миометрия •• При значительном кровотечении и больших размерах матки (свыше 20 нед беременности) может быть произведена лапаротомия с гистерэктомией.
• Первичная гистерэктомия. Если женщина не хочет в дальнейшем иметь детей, можно провести гистерэктомию. Яичники не удаляют. Если в яичниках присутствуют множественные текалютеиновые кисты, после падения уровня ХГТ происходит их обратное развитие.
• Профилактическая химиотерапия. Профилактическую химиотерапию проводят после удаления пузырного заноса, если титр ХГТ растёт или долго находится на постоянном уровне, а также при выявлении метастазов. У 80% пациенток с пузырным заносом наступает спонтанная ремиссия без проведения дополнительной терапии. Систематическое определение содержания ХГТ помогает своевременно выявить развивающуюся хорионэпителиому; поэтому, учитывая высокую вероятность токсических эффектов, профилактическую химиотерапию всем пациенткам не проводят.
Наблюдение. Время полной элиминации ХГТ (в среднем — 73 дня) зависит от исходной концентрации ХГТ, количества жизнеспособной ткани трофобласта, оставшейся после вакуум-аспирации, и периода полураспада ХГТ. Наблюдение за пациентками после удаления пузырного заноса включает ряд мероприятий • Определение уровня ХГТ с интервалом 1–2 нед до получения 2 отрицательных результатов. Затем исследования проводят ежемесячно в течение 2 лет. Пациенткам рекомендуют предохраняться от беременности на протяжении 2 лет пероральными контрацептивами, снижающими уровень ЛГ • Физикальное обследование органов малого таза каждые 2 нед вплоть до ремиссии, затем каждые 3 мес в течение 1 года • При отсутствии снижения титра ХГТ — рентгенологическое исследование органов грудной клетки для исключения метастазов в лёгкие.
Осложнения • Развитие злокачественных опухолей трофобласта (деструирующего, или инвазивного, пузырного заноса, хориокарциномы) с метастазами или без • Кровотечение • ДВС-синдром • Эмболия ветвей лёгочной артерии клетками трофобласта.
Прогноз. В 20% случаях полного пузырного заноса в дальнейшем наблюдают развитие злокачественной опухоли.
Синонимы • Хорионаденома • Болезнь персистирующая трофобластическая • Занос инвазивный.
МКБ-10 • O01 Пузырный занос.