Что значит плохой холтер
Холтеровское мониторирование: 5 мифов о диагностике сердца
Что из себя представляет процедура холтеровского мониторирования?
Это регистрация показаний ЭКГ в течение длительного времени. Обследование проводится в условиях привычной повседневной жизни пациента. Оценка работы сердца именно в таких условиях обладает высокой диагностической значимостью. Автором данной методики является биофизик из США Норман Холтер.
Вокруг данного обследования сформировались устойчивые мифы, которые часто беспокоят пациентов.
Миф 1. Исследование проводится только при наличии хронических патологий сердца.
Процедура проводится пациентам любого возраста для подтверждения или исключения предполагаемого диагноза. Показания к проведению исследования: потеря сознания по невыясненной причине, приступы головокружения, боль в груди. Такие симптомы позволяют врачу заподозрить нарушения сердечного ритма.
Миф 2. Процедура нарушает привычный ритм жизни, повседневные дела придется отложить.
В реальности все обстоит с точностью до наоборот. Цель исследования заключается именно в оценке работы сердца в условиях привычного для пациента ритма жизни. На повседневные дела процедура не оказывает никакого влияния. Пациенту не нужно брать больничный, он может продолжать работать или посещать учебные занятия. Нет необходимости отказываться от прогулок, поездок на автомобиле или встреч с друзьями. Запрет на выполнение гигиенических процедур также отсутствует. На время проведения процедуры на грудь крепятся электроды, а на уровне пояса под одеждой – регистрирующий прибор.
На проведение процедуры обычно требуется от 24 часов до трех суток. Показатели от электродов фиксирует небольшой прибор, который крепится под одеждой.
Миф 3. Установить электроды или прибор можно только в поликлинике или стационаре.
Установка и снятие медицинского оборудования выполняется медсестрой. Многие медицинские учреждения предоставляют услуги выезда на дом. По желанию пациента медсестра приедет к нему домой или в офис в удобное время. Чтобы не посещать поликлинику, достаточно воспользоваться такой услугой.
Как часто можно проходить диагностику без вреда для здоровья?
Исследование назначается врачом при наличии показаний. В большинстве случаев процедура проводится в течение суток. Противопоказания к проведению исследования отсутствуют.
Миф 4. Кардиомониторирование негативно влияет на здоровье.
Процедура абсолютно безопасна, может проводиться пациентам любого возраста. Беременность не является противопоказанием для исследования. Регистратор считывает данные с электродов, какие-либо вредные излучения у прибора отсутствуют. Ограничений на количество исследований или интервалы между ними нет. С целью мониторинга хода лечения исследование проводится многократно.
Что запрещено делать по время проведения исследования?
Существуют общие правила, о них ниже. Но, при необходимости, врач может дать дополнительные рекомендации и ввести определенные ограничения.
Миф 5. На время процедуры необходимо отказаться от кофе и курения, в этот период нельзя принимать лекарства.
В повседневную жизнь, как правило, не приходится вносить никаких корректив. Пациент продолжает прием лекарств, назначенных другими врачами на постоянной основе. При необходимости он может разово принять препарат. Разрешены умеренные физические нагрузки. Можно пить кофе, в умеренных количествах употреблять алкоголь. Мобильный телефон и планшет не оказывают влияние на работу прибора, поэтому ими можно пользоваться, как обычно. Во время исследования пациент должен вести дневник, в котором фиксируются все его занятия и появляющиеся при этом ощущения.
Запреты при холтеровском мониторирования
Во время мониторирования запрещены следующие действия:
Во время принятия душа нужно соблюдать осторожность, чтобы не намочить прибор!
Исследование дает возможность выявить различные нарушения на ранней стадии. Это важная диагностическая процедура для оценки работы сердца. Если врач рекомендовал пройти такое обследование, откладывать его не стоит.
6 вопросов про Холтер-мониторирование сердца
Что такое холтер, и для чего он необходим?
Что такое суточное ЭКГ или зачем наблюдать за кардиограммой целые сутки?
Нередко пациенты жалуются на перебои в работе сердца, аритмию. А иногда и на боли в области сердца или за грудиной клеткой при физических нагрузках. Однако, на приёме у врача, как назло, ничего не беспокоит, и доктор лишь пожимает плечами, рассматривая «идеальную» ЭКГ. К счастью, американцу Норману Холтеру много лет назад пришла в голову гениальная мысль – почему бы не записывать ЭКГ в различных жизненных ситуациях, например, когда вы волнуетесь, бежите за автобусом, смотрите мелодраму или просто спите. Это поможет обнаружить изменения, недоступные обычному поликлиническому исследованию. Прежде всего, подозрение на аритмию. Под слишком общим определением скрывается около 50 различных нарушений ритма сердца, часть из которых могут проявлять себя только в ночное время, часть – исключительно при нагрузке, а для диагностики некоторых аритмий (например, внеплановых сердечных сокращений – предсердных или желудочковых экстрасистол) важно подсчитать их общее количество за сутки. При этом врач получает не просто сухую статистику в виде кардиограммы, он может сравнить данные ЭКГ с дневником пациента – сопровождается ли появление аритмии конкретными жалобами. Еще одна патология, которую можно выявить с помощью суточного мониторирования – ишемическая болезнь сердца. Найти ишемию на ЭКГ – значит доказать, что причиной болей является именно атеросклеротическое поражение сосудов сердца, а не что-либо другое. Особенно веским будет доказательство, если ишемические изменения на кардиограмме будут сопровождаться давящими болями за грудиной, указание на которые присутствует в дневнике пациента.
Какие основные признаки ишемии миокарда при проведении холтеровского мониторирования?
Основной признак – это депрессия (проседание вниз от изолинии) сегмента ST на 2 мм и более. Если такое изменение кардиограммы появляется на фоне физической нагрузки и сопровождается давящими болями за грудиной, это можно считать бесспорным доказательством ишемии (нехватки крови для миокарда) и отправлять пациента на коронарографию. Существуют и косвенные признаки ишемии, требующие внимания врача, например, появления на фоне нагрузки внеплановых сердечных сокращений — экстрасистол, или блокады левой ножки пучка Гиса.
Как определить, не пора ли ставить кардиостимулятор?
Ещё одна задача суточного мониторирования ЭКГ – обнаружить опасные «паузы» между сердечными сокращениями, угрожающими внезапной остановкой сердца. Как правило паузы редко возникают днём, поэтому обнаружить их на обычной кардиограмме практически невозможно. Зато ночью они могут идти одна за одной, особую опасность представляют паузы продолжительностью более 3 секунд. Ещё один опасный симптом — урежение частоты сердечных сокращений менее 45 В минуту. Проанализировав суточную ЭКГ, врач сможет принять решение об установке кардиостимулятора, который поддержит нормальную частоту и не даст возникнуть опасным паузам.
Может ли Холтер измерять артериальное давление?
Суточное мониторирование сердечного ритма можно дополнить наблюдением за артериальным давлением. Вычислить человека с таким прибором в толпе достаточно просто –он резко останавливается и замирает на минуту. Что поделать, ведь доктор запретил двигаться, когда надувается манжета и начинается измерение. В итоге своих измерений прибор формирует отчет о суточных колебаниях артериального давления, определяет дневной и ночной пики, проанализировав дневник пациента, можно определить, что вызывает подъем давления. Еще одно показание к наблюдению за давлением – контроль эффективности лечения гипертонии.
Холтеровское мониторирование просто незаменимый метод, когда дело касается контроля за лечением аритмии и ишемии, и оценки его эффективности. Обычно кардиолог назначает повторное исследование не раньше, чем через месяц после начала терапии. Если количество эпизодов аритмии уменьшилось, улучшилось кровоснабжение миокарда — доктор угадал с лечением, если нет, есть возможность изменить препараты или их дозировку. И через какое-то время повторить исследование. Что поделать, лечение аритмии требует скрупулезного подхода.
Как подготовиться к исследованию?
Особой подготовки не требуется, но, по возможности доктор временно отменит прием некоторых препаратов или уменьшит их дозировку для того, чтобы провести как можно более «чистое» исследование. Мужчинам, обладающим богатой растительностью на грудной клетке, придется поработать бритвой, иначе будет трудно закрепить электроды.
Сегодня суточное мониторирование ЭКГ – рутинный метод исследования, который оказывает терапевту или кардиологу неоценимую услугу. По наблюдению специалистов, более половины кардиологических диагнозов «рождаются» из Холтера. Главное, чтобы исследование было выполнено правильно, а пациент не только не стеснял себя в жизненной активности во время мониторинга, а наоборот, давал себе повышенную нагрузку, словно проверяя работу собственного мотора на повышенных оборотах.
Если у Вас остались вопросы, Вы можете задать их врачу-кардиологу онлайн в приложении Доктис.
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
© 2016-2021, ООО «Диджитал Медикэл Оперейшнс»
Лицензия на осуществление мед деятельности ЛО-76-01-002757.
Адрес: 121205, г. Москва, Территория Сколково Инновационного Центра, бульвар Большой, д. 42, стр. 1, эт. 4, пом. 1594, раб. 2
Филиал в г. Ярославль: 150062, Ярославская область, г. Ярославль, ул. 5-я Яковлевская, д.17
Выявление нарушений проводимости при помощи холтеровского мониторирования.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
Нарушения проводимости встречаются в практике кардиолога реже, чем нарушения сердечного ритма. Тем не менее, значительная доля синкопальных состояний неясного генеза представлена именно нарушениями проводимости. Если они носят преходящий характер (что бывает довольно часто), выявить их при регистрации стандартной ЭКГ чрезвычайно трудно. В такой ситуации абсолютно показано последовательное использование 24-часового регистратора в течение 3 суток или однократное использование 72-часового регистратора.
Как известно, пациенты с различными нарушениями проводимости могут не предъявлять никаких жалоб в течение длительного времени. В таких ситуациях появление синкопальных состояний зачастую является первым показанием для проведения холтеровского мониторирования ЭКГ.
Во время суточной регистрации ЭКГ можно выявлять те нарушения проводимости, которые возникают только ночью. Разумеется, суточное мониторирование ЭКГ выявляет также связь нарушений проводимости с приемом лекарств, физической нагрузкой и т.д. Преходящие синоатриальные и атриовентрикулярные блокады, преходящие частотозависимые блокады внутрижелудочковой проводимости, изменение степени диагностированной ранее блокады, – вот неполный перечень наиболее частых нарушений проводимости, выявить которые можно лишь при длительном мониторировании ЭКГ.
При покупке программного обеспечения стоит обратить внимание на обязательное наличие в нем трех возможностей:
1. изменение скорости лентопротяжки: такая возможность позволяет более четко выставить границы интервала PQ и расстояния РР;
2. изменение общего вольтажа: эта возможность позволяет увеличить амплитуду зубца Р и, таким образом, более четко его визуализировать в сомнительных случаях;
3. наличие линейки с цветными растягивающимися браншами: при выставлении этих браншей на нужный Вам интервал, на фрагменте автоматически появляется его продолжительность в мсек.
Синоатриальные блокады связаны с замедлением (1 степень) или нарушением (2 и 3 степени) генерации или проведения импульсов синусового узла к миокарду предсердий и, соответственно, атриовентрикулярному узлу. Синоатриальная блокада может быть преходящей или постоянной, возникать при любой частоте сердечных сокращений и сочетаться с другими нарушениями проводимости и сердечного ритма.
Синоатриальную блокаду 1 степени можно заподозрить по фрагментам внезапного замедления ритма с последующим его учащением (трудно дифференцировать с синусовой аритмией) во время холтеровского мониторирования.
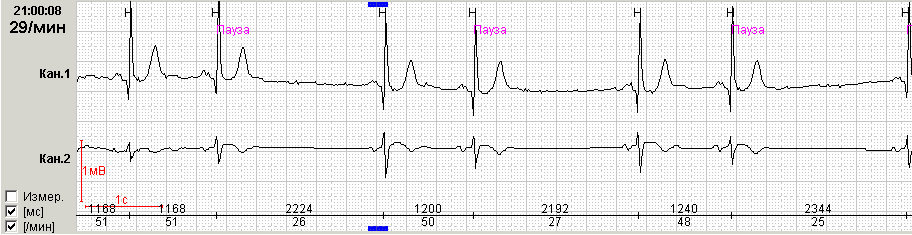
При 2 степени СА блокады часть импульсов, возникающих в синусовом узле, не доходит до предсердий. При этом на ЭКГ регистрируется пауза (более 2 секунд) без предсердной активности: в отличие от АВ блокады, во время паузы при СА блокаде отсутствуют зубцы Р.
При блокаде 2 степени I типа (частичная синоаурикулярная блокада с периодами Самойлова-Венкебаха) возникает прогрессирующее укорочение интервалов РР перед длительной паузой – периодика Самойлова-Венкебаха. При этом степень нарушения проведения может характеризоваться отношением числа синусовых импульсов, например, 3:2 и т.д. (в числителе выставляется число синусовых
При синоатриальной блокаде 2 степени II типа (типа Мобитца) такой периодики не выявляется. Этот вариант блокады диагностируется чаще. Выявленная пауза кратна или равна одному расстоянию РР основного ритма. Часто при таком варианте блокады с проведением 2:1 или при большей степени блокады возникает необходимость дифференцировать фрагменты мониторирования с синусовой брадикардией. Нередко во время одной и той же холтеровской регистрации удается зарегистрировать оба типа СА блокады.
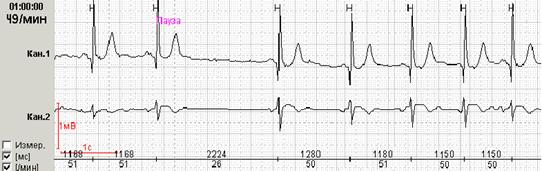
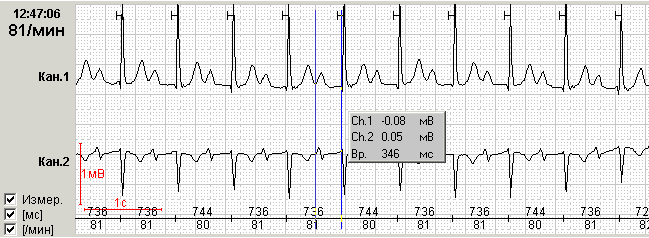
Обратите внимание на возможность Вашего программного обеспечения выводить в каждом из распечатанных фрагментов и продолжительность паузы, и значение ЧСС на фоне этой паузы. Такая разметка делает фрагмент очень наглядным и лишний раз подчеркивает его диагностическую значимость (рис.1).
О III степени синоатриальной блокады (полная синоатриальная блокада или отказ синусового узла, «sinus arrest») говорят при отсутствии предсердных зубцов и наличии замещающих сокращений из дистальных центров автоматизма – АВ соединения или проводящей системы желудочков (рис.2).
Нередко во время холтеровского мониторирования можно увидеть фрагменты нарушений проводимости, которые возникают на фоне дыхательной аритмии. В такой ситуации квалифицировать выявленные паузы бывает достаточно сложно. Так, например, у пациента Ж., 45 лет, в ночное время (с 2:00 до 5:00) были зарегистрировали эпизоды нарушения СА проводимости без кратности и четкой периодики Самойлова-Венкебаха, 9 пауз более 4 сек, в том числе 2 эпизода остановки синусового узла.
Для начинающих докторов хочется отметить три важных момента:
1. нередко степень и тип блокады могут изменяться в зависимости от времени суток;
2. отсутствие кратности интервала РР и продолжительности пауз может быть обусловлено сопутствующей синусовой аритмией, часто – дыхательной;
3. при квалификации паузы как СА блокады Вы должны быть абсолютно уверены, что данный фрагмент не является артефициальным: пауза дублируется в обоих отведениях. В сомнительных случаях мониторирование придется повторить.
К атриовентрикулярным (АВ) блокадам приводит поражение проводящей системы на 2-м и 3-м уровне – проведение синусового импульса к атриовентрикулярному узлу, а также патология самого атриовентрикулярного узла. При этом возможна как задержка проведения импульса из предсердий через АВ узел, так и полное прекращение его проведения.
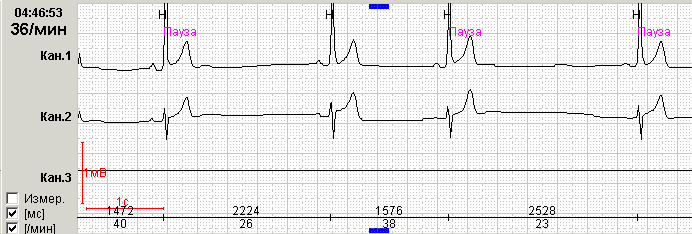
Удлинение интервала PQ более 200 мсек у взрослых и более 170 мсек у детей свидетельствует о 1 степени АВ блокады (замедлении АВ проводимости). Случайное выявление этого варианта блокады в ночное время у пациентов, принимающих бета-адреноблокаторы и не предъявляющих никаких жалоб, является одним из наиболее частых благоприятных нарушений проводимости в практической кардиологии и может быть квалифицировано в заключении как «замедление АВ проводимости», если PQ не превышает 300 мсек (рис.3).
Рис. 3. Пациент Р., 57 лет: замедление AВ проводимости выявлялось во время ночного сна (интервал PQ достигал 240 мсек). А – PQ 146 мсек (15:10), Б – PQ 240 мсек (4:33).
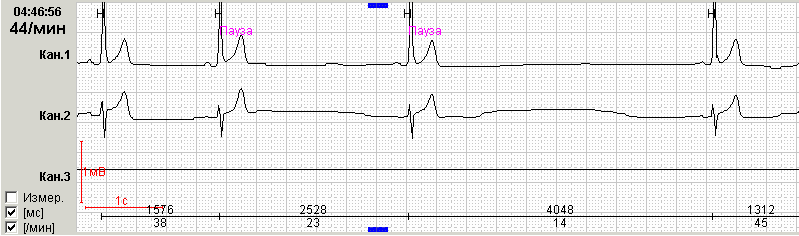
Гораздо большую опасность несет в себе значимое (более 300 мсек) замедление АВ проводимости, которое уже в обязательном порядке должно быть квалифицировано в заключении как «АВ блокада 1 степени» (рис.4). При регистрации на ЭКГ покоя интервала PQ более 300 мсек пациенту показано суточное мониторирование ЭКГ для решения вопроса о необходимости коррекции терапии. Такое выраженное нарушение проводимости нередко прогрессирует в течение суток.
Рис.4. Пациент Г, 64 лет: АВ блокада 1 степени
Рис.5. Пациент Б, 76 лет: АВ блокада 2 степени II типа. А – стереотипный фрагмент блокады с образованием паузы 2.288 сек; Б – график распределения пауз по часам (выражено преобладание в ночное время)
Заключение по результатам холтеровского мониторирования:лаконично или детально?
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
Одним из самых творческих этапов холтеровского мониторирования является составление итогового заключения. Именно заключение позволяет врачу сформировать собственные впечатления от регистрации в предельно сжатой и, в то же время, достаточно детализованной форме.
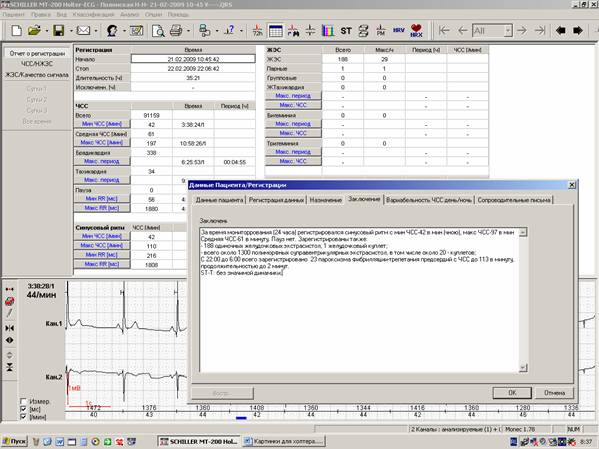
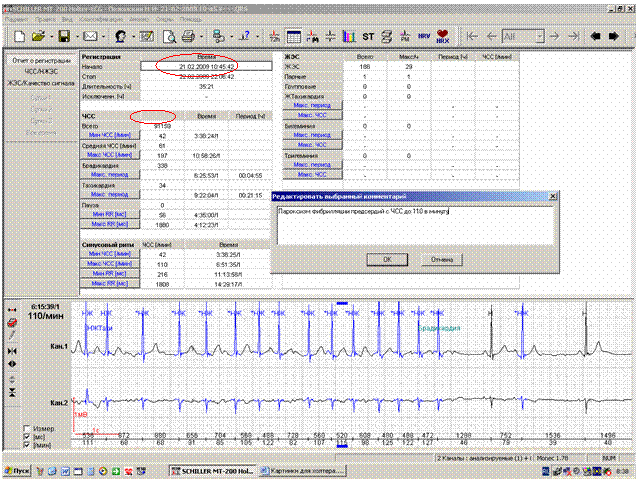
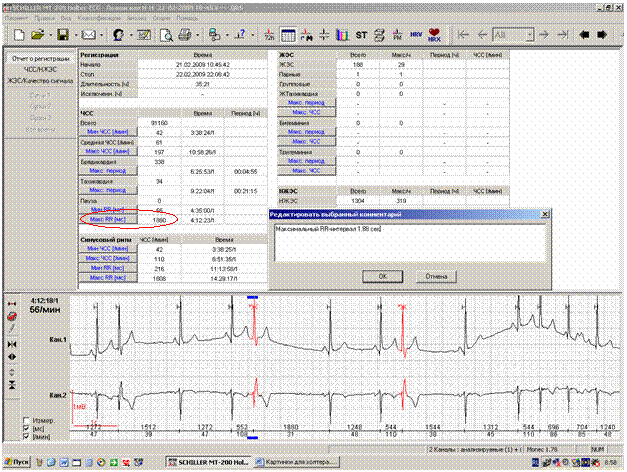
Для составления заключения удобным подспорьем является отчет о регистрации (рисунок 1).
Рис.1. Отчет о регистрации: формулировка заключения на основании проверенных значений итоговой таблицы.
К сожалению, неудачные заключения не являются редкостью. Чаще всего можно увидеть краткую и безликую констатацию основных показателей суточной регистрации ЭКГ (минимальная, максимальная и средняя ЧСС, количество экстрасистол, количество пауз и т.п.). Из такого заключения становится понятно, что врач добросовестно проверил все абсолютные значения, приведенные в сводной таблице отчета о регистрации, но не представил информации, значимой для подбора или оценки эффективности терапии. Встречается также другой вариант неудачных заключений,- излишне детализированных,с повторяющими друг друга стереотипными иллюстрациями. Именно поэтому стоит остановиться на показателях отчета о регистрации, которые не нужно выносить в итоговое заключение (рисунок 2).
К таким показателям относятся:
1. Начало и окончание регистрации (эти показатели, безусловно, очень важны, поскольку отражают физическую активность пациента во время мониторирования, но в заключении найдет свое место только длительность регистрации).
2. Общее количество сокращений (на рисунке 2 представлено в графе «Всего» столбца
«ЧСС»: эта информация также лишь перегружает заключение).
3. Минимальные и максимальные значения RR-интервалов, если у пациента нет нарушений проводимости (исключения составляют динамические регистрации пациентов с паузами в анамнезе).
4. Количество эпизодов тахикардии и брадикардии, если они не несут никакой значимой информации.
5. Перечисление всех значимых эпизодов (нарушений ритма или проводимости) с указанием точного времени начала и конца, если они исчисляются сотнями или тысячами. Именно для отражения преобладания значимых событий в дневное или ночное время имеются графики их распределения в течение суток.
Существует общепринятая последовательность изложения основной информации в заключении:
1. Фоновый ритм с указанием минимальной, максимальной и средней ЧСС и общим временем регистрации.
3. Наличие нарушений проводимости.
4. Наличие нарушений сердечного ритма.
5. Оценка динамики сегмента ST и зубца Т.
6. Любая дополнительная информация.
При оценке фонового (основного) ритма в обязательном порядке следует указать минимальную, максимальную и среднюю ЧСС в течение суток. При этом если за время регистрации происходит смена источника автоматизма (наиболее частая ситуация – пароксизмы фибрилляции-трепетания предсердий), необходимо указать общее соотношение конкурирующих ритмов (удобнее всего в процентах) или максимальную продолжительность таких эпизодов и диапазон ЧСС обоих ритмов. При наличии периодов выраженной тахикардии стоит сопоставить их с дневником пациента и указать выполняемый при этом вариант физической активности в скобках.
Таким образом,первая часть заключения может выглядеть следующим образом:
За время мониторирования (22 часа 36 мин) регистрировалсь фибрилляция предсердий с мин ЧСС-51 в мин (6:05-«сон»), макс ЧСС-128 в мин (12:58-«ходьба»). Средняя ЧСС-125 в минуту, выраженная тенденция к тахисистолии.
За время мониторирования (24 часа) регистрировался синусовый ритм с мин ЧСС-53 в мин (4:42-«сон»), макс ЧСС-117 в минуту (17:38 –«подъем по лестнице»). Однократно (5:52) зарегистрирован короткий (6 циклов) период миграции водителя ритма по предсердиям. Средняя ЧСС-78 в минуту
При этом не следует забывать, что при наличии конкурирующих ритмов под средней ЧСС за все время мониторирования подразумевается не средняя ЧСС синусового ритма, а средняя ЧСС обоих ритмов. В тех случаях, когда конкурирующие ритмы регистрируются продолжительные (более 20% регистрации) периоды, их наличие может значимо менять среднюю ЧСС.
Наличие или отсутствие пауз обязательно должно быть отражено в заключении. В случае абсолютно нормальной регистрации имеет смысл ограничиться короткой формулировкой «Пауз нет». Для пациентов, у которых в предыдущих регистрациях имелись паузы любого генеза, во всех последующих заключениях при отсутствии пауз должен указываться максимальный RR- интервал (рисунок 3). При этом формулировка может выглядеть следующим образов: «Пауз нет, максимальный RR-интервал-1.88 сек».
При наличии пауз в заключении отмечается
• абсолютное значение пауз;
• общее количество пауз, в том числе превышающих 3 секунды;
• распределение пауз в течение суток;
В том случае, когда генез пауз смешанный, можно использовать следующую формулировку
Всего 25 пауз до 3.56 сек, в том числе 10 – более 3 секунд, с выраженным преобладанием в ночные часы (см. график). 20 пауз соответствуют эпизодам АВ блокады 2 степени 1 и 2 типа (Мобитц 1 и 2), 5 – блокированной экстрасистолии на фоне синусовой брадикардии.
В том случае, когда паузы представлены только эпизодами нарушения проводимости, вполне логичным может быть изложение информации в обратном порядке (описание нарушений проводимости с указанием количества эпизодов с паузами):
АВ блокада 1 степени (PQ в ночное время до 0.31 сек). Всего 8 эпизодов АВ блокады 2
3 – с образованием пауз до 2.82 сек.
В том случае, когда эпизод нарушения проводимости был единственным, имеет смысл после его описания в заключении указать отсутствие других нарушений проводимости:
В 4:00 («сон») зарегистрирован единственный эпизод остановки синусового узла с образованием паузы 4.06 сек. Другие нарушения ритма и проводимости не выявлены.
Нарушения сердечного ритма обычно занимают основную часть заключения, поскольку встречаются наиболее часто. Кроме того, сомнительный генез нарушений ритма также требует отражения в заключении.
Для описания нарушений ритма стоит использовать следующий план:
• количество нарушений ритма за сутки;
• характер (суправентрикулярные, узловые или желудочковые; одиночные, групповые или пароксизмальные);
• преобладание в течение суток;
Формулировки при этом могут выглядеть следующим образом:
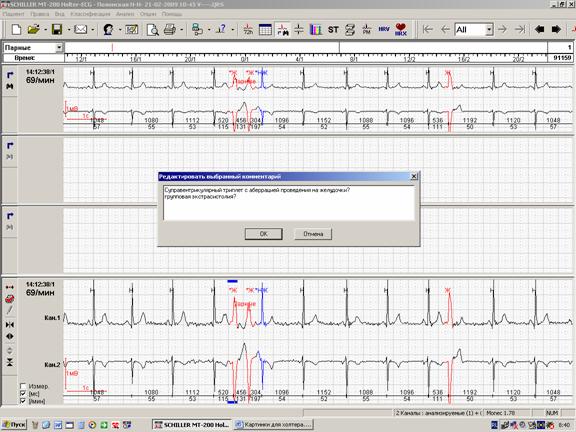
— более 1300 одиночных полиморфных (в том числе с аберрацией проведения на желудочки) суправентрикулярных экстрасистол, 17 суправентрикулярных куплетов, 3-триплета;
— эпизод сомнительного генеза (суправентрикулярный триплет с частичной аберрацией проведения на желудочки? групповая экстрасистолия?)
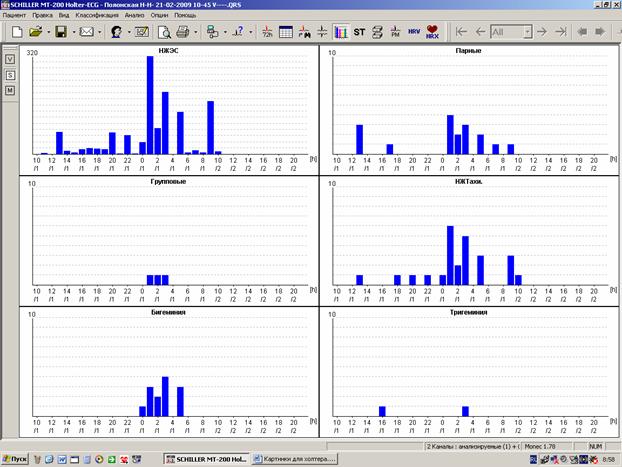
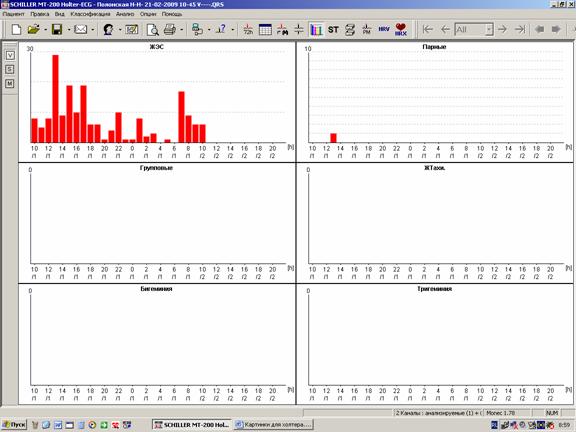
При этом даже самые типичные нарушения ритма требуют, как и все другие нарушения, обязательных иллюстраций в распечатке. В том случае, если речь идет о полиморфных экстрасистолах, стоит ограничиться 3-4 образцами наиболее типичных видов. В обязательном порядке также приводятся графики распределения нарушений ритма по часам (рисунок 4).
Рис.4. Графики распределения нарушений ритма по часам: А – суправентрикулярных;
Сомнительные фрагменты, которые трудно квалифицировать, также обязательно должны найти свое место среди иллюстраций распечатки (рисунок 5).
Рис.5. Выведение сомнительного фрагмента регистрации для иллюстрации заключения.
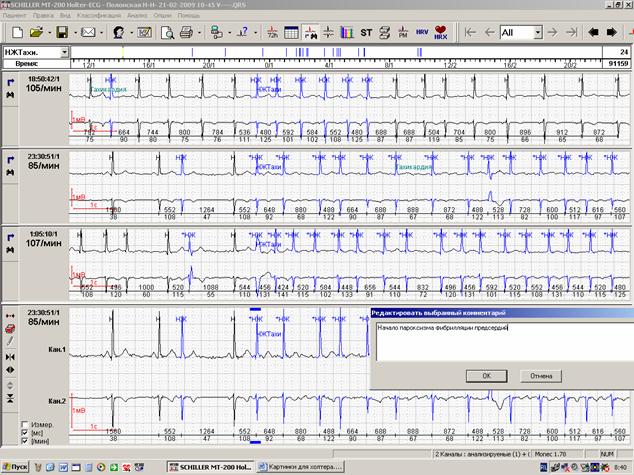
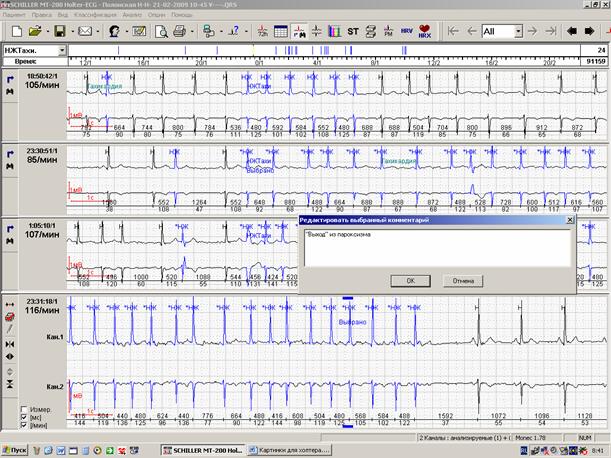
Начало и конец пароксизмальных нарушений ритма также должны быть описаны и приведены в распечатке. Пароксизмы фибрилляции-трепетания предсердий нередко начинаются и заканчиваются одинаково (например, начинаются с одиночной суправентрикулярной экстрасистолии, а заканчиваются через удлиненный RR-интервал или паузу). «Выходы» из пароксизма через паузу обязательно должны быть описаны и распечатаны. Чем более стереотипны «выходы» из пароксизмов (рисунок 6), тем меньшее их количество следует приводить в заключениях.
Рис.6. Начало (А) и окончание («выход», Б) пароксизма фибрилляции предсердий.
Оценка динамики сегмента ST и зубца Т традиционно завершает заключение. В общей распечатке иллюстраций обязательно должен быть представлен тренд сегмента ST.
При отсутствии значимой динамики ST-T обычно используется стандартная формулировка:
«ST-T: без диагностически значимой динамики». При наличии в регистрации изменений, подозрительных на ишемические, необходимо сопоставить сомнительные фрагменты с дневником пациента и обязательно отразить в описании как субъективные ощущения больного, так и его физическую активность.
В распечатке при этом приводится
• начало ишемического периода;
• фрагмент максимальной депрессии сегмента ST за этот период;
• окончание ишемического периода.
Желательно также в конце отразить собственное впечатление врача от описанной динамики:
ST-Т: в 15:10 зарегистрирован продолжительный (около 4 минут) период устойчивой горизонтальной депрессии сегмента ST в 1 мониторном отведении – соответствует пометке в дневнике «давящие боли в области сердца при ходьбе».
ST-Т: в ночное время («сон») неоднократно регистрировалась неустойчивая горизонтальная депрессия сегмента ST в 1 мониторном отведении на фоне увеличения общего вольтажа – вероятнее всего, позиционного характера.
ST-T: в течение суток неоднократно регистрировалось углубление фоновой горизонтальной депрессии сегмента ST в 1 мониторном отведении с абсолютным приростом до 0.8 мм, не сопровождающееся какими-либо субъективными ощущениями пациента, – ишемический генез сомнителен.
Именно на заключении холтеровского мониторирования нередко основывается первичный выбор антиаритмического и антиангинального препарата, а также проводится оценка эффективности терапии в динамике. Поэтому крайне важно,чтобы в заключении четко разделялась главная и второстепенная информация. Наиболее правильно, когда лаконичность используется для формулировок, а детализация – для примеров в общей распечатке. Разумеется, наиболее удачным является заключение, которое не вызывает дополнительных вопросов у других докторов.