Что значит пациенты с кк больше 30
АМОКСИКЛАВ КВИКТАБ
Лекарственная форма: ТАБ ДИСПЕРГ
Производители
Инструкция по применению
Состав
Таблетки 500 мг+125 мг
Таблетки 875 мг+125 мг
Клавуланат калия (соответствует клавулановой кислоте)
Ароматизатор тропическая смесь
Ароматизатор сладкий апельсин
Кремния диоксид коллоидный безводный
Железа (III) оксид желтый, Е 172
Касторовое масло гидрированное
Описание
Фармакотерапевтическая группа
Фармакодинамика
Ниже приведена активность комбинации амоксициллина с клавулановой кислотой in vitro.
Грамотрицательные аэробы: Bordetella pertussis, Haemophilus influenzae 1 , Helicobacter pylori, Moraxella catarrhalis 1 , Neisseria gonorrhoeae, Pasteurella multocida, Vibrio cholerae.
Прочие: Borrelia burgdorferi, Leptospira icterohaemorrhagiae, Treponema pallidum.
Грамположительные анаэробы: виды рода Clostridium, Peptococcus niger, Peptostreptococcus magnus, Peptostreptococcus micros, виды рода Peptostreptococcus.
Грамотрицательные анаэробы: Bacteroides fragilis, виды рода Bacteroides, виды рода Capnocytophaga, Eikenella corrodens, Fusobacterium nucleatum, виды рода Fusobacterium, виды рода Porphyromonas, виды рода Prevotella.
Бактерии, для которых вероятна приобретенная резистентность к комбинации амоксициллина с клавулановой кислотой
Грамотрицательные аэробы: Escherichia coli 1 , Klebsiella oxytoca, Klebsiella pneumoniae, виды рода Klebsiella, Proteus mirabilis, Proteus vulgaris, виды рода Proteus, виды рода Salmonella, виды рода Shigella.
Грамположительные аэробы: виды рода Corynebacterium, Enterococcus
Бактерии, обладающие природной устойчивостью к комбинации амоксициллина с клавулановой кислотой
Грамотрицательные аэробы: виды рода Acinetobacter, Citrobacter freundii, виды рода Enterobacter, Hafnia alvei, Legionella pneumophila, Morganella morganii, виды рода Providencia, виды рода Pseudomonas, виды рода Serratia, Stenotrophomonas maltophilia, Yersinia enterocolitica
Прочие: Chlamydia pneumoniae, Chlamydia psittaci, виды рода Chlamydia, Coxiella burnetii, виды рода Mycoplasma.
1 для данных бактерий клиническая эффективность комбинации амоксициллина с клавулановой кислотой была продемонстрирована в клинических исследованиях.
2 штаммы этих видов бактерий не продуцируют бета-лактамазы. Чувствительность при монотерапии амоксициллином позволяет предполагать аналогичную чувствительность к комбинации амоксициллина с клавулановой кислотой.
Фармакокинетика
Действующие вещества препарата быстро и полностью абсорбируются из желудочно-кишечного тракта (ЖКТ) после приема внутрь. Всасывание действующих веществ оптимально в случае применения препарата вместе с пищей.
Ниже приведены фармакокинетические параметры амоксициллина и клавулановой кислоты после приема в дозе 875 мг/125 мг и 500 мг/125 мг два раза в день здоровыми добровольцами.
Средние (± SD) фармакокинетические
Около 10-25 % начальной дозы амоксициллина выводится почками в виде неактивного метаболита (пенициллоевой кислоты). Клавулановая кислота в организме человека подвергается интенсивному метаболизму с образованием 2,5-дигидро-4-(2-гидроксиэтил)-5-оксо-1//-пиррол-3-карбоновой кислоты и 1-амино-4-гидрокси-бутан-2-она и выводится почками, через ЖКТ, а также с выдыхаемым воздухом, в виде диоксида углерода.
Как и при внутривенном введении комбинации амоксициллина и клавулановой кислоты, терапевтические концентрации амоксициллина и клавулановой кислоты обнаруживаются в различных тканях и интерстициальной жидкости (в желчном пузыре, тканях брюшной полости, коже, жировой и мышечной тканях, синовиальной и перитонеальной жидкостях, желчи, гнойном отделяемом).
Амоксициллин и клавулановая кислота обладают слабой степенью связывания с белками плазмы крови. Проведенные исследования показали, что с белками плазмы крови связывается около 25 % общего количества клавулановой кислоты и 18 % амоксициллина в плазме крови.
Объем распределения составляет приблизительно 0,3-0,4 л/кг для амоксициллина и приблизительно 0,2 л/кг для клавулановой кислоты. Амоксициллин и клавулановая кислота не проникают через гематоэнцефалический барьер при невоспаленных мозговых оболочках. Амоксициллин (как и большинство пенициллинов) выделяется с грудным молоком.
В грудном молоке могут быть обнаружены также следовые количества клавулановой кислоты. За исключением возможности развития сенсибилизации, диареи и кандидоза слизистых оболочек полости рта, неизвестно никаких других негативных влияний амоксициллина и клавулановой кислоты на здоровье младенцев, вскармливаемых грудным молоком.
Исследования репродуктивной функции у животных показали, что амоксициллин и клавулановая кислота проникают через плацентарный барьер. Однако не было выявлено негативного влияния на плод.
Фармакокинетика амоксициллина/клавулановой кислоты не зависит от пола пациента.
Пациенты с нарушением функции почек
Общий клиренс амоксициллина/клавулановой кислоты снижается пропорционально снижению почечной функции. Снижение клиренса более выражено для амоксициллина, чем для клавулановой кислоты, т.к. большая часть амоксициллина выводится почками. Дозы препарата при почечной недостаточности должны подбираться с учетом нежелательности кумуляции амоксициллина на фоне поддержания нормального уровня клавулановой кислоты.
Пациенты с нарушением функции печени
У пациентов с нарушением функции печени препарат применяют с осторожностью, необходимо проводить постоянный контроль функции печени.
Показания
Инфекционно-воспалительные заболевания, вызванные чувствительными к амоксициллину/клавулановой кислоте микроорганизмами:
— инфекции верхних дыхательных путей и ЛОР-органов (в том числе, острый и хронический синусит, острый и хронический средний отит, заглоточный абсцесс, тонзиллит, фарингит);
— инфекции нижних дыхательных путей (острый бронхит с бактериальной суперинфекцией, обострение хронического бронхита, пневмония);
— инфекции мочевыводящих путей (например, цистит, уретрит, пиелонефрит);
— инфекции в гинекологии и акушерстве;
— инфекции кожи и мягких тканей, включая укусы человека и животных;
— инфекции костной и соединительной тканей (например, остеомиелит);
— инфекции желчных путей (холецистит, холангит);
Противопоказания
— повышенная чувствительность к амоксициллину, клавулановой кислоте, другим компонентам препарата;
— тяжелые реакции гиперчувствительности (например, анафилактические реакции) в анамнезе к другим бета-лактамным антибиотикам (цефалоспорины, карбапенемы или монобактамы);
— холестатическая желтуха и/или другие нарушения функции печени, вызванные приемом амоксициллина/клавулановой кислоты, в анамнезе;
— детский возраст до 12 лет с массой тела меньше 40 кг;
— почечная недостаточность (КК 40 кг:
Максимальная суточная доза препарата Амоксиклав®Квиктаб составляет 1500 мг амоксициллина/375 мг клавулановой.
Пациенты с нарушением функции почек
У пациентов с клиренсом креатинина (КК) выше 30 мл/мин отсутствует необходимость в коррекции дозы.
Взрослые и дети старше 12 лет с массой тела > 40 кг (указанный режим дозирования применяется при инфекциях среднего и тяжелого течения):
Диспергируемые таблетки препарата Амоксиклав®Квиктаб 875 мг/125 мг:
500 мг/125 мг 2 раза в день (при среднем и тяжелом течении инфекции)
Суточная доза препарата Амоксиклав®Квиктаб при применении 2 раза в день составляет 1750 мг амоксициллина/250 мг клавулановой кислоты.
Пациенты с нарушением функции почек
У пациентов с клиренсом креатинина (КК) более 30 мл/мин отсутствует необходимость в коррекции дозы.
Пациентам с КК менее 30 мл/мин использование диспергируемых таблеток препарата Амоксиклав®Квиктаб, 875 мг/125 мг противопоказано.
Таким пациентам следует принимать препарат в дозировке 500 мг/125 мг после соответствующей уровню КК коррекции дозы.
Пациенты с нарушением функции печени
При приеме препарата Амоксиклав®Квиктаб следует соблюдать осторожность. Необходимо проводить регулярный контроль функции печени. В случае начала лечения с парентерального введения препарата, терапию возможно продолжить приемом таблеток препарата Амоксиклав®Квиктаб.
Продолжительность курса лечения определяется лечащим врачом! Минимальный курс антибактериальной терапии составляет 5 дней. Лечение не должно продолжаться более 14 дней без пересмотра клинической ситуации.
Побочные эффекты
По данным Всемирной организации здравоохранения (ВОЗ) нежелательные реакции классифицированы в соответствии с их частотой развития следующим образом: очень частые (>1/10), частые (>1/100, 1/1000, 1/10000, Телефонная справочная 8-800-600-22-09
Как оценить почечную функцию в клинической практике?
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Точное измерение экскреторной функции почек крайне важно как в клинической практике, так и в исследовательских работах. Введение рутинного измерения скорости клубочковой фильтрации (СКФ) и новой дефиниции «хронические заболевания почек» возобновили интерес к методам измерения почечной функции. Кроме того, некоторые страны делают попытки скринирования всего населения на выявление заболеваний почек с целью снижения связанного с этими заболеваниями кардиоваскулярного риска. Точное измерение методологически сложно, поэтому более часто в клинической практике используются косвенные показатели, такие как уровень креатинина в плазме крови и специальные формулы (основанные на возрасте пациента, половой принадлежности и уровне сывороточного креатинина). В данной статье описываются рутинные и более специфичые методы оценки почечной функции и обсуждается СКФ.
Почки выполняют несколько связанных между собой функций (табл. 1), которые зависят от СКФ, интегративного показателя функции почек. СКФ определяется, как объем плазмы, очищенный от идеального вещества за единицу времени (обычно выражается в мл/мин.). «Идеальное вещество» – то, которое свободно фильтруется через клубочки и не секретируется, не реабсорбируется почечными канальцами.
Креатинин
Креатинин – эндогенное вещество, максимально близкое к идеальному для измерения СКФ [w1]. Креатинин плазмы крови является продуктом метаболизма креатинина и фосфокреатинина в скелетной мускулатуре (хотя незначительный вклад в его продукцию может вносить и потребление в пищу мяса) [w2,w3].
У пациентов со стабильной почечной функцией содержание креатинина в плазме крови обычно постоянно, варьирует в течение суток не более чем на 8% [w4,w5].
Креатинин свободно фильтруется в клубочках, не реабсорбируется, но (до 15%) активно секретируется почечными канальцами [w6]. При выраженной почечной недостаточности увеличивается экскреция креатинина через гастроинтестинальный тракт [w7].
Клиренс креатинина
Определение клиренса креатинина (КК) с использованием содержания креатинина в плазме крови и анализа собранной за определенный промежуток времени мочи, дает предположение о СКФ:
Клиренс креатинина = (креатинин мочи х объем)/ креатинин плазмы крови
Из–за секреции креатинина почечными канальцами при оценке СКФ по КК зачастую значение СКФ превышает истинное. Это систематичная ошибка при определении стабильных величин, однако до развития выраженной почечной недостаточности (ПН) КК остается адекватным методом оценки почечной функции пациентов. Главная проблема при измерении КК – это необходимость сбора мочи более 24 часов; для пациентов это крайне неудобно, и сбор мочи зачастую производится с погрешностями. Также вариабельность полученного данным методом значения составляет 25% в течение суток [w8]. Поэтому определение КК все реже используется в клинической практике.
Мочевина
Мочевина плазмы крови – менее надежный показатель СКФ, чем креатинин, поскольку ее содержание чаще меняется по причинам, не связанным с СКФ. Диета с высоким содержанием белка, повреждение тканей, обильное кровотечение из гастроинтестинального тракта, лечение кортикостероидами могут привести к увеличению мочевины плазмы крови, в то время как диета с низким содержанием белка и заболевания печени могут привести к ее снижению. Также 40–50% профильтрованной мочевины может реабсорбироваться канальцами, хотя при выраженной почечной недостаточности этот процент меньше [w9].
Содержание мочевины
и клиренс креатинина
При выраженной почечной недостаточности содержание мочевины и КК могут дать более точную информацию о СКФ, чем один КК, поскольку процессы реабсорбции мочевины и секреции креатинина взаимно уравновешивают друг друга [w10]. Этот метод рекомендуется для оценки резидуальной функции почек [w11] у пациентов, находящихся на диализе.
Клиренс инулина
В связи с отсутствием идеальной эндогенной субстанции для измерения СКФ требуется введение экзогенного агента, такого как инулин. Инулин, полимер фруктозы (5200 дальтон), обнаружен в Иерусалимских артишоках, георгинах и цикории и впервые был использован для измерения СКФ в 1951 г. [w12]. Его применение ограничено в связи с дороговизной очищенного инулина и трудностью его измерения, а определени СКФ этим методом требует больших временных затрат как для пациента, так и для врача. Болюсное введение и инфузия инулина выполняются до достижения устойчивой плазменной концентрации, вслед за этим (через несколько часов) выполняются общие анализы крови и мочи для определения содержания инулина. Данный метод (в настоящее время часто используется полифруктозан – Inutest: Fresenius, Австрия) используется только в исследовательских работах, когда необходима очень точная оценка почечной функции.
Радиоизотопные методы
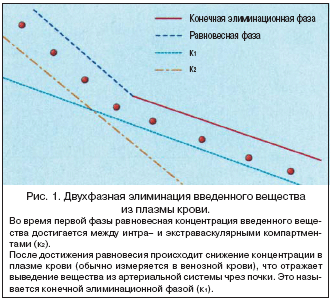
С конца 1960–х гг. стали применяться радионуклеиды и был создан альтернативный метод оценки СКФ, позволяющий исключить некоторые практические недостатки определения КК. Использование радионуклеидов тесно коррелирует с клиренсом инулина [1–4] Обычно прием радионуклеидов производится однократно и СКФ вычисляется по скорости их выведения из плазмы крови, что устраняет необходимость проведения анализов мочи. Выведение вещества происходит в 2 фазы (рис. 1).
Для вычисления СКФ используется компьютерное оборудование на основе данных двух фаз (двойной пул) или терминальной элиминационной фазы (единичный пул). Метод единичного пула имеет то преимущество, что требуется меньшее количество образцов плазмы крови.
Недостаток радиоизотопного метода состоит в необходимости специальных условий хранения, обработки и использования радиоактивного материала. Также он дорог и не может использоваться во время беременности.
Важно отметить, что фаза конечной элиминации значительно удлинена при выраженной почечной недостаточности. У пациентов с почечной недостаточностью средней степени тяжести (СКФ 30–59 мл/мин.) образцы плазмы крови собираются до 5 часов после введения вещества, в то время как у пациентов с выраженной почечной недостаточностью сбор требуется вплоть до 24 часа после введения [5].
Радиоконтрастные агенты
Радиоконтрастные агенты были доступны с 1960–х гг., но трудности химического анализа и неприемлемое количество свободного йода в препарате ограничивало их применение [w13]. Эти проблемы решены, и сегодня радиоконтрастные агенты обладают рядом преимуществ перед радиоизотопами без беспокойства о радиоактивных свойствах. Агенты, используемые в последнее время: йофаламат (Conray; Mallinckrodt, St Louis, MO), сиатризоат меглумина (Hypaque; Amersham Health, NJ) и йохексол (Omnipaque; Amersham Health, NJ). Йохексол – препарат выбора, поскольку он быстр в использовании и результаты сопоставимы с клиренсом инулина [6,7].
Цистатин С
В последнее время возрос интерес к цистатину С, как эндогенному маркеру СКФ. Цистатин С – член цистатинового «суперсемейства» цистеин–протеазных ингибиторов. Он свободно фильтруется через клубочки. Его применение, однако, ограничено более высокой вариабельностью сывороточного уровня, по сравнению с креатинином (75% против 7%) [8]. Также его содержание в плазме крови повышается при опухолях, [w14,w15] ВИЧ–инфекции [w16] и лечении глюкокортикоидами [w17]. В настоящее время у цистатина С нет установленной роли, но он может использоваться для раннего выявления пациентов с почечной недостаточностью в рамках скринирующей программы [w18].
Специальные формулы
Чтобы избежать практических трудностей для измерения КК, существует несколько специальных формул. Наиболее часто используется уравнение Cockcroft и Goult и формулы, основанные на модификации диеты, использованной в исследовании заболеваний почек (рис. 2). В связи с ограниченной возможностью выявления почечной недостаточности по сывороточному креатинину возросла роль формул, в особенности формул MDRD (модификация диеты при заболеваниях почек) [9].
Уравнение Cockcroft и Goult
Уравнение Cockcroft и Goult, которое оценивает КК по уровню сывороточного креатинина, возрасту, полу и весу, было одним из первых [10] и все еще широко используется в клинической практике. Оно основано на экскреции креатинина у мужчины с нормальной функцией почек (с коррекцией для женщин, основанной на данных 3 других исследований [w19,w21]): однако имеется тенденция к оценке почечной функции как более низкой, особенно и ожирении или водной перегрузке (подобно тому, как увеличение веса не свидетельствует об увеличении мышечной массы).
Позже Левей и др. вывели формулу, основанную на данных исследований среди пациентов с выраженной почечной недостаточностью в исследованиях по коррекции диеты при заболеваниях почек [11–14]. Это относится к «6–вариабельной MDRD» или «6–v MDRD» формуле [15]. Эта формула дает оценку СКФ в миллилитрах в минуту по отношению к площади поверхности тела 1,73 м2 и основана на возрасте, поле, расе пациента и уровне мочевины, креатинина и альбумина в плазме крови. Отсутствие веса в формуле позволяет избежать ошибки при водной перегрузке и ожирении.
В 2000 г. формула модификации диеты при заболеваниях почек была упрощена (стали использоваться только возраст пациента, пол, раса и уровень креатинина в плазме крови) [16]. Эта формула получила название «4–вариабельной MDRD» или «4–v MDRD» формула.
Преимущество этих формул состоит в том, что разные лаборатории используют разные методы определения креатинина. Некоторые тесты более чувствительны, чем другие, к некреатининовым хромогенам, которые ложно повышают значения креатинина. Эта ошибка усугубляется при использовании формул, особенно у пациентов с более высоким уровнем почечной функции [17,18]. Для получения результатов, максимально близких к полученным в исследовании по коррекции диеты при заболеваниях почек, все значения сывороточного креатинина в идеале должны быть определены с использованием оригинальных методов клинической лаборатории Cleveland [17,18]. Это создает проблему для поставщиков аналитических систем и практически невыполнимо. Однако некоторые различия методов исследования могут быть скорректированы, и в Содиненном Королевстве (СК) существуют планы по адаптации факторов коррекции. С использованием корректирующих факторов получается немного модифицированная формула 4–v MDRD [19].
Поскольку эти формулы выведены для пациентов с выраженной почечной недостаточностью, правомерен вопрос об их применении для пациентов с нормальной или почти нормальной СКФ. Рекомендовано не использовать данные формулы при уровне СКФ более 60 мл/мин/1,73 м2. Необходимо отметить, что эти формулы не применимы в определенных клинических ситуациях (таких как острая почечная недостаточность, беременность, тяжелое истощение, заболевания скелетной мускулатуры, параплегия и квадриплегия), у детей или при быстром изменении почечной функции.
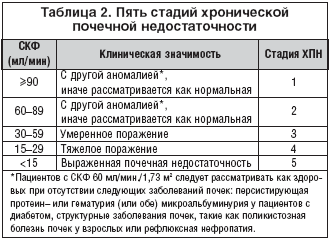
По литературным данным, около 5% взрослой популяции СК имеют хроническое заболевание почек 3 (СКФ 30–59 мл/мин.), 4 (15–29 мл/мин.), или 5 стадии (менее 15 мл/мин.). У этих людей значительно увеличен риск кардиоваскулярной заболеваемости и смертности, и их выявление позволяет по возможности более рано принимать меры для сокращения кардиоваскулярного риска и снижения скорости прогрессирования почечной недостаточности. В таблице 2 перечислены 5 стадий хронической почечной недостаточности.
Нефрологическая Ассоциация СК среди ассоциаций других стран, включая Канаду и Австралию, разработала рекомендации для направленного скринирования населения на выявление сниженной почечной функции на уровне поликлиник, используя CКФ. Эти рекомендации описывают, как лечить большинство пациентов в условиях поликлиники и какие пациенты должны быть направлены к нефрологу.
Заключение
Безусловно, в клинической практике наиболее широко используются специальные формулы, основывающиеся на уровне креатинина плазмы крови. Одна из них, модифицированная 4–v MDRD формула расчета СКФ [19], в настоящее время используется для определения CКФ лабораториями и стала стандартным методом выявления и мониторинга пациентов со сниженной почечной функцией в ОК и в других странах. Выявление и надлежащее лечение пациентов с хроническими заболеваниями почек сокращает кардиоваскулярный риск и замедляет ухудшение функции почек у этих пациентов.
Реферат подготовлен Э.Р. Великовой по материалам статьи Jamie Traynor, Robert Mactier, Colin G Geddes, Jonathan G Fox «How to measure renal function
in clinical practice».
BMJ, No.7571 October 7, 2006, pp733–737.
Список литературы w1–w21 Вы можете найти на сайте bmj.com
Как оценить работу почек? Что такое СКФ?
Как оценить работу почек? Что такое СКФ?
Здоровая почка состоит из 1-1,2 миллиона единиц почечной ткани — нефронов, функционально связанных с кровеносными сосудами. Каждый нефрон — длиной около 3 см, в свою очередь, состоит из сосудистого клубочка и системы канальцев, длина которых в нефроне 50 — 55 мм, а всех нефронов — около 100 км. В процессе образования мочи нефроны удаляют из крови продукты обмена, регулируют ее состав. За сутки профильтровывается 100–120 литров так называемой первичной мочи. Большая часть жидкости всасывается обратно в кровь – за исключением «вредных» и ненужных организму веществ. В мочевой пузырь попадает лишь 1–2 литра вторичной концентрированной мочи.
Из-за различных заболеваний нефроны один за другим выбывают из строя, по большей части безвозвратно. Функции погибших «собратьев» берут на себя другие нефроны, их же поначалу так много. Однако со временем нагрузка на работоспособные нефроны становится все больше – и они, перетрудившись, погибают все быстрее.
Как оценить работу почек? Если бы можно было точно подсчитывать количество здоровых нефронов, вероятно, это был бы один из наиболее точных показателей. Однако существуют и другие методы. Можно, например, собрать всю мочу больного за сутки и одновременно проанализировать его кровь – рассчитать клиренс креатинина, то есть скорость очищения крови от этого вещества.
Креатинин — конечный продукт обмена белков. Норма содержания креатинина в крови — 50-100 мкмоль/л у женщин и 60-115 мкмоль/л у мужчин, у детей эти показатели ниже в 2-3 раза. Есть и другие показатели нормы (не выше 88 мкмоль/л), такие расхождения частично зависят от используемых в лаборатории реактивов и от развития мышечной массы пациента. При хорошо развитой мускулатуре креатинин может достигать 133 мкмоль/л, при малой мышечной массе — 44 мкмоль/л. Креатинин образуется в мышцах, поэтому его некоторое повышение возможно при тяжелой мышечной работе и обширных травмах мышц. Почками выводится весь креатинин, за сутки примерно 1-2 г.
Впрочем, еще чаще для оценки степени хронической почечной недостаточности используется такой показатель, как СКФ — скорость клубочковой фильтрации (мл/мин).
В НОРМЕ СКФ составляет от 80 до 120 мл/мин, ниже у лиц старшего возраста. СКФ ниже 60 мл/мин считают началом хронической почечной недостаточности.
Приведем несколько формул, позволяющих оценить функцию почек. Они достаточно известны среди специалистов, я привожу их из книги, написанной специалистами отделения диализа С.-Петербургской городской Мариинской больницы (Земченков А.Ю., Герасимчук Р.П., Костылева Т.Г., Виноградова Л.Ю., Земченкова И.Г,. «Жизнь с хронической болезнью почек», 2011).
Это, например, формула расчета клиренса креатинина (формула Кокрофта-Голта, по фамилиям авторов формулы Cockcroft и Gault):
Ccr = (140 – возраст, годы) х вес кг/ (креатинин в ммоль/л) х 814,
Для женщин полученное значение умножается на 0,85
Между тем, справедливости ради надо сказать, что европейские медики не рекомендуют использовать эту формулу для оценки СКФ. Для более точного определения остаточной функции почек нефрологи используют так называемую формулу MDRD:
СКФ = 11,33 х Crк –1,154 х (возраст)–0,203 х 0,742 (для женщин),
где Crк – креатинин сыворотки крови (в ммоль/л). Если в результатах анализа креатинин дан в микромолях (мкмоль/л), эту величину следует разделить на 1000.
У формулы MDRD есть существенный недостаток: она плохо работает при высоких значениях СКФ. Поэтому в 2009 году нефрологи вывели новую формулу для оценки СКФ, формулу CKD-EPI. Результаты оценки СКФ по новой формуле совпадают с результатами MDRD при низких значениях, но дают более точную оценку при высоких значениях СКФ. Иногда бывает так, что человек потерял значительное количество функции почек, а креатинин у него все еще в норме. Формула эта слишком сложна, чтобы приводить ее здесь, но о том, что она существует, стоит знать.
А теперь о стадиях хронической болезни почек:
1 (СКФ больше 90). Нормальная или повышенная СКФ при наличии заболевания, поражающего почки. Требуется наблюдение у нефролога:диагностика и лечение основного заболевания, снижение риска развития сердечнососудистых осложнений
2 СКФ=89-60). Повреждение почек с умеренным снижением СКФ. Требуется оценка скорости прогрессирования ХБП, диагностика и лечение.
3 (СКФ=59-30). Средняя степень снижения СКФ. Необходимы профилактика, выявление и лечение осложнений
4 (СКФ=29-15). Выраженная степень снижения СКФ. Пора готовиться к заместительной терапии (необходим выбор метода).
5 (СКФ меньше 15). Почечная недостаточность. Начало заместительной почечной терапии.
Оценка скорости клубочковой фильтрации по уровню креатинина в крови (сокращенная формула MDRD):