Лямблиоз у детей
Лямблиоз у детей – паразитарная инвазия, вызываемая одноклеточными организмами – лямблиями. Лямблиоз у детей может протекать с диспепсическим, болевым, астено-невротическим, интоксикационным, аллерго-дерматологическим синдромами. Диагностика лямблиоза у детей предполагает проведение микроскопического и ПЦР исследования кала и дуоденального содержимого, ИФА крови. Лечение лямблиоза у детей включает специфическую противолямблиозную терапию, диетический режим, проведение тюбажей с холекинетиками, прием ферментативных препаратов и энтеросорбентов.
Общие сведения
Лямблиоз у детей – протозойная инфекция, вызываемая микроскопическими паразитами Lamblia intestinalis (лямблиями). Согласно эпидемиологическим данным, общая распространенность лямблиоза в популяции составляет 2-5%, их них более половины случаев заболевания приходится на детей. В организованных детских коллективах (яслях, садах, школах, интернатах) зараженность детей лямблиозом достигает 30-50%. Восприимчивость к лямблиозной инфекции среди детей младшего возраста в 3 раза выше, чем среди взрослых. Лямблиоз у ребенка может протекать под маской многочисленных заболеваний, поэтому его выявление и предупреждение распространения составляет сложную проблему детской гастроэнтерологии и педиатрии.
Причины
Лямблии также паразитируют в кишечнике собак, кошек, грызунов, однако их патогенность для человека достоверно не доказана. Поэтому принято считать, что основным резервуаром инфекции является больной лямблиозом человек. Известно, что ребенок, больной лямблиозом, в сутки выделяет с калом около 900 млн. цист паразита, между тем для заражения других детей достаточно всего 8-10 цист.
Заражение детей лямблиозом происходит посредством фекально-орального механизма, при попадании цист паразитов в пищеварительный тракт ребенка с водой, пищей, при пользовании общими игрушками, посудой и предметами гигиены (носовыми платками, полотенцами), через грязные руки. Новорожденные дети могут заражаться лямблиозом в родах при прорезывании головки. В семьях, где один или несколько детей больны лямблиозом, обычно инфекция имеется у всех остальных членов семьи.
Патогенез
Кроме этого, лямблии выделяют токсические продукты метаболизма, которые нарушают всасывание углеводов, жиров, белков, микроэлементов, витаминов и минеральных веществ в тонком кишечнике, формируя дефицит микронутриентов и поливитаминную недостаточность. При лямблиозе у детей страдает синтез пищеварительных ферментов, что находит свое выражение в развитии лактазной недостаточности и синдрома мальабсорбции.
Раздражение нервных окончаний стенки кишки запускает патологические висцеро–висцеральные рефлексы, способствуя развитию абдоминального синдрома. Сенсибилизация организма продуктами метаболизма и гибели лямблий вызывает различные формы аллергических проявлений.
Длительное персистирование лямблий, воздействие их токсинов и продуктов обмена на различные системы, вызывает у ребенка синдром хронической эндогенной интоксикации, невротические реакции, вторичную иммунную недостаточность.
Классификация
В соответствии с классификацией ВОЗ, различают бессимптомное лямблионосительство и клинически выраженный лямблиоз у детей. По особенностям клинических проявлений выделяют первичную инвазию (острый лямблиоз чаще встречается у детей младшей возрастной группы) и затяжную рецидивирующую инфекцию (хронический лямблиоз обычно регистрируется у старших детей и взрослых).
В зависимости от клинического варианта лямблиоз у детей может протекать в кишечной форме (в виде дуоденита, дискинезии двенадцатиперстной кишки, энтерита, энтероколита), гепатобилиарной форме (в виде дискинезии желчевыводящих путей, холангита, холецистита), как сопутствующее заболевание.
У детей разного возраста лямблиоз может приобретать клиническую форму с преобладанием болевого, диспепсического, аллерго-дерматологического, астено-невротического, интоксикационного синдрома или их сочетаний.
Симптомы лямблиоза у детей
Практически у всех детей с лямблиозом наблюдается абдоминальный синдром, характеризующийся приступообразной болью в животе (в эпигастрии, в районе пупка, правом подреберье), не связанной с приемом пищи. Иногда выраженность болевого синдрома у детей может напоминать клинику острого живота.
Диспепсический синдром у ребенка с лямблиозом может выражаться в снижении аппетита, наличии отрыжки, изжоги, тошноты, горечи во рту, вздутия живота. На фоне сопутствующего дисбиоза кишечника стул становится жидким, пенистым, зловонным; частота дефекаций увеличивается до 3-5 раз в сутки. При исследовании копрограммы обнаруживается стеаторея. Иногда у детей с лямблиозом отмечается чередование запоров и диареи. Следствием нарушения кишечного всасывания и расстройства стула служит снижение массы тела, гипотрофия.
Аллерго-дерматологические проявления лямблиоза у детей малоспецифичны. В ряде случаев на коже появляется мелкоточечная розовая сыпь по типу крапивницы, неукротимый кожный зуд; у подростков возникает или усиливается юношеская угревая сыпь. Может развиваться аллергический ринит, аллергический конъюнктивит, атопический дерматит, отек Квинке, бронхиальная астма. Иногда лямблиоз у детей заявляет о себе приступами артралгий и артрита.
Астено-невротический синдром при лямблиозе у детей является следствием угнетающего действия на ЦНС продуктов жизнедеятельности лямблий. Проявления синдрома находят свое выражение в повышенной утомляемости, снижении работоспособности и эмоционального тонуса ребенка, раздражительности, плаксивости, головных болях, головокружениях, появлении скрипа зубами (бруксизма), тиков.
Интоксикация при лямблиозе у детей сопровождается гепатолиенальным синдромом, лимфаденопатией, увеличением миндалин и аденоидов, беспричинным подъемом температуры тела до 37,5-38°С.
Хронический лямблиоз у детей не имеет ярко выраженных клинических проявлений. Его течение характеризуется сухостью и шелушением кожи, фолликулярным кератозом, обострением или манифестацией аллергических заболеваний, утяжелением течения соматической патологии, неустойчивостью стула, периодическим субфебрилитетом, признаками вегето-сосудистой дистонии и т. д.
Диагностика
Поскольку признаки инфекции не являются специфичными, дети с лямблиозом часто длительно и безрезультатно лечатся у аллерголога-иммунолога, детского дерматолога, детского пульмонолога. Обследованию на лямблиоз должны подвергаться дети с патологией ЖКТ, вегетативными и невротическими нарушениями, аллергическими заболеваниями, стойкой эозинофилией по данным гемограммы.
Наиболее доступной формой диагностики лямблиоза у детей считается выявление цист лямблий в кале. Для этого требуется, как минимум, трехкратная сдача анализа, однако, поскольку цистовыделение происходит непостоянно, циклично, лямблии в кале обнаруживаются не всегда. В некоторых случаях информативнее оказывается исследование дуоденального содержимого, полученного путем зондирования.
В настоящее время широко используется серологическая диагностика лямблиоза у детей (ИФА), направленная на выявление специфических антител к антигенам лямблий в крови, а также высокочувствительное ПЦР-исследование кала и дуоденального содержимого.
В рамках обследования детям с лямблиозом могут быть рекомендованы дополнительные диагностические процедуры: УЗИ органов брюшной полости, анализ кала на дисбактериоз, копрограмма, биохимическое исследование крови.
Лечение лямблиоза у детей
Целевой установкой терапии лямблиоза у детей является полная эрадикация паразита и устранение клинических проявлений. При подтверждении диагноза лямблиоза у детей должно проводиться лечение всех членов семьи и домашних питомцев.
Проведению противолямблиозной терапии предшествует подготовительный этап, включающий соблюдение диеты и режима питания и устранение холестаза. Для повышения эффективности лечения лямблиоза у детей рекомендуется соблюдение диеты: употребление каш, отрубей, сухофруктов, печеных овощей и фруктов; снижение доли легкоусвояемых углеводов. С целью устранения эндогенной интоксикации рекомендуется прием энтеросорбентов; при синдроме мальдигестии и мальабсорбции назначаются ферменты на основе панкреатина. При лямблиозе у детей показан прием холекинетиков, проведение слепых тюбажей по Демьянову. При выявлении дисбактериоза проводится соответствующая коррекция микробного пейзажа кишечника.
Для проведения этиотропной терапии лямблиоза у детей используются противолямблиозные препараты группы нитроимидазолов (метронидазол, тинидазол, ниридазол, орнидазол) и производные нитрофуранов (фуразолидон, нифуратель). Выбор препарата, схему и длительность лечения лямблиоза у детей определяет детский гастроэнтеролог. На 2-3 день приема противопаразитарных препаратов у детей могут обостриться аллергические проявления, усилиться боли в животе, однако это не является поводом для прекращения лечения.
После завершения назначенного курса должно быть проведено повторное обследование ребенка на лямблиоз. При упорном течении лямблиоза у детей проводятся два цикла лечения разными препаратами.
Прогноз и профилактика лямблиоза у детей
При проведении полного курса терапии клинико-лабораторная ремиссия достигается у 92-95% детей. Тем не менее, нередки случаи реинфекции и рецидива лямблиоза у детей. После завершения лечения дети должны наблюдаться педиатром с проведением 2-3–кратного обследования на лямблиоз. При отрицательных лабораторных результатах, но возобновлении типичных симптомов лямблиоза ребенку необходимо провести противорецидивный курс лечения.
Профилактика лямблиоза у детей требует выявления и лечения бессимптомных паразитоносителей и цистовыделителей; привития детям гигиенических навыков; использования кипяченой воды для питья и мытья фруктов; проведения противоэпидемических мероприятий в детских учреждениях.
Лямблиоз у детей
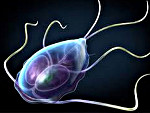
Паразит человека, кошек и собак Giardia duodenalis (также известная как Giardia lamblia) распространена во всем мире, а лямблиоз, вызванный G. Duodenalis, является наиболее распространенным кишечным паразитарным заболеванием. Наибольшее количество зарегистрированных случаев встречается у детей в возрасте от 1 до 9 лет и взрослых в возрасте от 35 до 44 лет. Большинство случаев заболевания регистрируется в период с начала лета до начала осени и связано с рекреационными водными видами спорта (например, плаванием) и выездами на природу. Люди являются основным резервуаром лямблий. Паразит также встречается у многих видов животных, хотя роль зоонозной передачи все еще не выяснена.
Что такое лямблии?
Лямблии — это жгутиковые простейшие, имеющие две формы: трофозоиты и цисты. Инфекционная и экологически устойчивая форма — циста. После проглатывания ребенком каждая циста продуцирует два трофозоита в тонком кишечнике. Отделенные трофозоиты проходят через кишечник и образуют гладкие, овальные, тонкостенные инфекционные цисты, которые выделяются с калом. Продолжительность выведения цисты обычно имеет конечный срок, но может длиться и месяцами. Исследования показали, что для инфицирования достаточно проглатывания от 10 до 100 цист фекального происхождения. Цисты лямблий становятся заразными сразу после выделения с калом и остаются жизнеспособными в течение не менее 3 месяцев в воде при 4°C. Хотя замораживание не устраняет полностью инфекционность цист лямблий, нагревание, сушка или погружение их в морскую воду делают их нежизнеспособными.
Как происходит заражение лямблиями?
Заражение лямблиями может происходить напрямую фекально-оральным путем или косвенно через прием зараженной воды или пищи. Вода, зараженная цистами лямблий, по-видимому, является основным резервуаром и средством распространения паразита. Большинство вспышек лямблиоза, передаваемого через воду, были связаны с употреблением неочищенной или неправильно обработанной поверхностной воды. Передача лямблиоза от человека к человеку часто происходит в детских учреждениях и в семьях, где есть дети с диареей. Иммунная защита человека зависит от В-клеток, при этом секреторный иммуноглобулин А играет главную роль в иммунитете. Дети с гуморальными иммунодефицитами, такими как Х-сцепленная агаммаглобулинемия и гипогаммаглобулинемия, у которых развивается лямблиоз, предрасположены к хроническому заболеванию.
Какие симптомы и признаки лямблиоза?
Инкубационный период заболевания обычно длится от 1 до 2 недель, составляя в среднем 7 дней. Инфекция, вызванная G. Duodenalis, может вызывать широкий спектр клинических проявлений. У детей обычно наблюдается кратковременная острая водянистая диарея с субфебрильной температурой, тошнотой, анорексией и болями в животе или без нее. В других случаях инфекция имеет более длительное прерывистое течение, характеризующееся зловонным стулом, связанным с метеоризмом, вздутием живота и анорексией. Нарушение всасывания в сочетании с анорексией может привести к значительной потере веса, задержке роста и недоеданию у детей. Стул вначале может быть обильным и водянистым, а позже стать жирным и иметь неприятный запах. Кровь, слизь, лейкоциты в кале отсутствуют. Могут возникать различные степени мальабсорбции, и аномальный стул может чередоваться с периодами запора и нормального испражнения. Постинфекционная непереносимость лактозы может встречаться у 20% — 40% больных. Для разрешения этого синдрома может потребоваться несколько недель, и он может способствовать нарушению питания у детей. Недоедание и повторяющиеся эпизоды заражения лямблиями в первые годы жизни связаны с ухудшением когнитивных функций в позднем детстве. Кроме того, у части детей разовьются хронические желудочно-кишечные симптомы, такие как постинфекционный синдром раздраженного кишечника (PI-IBS).
Бессимптомный лямблиоз также является обычным явлением. Внекишечная инвазия может происходить при миграции трофозоитов в желчные или панкреатические протоки. Внекишечные проявления ранее считались необычными, но недавние исследования показывают, что у одной трети пациентов будут проявляться долгосрочные внекишечные симптомы, включая глазные, мышечные и метаболические осложнения. Последующее развитие реактивного артрита также может быть связано с лямблиозом.
Диагностика лямблиоза
Окончательный диагноз инфекции Giardia устанавливается путем обнаружения трофозоитов или цист лямблий в образцах стула, внутрикишечного содержимого или в тканях тонкой кишки при микроскопическом исследовании с использованием таких методов окрашивания, как трихром. Также используются прямые флуоресцентные тесты на антитела (DFA), определение растворимых антигенов стула с помощью иммуноферментного анализа (EIA), использование молекулярных методов, включая полимеразную цепную реакцию (ПЦР). EIA или мультиплексная ПЦР — это основная рекомендуемая в настоящее время диагностическая методология. В настоящее время имеются коммерчески доступные мультиплексные ПЦР-панели для обнаружения патогенов ЖКТ, включая лямблии. Эти тесты высокочувствительны (от 92% до 100%) и специфичны (от 96,9% до 100%) и могут одновременно выявлять несколько патогенов ЖКТ.
Идентификация как трофозоитов, так и цист может быть произведена на прямых мазках концентрированных образцов кала. Правильно проведенное прямое исследование кала позволяет установить диагноз лямблиоза у 70% пациентов при однократном осмотре и у 85% при повторном осмотре. Идентификация лямблий может быть затруднена из-за периодического выделения цист. Образцы стула следует исследовать в течение 1 часа после их сдачи. Трофозоиты чаще присутствуют в несформированном стуле из-за быстрого прохождения через кишечник. Цисты стабильны и вне желудочно-кишечного тракта.
При подозрении на лямблиоз и отрицательных результатах анализов кала следует выполнить аспирацию, биопсию или и то, и другое при эндоскопии двенадцатиперстной кишки или верхней части тощей кишки. В свежем образце трофозоиты обычно можно визуализировать на прямом влажном монтировании. Гистологическая оценка образцов биопсии двенадцатиперстной кишки имеет низкую чувствительность для выявления инфекции, однако этот диагностический подход может быть необходим пациентам с клиническими характеристиками инфекции Giardia, но с отрицательными образцами стула и двенадцатиперстной жидкости. Коммерчески доступный Энтеро-Тест — это альтернативный метод прямого получения двенадцатиперстной жидкости.
Лечение заболевания
Терапевтическая эффективность метронидазола против лямблий привела к разработке других производных нитроимидазола, таких как тинидазол и секнидазол. Преимущество этих лекарств состоит в том, что они имеют более длительный период полураспада, чем у метронидазол, что делает их пригодными для лечения однократной суточной дозой. Разовая доза 2 г (или эквивалентная педиатрическая доза 50 мг/кг в разовой дозе) тинидазола продемонстрировала эффективность излечения от 80% до 100%. Показано, что показатели излечения пациентов с лямблиозом неизменно выше при использовании тинидазола, чем при использовании других антипаразитарных препаратов, таких как метронидазол, нитазоксанид, мебендазол, альбендазол и хлорохин. Тинидазол разрешен к применению у детей от 3 лет и старше. Препарат выпускается в таблетках, которые можно измельчить в ароматизированном сиропе для пациентов, которые не могут проглотить таблетки.
Метронидазол был признан терапевтическим средством против лямблиоза в 1962 году. С тех пор клиницисты использовали метронидазол и другие нитроимидазолы в качестве основы терапии лямблиоза. Метронидазол — препарат, наиболее часто применяемый для лечения лямблиоза во всем мире. Дети были включены во многие клинические испытания метронидазола с результатами, аналогичными таковым у взрослых (средняя эффективность 94%) с 5-дневными и 10-дневными курсовыми режимами. Метронидазол не доступен в стандартной жидкой форме, но суспензию можно приготовить путем тщательного измельчения таблеток метронидазола с использованием глицерина в качестве смазки и суспендирования смеси в ароматизированном сиропе.
Побочные эффекты тинидазола встречаются не так часто, как у метронидазола. Наиболее частые побочные эффекты лечения метронидазолом включают головную боль, головокружение, тошноту и металлический привкус во рту. Тошнота возникает у 5–15% пациентов, получающих стандартные многодневные курсы. Кроме того, метронидазолу приписывают возникновение реактивного панкреатита, токсическое воздействие на центральную нервную систему при высоких дозах и преходящую обратимую нейтропению.
Предотвращение рецидивов лямблиоза
Нет известных фармакологических средств, эффективно предотвращающих рецидив лямблиоза. Реинфекция часто встречается в эндемичных районах или в ситуациях, когда уровень гигиены плохой или загрязненная вода (например, в частных колодцах) не обрабатывается должным образом. Повторное заражение можно предотвратить, постоянно соблюдая правила гигиены рук, особенно после дефекации и обращения с грязными подгузниками. Перед приготовлением и употреблением пищи следует также соблюдать гигиену рук. Чтобы снизить риск передачи болезни, детей с диареей следует исключить из детских учреждений до тех пор, пока диарея не прекратится. Детям с лямблиозом не следует посещать развлекательные водные заведения в течение 2 недель после исчезновения симптомов.
Рекомендации по профилактике лямблиоза
Поскольку лямблии чаще всего передаются через зараженную воду и пищу или при контакте с инфицированным человеком или животным, следует избегать использования неочищенных источников воды и мыть руки водой с мылом после контакта с потенциально зараженным фекальным материалом или контакта с инфицированным человеком или животным. Гели на спиртовой основе неэффективны против цист лямблий, и их не следует использовать вместо мытья рук, когда имеется риск заражения лямблиями.
В больнице стандартные меры предосторожности включают использование перчаток и мытье рук после снятия перчаток.
Перед поездкой в районы, где вода может быть загрязнена или безопасность питьевой воды сомнительна, путешественников, туристов и отдыхающих следует проинформировать о методах, позволяющих сделать воду безопасной для питья. Эти меры включают использование воды в бутылках, дезинфекцию воды путем ее нагревания до кипения в течение 1 минуты или использование фильтра, который был протестирован и сертифицирован в соответствии со стандартом 53 или стандартом 58 Американского национального фонда безопасности для уменьшения кист и ооцист. Вспышки лямблиоза, передаваемые через воду, можно предотвратить, сочетая надлежащую фильтрацию источников воды, хлорирование и техническое обслуживание систем распределения воды. Путешественников также следует проинформировать о возможности передачи лямблиоза при использовании загрязненной воды для рекреационных целей (например, озер, рек, недостаточно обработанных плавательных бассейнов).
Комплексное лечение детей с лямблиозом и сопутствующим дисбактериозом кишечника
Рассмотрены особенности диагностики и лечения лямблиоза у детей. Определена роль диетотерапии и возможности применения энтеросорбентов в комплексном лечении пациентов с лямблиозом и сопутствующим дисбактериозом кишечника.
Peculiarities of diagnostics and treatment of lambliosis with children were considered. The meaning of dietary therapy and the possibilities of interosorbents use in complex therapy of patients with lambliosis and satellite intestine dysbacteriosis were specified.
Лямблиоз является одним из самых распространенных и часто встречающихся протозоозов, протекающим как в виде латентного паразитоносительства, так и в виде манифестных форм с преимущественным поражением тонкого кишечника. Основным источником инвазии является зараженный человек. Механизм передачи заболевания фекально-оральный. Пути распространения — водный, контактный, пищевой.
Воздействие лямблий на организм хозяина многообразно. Вегетативные формы, фиксируясь на поверхности энтероцитов, не только перекрывают всасывательную поверхность кишки и потребляют готовые питательные вещества, но и вызывают механическое и токсическое повреждение поверхности кишечника, запуская целый ряд патологических механизмов: сенсибилизацию организма продуктами распада лямблий и формирование аллергодерматозов, нарушение синтеза ферментов и развитие вторичного синдрома мальабсорбции, формирование абдоминального синдрома, нарушение функции печени, снижение синтеза иммуноглобулинов, формирование дисбиотических нарушений в кишечнике [1, 3–5].
Полиморфизм клинических признаков лямблиоза зачастую затрудняет диагностику данного заболевания [1, 12]. Согласно классификации ВОЗ нами ежегодно регистрируются: лямблиоз без клинических проявлений (латентный) в 2% случаев, лямблиоз с клиническими проявлениями (манифестный) в 98% случаев. Из манифестных форм кишечную форму заболевания мы наблюдаем в 15% случаев, билиарно-панкреатическую форму — в 9%, форму с внекишечными проявлениями — в 30%, смешанную форму — в 44% случаев соответственно.
Наши исследования показали, что в целом кишечный синдром при различных формах лямблиоза проявляется: болью в животе у 30% больных, диареей у 57%, запорами у 29%, тошнотой и анорексией у 70% пациентов соответственно. У 20–40% детей в зависимости от формы заболевания имеет место лактазная недостаточность. Дисбактериоз кишечника при лямблиозе мы регистрируем у всех детей и подростков — 100% [6].
Под дисбактериозом кишечника понимают клинико-лабораторный синдром, связанный с изменением качественного и/или количественного состава микрофлоры кишечника с последующим развитием метаболических и иммунологических нарушений и возможным развитием желудочно-кишечных расстройств [9]. Многими исследователями доказано, что дисбактериоз кишечника является не только сопутствующим клинико-лабораторным синдромом основной соматической патологии желудочно-кишечного тракта, но и может самостоятельно являться дебютом многих патологических состояний, особенно у детей раннего возраста.
Терапия лямблиоза преследует цель полной эрадикации лямблий из кишечника, поэтому ее успешность во многом зависит от комплексного подхода к лечению, включающего назначение: противолямблиозных средств, энтеросорбентов, препаратов, восстанавливающих функцию желчного пузыря, пробиотиков, пребиотиков, при необходимости антигистаминных средств, гепатопротекторов и иммунокорректоров [4, 5]. Очень важно при лечении лямблиоза правильно назначить диету, соответствующую возрасту ребенка, форме заболевания, сопутствующей патологии. Хорошо себя зарекомендовала диета, богатая мягкими пищевыми волокнами-энтеросорбентами, а также поддерживающая фитотерапия, оказывающая противовоспалительное, обволакивающее, регенерирующее действие на слизистую желудочно-кишечного тракта [3].
В настоящее время в медицинской практике используется большое количество энтеросорбентов, различающихся по лекарственной форме, по химической структуре, по механизму сорбции, селективности. Диапазон клинических эффектов энтеросорбции достаточно широк. Наиболее значимыми являются: дезинтоксикационный, антидиарейный, противовоспалительный, метаболический, цитопротекторный эффекты. Помимо этого энтеросорбенты (особенно пищевые волокна) обладают способностью поддерживать микробиоценоз кишечника [13].
Ввиду неоднородности кишечного синдрома при лямблиозе энтеросорбенты специалистами назначаются индивидуально: при запорах предпочтительны препараты, содержащие лигнин с лактулозой, при диарейном синдроме — препараты, содержащие смектит. Но, к сожалению, практика показывает, что не всегда наши пациенты при назначении энтеросорбентов чувствуют себя комфортно: в одних случаях усиливается газообразование и боль в животе, в других — происходит резкая смена диареи на запор, в-третьих — не всегда возможен длительный курс выбранного сорбента. Поиск альтернативных методов лечения привел к изучению клинико-лабораторной эффективности препарата Мукофальк у детей с лямблиозом и сопутствующим дисбактериозом кишечника.
1) оценить переносимость Мукофалька у детей;
2) изучить клиническую и лабораторную эффективность Мукофалька при лямблиозе у детей с диарейным синдромом и синдромом запора;
3) изучить лабораторную эффективность Мукофалька при сопутствующем дисбактериозе кишечника у детей.
Мукофальк является препаратом растительного происхождения, состоящим из оболочки семян Plantago ovata (подорожник овальный, подорожник индийский) — синоним псиллиум. В отличие от других видов подорожника, данный вид содержит максимальную концентрацию слизей, что позволяет отнести его к группе мягких пищевых волокон. Это имеет принципиальное значение при назначении препарата в ряде случаев, когда использование грубых пищевых волокон противопоказано. Волокна Мукофалька состоят из трех фракций, каждая из которых обеспечивает лечебный эффект при различных видах нарушения функций кишечника. Фракция A (30%) — растворимая в щелочной среде, неферментируемая бактериями (выступает как наполнитель, создающий объем), — обеспечивает нормализующее моторику действие. Гель-формирующая фракция B (55%) (высокоразветвленный арабиноксилан, состоящий из остова, образованного ксилозой, с арабинозо- и ксилозосодержащими боковыми цепями) — частично ферментируемая фракция, связывающая воду, желчные кислоты, токсины. При запоре обеспечивает «смазывание» стула, при диарее — закрепляющее действие за счет связывания излишков воды и энтеротоксинов. Фракция C (15%) — вязкая и быстро ферментируемая кишечными бактериями — оказывает пребиотическое действие, стимулируя рост бифидо- и лактобактерий, и противовоспалительное действие за счет образования короткоцепочечных жирных кислот, в основном ацетата, пропионата и бутирата, являющихся основным источником энергии для эпителия толстой кишки, стимулирующих физиологическую пролиферацию кишечного эпителия, образование слизи и усиливающих микроциркуляцию в слизистой оболочке [2].
В литературе имеются данные об успешном использовании Мукофалька в лечении пациентов с различными синдромами в гастроэнтерологической и гепатологической практике [2, 11, 15], при инфекционных болезнях: иерсиниозе, эшерихиозе и сальмонеллезной инфекции. Исследователями доказано, что Мукофальк не только адсорбирует бактерии, снижает эозинофильно-клеточную инфильтрацию слизистой, но и приводит к выраженному сдвигу рH в кислую сторону, ингибируя рост патогенных энтеробактерий [7, 8, 14].
Материалы и методы
Основная группа: 30 детей 3–14 лет с лямблиозом и сопутствующим дисбактериозом кишечника, получающие Мукофальк в комплексном лечении. Кишечный синдром проявлялся болями в животе, метеоризмом, 15 из 30 детей страдали синдромом диареи, 15 детей — запорами.
Контрольная группа: 60 детей 3–14 лет с лямблиозом и сопутствующим дисбактериозом кишечника, не получающие Мукофальк: 30 детей с синдромом диареи получали сорбенты, содержащие лигнин или смектит, 30 детей с запорами получали кремний- или лактулозосодержащие препараты.
Для постановки диагноза «Лямблиоз» были использованы следующие критерии лабораторной диагностики: микроскопическое исследование фекалий (обнаружение цист и вегетативных форм), микроскопическое исследование дуоденального содержимого с обнаружением вегетативных форм, определение антител к антигенам лямблий в сыворотке крови методом ИФА, выявление антигена лямблий в фекалиях методом иммунохроматографии.
Исследование качественного и количественного состава бактерий толстой кишки проводили в соответствии с методическими рекомендациями, разработанными в отраслевом стандарте «Протокол ведения больных. Дисбактериоз кишечника» [9].
По клиническому анализу крови анемия I–II степени выявлена у 30% наблюдаемых детей, повышенное СОЭ у 6,6%, увеличение в лейкоформуле эозинофилов у 30%, моноцитов — у 40% детей соответственно.
При копрологическом исследовании фекалий слизь наблюдали у 40% всех пациентов, количество лейкоцитов до 5–15 в поле зрения — у 26,6%, нейтральный жир — у 30%, жирные кислоты — у 20%, крахмал — у 43,3%, дрожжевые клетки — у 66,6% пациентов. В ряде случаев определяли повышенное содержание углеводов в кале.
Дефицит облигатной микрофлоры наблюдали у 60% детей основной и 58,3% детей контрольной групп. У детей 3–6 лет дисбактериоз кишечника был обусловлен условно-патогенными бактериями преимущественно одного-двух, редко трех видов, у детей старше 6 лет и подростков регистрировали в основном дефицитный дисбактериоз кишечника. Но во всех возрастных группах наблюдали тенденцию к росту клебсиелл, стафилококка, гемолитических эшерихий и грибов рода Candida (табл. 1).
Способ применения и дозы: дети 3–6 лет получали Мукофальк в дозе 1/4 пакета 2–3 раза в день, 6–12 лет 1/2 пакета 2–3 раза в день, старше 12 лет 1 пакет 2–3 раза в день. При запорах препарат рекомендовался предпочтительно между приемами пищи с достаточным количеством жидкости, при диарейном синдроме — предпочтительно с приемом пищи. После купирования кишечного синдрома Мукофальк был рекомендован 1 раз в день с пребиотической целью в течение 2–4 недель параллельно со следующими этапами лечения лямблиоза.
Критериями оценки эффективности были:
1) клиническая эффективность при кишечном синдроме;
2) лабораторная эффективность: клинические анализы (крови, мочи, исследование кала на копрограмму, простейшие), бактериологические анализы кала на дисбактериоз.
Результаты исследования
На фоне терапии Мукофальком ни у одного ребенка не было аллергических реакций и побочных явлений в виде усиления метеоризма, запоров или диареи. При неэффективности Мукофалька при запорах у детей назначение было увеличено на одну рекомендуемую нами дозу (1 прием).
После проведенного курса лечения у детей с диарейным синдромом основной и контрольной групп жалобы на жидкий стул, боли в животе и метеоризм купированы: в основной группе, получающей Мукофальк, у 13 из 15 больных (86,6%), в контрольной группе — у 22 из 30 больных (73,3%).
У детей же с синдромом запора после лечения жалобы на задержку стула, плотные каловые массы, боли в животе и метеоризм купированы в основной группе, получающей Мукофальк, у 14 из 15 детей, что составило 93,3% наблюдений и было достоверно выше (р
Е. Е. Хасанова, кандидат медицинских наук
ГАУЗ РКИБ им. проф. А. Ф. Агафонова Минздрава Республики Татарстан, Казань


_575.gif)


