Степени тугоухости и их особенности
Полезные статьи и актуальная информация от специалистов по слуху «Аудионика»
Тугоухость может развиваться медленно или проявляет себя остро после травмы, инфекционного или другого заболевания. У большинства пациентов снижение слуха происходит постепенно, так что средний срок от первых симптомов до визита к врачу составляет 8-9 лет. К сожалению, поздняя диагностика тугоухости уменьшает шансы на успешную реабилитацию и возвращение к привычной жизни.
Описывая ту или иную степень снижения слуха, специалисты говорят не только о результатах инструментальных исследований, но и о степени ограничения человека, возможности получения инвалидности.
Классификация нарушений слуха
В основу классификаций потери слуха положены следующие принципы:
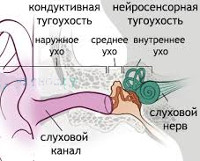
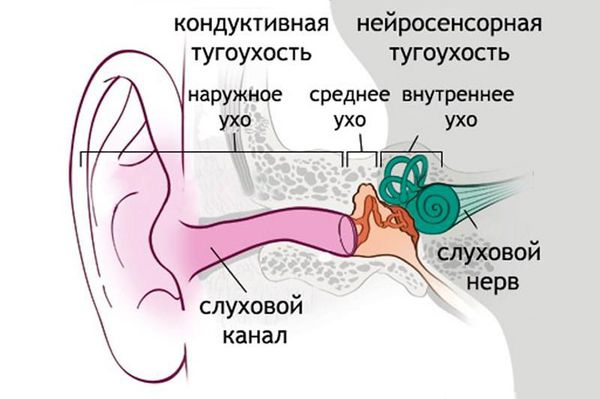
По типу поражения выделяют кондуктивную, нейросенсорную или смешанную тугоухость. При кондуктивной снижение происходит в результате патологии проведения звуковой волны (пороки формирования органа, травмы, воспаления или инфекции наружного, среднего уха). Нейросенсорная тугоухость возникает при патологии внутреннего уха, нерва или коры больших полушарий мозга. Среди причин хромосомные аномалии, инфекции, алкоголизм матери при вынашивании беременности, травмы, опухоли, аутоиммунные процессы, возрастные изменения. Смешанный тип включает оба поражения.
По времени возникновения различают врожденные и приобретенные случаи патологии.
Симптомы могут появиться остро (например, после приема препаратов), и тогда тугоухость называют внезапной. Если состояние усугубляется с течением времени, диагностируют прогрессирующую тугоухость.
Если изменения развиваются синхронно на обоих ушах, говорят о симметричной тугоухости, в противном случае – об асимметричной.
Сурдологи выделяют 4 степени нарушения слуха:
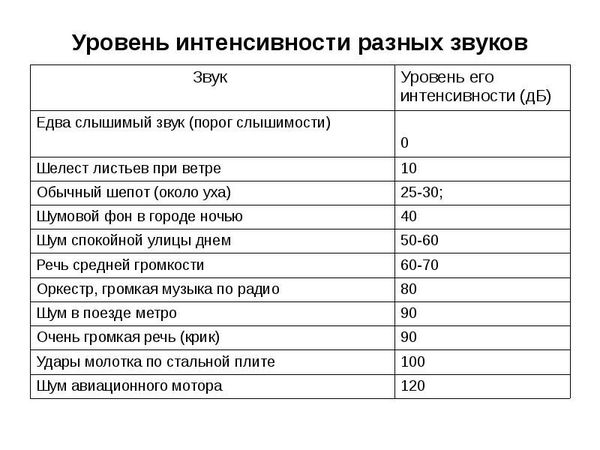
Диагностическими критериями являются данные аудиограммы, степень влияния на обычное функционирование. Здоровый человек воспринимает звуки интенсивностью от 20 до 20000 Дб и распознает сигналы высокой, низкой частоты. О тугоухости говорят тогда, когда больной перестает воспринимать сигналы, чья интенсивность находится в интервале от 20 Дб. Степени нейросенсорной тугоухости имеют те же основные характеристики, что и при кондуктивной. Разница заключается в снижении разборчивости по звукам разной частоты.
Классификация нарушений слуха слабо связана с определением инвалидности, так как основаниями для назначения пособия становятся:
При оценке степени утраты трудоспособности эксперты ориентируются на показатели того уха, которое лучше слышит и часто «снимают» инвалидность при овладении навыками жестового языка или чтения по губам. Они объясняют, какой степени бывает потеря слуха, при которой можно претендовать на пособия по инвалидности. Так при тяжелых или глубоких нарушениях человек могут дать 2 или 3 группу инвалидности. 1 группа назначается только лицам, имеющим другие тяжелые заболевания.
Легкая потеря слуха (1 степень тугоухости)
Пациенты с таким нарушением слуха не торопятся к врачу. Они перестают обращать внимание на тихие фоновые звуки: пение птиц, тиканье часов, удары капель воды. Люди отмечают неудобство в распознавании шепотной речи или с трудом беседуют в шумном помещении. По данным обследования диагностическими критериями этой степени считают:
Такая степень часто не мешает справляться с производственными обязанностями, бытовыми вопросами.
Умеренные нарушения дают понять пациенту с тугоухостью, что у него появились определенные сложности с восприятием звуковой информации. Он может не расслышать звонок телефона, шум офисной техники. В быту или на работе такой человек станет чаще переспрашивать собеседников. А если кто-то обратится к нему в шумном помещении, то пациент с тугоухостью просто не услышит речь.
Умеренную степень диагностируют при следующих результатах исследования:
Тяжелая потеря слуха (3 степень тугоухости)
Скрыть от себя или окружающих тяжелую степень нарушения слуха не получится. Человек с такой тугоухостью может слышать обращенную речь лишь на близком расстоянии, если собеседник произносит слова четко и громко. Он воспринимает обычные звуки большого города – крики, гудки автомобилей, производственный шум. Но коллективная беседа на совещании, разговор по телефону уже вызывают затруднения.
Тяжелая тугоухость может стать основанием для оформления 3 группы инвалидности. Для нее характерны следующие параметры:
Глубокая потеря слуха (4 степень тугоухости)
При такой степени нарушения общение без слухового аппарата невозможно. Человек слышит только крик с малого расстояния, не может поговорить по телефону. Без усиления он воспринимает лишь самые громкие звуки из внешней среды, например, шум самолета, отбойный молоток, концерт рок-музыки.
Глухота
Под глухотой понимают либо полное отсутствие слуха, либо такое выраженное снижение, при котором человек не понимает обращенную речь, а порог восприятия превышает 91 Дб. Абсолютная глухота – редкое явление. Чаще у такого пациента сохраняется восприятие звуков, произнесенных рядом с ушной раковиной, но сложить из них слова он не в состоянии. Именно этот признак позволяет отличить тугоухость 4 степени от глухонемоты, хоты сурдологи признаются, что такая граница весьма условна.
Возникновение глухоты до того, как ребенок начнет говорить, приводит к формированию глухонемоты.
Сводная таблица потери слуха
Краткая информация о степенях нарушения слуха представлена в таблице.
| Степень снижения | Значения порогов слуха на стандартных частотах (в Дб) | На каком расстоянии человек воспринимает разговорную речь | На каком расстоянии человек воспринимает шепот |
|---|---|---|---|
| Здоровый человек | 0-25 | Более 10 м | 6 м |
| 1 | 26-40 | От 6 до 3 м | От 2 м – до ушной раковины |
| 2 | 41-55 | От 3 м и менее | Рядом с ухом |
| 3 | 56-70 | Громко рядом с ушной раковиной | Восприятие невозможно |
| 4 | 71-90 | Только громкий крик рядом с ушной раковиной | Восприятие невозможно |
| глухота | Более 90 | Восприятие невозможно | Восприятие невозможно |
Исправникова Олеся Владимировна
Обладатель диплома МГПУ по специальности «Сурдоакустик». Специалист по слуху «Аудионика» с 2016 года
Тугоухость
Тугоухость – стойкое ослабление слуха, при котором нарушается восприятие звуков окружающего мира и речевая коммуникация. Степень тугоухости может варьироваться от незначительного снижения слуха до полной глухоты. Диагностика тугоухости проводится отоларингологом и отоневрологом с помощью комплекса исследований (отоскопии, аудиометрии, камертональных проб, регистрации слуховых ВП и отоакустической эмиссии, импедансометрии, вращательной пробы, стабилографии и др.). В зависимости от формы тугоухости могут применяться консервативные (слухопротезирование, физиотерапия, медикаментозная терапия) и хирургические (тимпанопластика, мирингопластика, кохлеарная имплантация и др.) методы.
Общие сведения
Тугоухость – снижение слуха, при котором затрудняется речевое общение. Глухота – степень снижения слуха, при которой больной не слышит слова, громко произнесенные около его уха. Проблема глухоты и тугоухости приобретает большое значение в связи с ее широкой распространенностью. В настоящее время глухота и клинически значимая тугоухость наблюдается у 13 млн. россиян, причем более миллиона больных – дети в возрасте до 18 лет. Один новорожденный из тысячи рождается с тотальной глухотой или глубокой тугоухостью. Нарушения слуха выявляются у 14% россиян в возрасте 45-64 года и у 30% жителей нашей страны в возрасте старше 65 лет.
Если снижение слуха наблюдается с рождения или возникло до того, как ребенок начинает говорить, такая тугоухость называется ранней. Все остальные случаи нарушения слуха относятся к поздней тугоухости. Ранняя глухота и тугоухость труднее поддаются лечению, поскольку пациент не знает, что такое звуки и разговорная речь.
Классификация тугоухости
Существуют классификации тугоухости, учитывающие уровень поражения, степень нарушения слуха и период времени, в течение которого развиваются слуховые нарушения.
Виды тугоухости в зависимости от уровня поражения:
Вызывается препятствием на пути проведения и усиления звука. Препятствие возникает на уровне наружного уха (пороки развития, серные пробки, опухоли, наружный отит) или среднего уха (травматическое повреждение барабанной перепонки и слуховых косточек, средний отит, адгезивный отит, тубоотит, отосклероз).
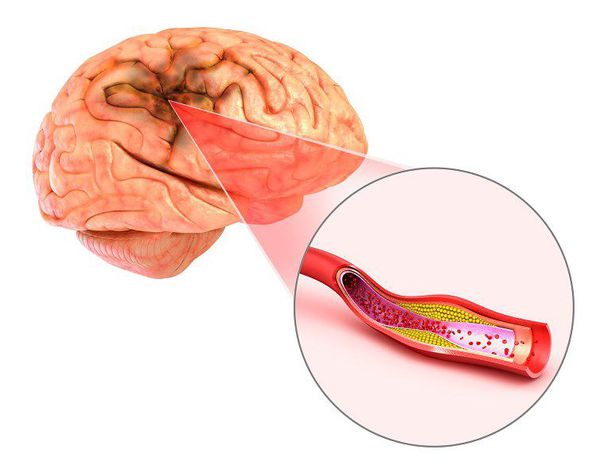
На уровне внутреннего уха механические колебания преобразуются в электрические импульсы. Гибель волосковых клеток становится причиной нарушения этого процесса. В результате восприятие звуков ухудшается и искажается. При нейросенсорной тугоухости часто наблюдается снижение болевого порога звуковосприятия. Для здорового человека болевой порог при восприятии звуков составляет примерно 100 дБ. Пациенты с нейросенсорной тугоухостью могут испытывать боль при восприятии звуков, незначительно превышающих порог слышимости.
Нейросенсорная тугоухость может развиться при микроциркуляторных нарушениях во внутреннем ухе, болезни Меньера (повышении давления жидкости во внутреннем ухе), патологии слухового нерва и т.д. Причиной нейросенсорной глухоты могут стать некоторые инфекционные заболевания (корь, менингит, эпидемический паротит, СПИД). Крайне редко к развитию нейросенсорной тугоухости приводят аутоиммунные заболевания (гранулематоз Вегенера).
Более чем у 60% пациентов с врожденной глухотой и тугоухостью нарушения слуха развиваются вследствие токсического влияния алкоголя на плод при фетальном алкогольном синдроме. При внутриутробном заражении сифилисом глухим становится каждый третий ребенок.
Нейросенсорную тугоухость могут вызывать лекарственные препараты. Необратимое нарушение слуха возникает у ряда больных после приема антибиотиков аминогликозидного ряда (мономицин, канамицин, неомицин, гентамицин). Обратимая тугоухость может развиваться при приеме некоторых мочегонных препаратов, антибиотиков из группы макролидов и нестероидных противовоспалительных лекарственных средств. Причиной развития нейросенсорной глухоты может быть воздействие транспортного, бытового и промышленного шума, интоксикация организма свинцом, ртутью и окисью углерода.
Развивается при одновременном влиянии факторов, вызывающих кондуктивную и нейросенсорную тугоухость. Для коррекции этого вида тугоухости нередко требуются сложные слуховые аппараты.
Виды тугоухости в зависимости от периода развития слуховых нарушений:
Нарушение слуха развивается в течение нескольких часов. Причиной потери слуха при внезапной глухоте (внезапной тугоухости) является воздействие ряда вирусов (вирусы герпеса, свинки и кори), нарушения кровообращения в лабиринте, ототоксическое влияние некоторых лекарств, опухоли и травмы.
Из-за характерной симптоматики и особенностей течения внезапную глухоту (внезапную нейросенсорную тугоухость) выделяют, как самостоятельную нозологическую единицу. Пациенты с внезапной глухотой описывают наступившее нарушение слуха, как «выключение» или «обрыв телефонного провода». Эта форма тугоухости обычно бывает односторонней.
Для внезапной тугоухости характерна высокая степень ухудшения слуха, вплоть до полной глухоты с первых часов заболевания. Примерно у половины пациентов через несколько дней после появления симптомов внезапной глухоты наступает самоизлечение. У ряда больных нарушение слуха носит необратимый характер. Возможно как полное, так и частичное восстановление слуха.
Нарушение слуха развивается в течение нескольких суток. В случае, когда развитие тугоухости продолжается более семи дней, но менее одного месяца, принято говорить о подострой тугоухости.
Слух пациента снижается постепенно, в течение месяцев или даже лет. Выделяют стабильную и прогрессирующую стадию хронической тугоухости.
При всех видах тугоухости могут наблюдаться различные степени снижения слуха – от легкой тугоухости до полной глухоты.
Степени тугоухости
В случае, когда больной не слышит звуки речевого диапазона мощностью свыше 90 дБ, ему выставляется диагноз «глухота».
Диагностика тугоухости
В процессе диагностики глухоты и тугоухости важно выявить не только степень нарушения слуха. Необходимо максимально точно определить причину нарушения слуха, уровень поражения, стойкость тугоухости, ее прогрессирование или регрессирование. Предварительное распознавание глухоты и выраженной тугоухости не представляет затруднений и проводится отоларингологом. Применяется речевая аудиометрия (разговорная и шепотная речь). При выявлении тугоухости необходима консультация сурдолога. Для распознавания тугоухости легкой степени используется специальная аппаратура (аудиометры, камертоны и т. д.).
Дифференцировка между кондуктивной тугоухостью (поражением звукопроводящего аппарата) и нейросенсорной тугоухостью (патологией аппарата звуковосприятия) проводится при помощи аудиометрии и отоскопии. У пациентов с кондуктивной тугоухостью при отоскопии могут выявляться перфоративные или рубцовые изменения барабанной перепонки. В ряде случаев (рубцы в барабанной полости, сращения стремечка, молоточка и наковальни) изменения при проведении отоскопического исследования не обнаруживаются. Подвижность звукопроводящей системы оценивается при помощи пневматической воронки Зигле.
Существенную помощь в процессе дифференциальной диагностики между кондуктивной и нейросенсорной тугоухостью оказывает сравнительная оценка воздушной и костной проводимости. При кондуктивной тугоухости воздушная звукопроводимость ухудшается, а костная сохраняется на нормальном уровне или даже улучшается. Для нейросенсорной тугоухости характерно ухудшение как воздушной, так и костной проводимости. На аудиограмме пациента с кондуктивной тугоухостью выявляется значительный разрыв между линиями костной и воздушной проводимости, на аудиограмме больного с нейросенсорной тугоухостью линии проводимости сливаются.
Для определения локализации уровня поражения слухового нерва и дифференциальной диагностики между нейросенсорной и корковой (появившейся в результате повреждения соответствующих участков головного мозга) глухотой необходима консультация отоневролога. Применяются специальные обследования (пороговая аудиометрия, тоновая аудиограмма, исследование слуховых ВП и т.д.).
Значительные трудности возникают при выявлении тугоухости и глухоты у детей раннего возраста. Для оценки состояния слуха в этом случае применяется компьютерная аудиометрия и акустическая импедансометрия среднего уха.
Лечение тугоухости
Лечение кондуктивной тугоухости
При нарушении функциональности или целостности слуховых косточек и барабанной перепонки обычно требуется оперативное лечение. Существует большое количество хирургических операций, которые обеспечивают полное восстановление или существенное улучшение слуха (протезирование слуховых косточек, тимпанопластика, мирингопластика и т. д.). В ряде случаев восстановление слуха возможно даже при полной глухоте. Вид оперативного вмешательства определяется характером поражения звукопроводящей системы.
Лечение нейросенсорной тугоухости
Гибель волосковых клеток необратима независимо от причины их поражения. Корригировать нарушения хирургическим путем невозможно. На начальных стадиях заболевания при точной постановке диагноза в ряде случаев хороший эффект дает лекарственная терапия в сочетании с физиолечением, электростимуляцией и оксигенобаротерапией. Единственным способом компенсации при значительной давности заболевания, глухоте и тяжелой двухсторонней нейросенсорной тугоухости было и остается слухопротезирование. Подбор установка и настройка слухового аппарата осуществляется врачом-слухопротезистом.
Благодаря современным достижениям медицины разработаны оперативные методы лечения нейросенсорной тугоухости и альтернативой слуховому аппарату стала кохлеарная имплантация.
Профилактика тугоухости
Основной профилактической мерой по предупреждению глухоты и тугоухости является массовое обследование. Регулярные обследования показаны всем работникам шумных производств и другим категориям населения, которые входят в группы повышенного риска. Очень важно своевременно выявлять признаки тугоухости у детей, поскольку не обнаруженные вовремя нарушения слуха могут стать причиной задержки формирования речи и отставания в интеллектуальном развитии.
Нейросенсорная тугоухость
Нейросенсорная тугоухость – нарушение слуха, обусловленное поражением слухового анализатора и проявляющееся односторонним или двусторонним снижением слуха, шумом в ушах, а также возникающими в связи с этим нарушениями социальной адаптации. Диагностика заболевания основана на изучении анамнеза, данных физикального и инструментального обследования (камертональных методов, аудиометрии, МРТ, УЗИ БЦА и др.). Лечение предусматривает восстановление сниженной слуховой функции при помощи слухопротезирования, использование глюкокортикоидов, медикаментозных средств с ангиопротекторным и нейропротекторным действием.
Общие сведения
Нейросенсорная тугоухость (НСТ, сенсоневральная глухота) – снижение функции слухового анализатора, проявляющееся частичной или полной потерей слуха. При этом патологический процесс может поражать структуры, участвующие в восприятии звука, на различных участках: в клетках внутреннего уха, в нервных проводниках, в стволе или коре головного мозга. По данным статистики, примерно 6% населения нашей планеты имеют нарушения слуха различной степени выраженности. Из них около 80-90% жалуются на шум в ушах. С возрастом нарушения слуха прогрессируют, от 30 до 60% людей старше 65-70 лет страдают тугоухостью.
Причины нейросенсорной тугоухости
Нейросенсорная потеря слуха может возникать в результате врожденных или приобретенных нарушений функции слуха.
1. Врожденная патология.
Вышеперечисленные внешние воздействия приводят к возникновению патологического процесса в слуховом анализаторе с развитием преходящей ишемии, стойкого нарушения кровообращения, а затем и гибели чувствительных клеток внутреннего уха, проводящего аппарата или корковых центров органа слуха.
Классификация
Нейросенсорная тугоухость классифицируется по длительности и тяжести течения, уровню поражения, времени появления основной симптоматики и степени снижения слуха.
Симптомы нейросенсорной тугоухости
Основными проявлениями заболевания являются снижение слуха и шум в ушах, реже наблюдается головокружение и сопутствующие соматоформные расстройства. Изменяется восприятие обычной разговорной и шепотной речи. При легкой степени НСТ обычный разговор слышен с расстояния 5-7 метров, а шепот – с 2-3 метров. При умеренных нарушениях эти показатели снижаются соответственно до 3-4 и 1 метра, при тяжелых разговорная речь слышна в лучшем случае с расстояния 1 метра, а шепот неразличим вообще. При IV степени нейросенсорной тугоухости человек неспособен воспринимать даже громкие звуки с самого близкого расстояния без специальных приборов.
Снижение слуха нередко сопровождается появлением шума в ушах периодического или постоянного характера. Шум может восприниматься в виде высокочастотных звуков по типу писка, звона, шипения, а также представлять собой постоянный надоедливый низкочастотный гул. При наличии сопутствующего кохлеовестибулярного синдрома больных беспокоят приступы головокружения, нередко сочетающиеся с тошнотой (иногда рвотой), признаки нарушения равновесия: ухудшается координация движений при выполнении простых бытовых манипуляций, появляется пошатывание при ходьбе, неустойчивость и высокая вероятность падения при резких поворотах.
Длительное хроническое течение нейросенсорной тугоухости со значительным нарушением слуховой функции становится причиной развития психоэмоциональных расстройств (снижение настроения, раздражительность, беспокойство, тревога), потере социальных контактов, снижению и утрате работоспособности (трудоспособности). В пожилом возрасте частичная или полная утрата слуха при отсутствии своевременной коррекции и наличии сопутствующих сосудистых заболеваний головного мозга нередко приводит к прогрессирующим нарушениям памяти, мышления, появлению бредовых и галлюцинаторных синдромов.
При остром развитии болезни клиническая симптоматика появляется внезапно (в течение 3-12 часов, часто во время ночного сна) на фоне полного благополучия. Иногда снижение слуха может быть более продолжительным (на протяжении 3-5 суток). При подостром и хроническом течении нейросенсорной тугоухости патологический процесс развивается в течение 1-3 месяцев и более.
Диагностика
Выявление этиологических факторов, определение выраженности нарушений слуха и наличия сопутствующих заболеваний, влияющих на течение НСТ, требует участия в диагностике врачей различных специальностей: отоларинголога, отоневролога, офтальмолога, кардиолога, эндокринолога, травматолога-ортопеда и других специалистов. Стандартное физикальное обследование, в частности, отоскопия, не дает какой-либо значимой информации, так как признаки поражения наружного уха и барабанной перепонки обычно отсутствуют. При этом простая оценка слышимости разговорной и шепотной речи на определенном расстоянии в кабинете ЛОР-врача позволяет ориентировочно оценить степень снижения слуха.
Более информативным является использование специальных инструментальных исследований: камертональных проб (Вебера, Ринне, Федеричи), тональной аудиометрии, регистрации слуховых потенциалов (электрокохлеографии), проведения вестибулометрических тестов. Для выявления сопутствующих заболеваний нервной системы и патологии позвоночника, исключения травматических повреждений может назначаться МРТ или КТ костей лицевого черепа и головного мозга, шейного отдела позвоночника, УЗИ брахиоцефальных артерий и т. д. Дифференциальная диагностика нейросенсорной тугоухости проводится с другими заболеваниями уха, горла и носа (хроническим средним отитом и связанными с ним кондуктивными нарушениями, болезнью Меньера, лабиринтитом, невриномой слухового нерва и др.), рассеянным склерозом, сосудистыми заболеваниями головного мозга (дисциркуляторной энцефалопатией, последствиями перенесенного инсульта, сосудистой деменцией).
Лечение нейросенсорной тугоухости
Основная цель лечебных мероприятий – восстановление или стабилизация функции слуха, устранение сопутствующей симптоматики (головокружения, шума в ушах, нарушений равновесия, нервно-психических расстройств), возвращение к активной жизни, социальным контактам.
Прогноз и профилактика
Прогноз у больных с острой нейросенсорной тугоухостью при своевременном лечении в 50% случаев относительно благоприятный. Применение слуховых аппаратов и имплантации при хронической НСТ обычно позволяет стабилизировать слух. Профилактические мероприятия по предотвращению утраты слуховой функции предусматривают исключение вредных факторов внешней среды (шума и вибрации на производстве и в быту), отказ от алкоголя и приема токсичных медикаментозных средств, предупреждение травматизма, в том числе акустических и баротравм, своевременное лечение инфекционных и соматических заболеваний.
Что такое тугоухость нейросенсорная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Токаревой Ираиды Юрьевны, сурдолога со стажем в 40 лет.
Определение болезни. Причины заболевания
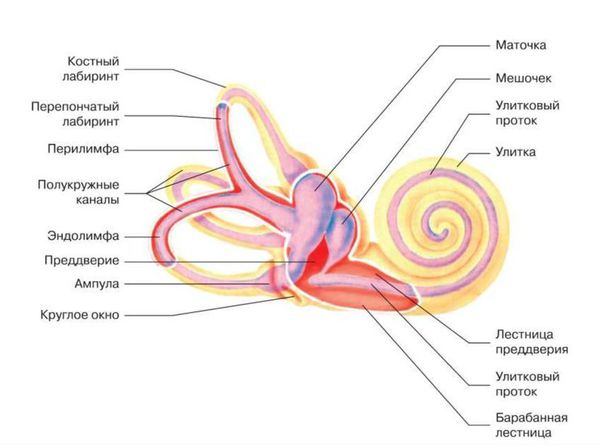
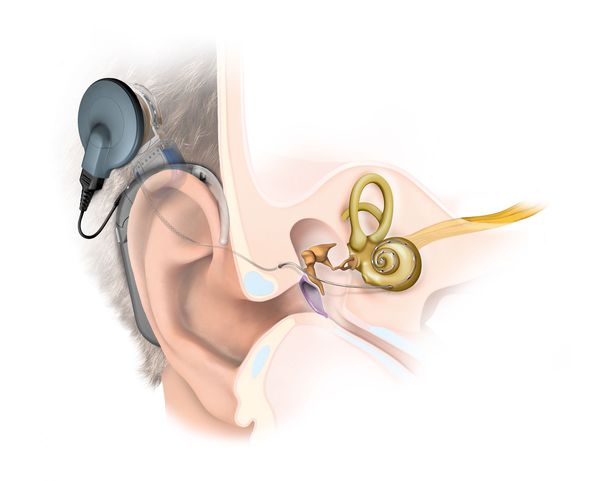
В органе слуха выделяют звукопроводящий и звуковоспринимающий отделы. Звукопроводящий отдел предназначен для передачи звуковых колебания к рецептору, он включает в себя:
З вуковоспринимающий отдел отвечает за реакцию нервной ткани на звуковое раздражение, он включает:
Нейросенсорная тугоухость возникает при нарушениях отдела звуковосприятия. Снижение слуха, связанное с повреждениями в звукопроводящем отделе, называется кондуктивной тугоухостью. Если нарушения есть в обоих отделах, говорят о смешанной тугоухости.
Нейросенсорная тугоухость — это не самостоятельная форма заболевания, это собирательное понятие, объединяющее несколько разных нозологических форм. Причин её возникновения может быть много, но симптом всегда один — снижение слуха. В разных странах и даже внутри одной страны, но в разных научных сообществах, эту болезнь называют по-разному: сенсоневральная тугоухость, нейросенсорная потеря слуха, перцептивная тугоухость, кохлеоневрит, кохлеарная невропатия. Все эти названия актуальны, так как каждое из них отображает понятие о нарушении слуха на разном уровне слуховой системы человека. В России принято название «Сенсоневральная тугоухость».
В Международной классификации болезней 10 пересмотра (МКБ-10) закреплено название “Нейросенсорная потеря слуха”. Согласно определению в Клинических рекомендациях, разработанных Национальной медицинской ассоциацией оториноларингологов Министерства здравоохранения Российской Федерации в 2016 году: “Сенсоневральная тугоухость (нейросенсорная потеря слуха, перцептивная тугоухость, кохлеарная невропатия) — форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур.” [8]
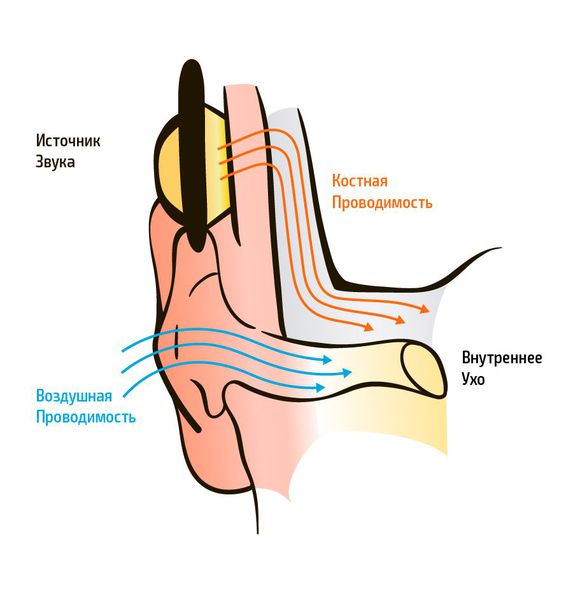
Существует два типа передачи звуковых колебаний из внешней среды: воздушное звукопроведение и костное. Воздушное звукопроведение — это обычный путь поступления звуковых колебаний в ухо, когда звук проходит через ушную раковину и наружный слуховой проход к барабанной перепонке. При костном звукопроведении звуковая вибрация проходит через кости черепа прямо в улитку, минуя среднее ухо.
Причины заболевания
При нейросенсорной тугоухости причина снижения слуха кроется в нарушении (или заболевании) звуковоспринимающей части слухового анализатора на кохлеарном и ретрокохлеарном уровне.
Кохлеарный уровень:
Ретрокохлеарный уровень:
Любая патология, затрагивающая один или несколько уровней звуковоспринимающего слухового анализатора может привести к нейросенсорной тугоухости или глухоте.
Факторы развития нейросенсорной тугоухости
Нейросенсорная тугоухость (сенсоневральная) — заболевание, которое развивается в результате воздействия множества факторов [1] [2] [3] [4] [6] [7] [8] : сосудистых, инфекционных, травматических, обменных, возрастных, врождённых, наследственных, метаболических, иммунных, как осложнение после перенесённых отитов и других заболеваний среднего уха, например отосклероза, тимпаносклероза и многих других.
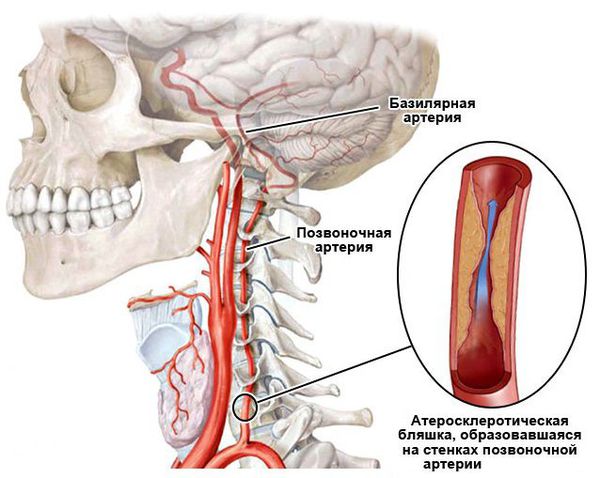
Сосудистые нарушения — самая частая причина возникновения сенсоневральной тугоухости — выявляется примерно в 40 % случаев.
Сосудистые нарушения в слуховом анализаторе возникают при гипертонической болезни, нейроциркуляторной дистонии, при нарушении мозгового кровообращения (инсульте), атеросклерозе сосудов головного мозга, изменении свёртывающей системы крови, при шейном остеохондрозе.
Предрасполагает к сосудистым нарушениям во внутреннем ухе особенность его кровоснабжения — внутренняя слуховая артерия является конечной артерией и не имеет анастомозов (соединения с другими артериями). Поэтому малейшие изменения в кровоснабжении приводят к гипоксии (недостатку кислорода) волосковых клеток и их гибели.
К сосудистым факторам можно отнести и возникновение нейросенсорной тугоухости у детей в околородовый период — это гипоксия плода и гипоксия, возникающая во время родов при нарушении мозгового кровообращения разной степени тяжести.
В 30 % случаев сенсоневральная тугоухость развивается под воздействием инфекционных факторов. Особенно часто поражение слухового анализатора происходит при вирусных инфекциях: чаще всего это грипп, эпидемический паротит (характеризуется преимущественным поражением околоушных слюнных желёз), корь, клещевой энцефалит, герпес, цитомегаловирусная инфекция, особенно перенесённая внутриутробно, менингококковая инфекция, сифилис и некоторые другие. Иногда нейросенсорная тугоухость развивается как осложнение на фоне вирусного неврита (воспаления нервов), вирусного ганглионита (воспаления симпатического нервного узла) или арахноидита задней черепной ямки с поражением мосто-мозжечкового угла.
Инфекционный фактор часто бывает причиной внутриутробно приобретённой нейросенсорной тугоухости у детей, чьи матери во время беременности переболели или были носителям таких инфекций, как токсоплазмоз, ветряная оспа, краснуха, герпетическая инфекция, цитомегаловирусная инфекция, ВИЧ, хламидиоз, гепатит В и С, сифилис, листериоз.
К группе риска по развитию нейросенсорной тугоухости в период новорождённости относятся дети, перенёсшие генерализованные и локализованные инфекционные заболевания: сепсис, омфалит (бактериальное воспаление дна пупочной ранки), менингоэнцефалит, пневмонию.
Любые токсичные вещества, способные проникать через гематоэнцефалический барьер могут вызвать нейросенсорную тугоухость, особенно при сопутствующих заболеваниях почек, отите или снижении иммунитета. Чаще всего это ототоксичные медикаменты, а также бытовые и промышленные яды.
К ототоксичным препаратам относятся:
Ототоксические медикаменты должны назначаться строго только по жизненным показаниям. Их нельзя назначать детям до двух лет, беременным женщинам и лицам из группы риска по развитию тугоухости или уже имеющим любую тугоухость. Тем более нельзя применять эти препараты без назначения врача при самолечении.
К токсическим факторам развития нейросенсорной тугоухости можно отнести гемолитическую болезнь новорождённого или длительную гипербилирубинемию с повышением билирубина у ребёнка более 20 ммоль\л.
Травматические факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть последствием травмы головы, а также акустической травмы, баротравмы (повреждения стенок барабанной полости, вызванного перепадами давления внешней среды), воздействия вибрации, длительного воздействия шума (профессиональная сенсоневральная тугоухость). К травматическим факторам также можно отнести родовые травмы при применении акушерских пособий.
Возрастной фактор нейросенсорной тугоухости.
Пресбиакузис — так называемая старческая тугоухость, связана атрофией слухового анализатора в ходе естественного старения.
Наследственные факторы нейросенсорной тугоухости.
Генетически обусловленная нейросенсорная тугоухость может проявляться с рождения или в любом более позднем возрасте. Может быть изолированной (проявляться только как нейросенсорная тугоухость) или быть синдромальной (существовать наряду с другими генетическими аномалиями). Существует более 300 различных генетических заболеваний с проявлениями нейросенсорной тугоухости. Тугоухость может быть доминантным признаком, либо, чаще, рецессивным и проявляться даже через 6-9 поколений.
Иммунные факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть осложнением или даже первичным признаком некоторых аутоиммунных заболеваний, например рассеянного склероза. Кроме того, в последние десятилетия учёные обнаружили во внутреннем ухе иммуноглобулины, что говорит о наличии иммунной системы внутреннего уха. Поэтому острая или прогрессирующая нейросенсорная тугоухость иногда может проявляться как самостоятельное аутоиммунное заболевание.
Нейросенсорная тугоухость может быть следствием злокачественных или доброкачественных опухолей головного мозга.
Таким образом, при разных причинах и уровнях поражения слухового анализатора патогенез, а следовательно и тактика лечения, будут разными, но без лечения в конечном итоге все факторы приводят к дегенеративно-атрофическим изменениям в тканях слухового анализатора.
Симптомы нейросенсорной тугоухости
При всех формах и видах сенсоневральной тугоухости симптомы будут практически одинаковыми:
Патогенез нейросенсорной тугоухости
1.Сенсоневральная тугоухость вследствие недоразвития или гибели наружных волосковых клеток — это так называемая перцептивная или сенсорная тугоухость.
1.1. Гибель волосковых клеток вследствие сосудистых нарушений. В основе патогенеза лежат гемодинамические нарушения во внутреннем ухе, хотя в зависимости от этиологического фактора имеются некоторые различия:
Среди всех форм врождённой нейросенсорной тугоухости около 70 % — это генетически обусловленные формы тугоухости. В России наиболее часто встречается генетическая мутация в гене GJB2. На сегодняшний день мутации в гене GJB2, кодирующем белок коннексин 26 (Сх26), во всем мире признаны главной причиной врождённой и доречевой несиндромальной тугоухости.
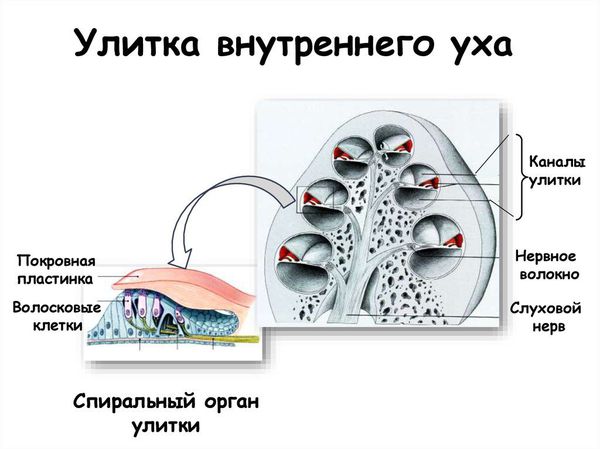
Патология коннексинов нарушает рециркуляцию ионов калия (К+) в органе Корти, что является главным условием механо-электрической трансдукции (преобразования механического стимула в электрическую активность).
3.Сенсоневральная тугоухость, обусловленная патологией на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва, самого слухового нерва — в последние годы выделена в отдельную группу заболеваний, называемых “аудиторная нейропатия”.
Классификация и стадии развития нейросенсорной тугоухости
Приобретённая имеет несколько форм:
Хроническая тугоухость по течению заболевание может быть стабильной, прогрессирующей и флюктуирующей.
В зависимости от стороны поражения нейросенсорная тугоухость бывает двух видов:
По уровню повышения порогов слуха сенсоневральная тугоухость делится по степеням: 1,2,3,4 степень и глухота. В 1997 году Всемирной организацией здравоохранения была утверждена единая классификация степеней тугоухости.
Периферическая нейросенсорная тугоухость, в свою очередь, делится на кохлеарную и ретрокохлеарную.
Виды кохлеарной нейросенсорной тугоухости.
1. Сенсоневральная тугоухость, возникшая вследствие недоразвития или гибели наружных волосковых клеток (перцептивная, или сенсорная тугоухость). Имеется две формы:
2. Сенсоневральная тугоухость, возникшая вследствие изменения гидродинамики внутреннего уха.
3. Сенсоневральная тугоухость, возникшая вследствие нарушения функции водопровода улитки — нарушение гомеостаза перилимфы.
4. Сенсоневральная тугоухость, возникшая вследствие патологических процессов на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва и самого слухового нерва. Это так называемая аудиторная нейропатия или синдром десинхронизации. Причина может быть в недоразвитии синапсов или в нарушении миелинизации волокон слухового нерва либо пре- и постсинаптические поражения вследствие генетических синдромальных и несиндромальных заболеваний.
В зависимости от уровня нарушения клиническая картина может быть очень разнообразной — от диссоциации нарушений разборчивости речи при незначительном повышении порогов слуха до полной глухоты.
Осложнения нейросенсорной тугоухости
В свете современных представлений об этиологии и патогенезе нейросенсорной тугоухости и возможностей диагностики локализации и уровня поражения слухового анализатора можно сделать вывод, что нейросенсорная тугоухость как таковая не является самостоятельным заболеванием в классическом понимании. Это симптом или осложнение какого-либо врождённого, приобретённого или генетического заболевания, которое вызывает те или иные нарушения в функционировании слухового анализатора.
К осложнениям нейросенсорной тугоухости, особенно у детей, относятся:
У взрослых:
В пожилом возрасте:
Феномен ускоренного нарастания громкости (ФУНГ) — непереносимость громких звуков при значительном снижении слуха (когда человек не слышит, но малейшее усиление чуть выше его порога слышимости вызывает неприятные ощущения) можно также считать осложнением длительной некомпенсированной нейросенсорной тугоухости, особенно это выражено при поражении внутренних волосковых клеток.
Диагностика нейросенсорной тугоухости
Диагноз нейросенсорной тугоухости устанавливается на основании:
Наибольшую диагностическую ценность для установления диагноза нейросенсорной тугоухости имеют данные аудиологических методов исследования, как субъективных, так и объективных.
К субъективным методам относятся разные виды аудиометрии: тональная пороговая, игровая тональная пороговая, надпороговая, речевая и др. Аудиометрия проводится на аппарате аудиометр, проверяются пороги слуха по воздушному проведению — через наушники и по костному звукопроведению — через костный вибратор.
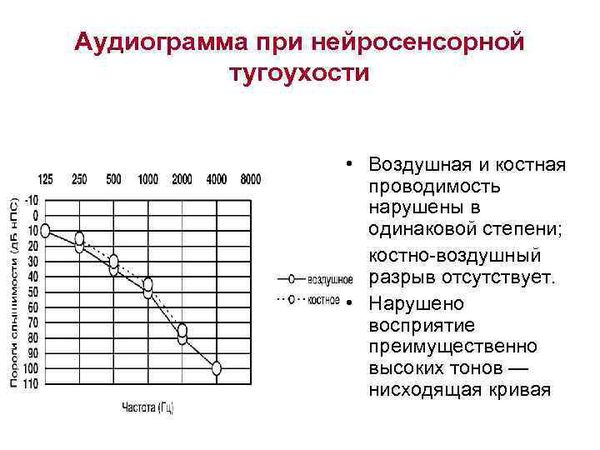
По результатам аудиометрии составляется аудиограмма. При нормальном слухе костная и воздушная кривые на аудиограмме идут параллельно. Костная кривая всегда имеет лучшее значение порогов, разница порогов по костной и воздушной кривой не должно превышать 10 дБ.
Далее по графику оценивается характер нарушения слухового восприятия и степень тугоухости (если имеется).
Кондуктивную тугоухость диагностируют, если снижение восприятия звука (или повышение порогов слуха) при проведении аудиометрии выявляется только при проверке воздушного звукопроведения, т. е. только по воздушной кривой, а костная кривая в пределах нормы. В основном это бывает при нарушениях в наружном или среднем ухе.
Если при аудиометрии отмечается повышение порогов слуха и по воздушной, и по костной кривой, то при оценке разности порогов слуха между воздушной и костной кривой делается заключение о наличии нейросенсорной тугоухости или о смешанной форме тугоухости. Нейросенсорная тугоухость характеризуется отсутствием костно-воздушного интервала между костной и воздушной кривой на аудиограмме, или этот интервал не более 10 дБ.
Объективные методы исследования слуха позволяют определить уровень поражения слухового анализатора. К ним относятся импедансометрия, исследование отоакустической эмиссии и др.
Импедансометрия состоит из тимпанометрии, акустической рефлексометрии и объективного теста слуховой трубы:
Исследование отоакустической эмиссии (ОАЭ) позволяет судить о функции волосковых клеток улитки. Отоакустическая эмиссия — это акустический ответ, который отражает нормальное функционирование слухового рецептора. Исследование ОАЭ проводится при скрининге новорождённых для выявления подозрения на тугоухость. При нормальном функционировании среднего уха и при нормальном слухе ОАЭ регистрируется. Также ОАЭ может регистрироваться при аудиторных нейропатиях и центральных нарушениях слуха несмотря на то, что фактический слух будет снижен. ОАЭ не регистрируется при периферической (сенсорной) тугоухости и при патологии среднего уха.
Исследование слуховых вызванных потенциалов — подразумевает регистрацию ответов различных структур головного мозга на внешние стимулы. Данное исследование позволяет определить уровень поражения слухового анализатора и порог слухового восприятия мозгом. На голове пациента закрепляются электроды — специальные датчики для записи потенциалов мозга, через наушники подаются звуковые сигналы.
Электрокохлеография — объективный метод исследования слуха, регистрирующий активность улитки, применяется при подозрении на эндолимфатический гидропс.
Мультиспиральная компьютерная томография височных костей — позволяет оценить структуру костной капсулы улитки, врождённые аномалии развития, выявить патологию на уровне внутреннего слухового прохода, перилимфатическую фистулу, аномалии водопровода преддверия и водопровода улитки, дефекты и очаги склероза костной капсулы улитки.
Магнитно-резонансная томография вещества и сосудов головного мозга, в том числе с контрастированием — позволяет обнаружить опухоли и аномалии сосудов, вызывающие нейросенсорную тугоухость, и вовремя устранить причину путём хирургического лечения.
Иммунологическое исследование позволяет определить наличие аутоиммунного компонента в патогенезе нейросенсорной тугоухости.
При необходимости назначается консультация генетика, невролога и других узких специалистов, а также клинический и биохимический анализы крови.
Лечение нейросенсорной тугоухости
При назначении лечения прежде всего оценивают остроту процесса и локализацию нарушений слухового анализатора.
Клинические воздействия при нейросенсорной тугоухости очень разнообразны. Основным тактическим моментом при назначении лечения острой нейросенсорной тугоухости является немедленное, срочное, желательно в течение первых суток от появления жалоб, максимум в течение первых трёх дней, назначение глюкокортикоидной терапии и бетагестина.
Затем на фоне начатой терапии необходимо своевременное установление уровня поражения слухового анализатора и причины острой тугоухости. Для этого проводится очень подробный сбор анамнеза с выявлением сопутствующих заболеваний, которые могли бы вызвать тугоухость или осложнить течение заболевания.
В назначении других медикаментозных средств и способов лечения необходимо учитывать все выявленные факторы и подходить строго индивидуально в каждом конкретном случае заболевания, чтобы не навредить и не усугубить течение заболевания.
Реабилитация при хронической нейросенсорной тугоухости.
Лечение и реабилитация пациентов с синдромом широкого водопровода преддверия [4] [10] .
При воздействии производственного шума для сохранения как можно более длительного периода работоспособности необходима ранняя медикаментозная и социальная реабилитация.
Прогноз. Профилактика
Прогноз для жизни при любой форме тугоухости благоприятный, т. е. от нейросенсорной тугоухости не умирают. Неблагоприятным прогнозом является исход тугоухости в глухоту. Но реабилитации поддаётся любая форма тугоухости, она заключается в подборе слуховых аппаратов: для лучшей разборчивости и ориентации слухопротезирование должно быть бинауральным, т. е. на оба уха.
При глубокой степени тугоухости и глухоте проводится кохлеарная имплантация, при аномалии улитки в настоящее время проводят операцию по стволомозговой имплантации.
При хронической двусторонней тугоухости 3, 4 степени и глухоте назначается инвалидность и разрабатывается индивидуальная программа реабилитации. Инвалид по слуху имеет право один раз в 4 года получить бесплатно слуховые аппараты, один раз в год изготовить индивидуальный вкладыш для слухового аппарата или, при отсутствии противопоказаний, может быть направлен на операцию по кохлеарной или стволомозговой имплантации.
При врождённой наследственной глухоте не все граждане хотят обучать своих детей устной речи и пользоваться слуховыми аппаратами или проводить операции, либо некоторые дети в силу определённых обстоятельств не могут овладеть устной речью. Для таких детей в России имеются бесплатные школы, где учат жестовой речи и обучают также на основе дактильной речи и жестов. В дальнейшем эти люди при общении с гражданами, не владеющими жестовой речью, пользуются услугами сурдопереводчика.
Профилактика
Самой важной профилактикой развития тугоухости является охранительный слуховой режим от излишне громкого бытового шум. К бытовому шуму, который может вызвать повреждение слуха, можно отнести громкую музыку, громкий стереозвук в кинотеатре, в автомобиле и даже музыкальные детские игрушки.
Для здорового человека комфортным является звук интенсивности разговорной речи — это 60-70 дБ, неприятные ощущения вызывает звук в 90 дБ — это интенсивность крика человека.
Ещё со времен Советского Союза и у нас шум на производстве включен в раздел профессиональной вредности, указаны также специальные средства защиты от шума. В России есть закон, запрещающий шуметь после 22:00 ночи, но про ограничение интенсивности шума в быту ничего не сказано. Например, в современных кинотеатрах звук намного превышает допустимые нормы.