Ттг высокий т4 низкий что
Термином «тиреотоксикоз» обозначают физиологические проявления повышения уровня тиреоидных гормонов любой этиологии. Гипертиреоидизм или гиперфункция щитовидной железы также означает избыточную продукцию тиреоидных гормонов, которая не обязательно имеет какие-либо клинические проявления, но может сопровождаться лишь повышением лабораторных показателей. У большинства пациентов с тиреотоксикозом имеется и гипертиреоидизм, но не все заболевания данной группы напрямую связаны с повышенным уровнем гормонов (например, скрытый подострый тиреоидит, экзогенный тиреотоксикоз вследствие передозировки заместительной гормональной терапии, деструктивное воздействие некоторых препаратов (амиодарона)).
Редкие причины тиреотоксикоза:
• ТТГ-продуцирующая аденома гипофиза
• Струма яичника
• Хориокарцинома
• Медикаментозный тиреотоксикоз
• Метастазирующий рак щитовидной железы
К состояниям, которые наиболее часто сопровождаются тиреотоксикозом, относится болезнь Грейвса, тиреотоксическая аденома, токсический многоузловой зоб. Гипертиреоидизм также может быть вызван приемом йода или йодсодержащих препаратов. Гипертиреоидизм, вызванный приемом йода, возникает у ранее эутиреоидных больных с многоузловым или эндемическим зобом после употребления ими большого количества йода, например, в качестве контрастного препарата.
Скрытый гипертиреоидизм характеризуется снижением концентрации ТТГ на фоне нормальных показателей Т3 и Т4; он может возникать при легкой форме болезни Грейвса, токсическом многоузловом зобе, тиреоидите. Пациенты зачастую не предъявляют жалоб, либо отмечают лишь небольшие симптомы тиреотоксикоза.
Токсический многоузловой зоб встречается реже, чем болезнь Грейвса, но его распространенность увеличивается с возрастом и при наличии дефицита йода. Токсический многоузловой зоб возникает вследствие автономной продукции тиреоидных гормонов на фоне длительно текущего многоузлового зоба. Скрытый, безболезненный тиреоидит сопровождается воспалением щитовидной железы с выбросом ее гормонов в системный кровоток. Примерно у 10% пациентов с бессимптомным тиреоидитом гипертиреоз возникает после родов, у некоторых пациентов он развивается после приема определенных препаратов (литий, цитокины), в 5-10% у пациентов, принимающих амиодарон.
Подострый тиреоидит (болезнь Де Кервена) характеризуется болезненностью в области щитовидной железы и лихорадкой в течение длительного времени.
Типичные симптомы и признаки тиреотоксикоза очевидны у молодых пациентов, но в пожилом возрасте он может протекать скрыто, с единственными проявлениями в виде нарушений ритма сердца и потери массы тела. Избыточная продукция тиреоидных гормонов влияет практически на каждый орган в человеческом теле, проявления могут быть как минимальными, так и угрожающими жизни (аритмия). Многие симптомы тиреотоксикоза вызваны повышением скорости метаболизма, а также преобладанием тонуса симпатической нервной системы над парасимпатической. Снижается периферическое сопротивление сосудов, повышается сердечный выброс и ударный объем.
Прямой инотропный эффект ведет к тахикардии и увеличению пульсового давления. Ощущение «сердцебиения», описываемые больными, являются следствием повышения силы сердечных сокращений. Иногда появляются фибрилляции предсердий, особенно подвержены им пациенты старше 60 лет. Фибрилляция предсердий является одним из самых серьезных осложнений гипертиреоидиз-ма, поскольку она повышает риск эмболических осложнений. Лечение гипертиреоидизма зачастую приводит к нормализации ритма сердца.
Повышение скорости метаболизма при тиреотоксикозе сопровождается повышением аппетита, непереносимостью высоких температур, повышенным метаболизмом липидов. Повышение активности симпатической нервной системы происходит не из-за повышения концентрации адреналина или норадреналина в плазме крови, а за счет увеличения чувствительности рецепторов к катехоламинам. Гипертиреоидизм может проявляться гиперкинезами, нервозностью, гиперрефлексией и эмоциональной неустойчивостью.
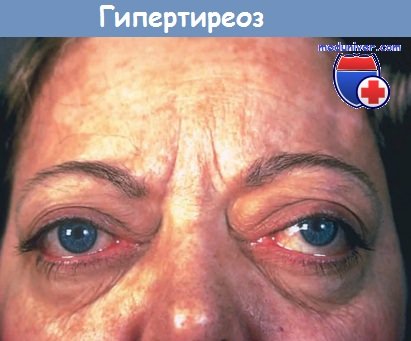
Существует связь между болезнью Грейвса и миастенией, эти два заболевания могут встречаться совместно у 3-5% больных. Изменения со стороны глаз связаны с повышением адренергической чувствительности; из-за смещения верхних и нижних век глаза становятся «выпученными». У некоторых пациентов, принимающих препараты йода в течение одной недели, может развиться отек и инфильтрация глазных яблок, ведущая в последствии к формированию орбитопатии Грейвса. Также пациенты отмечают повышенную потливость, повышенную влажность кожи и истончение волос. Иногда встречается ускорение перистальтики и повышение аппетита.
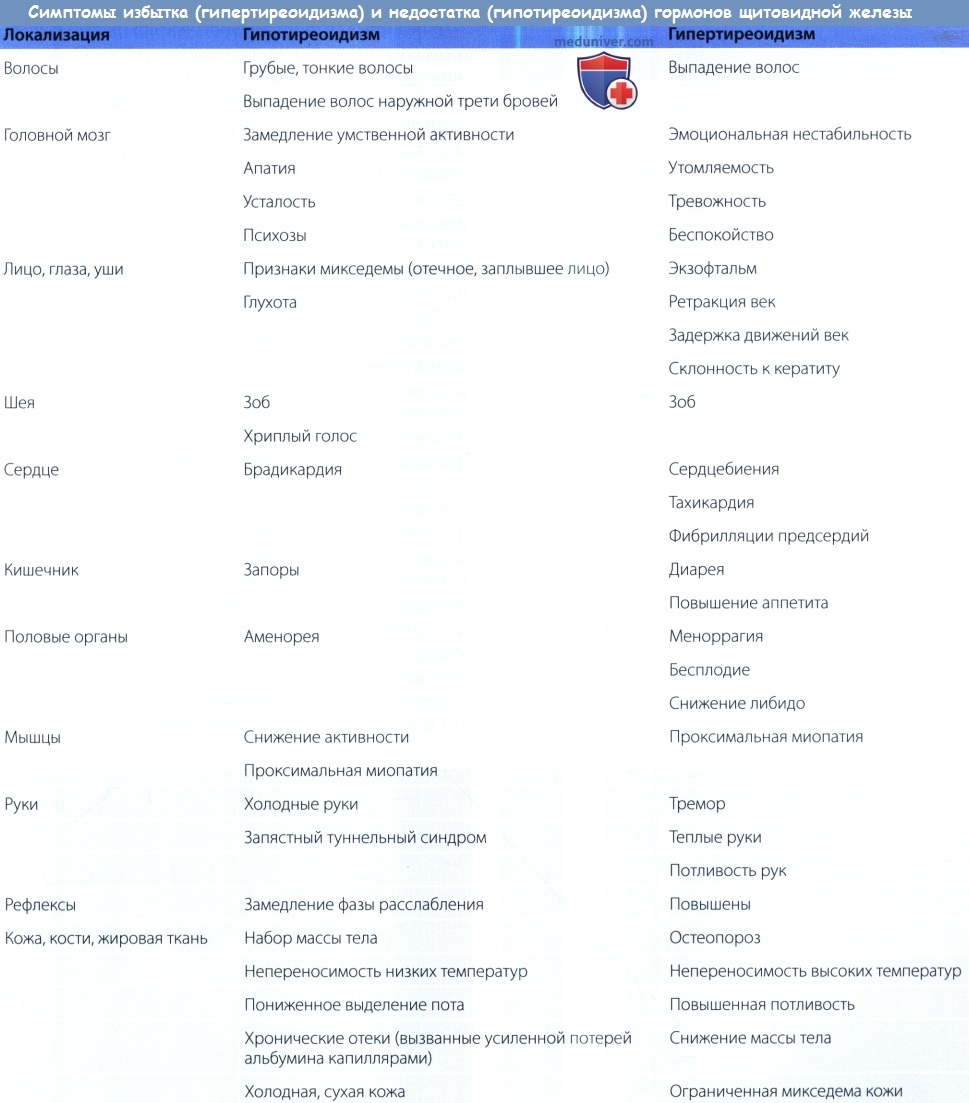
При тиреотоксикозе возрастает экскреция кальция и фосфора, что ведет к резорбции костной ткани и повышению уровня щелочной фосфатазы. Клинические проявления тиреотоксикоза со стороны большинства органов и систем приведены в таблице ниже.
а) Болезнь Грейвса как причина тиреотоксикоза. Болезнь Грейвса, наиболее частая причина гипертиреоидизма, вызывается циркулирующими антителами к рецепторам к ТТГ, действие которых приводит к повышению продукции тиреоидных гормонов. Наиболее часто заболевание встречается в возрасте 20-40 лет, основными его проявлениями являются зоб и гипертиреоидизм; иногда появляются симптомы со стороны глаз и кожи. Изменения в ткани железы характеризуются лимфоцитарной инфильтрацией без разрушения фолликулов. Течение заболевания предсказать невозможно; у некоторых пациентов оно рецидивирует или персистирует на исходном уровне в течение многих лет.
Примерно через 20 лет у 1/3 пациентов развивается гипотиреоидизм. Орбитопатия, характеризующаяся воспалением глазного яблока, проптозом и экзофтальмом, может возникать до, во время или даже после постановки диагноза.
Диагноз обычно ставится при обнаружении низкого (зачастую неопределяемого) уровня ТТГ в сочетании с повышением уровней Т3 и Т4. Исследование поглощения радиоактивного йода может быть полезным в проведении дифференциального диагноза между гипертиреоидизмом, вызванным болезнью Грейвса и токсическим зобом, при которых отмечается более интенсивный захват йода, от подострого, безболезненного гипертиреоидизма, вызванного дефицитом йода.
Лечение болезни Грейвса. Существует три основных метода лечения болезни Грейвса: антитиреоидные препараты, терапия радиоактивным йодом, хирургическая резекция. Окончательное решение о выборе метода лечения выносится в зависимости от нужд и особенностей конкретного пациента (вероятность достижения ремиссии, наличие или планирование беременности, сопутствующие заболевания, желания самого больного).
В медикаментозном лечении болезни Грейвса используются бета-блокаторы и тионамиды. Бета-блокаторы снижают чрезмерную активность симпатоадреналовой системы и купируют связанные с этим симптомы: дрожь, сердцебиения, потливость, ретракцию век, повышение частоты сердечных сокращений. Пропранолол также незначительно угнетает превращение Т4 в Т3. Лечение бета-блокаторами можно продолжать до тех пор, пока на фоне приема антитиреоидных препаратов не будет достигнут эутиреоз (за исключением случаев, когда прием бета-блокаторов противопоказан, например, при сердечной недостаточности или бронхиальной астме).
Тионамиды, к которым относятся пропилтиоурацил и метимазол, угнетают оксиление и органическое связывание молекул йода, в результате чего концентрация йода в щитовидной железе снижается, и, соответственно, снижается продукция тиреоидных гормонов. Пропилтиоурацил также угнетает превращение Т4 в Т3. Поскольку прием пропилтиоурацила связан с риском развития гепатотоксичности, Американская ассоциация щитовидной железы утвердила метимазол в качестве основного препарата для лечения болезни Грейвса (за исключением первого триместра беременности). Антитиреоидные препараты могут использоваться короткими курсами для подготовки пациентов к терапии радиоактивным йодом или перед хирургическим лечением, а в немногих случаях даже вызвать ремиссию.
Необходимо длительное наблюдение с интервалами в 4-6 недель до нормализации показателей свободного Т4. Побочными эффектами лечения являются сыпь, артралгии, расстройства желудочно-кишечного тракта, боль в животе. К более тяжелым побочным реакциям относятся гепатит, холестаз и агранулоцитоз, они развиваются в результате идиосинкразии к препарату. Агранулоцитоз (0,2-0,5%) часто сопровождается лихорадкой и болью в горле. Из-за своего тератогенного действия метамизолп противопоказан в первом триместре беременности. Другими препаратами, иногда применяющимися для лечения гипертиреоидизма, являются литий и дексаметазон.
Литий нарушает секрецию тиреоидных гормонов, эффект временный и постепенно снижается. Эти препараты могут использоваться для лечения гипертиреоидизма при непереносимости тионамидов.
Тионамиды взаимодействуют с радиоактивным йодом, поэтому прием необходимо прекратить за 3-7 дней до начала терапии. Эффект от лечения обычно наступает в течение восьми недель, примерно через шесть месяцев от начала терапии развивается гипотиреоидизм. Для минимизации радиационного воздействия на других людей принимаются стандартные меры предосторожности. Офтальмопатия Грейвса в остром периоде считается относительным противопоказанием для лечения, поскольку терапия радиоактивным йодом может привести к обострениям. В данном случае перед началом лечения назначается курс кортикостероидов.
В США хирургическое лечение по поводу болезни Грейвса проводится редко. Выполняется субтотальная тиреоидэктомия с сохранением примерно двух граммов тканей. Показаниями к хирургическому лечению являются очень крупный зоб, рак, невозможность контроля заболевания тионамидами. Также хирургическое лечение показано пациенткам, желающим забеременеть в ближайшее время; беременным при отсутствии эффекта; а также пациентам с тяжело протекающим тиреотоксикозом, у которых имеется непереносимость тионамидов, а лечение радиоактивным йодом оказалось неэффективным. Для профилактики тиреотоксического криза перед проведением оперативного лечения у всех пациентов должно быть достигнуто нормальное содержание тиреоидных гормонов в крови.
Если тионамиды противопоказаны, могут использоваться бета-блокаторы и препараты йода (например, раствор Люголя), блокирующие синтез новых тиреоидных гормонов. Из-за того, что подавляющий эффект препаратов йода непродолжителен (эффект Вольффа-Чайкова) они должны использоваться только коротким курсом. После снижения эффективности препаратов йода они могут спровоцировать гипертиреоидизм. Кроме того, все пациенты с болезнью Грейвса должны принимать препараты йода в течение одной недели перед операцией, поскольку это помогает снизить кровоток в ткани щитовидной железы. После операции у пациентов развивается гипотиреоз с необходимостью заместительной гормональной терапии.
б) Тиреотоксический криз как обострение тиреотоксикоза. Тиреотоксический криз представляет собой крайнюю форму тиреотоксикоза, способную привести к смерти при отсутствии своевременного лечения. Обычно начинается внезапно при наличии недиагностированно-го или некорректно леченного тиреотоксикоза. Предрасполагающими факторами являются инфекционные процессы или обострения хронических заболеваний. До разработки методов предоперационного контроля уровня тиреоидных гормонов, тиреотоксический криз был достаточно частым осложнением тиреоидэктомии. У пациентов развивается лихорадка, тахикардия, в некоторых случаях отек легких и сердечная недостаточность. Также могут присутствовать тошнота, рвота, боль в животе, выраженное беспокойство.
Диагностика основана на клинической картине. Лечение должно проводиться в соответствии с разработанными руководствами. Оно состоит в назначении высоких доз антитиреоидных препаратов, препаратов йода в виде раствора Люголя или насыщенного раствора йодида калия, глюкокортикоидов. Хотя лучше начать с антитиреоидных препаратов, а не йода; в случае тиреотоксического криза откладывать прием препаратов йода нельзя, поскольку они помогают быстро сократить выброс гормонов щитовидной железы. Также назначают дексаметазон в высоких дозах, что помогает скорректировать стрессовую реакцию и снизить уровень синтеза гормонов. При отсутствии противопоказаний (сердечной недостаточности и астмы), используются бета-блокаторы.
У пациентов с высокой лихорадкой назначается соответствующее симптоматическое лечение. Необходимо избегать приема салицилатов, поскольку они конкурируют с Т3 и Т4 за транстиретин и тироксинсвязывающий глобулин, повышая количество свободно циркулирующих гормонов в плазме крови. При успешности лечения улучшение наступает в течение нескольких дней, полное восстановление занимает около недели. После этого можно отменить дексаметазон с препаратами йода и начать планировать долгосрочное лечение.
Лечение других форм гипертиреоидизма зависит от этиологии. При подостром тиреоидите проводится симптоматическое лечение бета-блокаторами и НПВС, в тяжелых случаях используются кортикостероиды. При скрытом тиреоидите и тиреоидите беременности первичная фаза гипертиреоидизма может закончиться самостоятельно, сменившись гипотиреоидизмом. При тиреотоксикозе, вызванном приемом амиодарона, проводится либо медикаментозная терапия, либо, при ее неэффективности, хирургическое лечение. Учитывая высокое содержание в амиодароне йода и длительный период его полураспада, в ближайшем периоде лечение радиоактивным йодом не показано.
в) Ключевые моменты:
• Наиболее частой причиной гипертиреоидизма является болезнь Грейвса.
• Препаратом выбора для лечения гипертиреоидизма является метимазол. Исключение составляет первый триместр беременности.
• В лечении тиреотоксического криза используются антитиреоидные препараты, препараты йода (раствор Люголя или насыщенный раствор йодида калия), глюкокортикоиды, и, при отсутствии противопоказаний, бета-блокаторы.
Учебное видео гормоны щитовидной железы в норме и при болезни
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эндокринолог «СМ-Клиника» рассказала о гормонах щитовидной железы
Болезни щитовидной железы часто связаны с гормональным сбоем. Давайте выясним, зачем нужны гормоны щитовидный железы и какие проблемы могут возникнуть, если их количество занижено
или завышено
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог,
иммунолог, эксперт ВОЗ
ЗУХРА ПАВЛОВА
К.м.н., врач-эндокринолог, старший научный сотрудник факультета фундаментальной клиники МГУ, научный руководитель клиники Системной медицины
ЕЛЕНА ЖУЧКОВА
Врач-эндокринолог «СМ-Клиника»
Заболевания щитовидной железы достаточно сложные, их симптомы непостоянны и очень индивидуальны. Это означает, что проблемы щитовидной железы у каждого человека будут выглядеть по-разному, иногда длительное время у пациента нет никаких жалоб.
В любом случае важно иметь общее представление о том, как работает щитовидная железа, зачем и какие гормоны она вырабатывает. Это поможет человеку вовремя обнаружить проблему, сдать анализы и задать правильные вопросы врачу. Также эти данные могут дать подсказку в отношении некоторых загадочных симптомов, которые человек может испытывать в повседневной жизни.
Ключевые тиреоидные гормоны вырабатываются щитовидной железой, эндокринным органом, который расположен в нижней, передней части шеи. Гормоны щитовидной железы попадают в кровь и разносятся по всем тканям организма. Они помогают нам использовать энергию из поступающей пищи, сохранять и производить тепло, стимулировать работу мозга, сердца, мышц и других органов.
Производство тиреоидных гормонов контролируется другим эндокринным органом – гипофизом, который находится в головном мозге. Гипофиз выделяет в кровь тиреотропный гормон, стимулирующий щитовидную железу (ТТГ), чтобы стимулировать работу периферии. Количество ТТГ, которое гипофиз отправляет в кровоток, зависит от объема периферических тиреоидных гормонов в организме. Если гипофиз считывает пониженный уровень тиреоидных гормонов, то он производит их больше. Как только их уровень в кровотоке поднимается выше нормы, гипофиз перестает вырабатывать ТТГ. Таким образом, гипофиз ощущает и контролирует синтез гормонов щитовидки.
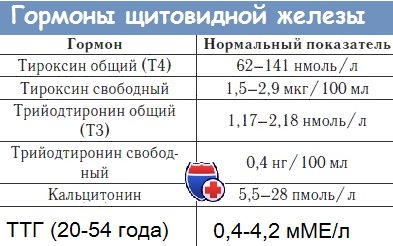
Какие гормоны щитовидной железы нужно сдавать
Анализы на гормоны могут показать уровень общих (связанных с белком) и свободных гормонов.
– Наиболее приоритетным значимым гормоном является тиреотропный гормон (ТТГ), – говорит врач-эндокринолог Зухра Павлова. – Он синтезируется в головном мозге и стимулирует работу щитовидной железы, а также синтез гормона тироксина. Чаще всего врачи смотрят количество именно ТТГ, потому что это наиболее показательный гормон – он отражает недостаточность синтеза гормонов щитовидной железы.
Большая часть гормонов в крови связывается с белками – они помогает доставлять их в органы и ткани. И лишь небольшая их часть «свободна» для проникновения в ткани, напрямую оказывая биологические эффекты.
– Вторым по приоритетности является Т4 свободный гормон, не связанный с белком-переносчиком, – продолжает доктор Павлова. – Когда мы хотим определить гормональное состояние, расстройство эндокринной системы и щитовидной железы, мы смотрим ТТГ и Т4. Если ТТГ высокий, а Т4 еще в норме, значит, заболевание начинает развиваться, но оно еще без выраженных клинических проявлений.
Т4 – это основная форма гормона щитовидной железы, циркулирующего в крови (его в среднем около 95%). Чтобы проявлять свое действие, Т4 превращается в Т3 путем удаления атома йода. Это происходит главным образом в печени и в определенных тканях, где действует Т3, например, в головном мозге. Т3 обычно составляет около 5% тиреоидных гормонов, циркулирующих в крови.
– При заболеваниях врачи оценивают несколько факторов, – говорит врач-эндокринолог Зухра Павлова. – Если есть подозрение на аутоиммунное заболевание щитовидной железы, например, врач ультразвуковой диагностики написал в заключении по УЗИ, что у пациента есть диффузные изменения щитовидной железы по типу тиреоидита, врач может назначить анализы на антитела к щитовидной железе. Если есть подозрение на диффузно-токсический зоб, будут назначены анализы на антитела к рецепторам тиреотропного гормона. Эти тесты помогут поставить правильный диагноз и подобрать адекватное лечение.
Анализ на ТТГ
Лучший способ изначально проверить активность щитовидной железы – измерить уровень ТТГ. Изменение ТТГ могут служить своего рода системой раннего мониторинга. Он часто меняется заранее, еще до момента, когда фактический уровень тиреоидных гормонов достигает низких либо слишком высоких показателей.
Высокий ТТГ – показатель того, что щитовидка не выделяет достаточно Т3 совместно с Т4, что возможно при первичном гипотиреозе. Если же ТТГ пониженный, это может говорить о том, что щитовидка слишком активна, производит избыток гормонов, что типично для гипертиреоза.
Иногда низкий ТТГ становится результатом аномалии гипофиза, которая не позволяет ему вырабатывать достаточно гормона для стимуляции щитовидной железы (центральный гипотиреоз).
Анализы на Т4
Исследование на общий Т4 измеряет в плазме крови связанный и свободный тироксин (Т4). Свободный Т4 не связан с белковыми молекулами, он может свободно проникать в ткани тела и воздействовать на них. Важно знать – на общий уровень Т4 влияют лекарства и различные патологические состояния. Эстроген, пероральные противозачаточные таблетки, период беременности, заболевания печени либо вирусная инфекция (например, гепатит С) – одни из частых причин увеличения белков, связывающих гормоны щитовидки, приводящие к высокому общему уровню T4. Тестостерон, андрогены и анаболические стероиды являются частыми причинами снижения белков, связывающих гормоны щитовидной железы, и приводящие к снижению общего T4.
Иногда, например у беременных, может быть нормальная функция щитовидки, но уровень общего Т4 выходит за пределы нормального диапазона. Анализы крови, измеряющие индекс свободного Т4, могут более точно отразить, как щитовидная железа функционирует в этих обстоятельствах.
Анализы на Т3
Анализ на Т3 определяет уровень трийодтиронина (Т3) в крови. Тест на общий Т3 показывает связанную и свободную фракции трийодтиронина. У пациентов с гипертиреозом обычно повышен уровень общего Т3. Анализы на Т3 могут использоваться для подтверждения диагноза гипертиреоза и определения степени его тяжести.
При некоторых заболеваниях щитовидной железы пропорции Т3:Т4 изменяются и могут предоставить диагностическую информацию. Значительное увеличение Т3 относительно Т4 характерно для болезни Грейвса. Такие лекарства, как стероиды и амиодарон, а также тяжелые заболевания, могут снизить количество гормона, которое организм преобразует из Т4 в Т3 (активную форму), что ведет к понижению доли Т3.
Уровни Т3 при гипотиреозе понижаются позже всех, и поэтому обычно не используются в диагностике проблем пациентов.
Функции гормонов щитовидной железы
Норма гормонов щитовидной железы
Нормальное значение показателей определяется путем измерения гормона в большой популяции здоровых людей и нахождения нормального (среднего) диапазона значений.
Какие заболевания связаны с гормонами щитовидной железы
Тиреотоксикоз. Это состояние часто возникает в результате чрезмерной активности щитовидной железы или гипертиреоза и связно в повышенным количеством Т3 в кровотоке.
Признаки тиреотоксикоза включают потерю веса, повышенный аппетит, учащенное сердцебиение, нерегулярный менструальный цикл, усталость, раздражительность и истончение волос.
Гипертиреоз. Это состояние, при котором уровень гормонов щитовидки повышен. Он возникает при таких состояниях, как болезнь Грейвса, воспаление щитовидной железы или доброкачественная опухоль. Гипертиреоз также может проявиться после приема добавок с Т3.
Гипотиреоз. Он возникает, если щитовидная железа не производит достаточного количества гормона щитовидной железы. Это может быть связано с аутоиммунными заболеваниями, такими как тиреоидит Хашимото или некоторыми лекарствами. Гипотиреоз также может возникать при дисфункции гипофиза, например, при опухолях гипофиза или воспалении. Гипотиреоз, как правило, передается в семье и чаще встречается у взрослых, а также у женщин.
Симптомы могут включать усталость, психическую депрессию, чувство холода, увеличение веса, сухость кожи, запоры и нарушения менструального цикла.
Где сдать анализ на гормоны щитовидной железы
Анализы на уровень гормонов щитовидной железы выполняют как муниципальные лаборатории, так и частные центры. Анализы могут быть как бесплатными, в раках полиса ОМС, так и платными или по полису ДМС.
Назначить исследование на гормоны щитовидной железы может врач любой специальности. Специалист определит показания к консультации эндокринолога, либо самостоятельно назначит обследования, а при выявлении любых отклонений направит к врачу-эндокринологу.
Популярные вопросы и ответы
На типичные вопросы пациентов о гормонах щитовидной железы мы попросили ответить врача-эндокринолога Елену Жучкову.
Кому и когда нужно сдавать анализы на гормоны щитовидной железы?
Исследование гормонов щитовидной железы показано при:
Сегодня анализы гормонов щитовидной железы входит в обязательное обследование кардиолога, гинеколога, дерматолога и некоторых других.
Как правило, при первичном исследовании сдается кровь на ТТГ, свободный Т4, антитела к ТПО. Показания для более расширенного обследования определяет специалист.
Как подготовиться к сдаче анализов на гормоны щитовидной железы?
К тестированию щитовидной железы на гормоны особенной подготовки не требуется. Их уровень достаточно стабилен и не зависит от приема пищи. Просьба сдать гормоны натощак связана с тем, что после употребления жирной пищи затрудняется исследование из-за «помутнения» плазмы крови. Однако это никак не влияет на его результат.
Кровь на гормоны щитовидной железы можно сдавать утром, днем и вечером, поскольку их уровень в течение суток практически не колеблется. Женщины могут проходить обследование в любой день менструального цикла.
Если Вы принимаете препарат тироксин – не отменяйте его заблаговременно. Просто откажитесь от таблетки непосредственно перед сдачей анализа и не забудьте принять препарат после сдачи крови! Предупредите врача, если вы принимаете какие-либо препараты (например, глюкокортикостероиды, добутамин, которые могут влиять на результат) и это поможет верно интерпретировать результат.
Могут ли быть неверные результаты? Что влияет на результат исследования?
На результат исследования могут повлиять заболевания, не связанные со щитовидной железой, такие как: онкологические заболевания, заболевания надпочечников, тяжелые психические заболевания, нефротический синдром (болезни почек), хронические болезни печени и некоторые другие. Также на результат гормонального исследования щитовидной железы может повлиять потеря массы тела, тяжелая стрессовая ситуация, чрезмерные физические нагрузки, употребление значительного количества алкоголя накануне.
Есть ли противопоказания к исследованию на гормоны щитовидной железы?
Противопоказания – физические перегрузки и употребление алкоголя накануне. Они могут повлиять на результаты. Поэтому от них нужно воздержаться за 24 часа до сдачи анализов.