Эутиреоз
Причины
Симптомы эутиреоза
Несмотря на то, что никаких отклонений в результатах анализов при эутиреозе щитовидной железы не наблюдается, большинство пациентов жалуются на:
Узловой зоб – это наиболее распространенная форма эутиреоза. Он представляет собой выросты в щитовидной железе. Выделяют четыре вида патологии:
Согласно данным ВОЗ, существуют следующие степени УНЗ при эутиреозе:
Когда формируется узловой нетоксический зоб при эутиреозе, пациент отмечает появление новых симптомов:
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Диагностика эутиреоза щитовидной железы включает в себя:
Лечение эутиреоза
Особенности лечения зависят от результатов анализов. В некоторых случаях врачи выбирают выжидательную тактику и не назначают пациенту никаких лекарственных препаратов. Если симптоматика ярко выражена, больной плохо себя чувствует, ему рекомендуется пройти курс традиционного лечения, который предусматривает:
В запущенных случаях может помочь только операция. Показаниями к ней являются:
Чтобы исключить наличие онкологии, хирургическому лечению в обязательном порядке предшествует биопсия.
Осуществлять лечение эутиреоза щитовидной железы народными средствами не следует, но использовать их для поддержки функций эндокринной системы можно. Хорошо влияет на щитовидку настойка, приготовленная из перегородок грецкого ореха. Для ее приготовления нужно залить стакан материала водкой и настаивать на протяжении семи дней. После процедить и принимать по чайной ложке 3 раза в день. Также благотворно влияют на эндокринную систему цикорий и черноплодная рябина.
Опасность
Эутиреоз – это относительно безопасное заболевание, но только до тех пор, пока поддерживается нормальный уровень гормонов в крови. Его быстрое прогрессирование приводит к возникновению узлового зоба, требующего немедленного лечения. Если пустить проблему на самотек, можно столкнуться с тяжелыми последствиями – развитием злокачественного новообразования, сдавливанием трахеи. Тогда щитовидную железу удаляют.
Группа риска
К факторам, способствующим развитию эутиреоза, эндокринологи относят:
Профилактика
Чтобы избежать возникновения эутиреоза щитовидной железы, необходимо следить за поступлением йода в организм, избегать стрессов и сильных эмоциональных переживаний, вести здоровый образ жизни.
Пациенты, у которых диагностирован эутиреоз, должны наблюдаться у эндокринолога и контролировать в динамике состояние щитовидной железы. Каждые полгода им нужно сдавать анализ крови для определения уровня тереотропина и тиреоидных гормонов, ежегодно проходить УЗИ щитовидной железы.
Влияние щитовидной железы на работу организма
Щитовидная железа – орган эндокринной системы. Находится под гортанью перед трахеей. Имеет форму бабочки – две доли с перешейком между ними. Окружена капсулой.
Тиреоидная ткань – ткань щитовидной железы – состоит из фолликулов – пузырьков, заполненных белком тиреоглобулином. Средний размер здорового органа в норме – 5*6*2 см.
За что отвечает щитовидная железа
Щитовидная железа хранит йод и вырабатывает тиреоидные гормоны трийодтиронин Т3 и тиреоидин Т4 (йодированные производные аминокислоты тирозина), а также гормон кальцитонин. Из фолликулов с током крови эти биологически активные вещества поступают к органам и тканям, где воздействуют на рецепторы клеток-мишеней. Так тиреоидные гормоны влияют на обмен веществ, работу сердечно-сосудистой системы, умственное и физическое развитие, состояние костной ткани.
В частности, они регулируют:
Недостаток тиреоидных гормонов во время беременности у матери может стать причиной недостаточного развития мозга у ребенка.
Нарушения работы
Выработку Т3 и Т4 регулирует тиреотропный гормон гипофиза ТТГ. Работа щитовидки чаще нарушается с возрастом или из-за патологий других органов. При снижении выработки тиреоидных гормонов развивается гипотиреоз. При увеличении синтеза Т3 и/или Т4 диагностируют гипертиреоз, или тиреотоксикоз.
В 70-80 % случаев причины гипертиреоза – патологии щитовидной железы:
Болезнь развивается преимущественно в возрасте 20-50 лет, у женщин в 10 раз чаще, чем у мужчин.
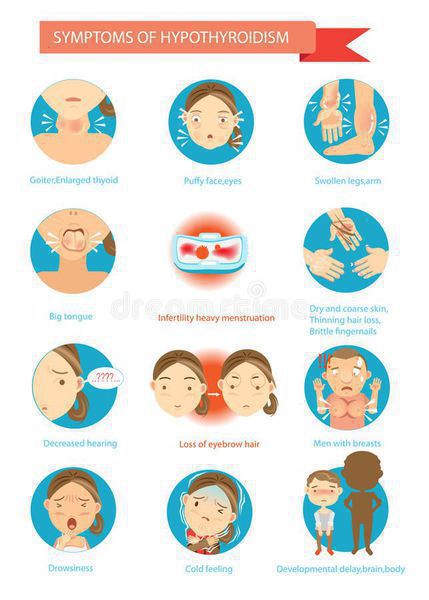
При гипотиреозе замедляется обмен веществ. Состояние в 99 % случаев развивается из-за поражения щитовидки – травматического, лучевого, инфекционного или аутоиммунного, а также из-за дефицита йода в организме или приема некоторых лекарств. У 1 % пациентов причина гипотиреоза – поражение гипоталамуса или гипофиза. Поражения гипофиза сопровождаются повышением уровня ТТГ.
Симптомы недостатка и избытка гормонов щитовидной железы
| Гипотиреоз | Гипертиреоз |
|---|---|
| Замедленный пульс меньше 60 ударов в минуту | Учащенный пульс выше 90 ударов в минуту |
| Ломкость, сухость и выпадение волос | Ранняя обильная седина, истончение ногтей и волос |
| Повышенная зябкость конечностей | Усиленное потоотделение, непереносимость жары |
| Лишний вес на фоне нормального питания | Снижение веса при нормальном питании |
| Снижение аппетита | Повышение аппетита |
| Тошнота, рвота, запоры, чрезмерное газообразование | Рвота, поносы или запоры |
| Повышение уровня холестерина | Нарушения ритма сердца |
| Нарушения менструального цикла | Светобоязнь, пучеглазие, чувство песка в глазах |
| Утомляемость, слабость, сонливость | Утомляемость и мышечная слабость |
| Эмоциональная подавленность | Дрожание рук |
| Сухость кожи, желтушность. | Истончение кожи |
| Отечность конечностей и лица | Нарушения сна |
| Заторможенность мышления и речи | Увеличение щитовидки |
| Снижение артериального давления | Повышение артериального давления |
| Головные боли | Обильные и частые мочеиспускания, сильная жажда |
| Хрипота, отечность гортани, затруднение дыхания и нарушения слуха | Снижение потенции у мужчин и нарушения менструального цикла у женщин |
| Прерывистый сон, бессонница, гипотермия | Беспокойств, чувство страха, повышенная возбудимость и раздражительность, повышение температуры тела |
Гипотиреоз у детей может вызывать необратимые нарушения. Если врожденный гипотиреоз не лечить до 2-х лет, развивается умственная отсталость, кретинизм, карликовость.
У взрослых гипотиреоз может провоцировать вторичные патологии – сахарный диабет, ожирение, гипертонию, болезни почек, сердца и сосудов. Гипертиреоз у взрослых сопутствует остеопорозу, умственным нарушениям, заболеваниям ЖКТ и сердечно-сосудистой системы.
Признаки нарушения работы щитовидной железы
Чтобы заподозрить болезни щитовидной железы на ранних стадиях, рекомендуется ежемесячно проводить самоосмотр. Внешне щитовидки не должно быть видно. Даже незначительное увеличение – повод обратиться к врачу эндокринологу.
Бывает, что размер органа не меняется, но наблюдается резкий набор веса или похудение при обычном питании, плаксивость, увеличение глазных яблок, дрожание пальцев рук и потливость, ощущение кома в горле и затрудненное глотание. При перечисленных проблемах также обратитесь за консультацией к специалисту.
Функциональные отклонения в тиреоидном статусе (синдром эутиреоидной патологии) при соматических заболеваниях

В работе анализируется частота развития синдрома эутиреоидной патологии (СЭП) и его типов при различных тяжелых соматических заболеваниях. Обследовано 1008 больных, находящихся на стационарном лечении в специализированных лечебных учреждениях. Делается вы
The paper analyzes the frequency of euthyroid sick syndrome (ESS) and its types in various severe somatic diseases. 1008 patients who are on hospital treatment in specialized medical institutions were examined. The conclusion is made about the wide prevalence of ESS in somatic patients (36.5%), the formation of this syndrome and its individual types is a reflection of the severity of the underlying disease.
Как показывает клиническая практика, нередко при соматических заболеваниях, особенно тяжело протекающих, возникают отклонения в крови уровней общих и/или свободных фракций тиреоидных гормонов в отсутствие органического поражения самой щитовидной железы (ЩЖ) [1, 2]. По данным отдельных авторов, до 70% пациентов, нуждающихся в интенсивной терапии, имеют транзиторные отклонения в концентрации тиреоидных гормонов [3].
В литературе для обозначения данного состояния используются различные термины: синдром нетиреоидных заболеваний, эутиреоидный патологический синдром, синдром эутиреоидной слабости, синдром псевдодисфункции ЩЖ, синдром эутиреоидного больного, синдром эутиреоидной патологии (СЭП). Последнее название нам представляется наиболее предпочтительным.
Полагают, что в основе развития СЭП лежат механизмы, связанные с нарушением дейодирования тироксина (Т4) в печени, увеличением или уменьшением связывания гормонов ЩЖ с белками плазмы, повышением утилизации трийодтиронина (Т3) тканями, отклонениями секреции тиреотропного гормона (ТТГ) и рядом других процессов [4]. В отечественной литературе принято выделять 3 основных типа СЭП.
СЭП 1-го типа (СЭП-1) характеризуется снижением в крови общего и свободного Т3 (синдром «низкого Т3»). Для СЭП 2-го типа (СЭП-2) свойственно снижение в крови общих и/или свободных фракций Т3 и Т4. При СЭП 3-го типа (СЭП-3) имеет место рост фракций Т3 и/или Т4 [5, 6].
Кроме вышеперечисленных типов СЭП, выделяют так называемый синдром «аномалий ТТГ» [7], в который объединяют состояния с низким или высоким уровнем ТТГ при нормальных значениях в крови Т3 и Т4. Так как этот синдром не входит в вышеприведенную классификацию разновидностей СЭП, мы предлагаем обозначать его как СЭП 4-го типа (СЭП-4) [8].
Широкая распространенность патологии ЩЖ, многообразие ее клинических проявлений обусловили относительное частое и вместе с тем не всегда оправданное использование тестов оценки тиреоидного статуса при различных соматических заболеваниях. При их проведении не всегда учитывается, что результаты этих тестов могут быть достаточно сложны в интерпретации [9]. Это относится, в частности, к функциональным отклонениям тиреоидного статуса, трактуемым как СЭП.
Целью настоящего исследования явилось изучение распространенности СЭП и его типов при различных соматических заболеваниях.
Материалы и методы исследования
В исследование случайным образом отобрано 1008 человек, больных различными соматическими заболеваниями и госпитализированных в стационары специализированных лечебных учреждений г. Чебоксары. В зависимости от патологии пациенты были распределены по следующим клиническим группам: сахарный диабет (СД) 1 типа — 58 человек, СД 2 типа — 60, наследственный эритроцитоз — 60, язвенная болезнь (ЯБ) 12-перстной кишки — 60, остеоартроз — 56, ревматоидный артрит — 95, туберкулез легких — 76, гнойно-воспалительные заболевания (ГВЗ) челюстно-лицевой области — 88, пневмония — 90, хроническая обструктивная болезнь легких (ХОБЛ) — 64, хроническая болезнь почек (ХБП) 5-й стадии — 72, острый инфаркт миокарда — 60, острое нарушение мозгового кровообращения (ОНМК) — 68, преэклампсия — 101 человек.
Контрольная группа сформирована из 45 человек, отобранных после детального обследования популяционной выборки из 205 практически здоровых жителей Чувашии. У лиц контрольной группы были исключены соматические заболевания, клинические признаки гипо- и гипертиреоза, а путем ультразвукового исследования (УЗИ) — структурные изменения в ЩЖ.
У всех обследованных контрольной и клинических групп наряду с УЗИ ЩЖ исследовали посредством иммуноферментного анализа содержание в крови ТТГ, общих и свободных фракций Т3 и Т4, антител к тиреопероксидазе. Причем у всех больных уровень тиреоидных гормонов определяли в динамике 2–3 раза, а у отдельных пациентов с отклонениями в тиреоидном статусе при сомнении в диагнозе — через 2–4 недели после выписки из стационара.
Ни один из обследуемых пациентов не принимал в период наблюдения препараты, способные повлиять на тиреоидные показатели (глюкокортикоиды, β-блокаторы, амиодарон и др.).
Распространенность СЭП и его отдельных типов выражали в виде P ± mp%, где Р — частота признака, mp — величина ее ошибки.
В группе контроля случаев СЭП выявлено не было. При сравнении распространенности СЭП в клинических группах с группой контроля использовали точный метод Фишера с определением достоверности различий PF. При большом объеме выборки (при n > 60) предпочтение отдавали критерию кси-квадрат (χ 2 ) с поправкой Йейтса (Pχ 2 ). Различия относительных величин считали достоверными при PF и Pχ 2 ≤ 0,05.
Результаты и их обсуждение
Как уже было отмечено, в группе контроля у здоровых лиц не было выявлено ни одного случая СЭП. Между тем, как следует из данных таблицы, в клинических группах СЭП встречался более чем в трети случаев — 36,5 ± 1,5% (368 из 1008) и его представительство в существенной мере зависело от характера патологии.
В половине и более случаев СЭП встречался при наследственном эритроцитозе, ХБП 5-й стадии, обоих типах СД. При этих заболеваниях доминировал СЭП-1 («синдром низкого Т3»). Этот тип был самым распространенным и во всей клинической группе в целом: он встречался практически у каждого пятого (19,4%) пациента с тяжелым соматическим заболеванием. Снижение Т3 в крови в этих случаях было, очевидно, связано с торможением периферической конверсии Т4 в Т3 вследствие угнетения 5’-монодейодиназ [10]. Этому, по нашему мнению, способствуют метаболические нарушения на тканевом уровне (ацидоз, гипоксия, оксидативный стресс и др.), которые обычно обусловлены декомпенсацией основного заболевания (кетоацидоз при СД 1 типа, острая левожелудочковая недостаточность при остром инфаркте миокарда, тканевая гипоксия при наследственном эритроцитозе, эндотоксикоз при ГВЗ) [11].
СЭП-2 («синдром низкого Т4») выявлялся нами у больных с СД 1 типа, имеющих выраженную диабетическую нефропатию, у пациентов с ОНМК, у больных с обострением ЯБ 12-перстной кишки, ХБП 5-й стадии, получающих программный гемодиализ. При этом типе СЭП наряду с ухудшением периферической конверсии Т4 в Т3, по всей видимости, снижается и продукция Т4 в самой ЩЖ. Не исключено, что имеет значение и усиление метаболического клиренса Т4 [10].
СЭП-3 (синдром «высоких Т3 и/или Т4») был свойственен 61,8% пациентов с легочным туберкулезом. Как правило, он наблюдался при активных проявлениях туберкулеза — распаде, обсеменении и бактериовыделении. Кроме того, высокие цифры свободных Т4 и Т3 были зафиксированы у 10% пациентов с ОНМК, которым свойственно более тяжелое течение постинсультного периода. Природа этого типа СЭП до конца не ясна. Повышение в крови Т4 можно связать, на наш взгляд, с увеличением в крови уровня тироксинсвязывающего глобулина, недостаточной ассимиляцией Т4 печенью, стимулирующим влиянием на ЩЖ продуктов распада тканей и жизнедеятельности микобактерий [11].
Как уже отмечалось, СЭП-4 тождественен синдрому «аномалий ТТГ», выделяемому отдельными авторами для обозначения состояний, при которых наблюдается или пониженный, или повышенный уровень ТТГ [7]. Согласно нашим данным, СЭП-4 относительно часто встречался при остром инфаркте миокарда (26,7%) и остеоартрозе (25,0%). Причем при обоих заболеваниях наблюдался вариант с низким уровнем ТТГ. При остром инфаркте миокарда это снижение объяснялось угнетающим влиянием на синтез ТГГ глюкокортикоидов, а при остеоартрозе — воспалительных цитокинов [8, 11]. СЭП-4 с высоким ТТГ — самая редкая, на наш взгляд, разновидность СЭП. В некоторых случаях (например, при ГВЗ) этот вариант сменяет «синдром низкого ТТГ», что можно рассматривать как восстановительную гиперреактивность гипофиза. Далее, судя по нашим наблюдениям, за непродолжительным увеличением ТТГ, как правило, следует полная нормализация параметров тиреоидного статуса. Кратковременное повышение ТТГ перед выздоровлением отмечают и другие авторы [9].
Несмотря на то, что низкий и высокий ТТГ зачастую при СЭП являются последовательными фазами адаптивной реакции гипофиза на тот или иной патологический процесс, объединять эти две разновидности СЭП в пределах одного типа можно только с определенными оговорками. Мы предлагаем в пределах СЭП-4 выделять отдельно подтип с низким уровнем ТТГ (подтип 4а) и с высоким уровнем ТТГ (подтип 4б). В общем случае 4а-подтип характерен для острой фазы патологического процесса, 4б-подтип является предвестником процесса выздоровления.
Динамическое наблюдение за соматическими больными демонстрирует связь выраженности отклонений в тиреоидных гормонах с тяжестью патологического процесса и безусловную обратимость этих сдвигов по мере улучшения состояния. Пока неясно, является ли СЭП благоприятной адаптивной реакцией на болезнь, вызывающей уменьшение энергетических потребностей тканей, либо неблагоприятной реакцией, приводящей к угнетению обменных процессов [6]. С учетом этого мы, как и большинство авторов, не считаем, что функциональные сдвиги в тиреиодном статусе по типу СЭП нуждаются в дополнительной медикаментозной коррекции.
Заключение
Таким образом, проведенное исследование демонстрирует относительно высокую частоту функциональных отклонений тиреоидного статуса по типу СЭП у тяжелых соматических больных, которая в зависимости от нозологии варьирует в пределах от 10% до 65,5%.
Существует определенный параллелизм между тяжестью патологии, вероятностью развития и выраженностью гормональных отклонений при СЭП: чем тяжелее основное заболевание, тем более выражены изменения в содержании тиреоидных гормонов.
СЭП, как правило, не нуждается в специальной медикаментозной коррекции. Залогом его обратного развития является успешное лечение основного заболевания.
Литература
* ФГБОУ ВО ЧГУ им. И. Н. Ульянова, Чебоксары
** ГАУ ДПО ИУВ МЗ ЧР, Чебоксары
Функциональные отклонения в тиреоидном статусе (синдром эутиреоидной патологии) при соматических заболеваниях/ В. А. Кичигин, И. В. Мадянов
Для цитирования: Лечащий врач № 12/2018; Номера страниц в выпуске: 41-43
Теги: тироксин, тиреоидный статус, транзиторные отклонения
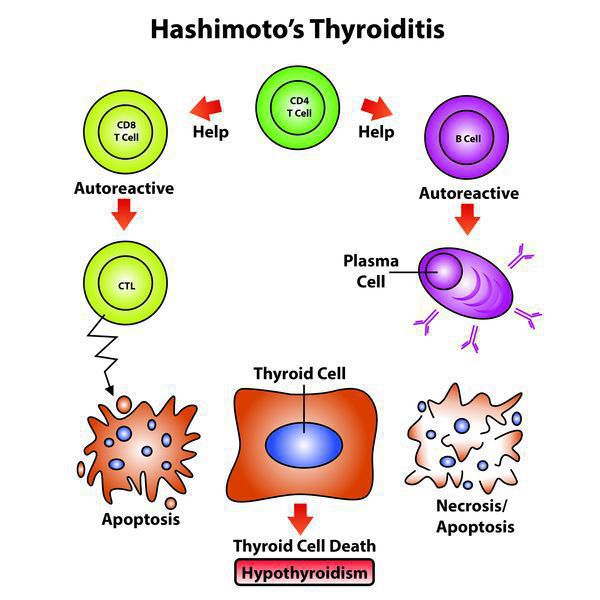
Что такое аутоиммунный тиреоидит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сивова А. А., эндокринолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Хронический аутоиммунный (лимфоматозный) тиреоидит (ХАИТ) — хроническое заболевание щитовидной железы аутоиммунного происхождения, было описано Х. Хасимото в 1912 г. Заболевание чаще наблюдается у женщин и наиболее часто диагностируется среди известных патологий щитовидной железы. Аутоиммунный тиреоидит выявляется у одной из 10-30 взрослых женщин. [1]
Рассматриваемое заболевание аутоиммунной природы, и для него обязательно присутствие антител. Впервые опубликовали данные об обнаружении антител к ткани щитовидной железы в сыворотке у пациентов с аутоиммунным тиреоидитом в 1956 году. Впоследствии выяснилось, что аутоиммунный тиреоидит подразумевает наличие антител к тиреоглобулину, второму коллоидному антигену и тиреопероксидазе (микросомальному антигену).
Провоцирующие факторы
Сегодня принято считать, что апоптоз, то есть программируемая гибель фолликулярных клеток щитовидной железы — одна из главных причин аутоиммунного тиреоидита и других патологий щитовидной железы. [2] Предполагается, что запуску апоптоза способствуют вирусы и генетические нарушения.
Чем опасен тиреоидит во время беременности
Аутоиммунный тиреоидит у женщины никак не отражается на возможности забеременеть и родить здорового ребёнка при условии, что у пациентки нормальный уровень гормонов — тиреотропный гормон (ТТГ) до 2,5 мЕд/л, в том числе в первом триместре беременности.
При гормональном нарушении возможны следующие осложнения:
Симптомы аутоиммунного тиреоидита
Изначально, на протяжении некоторого времени, больные не высказывают никаких жалоб. Постепенно с течением времени регистрируют медленное развитие клинической картины снижения функции щитовидной железы, вместе с тем в части ситуаций будет отмечаться прогрессирующее уменьшение размеров железы или же наоборот ее увеличение. [3]
Клинические проявления при хроническом аутоиммунном тиреоидите начинают появляться с нарушением функции щитовидной железы, но в части ситуаций симптомов может и не быть. Все симптомы аутоиммунного тиреоидита щитовидной железы неспецифические, т. е. могут быть при многообразных заболеваниях. Но несмотря на это, все же обозначим клинические проявления, имея которые следует обратиться к эндокринологу для обследования.
Патогенез аутоиммунного тиреоидита
Эндогенный (внутренний) критерий наследования аутоиммунных заболеваний взаимосвязан с клонами Т-лимфоцитов.
Количество антитиреоидных антител при этом заболевании непосредственно отражает выраженность аутоиммунного процесса и иногда имеет склонность уменьшаться по мере увеличения продолжительности заболевания. Только присутствия антитиреоидных антител недостаточно, чтобы травмировать структурные элементы щитовидной железы.
Для реализации токсических свойств имеющимся антителам необходимо вступить во взаимодействие с Т-лимфоцитами, которые чувствительны к антигенам щитовидной железы при ХАИТ, чего не бывает при наличии обычного зоба или если патология щитовидной железы не выявлена.
В норме все клетки имеют иммунологическую нечувствительность к другим клеткам собственного организма, которая приобретается во время внутриутробного развития (еще до рождения), во время взаимодействия зрелых лимфоцитов со своими антигенами. Любые нарушения в данном взаимодействии и синтез особых клонов Т-лимфоцитов, которые вступают во взаимодействие со своими же антигенами, и могут стать той причиной, которая приводит к нарушению иммунологической нечувствительности и впоследствии привести к формированию любых аутоиммунных патологий, включая и ХАИТ.
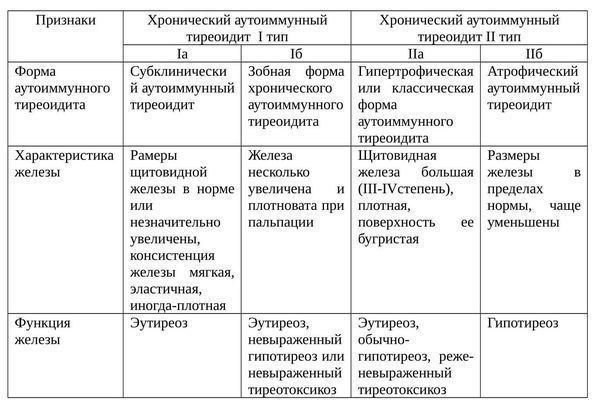
Классификация и стадии развития аутоиммунного тиреоидита
Формы ХАИТ с учетом объема железы и данных клиники:
Еще одна классификация аутоиммунного тиреоидита щитовидной железы: [2]
Фазы ХАИТ с учетом клинической картины заболевания:
ХАИТ преимущественно протекает только с одной фазой заболевания. [5]
Осложнения аутоиммунного тиреоидита
ХАИТ — условно безопасное заболевание, не приводящее к осложнениям только при условии сохранения необходимой концентрации гормонов в крови, т. е. эутиреоидного состояния. И, соответственно, тогда никаких осложнений не развивается. Но при наступлении гипотиреоза могут наблюдаться осложнения. При отсутствии лечения гипотиреоза могут возникать осложнения: нарушение репродуктивной функции, выраженное снижение памяти, вплоть до слабоумия, анемия, но самое грозное и тяжелое осложнение гипотиреоза — гипотиреоидная или мексидематозная кома — возникает при резкой недостаточности гормонов щитовидной железы. [5] [6]
Диагностика аутоиммунного тиреоидита
Диагностика ХАИТ состоит из нескольких пунктов. Для определения данного заболевания у больного необходим минимум один большой критерий, если таких критериев не обнаружено, то диагноз лишь вероятен. [1]
Большие диагностические критерии:
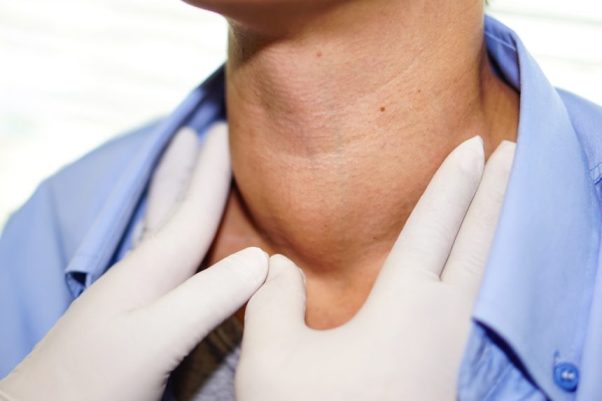
Пальпация щитовидной железы
Следует обратить особое внимание на то, что установить диагноз аутоиммунного тиреоидита исключительно по итогам пальпации щитовидной железы нельзя, хотя она может быть увеличена или уменьшена. Эти изменения лишь позволяют заподозрить патологию и отправить пациента на дообследование с целью постановки диагноза и назначения специального лечения.
Какие анализы нужны, чтобы определить АИТ
Для установления аутоиммунного тиреоидита необходимо сдать кровь на тиреотропный гормон ( ТТГ), тироксин свободный (Т4 свободный) и антитела к тиреопероксидазе (ТПО). Если антитела к ТПО повышены, но ТТГ в пределах нормы, то диагноз АИТ носит вероятный характер.
Нужно заметить, что при обнаружении у больного гипотиреоза манифестного или стабильного субклинического, диагностирование аутоиммунного тиреоидита важно для установления причины уменьшения функции железы, но несмотря на это постановка диагноза никак не меняет терапевтических методов. Лечение заключается в употреблении заместительной гормональной терапии препаратами тиреоидных гормонов.
Использование пункционной биопсии щитовидной железы не показано для установления хронического аутоиммунного тиреоидита. Ее необходимо проводить, только если имеются узлы щитовидной железы, более 1 см в диаметре.
Важно отметить, что нет надобности контролировать в течение болезни количество имеющихся антител к щитовидной железе, потому что данная процедура не имеет диагностической роли для анализа прогрессирования аутоиммунного тиреоидита. [7]
Лечение аутоиммунного тиреоидита
Терапия аутоиммунного тиреоидита щитовидной железы неспецифическая. При формировании фазы тиреотоксикоза достаточно применения симптоматической терапии. При формировании гипотиреоза главным вариантом медикаментозной терапии является назначение тиреоидных гормонов. Сейчас в аптечной сети РФ возможно приобрести только таблетки Левотироксина натрия (L-тироксин и Эутирокс). Применение таблетированных препаратов тиреоидных гормонов нивелирует клинику гипотиреоза и при гипертрофической форме аутоиммунного тиреоидита вызывает уменьшение объема щитовидной железы до допустимых значений.
В случае обнаружения у пациента манифестного гипотиреоза (повышение уровня тиреотропного гормона и снижение концентрации Т4 свободного) необходимо использование в лечении левотироксина натрия в средней дозе 1,6 – 1,8 мкг/кг массы тела пациента. Показателем правильности назначенного лечения будет являться уверенное удержание в пределах референсных значений тиреотропного гормона в крови больного.
Когда у больного диагностирован субклинический гипотиреоз (увеличена концентрация ТТГ в совокупности с неизмененной концентрацией Т4 свободного), необходимо:
Если у женщин перед планированием беременности, выявлены антитела к ткани щитовидной железы и/или ультразвуковые признаки аутоиммунного тиреоидита, нужно определить гормональную функцию щитовидной железы (концентрацию тиреотропного гормона и концентрацию Т4 свободного) и обязательно определять уровень гормонов в каждом триместре беременности. [8]
Если поставлен диагноз аутоиммунный тиреоидит, но не выявляются изменения в работе щитовидной железы, применение препаратов левотироксина натрия не показано. [9] Оно возможно иногда в исключительных ситуациях внушительного увеличения объема щитовидной железы, спровоцированного аутоиммунным тиреоидитом, при этом решение принимается по каждому пациенту индивидуально. [10]
Физиологическое количество калия йодита (приблизительно 200 мкг/сутки) не могут спровоцировать формирование гипотиреоза и не осуществляют негативного воздействия на функцию щитовидной железы при ранее развившемся гипотиреозе, вызванном аутоиммунным тиреоидитом.
Питание при аутоиммунном тиреоидите
Продуктов, которые влияют на течение аутоиммунного тиреоидита, не существует. Глютен или лактоза не имеют отношения к гипотиреозу на фоне АИТ. Поэтому рекомендации по питанию для людей с аутоиммунным тиреоидитом такие же, как и для всех остальных: разнообразное сбалансированное питание с достаточным употреблением воды.
Существуют ли народные способы лечения
Аутоиммунный тиреоидит лечат только медицинскими препаратами, которые назначает эндокринолог. Отсутствие адекватной терапии может грозить опасными осложнениями: нарушением репродуктивной функции, выраженным снижением памяти (вплоть до слабоумия), анемией и комой, которая возникает при резкой недостаточности гормонов щитовидной железы.
Прогноз. Профилактика
Хронический аутоиммунный тиреоидит прогрессирует обычно крайне медленно, с развитием гипотиреоидного состояния спустя несколько лет. В отдельных ситуациях состояние и трудоспособность сохраняются в течение 15-18 лет, даже с учетом непродолжительных обострений. В фазе обострения тиреоидита регистрируются симптомы невыраженного либо гипотиреоза, либо тиреотоксикоза.
Сегодня методов профилактики хронического аутоиммунного тиреоидита не найдено.
_575.gif)