Тромбоциты понижены при коронавирусе что это значит
COVID-19 ассоциируется с усилением свертываемости крови. У пациентов с COVID-19 часто повышен уровень Д-димера, высокая концентрация которого является предиктором смерти. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня Д-димера в 3-4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
Механизм гиперкоагуляции у пациентов с COVID-19, предположительно, связан с выраженной эндотелиальной дисфункцией и индукцией агрегации тромбоцитов (эндотелий несет на себе рецепторы АПФ2 и является мишенью для вируса SARS-COV-2). Также опубликованы отдельные серии работ, в которых у пациентов с COVID-19 и массивным тромбозом выявлено повышение титров антител к фосфолипидам (https://www.nejm.org/doi/full/10.1056/NEJMc2007575), однако подобные транзиторные изменения могут носить неспецифический характер, поскольку часто выявляются при выраженной воспалительной реакции.
Сейчас назначение антикоагулянтов в профилактической дозе у госпитализированных пациентов с тяжелым течением COVID-19 с целью профилактики венозной тромбоэмболии стало практически повсеместной практикой; показано, что такая терапия снижает смертность у пациентов с COVID-19. Не определены четкие показания к назначению антикоагулянтов, до конца не решен вопрос, какие препараты при этом лучше использовать. Теоретически представляется, что нефракционированный гепарин, обладающий собственным противовоспалительным действием, может иметь определенные преимущества. Более того, есть мнение, что он может снижать связывание вирусных частиц с клетками-мишенями. С другой стороны, использование НФГ требует более частого визита медсестры к пациенту (несколько раз в сутки), что подвергает персонал большему риску. Поэтому во многих клиниках в США для профилактики ВТЭО применяют прямые пероральные антикоагулянты.
У тяжелых пациентов с COVID-19 частота тромботических осложнений остается высокой даже на фоне применения антикоагулянтов в профилактической дозе, поэтому некоторыми экспертами обсуждается возможность назначения антикоагулянтов в полной, лечебной дозе.
Учитывая отсутствие адекватной доказательной базы, тактика в отношении антикоагулянтной терапии у каждого тяжелого пациента с COVID-19 должна быть обсуждена индивидуально с учетом риска тромбозов и кровотечений.
Эксперты рекомендуют контролировать такие показатели, характеризующие свертывание крови, как протромбиновое время, уровень Д-димера, фибриногена, число тромбоцитов.
У пациентов с COVID-19 тяжелого течения достаточно часто развивается тромбоцитопения, однако геморрагические осложнения редки. Лабораторные признаки гипокоагуляции без кровотечения не требуют какой-либо коррекции.
Определить тяжесть состояния больного коронавирусом поможет простой показатель крови. Исследователи изучили данные более чем 1,5 тыс. госпитализированных и выяснили, что уровень тромбоцитов существенно падал у тех пациентов, лечение которых закончилось летальным исходом. Ученые предложили использовать данный показатель как маркер потенциальной угрозы смерти и ухудшения течения болезни. Российские специалисты считают, что это перспективная методика мониторинга здоровья при COVID-19. Более того, сдать такой анализ можно в любой клинической лаборатории уже сейчас, поэтому врачам не потребуется новых технических решений и больших финансовых затрат.
Научное предсказание
Исследователи из Университета Вероны и университетской клиники Падуи совместно с коллегами из США проанализировали ряд научных статей, в которых сообщалось об уровне тромбоцитов (компонентов крови, которые принимают активное участие в строительстве сосудов. — «Известия») у пациентов с COVID-19.
Были изучены истории болезни 1779 заболевших, 399 (22,4%) из них находились в тяжелом состоянии. Сравнив показатели клинических анализов, ученые сделали вывод, что низкое количество тромбоцитов связано с повышенным риском тяжелого течения заболевания и смертности у пациентов с коронавирусом (препринт статьи доступен в научных библиотеках).
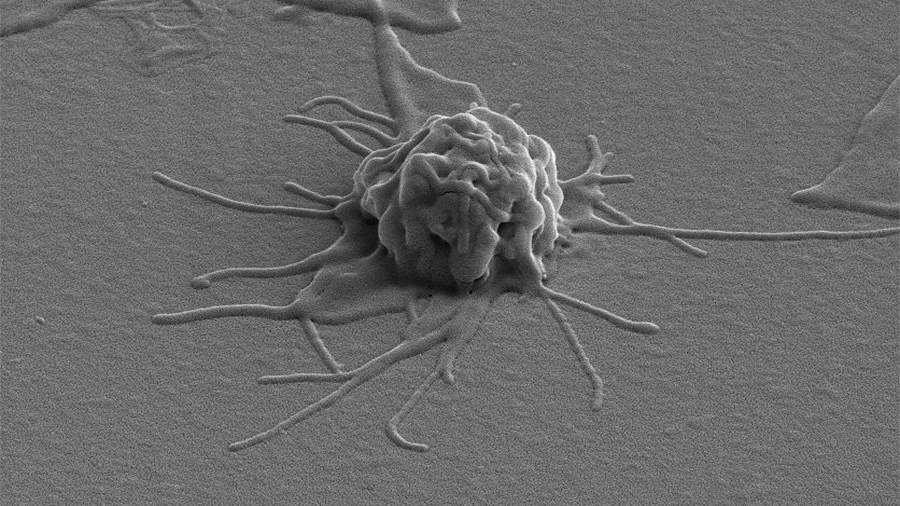
Активированный тромбоцит на стекле с иммобилизованным фибриногеном
— Предлагается использовать этот показатель как маркер ухудшения состояния больного, — сообщил «Известиям» научный сотрудник лаборатории анализа показателей здоровья населения и цифровизации здравоохранения МФТИ Давид Наимзада. — Речь идет о возможности мониторинга состояния заразившихся и принятии врачебных решений.
По словам ученого, уровень тромбоцитов отражает некоторые стороны состояния системы гемостаза, функция которой заключается в сохранении жидкого состояния крови, остановке кровотечений при повреждениях стенок сосудов и растворении тромбов. Нарушение работы этой системы говорит о системных сбоях организма, что в какой-то степени может свидетельствовать о резком ухудшении его работы в целом.
Эффективный показатель
Выявленный критерий действительно может использоваться для диагностики тяжелых форм коронавируса, которые требуют особого внимания врачей, рассказал «Известиям» заведующий кардиохирургическим отделением Клинического центра Сеченовского университета Роман Комаров.
— При тяжелой форме заболевания коронавирусной инфекцией возникает синдром полиорганной недостаточности: нарушаются функции печени, почек, легких, — отметил кардиохирург. — Это провоцирует угнетение кроветворного ростка, следствием чего является снижение количества и качества тромбоцитов.
Этот показатель уже используется в клинической практике для мониторинга здоровья пациентов при различных патологических состояниях, сообщил «Известиям» профессор Санкт-Петербургского политехнического университета Петра Великого, доктор биологических наук, руководитель исследований в области молекулярной вирусологии и онкологии Андрей Козлов.
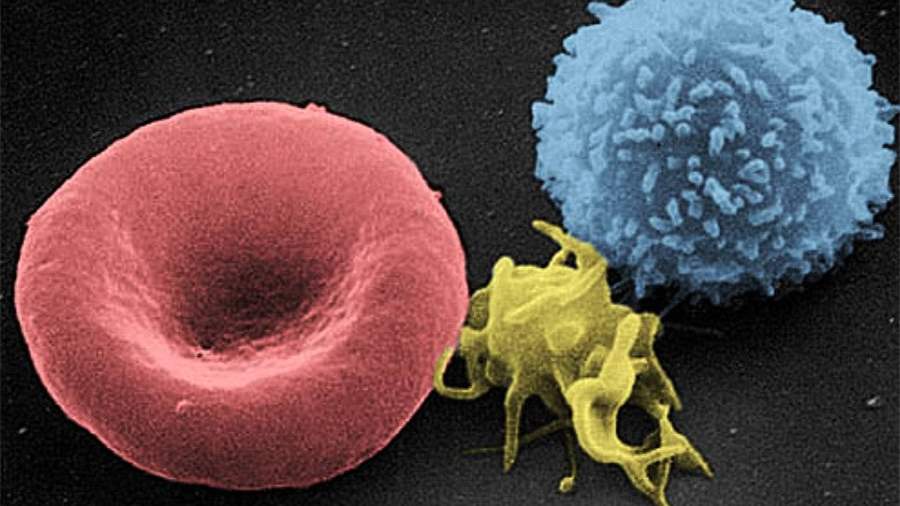
Сканирующая электронная микрофотография (SEM) клеток крови человека: эритроцит, активированный тромбоцит, лейкоцит (слева направо)
— Многие заболевания, в том числе онкологические, сопровождаются понижением уровня тромбоцитов (тромбоцитопения — патология, которая характеризуется проблемами с остановкой кровотечений. — «Известия»). Это важные сведения для врачей-клиницистов. Конечно, снижение тромбоцитов — это сигнал об ухудшении состояния пациента, — подчеркнул эксперт.
Ученый рассказал, что в целом показатели крови могут многое сообщить о тяжести заболеваний. К примеру, при СПИДе нарушается соотношение клеток CD4 (вид лимфоцитов, так называемые Т-хелперы, которые помогают другим клеткам уничтожать инфицирующие организмы) и CD8 (Т-киллеры, распознающие и уничтожающие ненормальные или инфицированные клетки). Их пропорция считается важным клиническим показателем, который используется для характеристики состояния больного и качества процесса его лечения. Что касается коронавируса и уровня тромбоцитов, то исследования их связи необходимо продолжать, отметил Андрей Козлов.
Доступный анализ
Как пояснил в разговоре с «Известиями» Давид Наимзада, метод определения уровня тромбоцитов в крови хорош тем, что доступен в каждой клинической лаборатории. Поэтому его внедрение не потребует особых затрат и технических средств.
Однако для COVID-19 такой относительно простой способ мониторинга состояния больного предлагается применить впервые. На сегодняшний момент в научной литературе представлено мало информации о патогенезе нового штамма.
Пока информации недостаточно, чтобы делать однозначные выводы об эффективности предложенного анализа, считает сотрудник Института биологии ТюмГУ (вуз — участник проекта повышения конкурентоспособности «5-100») Николай Карпов.
Сотрудники морга входят в крематорий кладбища Ла Альмудена с гробом человека, умершего от коронавирусной болезни, Мадрид, Испания, 23 марта 2020 года
Тромбоциты при COVID-19
Тромбоциты при COVID-19
В статье, опубликованной в июне 2020 года, описывается аномальная активация тромбоцитов при этом заболевании, и ее связь с неблагоприятным течением COVID-19 у некоторых пациентов. Данное исследование показывает, что активация тромбоцитов при COVID-19 запускает активацию тромбоцитов, что приводит к более высокому уровню системного воспаления и интенсивной агрегации тромбоцитов, которые являются ключом к пониманию процессов тяжелого клинического течения COVID-19.
Нарушения коагуляции при COVID-19
Результаты анализа крови при COVID-19 часто характеризуются лейкопенией и лимфопенией. Снижение количества тромбоцитов является маркером более высокой смертности у госпитализированных пациентов.
Т ромбоциты при тяжелой форме COVID-19
Некоторые ученые считают, что COVID-19 может сопровождаться снижением количества тромбоцитов за счет нескольких механизмов. Например, может снижаться продукция тромбоцитов, в то время как достаточно большое их количество разрушается или расходуется во внутрисосудистых сгустках.
В текущем исследовании основное внимание уделяется активации тромбоцитов при COVID-19, поскольку они являются основным компонентом образования сгустков, а также высвобождения иммунных и воспалительных медиаторов.
Многие вирусы взаимодействуют с тромбоцитами и их клетками-предшественниками (мегакариоцитами), что приводит к усиленной экспрессии генов интерферона I типа, опосредованному тромбоцитами транспорту и активации протеаз. Известно, что SARS-CoV-2 проникает в эндотелиальные клетки, и возникающее в результате эндотелиальное повреждение может вызвать миграцию тромбоцитов в места инфекции. Последующая активация и дегрануляция тромбоцитов может ухудшить течение болезни.
Мегакариоциты в легких имеют иную экспрессию иммунных молекул, чем в костном мозге, что может быть следствием их инфицирования, и, в результате, привести к производству тромбоцитов, содержащих вирус, в легких. Это, в свою очередь, может изменить характер транскрипции, чтобы усилить продукцию воспалительных цитокинов.
Исследование: гиперактивация тромбоцитов при COVID-19
У всех пациентов были отмечены тромбоцитопения (значительно ниже у тяжелых пациентов), но лактатдегидрогеназа была выше, чем обычно у тяжелых пациентов, что является признаком воспаления. Было обнаружено, что в тяжелых случаях тромбоциты содержат вирусную РНК и белок E. Множественные цитокины были повышены в крови этих пациентов.
Также было обнаружено, что тромбоциты вырабатывают воспалительные молекулы у пациентов с COVID-19 сильнее при стимуляции достаточно низким уровнем тромбина (известным триггером воспаления) по сравнению со здоровыми людьми, которые реагировали аналогичным образом в ответ на более высокие дозы. Таким образом, тромбоциты, по-видимому, ориентированы на производство и высвобождение определенных цитокинов у пациентов с COVID-19.
При COVID-19 также наблюдается дегрануляция тромбоцитов, вызывающая воспалительную реакцию. Об этом свидетельствует наличие цитокинов и медиаторов, таких как CD40L, PF4 и серотонин. Они, в свою очередь, могут повредить стенки кровеносных сосудов и привлечь новые тромбоциты к месту повреждения. Тромбоциты также выделяют внеклеточные везикулы, которые принимают участие как в воспалительных процессах, так и в процессах коагуляции.
При COVID-19 происходит гиперактивация тромбоцитов, о чем свидетельствует повышенное фосфорилирование протеинкиназы C δ на тромбоцитах. Этот фермент жизненно важен для высвобождения гранул из тромбоцитов, активации и агрегации тромбоцитов, и его содержание значительно выше у тяжелых пациентов, чем в более легких случаях.
Функционально также обнаружено, что тромбоциты склонны демонстрировать усиленный ответ на более низкие уровни тромбина, чтобы производить более значительное количество прикрепленных тромбоцитов, а также производить больше воспалительных цитокинов.
Мнение специалиста: Гиперактивация тромбоцитов может объяснить более низкое количество тромбоцитов и, что важно, может способствовать объяснению тромбо-воспалительного состояния, связанного с инфекцией COVID-19. Терапевтические подходы к лечению COVID-19 могут потребовать комбинации лекарств, нацеленных на активность тромбоцитов или молекул тромбоцитов, в дополнение к лекарствам, направленным против других источников воспаления».
Тромбоциты понижены при коронавирусе что это значит
Общий и биохимический анализы крови пациентов с СОVID-19 относятся к неспецифическим методам диагностики, но при этом играют большую роль в оценке тяжести заболевания, позволяют прогнозировать его развитие и исход, корректировать схемы лечения. Данная тема подробно обсуждалась в ходе одной из онлайн-сессий в рамках республиканского научно-практического вебинара «Актуальные вопросы биобезопасности и лабораторной диагностики COVID-19».

Людмила Анисько отметила, что изменения лабораторных показателей крови зависят от стадии инфекции. Этих стадий три:
Лимфоцитопения
Людмила Анисько:
Снижение уровня лимфоцитов, главных клеток иммунной системы, — один из основных признаков при COVID-19. Лимфоцитопения встречается у 80 % пациентов.
В ряде ретроспективных исследований показана прямая связь между выраженностью лимфоцитопении и вероятностью развития острого респираторного дистресс-синдрома.
Факторами, способствующими снижению уровня лимфоцитов при COVID-19, являются: лизис (непосредственное влияние вируса SARS-CoV-2 на лимфоциты); апоптоз (этому способствует повышенный уровень интерлейкина); снижение лимфопоэза в костном мозге (при гиперактивации иммунной системы и продукции противовоспалительных цитокинов).
Соотношение нейтрофилы/лимфоциты
Основная составляющая популяции лейкоцитов, участвующая в уничтожении патогенных микроорганизмов, — нейтрофилы, которые продуцируют сосудистый эндотелиальный фактор роста, противовоспалительные цитокины (ИЛ-1, ФНО, у-IFN).
Людмила Анисько:
В ряде исследований было показано, что повышенный показатель соотношения нейтрофилы/лимфоциты может рассматриваться как прогрессирование COVID-19. Соотношение более 3,13 расценивается как неблагоприятный признак с высоким риском летального исхода.
Тромбоцитопения
Снижение уровня тромбоцитов связано, во-первых, с прямой инфекцией гематопоэтических клеток костного мозга SARS-CoV-2, что приводит к угнетению кроветворения. Во-вторых, с увеличением их потребления, поскольку повреждение легочной ткани сопровождается активацией, агрегацией и удержанием тромбоцитов в местах повреждения, образованием тромбов.
Людмила Анисько:
В большинстве исследований за пороговое значение количества тромбоцитов принималось 150×109/л, — сообщила Людмила Анисько. — Так, по результатам крупного китайского исследования количество тромбоцитов менее 150×109/л наблюдалось в 31,6 % случаев, при этом у тяжелых пациентов — в 57,7 % случаев. Тромбоцитопения статистически значимо ассоциирована с увеличением риска тяжелого течения COVID-19 более чем в 5 раз. Динамика снижения уровня тромбоцитов ассоциирована с летальным исходом.
Повышение активности клеточных ферментов крови
Причинами повышения активности клеточных ферментов являются нарушение проницаемости мембраны клеток (при воспалительных процессах); нарушение целостности клеток (при некрозе); повышенная пролиферация клеток с ускорением клеточного цикла и др.
Аспартатаминотрансфераза (АСТ)
Обратимо катализирует трансаминирование, в частности, межмолекулярный перенос аминогруппы с 1-аспарагиновой кислоты на альфа-кетоглутаровую кислоту. Содержится во всех органах и тканях, больше всего в сердечной мышце.
Аланинаминотрансфераза (АЛТ)
Обратимо катализирует трансаминирование, в частности, межмолекулярный перенос аминогруппы с аланина на альфа-кетоглутаровую кислоту. Содержится во всех органах и тканях, больше всего в клетках печени.
Людмила Анисько:
Ретроспективное когортное исследование в США (n=130) выявило повышение уровня трансаминаз в 56 % случаев у пациентов с COVID-19. Повышенные уровни АСТ и АЛТ были связаны с тяжелым течением и худшим прогнозом, риск летального исхода у таких пациентов повышался в 2,9 раза.
Креатинфосфокиназа (КФК)
Катализирует обратимую реакцию креатинина с участием АТФ, в результате чего образуются креатинфосфат и АДФ. Повышается при травмах, операциях, инфаркте миокарда, миопатиях, мышечных дистрофиях, отравлениях, сопровождающихся комой, инфекционных болезнях.
Людмила Анисько:
Большинство исследователей отмечают повышенные уровни КФК почти у всех госпитализированных пациентов с COVID-19. Одна из причин повышения КФК — развитие воспалительной реакции в мышечной ткани. Метаанализ клинических проявлений (1995 пациентов) показал проявление миалгий в 35,8 % случаев.
Также сообщается о развитии миокардита у пациентов с COVID-19. При аутопсии умерших пациентов описаны некроз миоцитов и инфильтраты мононуклеарных клеток в миокарде. Кроме того, высказываются предположения о том, что вирус может дестабилизировать имеющиеся атеросклеротические бляшки и обусловить развитие острых коронарных синдромов.
Лактатдегидрогеназа (ЛДГ)
Катализирует обратимое восстановление пирувата до лактата. Повышается при остром повреждении сердца, эритроцитов, почек, скелетных мышц, печени, легких, кожи (в норме в перечисленных органах и тканях уровень ЛДГ более чем в 500 раз выше, чем в сыворотке крови).
Изменение уровней электролитов — Na, K, Ca
Людмила Анисько:
У большинства пациентов, находящихся на стационарном лечении, отмечается снижение уровня натрия, калия, кальция в крови. Так, в пяти исследованиях с общей выборкой 1 415 пациентов (17,8 % с тяжелой формой COVID-19) выявлено значительное снижение натрия (ДИ 1,33–0,5 ммоль/л), калия (ДИ 0,18–0,07 ммоль/л), кальция (ДИ 0,25–0,20 ммоль/л).
У 20 % пациентов с тяжелой инфекцией COVID-19 отмечается гипокалиемия. Ее вероятные причины: увеличение экскреции калия почками, потери калия с диареей и рвотными массами, повышенное потоотделение при лихорадке, ведущее к потере электролитов, в т. ч. калия.
Белки острой фазы
Самый распространенный белок острой фазы, определение которого используется в клиниках, это С-реактивный белок. Его основные функции — ограничение поврежденных тканей, нейтрализация воспалительного агента, запуск механизмов репарации для восстановления повреждений. При остром воспалении концентрация С-реактивного белка в течение 12 часов повышается в десятки и сотни раз.
Людмила Анисько:
У 60 % пациентов с COVID-19 С-реактивный белок повышен с первых дней заболевания! Для того чтобы как можно раньше диагностировать присоединение вторичной бактериальной инфекции в условиях стационара, необходимо использовать определение прокальцитонина (ПКТ). Повышенный уровень ПКТ — предиктор неблагоприятного исхода заболевания, он говорит о том, что к коронавирусной инфекции присоединилась бактериальная флора и пациенту требуется назначение антибактериальных препаратов.
Дополнительно уровень С-реактивного белка может использоваться как косвенный маркер активности интерлейкина-6.
Интерлейкин-6 (ИЛ-6)
ИЛ-6 является маркером цитокинового шторма, его избыточное образование ведет к повреждению тканей, усилению проницаемости сосудов, снижению сократимости миокарда и др. Определение ИЛ-6 применяется при оценке прогноза тяжести синдрома высвобождения цитокинов, а также при мониторинге эффективности терапии блокаторами рецепторов ИЛ-6.
Людмила Анисько:
Повышенный уровень ИЛ-6 наблюдается более чем в 50 % случаев при COVID-19. Исследования показали, что по мере прогрессирования тяжести заболевания уровни противовоспалительных цитокинов в сыворотке также увеличиваются и имеют корреляцию с летальностью.
Согласно метаанализу, средний сывороточный уровень ИЛ-6 у пациентов с тяжелым течением в 2,9 раза выше по сравнению с нетяжелым течением заболевания. Пороговые значения сывороточного ИЛ-6 для выявления пациентов с риском тяжелого течения инфекции — 55 нг/мл, риском летального исхода — 80 нг/мл.
Ферритин
Цитозольный белок (способен связывать до 4 500 атомов железа), состоящий из легкой L и тяжелой H субъединиц, соотношение которых варьируется и может изменяться при воспалительных и инфекционных заболеваниях. Уровень ферритина в плазме обычно отражает общие запасы железа в организме, при этом 1 нг ферритина на 1 мл указывает примерно на 10 мг общих запасов железа.
Людмила Анисько:
Ферритин является ключевым медиатором иммунной дисрегуляции при тяжелом прогрессирующем течении COVID-19. Метаанализ 6 320 пациентов показал повышение уровня ферритина у тяжелых пациентов. Ретроспективное многоцентровое исследование выявило повышенные уровни ферритина — в среднем 1297,6 нг/мл — у умерших пациентов против 614,0 нг/мл у выживших.
D-димеры
Продукты распада фибринового сгустка, образуются в результате расщепления плазмином стабильного фибрина. По их уровню можно оценить процессы тромбообразования и фибринолиза. Референтное значение до 500 нг/мл. Повышенный уровень D-димера наблюдается при тромбозах, тромбоэмболиях, массивных поражениях тканей, обширных гематомах, обширных хирургических вмешательствах, сепсисе, ИБС, сердечной недостаточности, онкологических и тяжелых инфекционных заболеваниях, осложнениях в послеродовом периоде, тяжелых заболеваниях печени.
Людмила Анисько:
У пациентов с COVID-19 часто повышен уровень D-димера, высокая концентрация которого является предиктором летального исхода. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня D-димера в 3–4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
Особенности терапии иммунной тромбоцитопении в условиях COVID-19
Семочкин С.В.1,2,3,*, Митина Т.А.4, Толстых Т.Н.3
1ФГАОУ ВО «Российский национальный исследовательский
медицинский университет им. Н.И. Пирогова»
2МНИОИ им. П.А. Герцена —
филиал ФГБУ «НМИЦ радиологии»
3ГБУЗ «Городская клиническая больница № 52»
Департамента здравоохранения г. Москвы
4ГБУЗ МО МОНИКИ им. М. Ф. Владимирского
Введение
Пандемия COVID-19, вызванная новым коронавирусом SARS-CoV-2, оказала существенное влияние на тактику лечения целого ряда неинфекционных заболеваний, что, с одной стороны, связано с тяжестью течения самой инфекции у больных с соматической патологией, а с другой стороны, — с вынужденным перераспределением медицинских ресурсов [1]. У больных иммунной тромбоцитопенией (ИТП) существует риск возникновения новых случаев заболевания и рецидивов у ранее диагностированных непосредственно при инфицировании SARS-CoV-2. Кроме того, очевидны сложности лечения сочетанной патологии ИТП и COVID-19 из-за одновременного риска и кровотечений, и тромботических осложнений [2]. Отдельного обсуждения требует изменение тактики ведения ИТП у больных, инфицированных COVID-19.
Цель настоящей работы — обсуждение терапии ИТП в период пандемии COVID-19 в соответствии с собственным опытом и рекомендациями, предложенными отечественными и международными профессиональными медицинскими сообществами.
Тромбоцитопения как гематологическое проявление COVID-19
В основе патогенеза COVID-19 лежит инфицирование вирусом клеток эпителия верхних отделов респираторного и пищеварительного трактов посредством взаимодействия с поверхностными рецепторами (ACE2 и CD147) и сериновой протеазой TMPRSS2.
Последующее распространение SARS-CoV-2 в нижние отделы респираторной системы приводит к поражению альвеолоцитов I и II типов, эндотелиоцитов и тканевых макрофагов легких и гематогенной диссеминации вируса. В результате развиваются системная воспалительная реакция и тяжелые формы пневмонии у 10–15 % больных [3]. Основными осложнениями заболевания являются острый респираторный дистресс-синдром (ОРДС), вторичные бактериальные пневмонии, сепсис, синдром диссеминированного внутрисосудистого свертывания (ДВС) и полиорганная дисфункция [4].
Тромбоцитопения является одним из гематологических проявлений COVID-19. В метаанализе [5] 9 исследований, выполненных в начале 2020 г. (8 — Китай, 1 — Сингапур), из общей когорты 1779 госпитализированных больных авторы выбрали 399 (22,4 %) случаев с тяжелым течением инфекции. Медиана количества тромбоцитов в этой группе составила 31 × 10 9 /л (95% доверительный интервал (ДИ): 29–35 × 10 9 /л).
Тромбоцитопения ассоциировалась с 5-кратным относительным риском (ОР) тяжелого течения COVID-19 (ОР = 5,1; 95% ДИ: 1,8–14,6). По данным другого исследования, умеренная тромбоцитопения имела место у 31,6 % больных в случае легкого и у 57,7 % — тяжелого течения COVID-19 [6]. Медиана времени от начала заболевания до минимального количества тромбоцитов составила 28,3 дня, а длительность периода тромбоцитопении — 4,3 дня [7].
Тяжесть тромбоцитопении коррелирует с прогнозом.
В одном из первых сообщений из провинции Ухань в Китае была установлена ассоциация между увеличением смертности от COVID-19 и уменьшением количества тромбоцитов [8]. В этом сообщении из 1 476 госпитализированных больных выздоровели 1238 (83,9 %) человек, среди них тромбоцитопения была у 10,7 %, в то время как среди 238 (16,1 %) умерших больных тромбоцитопения выявлена у 72,7 % (p 9 /л) и 79 × 10 9 /л (95% ДИ: 43–129 × 10 9 /л) (p 9 /л по сравнению с 1 % подобных случаев тромбоцитопении у выживших (р 9 /л нетипично и встречается лишь у 5 % госпитализированных больных и 8 % больных в отделениях реанимации и интенсивной терапии (ОРИТ) [4].
В большинстве ситуаций происходит компенсаторное повышение продукции тромбопоэтина и соответствующая активация мегакариоцитов, что позволяет поддерживать тромбоцитопоэз [13]. В аутопсийном материале больных, умерших от COVID-19, обнаружено многократное увеличение количества функционирующих мегакариоцитов и «голых» ядер, завершивших свой функциональный цикл мегакариоцитов в альвеолах легких и костном мозге (рис. 2А, Б) [14].
Лишь в терминальных стадиях COVID-19 формирование легочного фиброза приводит к разрушению мегакариоцитов и нарушению высвобождения тромбоцитов в системную циркуляцию [15]. Уменьшение количества тромбоцитов 9 /л или резкое уменьшение их количества более чем на 50 % за 1–2 дня может указывать на иммунноопосредованную этиологию тромбоцитопении [16].
ИТП является диагнозом исключения, для которого нет абсолютного подтверждающего теста. Наиболее частые причины тромбоцитопении при COVID-19 и подходы к дифференциальной диагностике ИТП суммированы в таблице 1.

Гепарин-индуцированная тромбоцитопения (ГИТ) 2-го типа — иммуноопосредованная реакция, возникающая в течение первых 5–14 суток от первого применения гепарина или в течение 24 часов после повторного воздействия [17]. Патология характеризуется выработкой специфичных антител и проявляется уменьшением количества тромбоцитов 9 /л и парадоксальными тромбозами. Лечебная тактика заключается в прекращении терапии гепарином и назначении ингибиторов тромбина (дабигатрана этексилат, ксимелагатран) или прямых ингибиторов фактора Хa (фондапаринукс, ривароксабан, апиксабан).
Тромботическую тромбоцитопеническую пурпуру (ТТП) следует заподозрить при наличии признаков микроангиопатической гемолитической анемии, тромбоцитопении, лихорадки и поражения жизненно-важных органов, в первую очередь, почек и ЦНС [18]. Диагностическим признаком ТТП служит уменьшение активности металлопротеиназы ADAMTS13 в крови менее 10 %. У больных COVID-19 без ТТП концентрация ADAMTS13 составляет около 20–40 %, что характерно и для других воспалительных состояний [19]. Общие принципы дифференциальной диагностики ИТП, ТТП и ДВС-синдрома представлены в таблице 2.

Медикаментозная тромбоцитопения развивается в среднем через 5–14 дней после начала приема нового препарата или даже через несколько часов, если в прошлом больной уже получал препарат [20].
Медикаментозная тромбоцитопения, как правило, глубокая ( 9 /л) и сопровождается выраженной кровоточивостью. У большинства больных возникают кровотечения из слизистых оболочек (носовые, маточные, желудочно-кишечные), реже — внутричерепные и легочные кровотечения. Из наиболее часто применяемых в терапии COVID-19 препаратов данное нежелательное явление характерно для гидроксихлорохина, моноклональных антител (сарилумаб, канакинумаб), ванкомицина и β-лактамных антибиотиков (пенициллины, цефалоспорины) [3].
Таким образом, можно выделить следующие отличительные признаки изменения количества тромбоцитов у больных с инфекцией, вызванной SARS-CoV-2:
Лечение ИТП в условиях пандемии COVID-19
Подобно другим вирусным агентам SARS-CoV-2 может индуцировать новые случаи ИТП или рецидив ранее диагностированного заболевания [21]. Для определения показаний к началу и выбору терапии ИТП следует придерживаться клинических рекомендаций [22–24], но с учетом особенностей, продиктованных пандемией COVID-19 [16]. Это касается показаний к госпитализации, методов социального дистанцирования, риска тромботических осложнений и иммуносупрессии, связанных с лечением ИТП. Решение о лечении ИТП следует принимать дифференцированно в зависимости от того, является ли больной инфицированным SARS-CoV-2 или свободным от заражения.
Терапии ИТП у SARS-CoV-2-негативных больных
Стандартной терапией первой линии лечения впервые диагностированной или рецидивов ранее диагностированной ИТП является преднизолон, назначаемый в дозе 1 мг/кг массы тела в течение 2 недель [23, 24]. Если ответ на преднизолон получен (тромбоциты > 50 × 10 9 /л), его дозу постепенно уменьшают, чтобы совсем отменить к 6, максимум к 8 неделям, даже если количество тромбоцитов снова начало уменьшаться.
При отсутствии ответа преднизолон полностью отменяют к 3-й неделе. Не рекомендуется превышать суточную дозу преднизолона у взрослых больных более 80 мг/сут вне зависимости от массы тела [23].
Назначение длительных курсов терапии глюкокортикостероидными гормонами (ГКС) следует избегать, хотя у отдельных больных может сохраняться ответ в результате приема небольших доз (5 мг/сут) ГКС. Альтернативным режимом применения ГКС при ИТП является назначение дексаметазона в дозе 40 мг/сут в течение 4 дней. Проводят от 1 до 3 циклов
подобной терапии. Согласно метаанализу 5 рандомизированных исследований, в которые суммарно было включено 459 больных, дексаметазон не увеличивал количество длительных ремиссий, однако частота полных «тромбоцитарных ответов» и профиль токсичности свидетельствовали в пользу применения дексаметазона в высоких дозах [25]. В настоящее время мало известно о том, повышают ли ГКС риск заражения COVID-19, или ухудшается ли течение инфекции после заражения. Экспертами ВОЗ рекомендуется избегать назначения ГКС при наличии альтернативных вариантов лечения [26].
У больных с отрицательным результатом на инфекцию COVID-19 использование агонистов рецепторов тромбопоэтина (рТПО) в качестве терапии первой линии может быть предпочтительным вариантом [16, 27]. Поскольку назначение агонистов рТПО (ромиплостим, элтромбопаг) в первой линии терапии ИТП не прописано в Российских клинических рекомендациях, следует рассматривать региональное финансирование в рамках временных мер в условиях пандемии COVID-19. Для появления эффекта агонистов рТПО требуется 1–3 недели, и, если необходим быстрый эффект, может понадобиться введение внутривенного иммуноглобулина (ВВИГ) или концентрата тромбоцитов.
ВВИГ назначают при кровотечении, высоком риске геморрагических осложнений и планируемых оперативных вмешательствах, неудачах терапии ГКС или при противопоказаниях к их назначению (сахарный диабет, психические расстройства или острые инфекции) [28].
Применение ритуксимаба приводит к угнетению образования антител и в первой линии не оправдано.
В когортном исследовании, включавшем 694 больных системными воспалительными заболеваниями соединительной ткани, перенесших COVID-19, с помощью многофакторного анализа было показано, что лечение ритуксимабом ассоциировалось с независимым риском (OР = 4,21, 95% ДИ: 1,61–10,98) тяжелого течения инфекции [29]. Не рекомендуется выполнять спленэктомию раньше, чем через 12–24 мес. от момента диагностики ИТП, поскольку возможны ремиссии или стабилизация количества тромбоцитов на безопасном
уровне, не требующем лечения.
Терапии ИТП у SARS-CoV-2-позитивных больных
Тактика терапии ИТП первой линии у больных, инфицированных COVID-19, окончательно не определена и может отличаться от стандартных подходов, выработанных до пандемии [16, 27].
Агонисты рецепторов тромбопоэтина (рТПО) Проблема применения агонистов рТПО заключается в повышенном тромбогенном потенциале данного класса препаратов [30], что может усугубить гиперкоагуляционное состояние при COVID-19.
Гипервоспалительное состояние и «цитокиновый шторм», вызванные вирусной инфекцией SARS-CoV-2, приводят к активации эндотелия и тромбоцитов [31].
Тромбоэмболические осложнения являются характерным осложнением COVID-19. Показано, что венозные и артериальные тромбозы имели место у 31 % больных с пневмонией, обусловленной COVID-19, наблюдавшихся в ОРИТ [32]. С другой стороны, ИТП является заболеванием, при котором существует определенный риск тромботических осложнений. По данным национальных регистров больных ИТП Швеции (n = 2490) и Франции (n = 7205), кумулятивная частота артериальных тромбозов в этой популяции составляет 14,7 и 15,0 случая, венозных — 6,5 и 6,9 случая на 1000 человеко-лет соответственно [33].
Применение агонистов рТПО, вероятно, сопряжено с риском тромбоэмболических осложнений, что, однако, статистически не подтверждено в плацебо-контролируемых исследованиях. Метаанализ 13 клинических исследований применения ромиплостима у 653 больных при 5-летнем периоде наблюдения показал, что частота всех тромботических осложнений составляла 5,9 % в группе ромиплостима и 3,6 % — в группе плацебо (p > 0,05) [34]. В другом метаанализе 8 клинических исследований по применению элтромбопага и ромиплостима, в который суммарно было включено 1180 больных, абсолютный риск тромбозов на терапии агонистами рТПО составил 1,8 (95% ДИ: 0,1–3,3), что также статистически не достоверно [30].
В эксперименте терапия агонистами рТПО не приводила к активации эндотелия и экспрессии молекул адгезии, привлекающих в очаг повреждения тромбоциты и нейтрофилы [35]. По всей видимости, значение имеют дополнительные факторы, повышающие риск тромбозов. Риск тромботических осложнений выше у больных, перенесших спленэктомию [36] и при наличии антифосфолипидных антител [37], а также увеличивается с возрастом [30].
На сегодняшний день нет данных об использовании агонистов рТПО у больных с COVID-19. При применении элтромбопага в 15 % случаев регистрируется гепатотоксичность [38].
Учитывая тромбогенный потенциал и риск печеночной токсичности, назначение агонистов рТПО требует осторожности. Стандартное лечение ГКС представляется более предпочтительным вариантом первой линии терапии. В метаанализе наблюдательных исследований по применению ГКС у больных гриппом был показан повышенный риск
смертности и вторичной инфекции, однако в большинстве включенных исследований сообщалось о больных, получавших высокие дозы ГКС, а качество полученных доказательств оценивалось как очень низкое или низкое [39]. В другой работе влияния на смертность вообще выявлено не было [40]. В исследовании, в которое были включены больные, получавших ГКС для лечения инфекции, вызванной коронавирусом ближневосточного респираторного синдрома (Middle East Respiratory Syndrome — MERS), также не обнаружено влияния на смертность, хотя и было выявлено торможение клиренса MERS-CoV из нижних дыхательных путей [41]. В современных рекомендациях по лечению новой коронавирусной инфекции везде звучит назначение ГКС при тяжелом течении.
Применение низкомолекулярных гепаринов (НМГ) является рекомендуемой опцией, уменьшающей смертность при COVID-19 [30]. НМГ и нефракционированный гепарин (НФГ) обладают противовоспалительными и антитромбоцитарными свойствами, которые могут быть полезными для лечения больных COVID-19. Применение гепаринов должно быть сбалансированным в отношении риска кровотечений больных с тяжелым течением COVID-19, даже если у них нет тромбоцитопении [42]. Если количество тромбоцитов меньше 30 × 109/л, следует использовать прерывистую механическую компрессию ног вместо
назначения гепаринов [43].
Клиническое наблюдение 1
Женщина, 57 лет, в октябре 2020 г. была госпитализирована в стационар ГКБ № 52 с подтвержденным диагнозом новой коронавирусной инфекции, вызванной SARS-CoV-2, среднетяжелого течения. Анамнез инфекции на момент обращения составил 5 дней.
Амбулаторно принимала геделикс, витамин D3, ингавирин и галавит. Больная в течение нескольких лет наблюдалась по поводу умеренной тромбоцитопении, но лечения по этому поводу не требовалось. При поступлении в стационар предъявляла жалобы на повышение температуры тела максимально до 38,5 °С, слабость, диарею, боли в мышцах и грудной клетке при дыхании. Имелся геморрагический синдром в виде петехий и экхимозов на коже грудной клетки, верхних и нижних конечностей. В легких — аускультативно везикулярное дыхание, хрипов нет, частота дыхания — 20 в минуту, по данным пульсоксиметрии, насыщение гемоглобина кислородом — 98 %. Печень, селезенка, лимфатические узлы были не увеличены.
В гемограмме: гемоглобин — 128 г/л, лейкоциты — 4,6 × 10 9 /л, лимфопения — 0,9 × 10 9 /л, тромбоцитопения — 21 × 10 9 /л.
В биохимическом анализе крови: общий белок — 71 г/л, альбумин — 43,4 г/л, мочевина — 6,7 ммоль/л, креатинин — 75,9 мкмоль/л, общий билирубин — 6,9 ммоль/л, мочевая кислота — 273 мкмоль/л, глюкоза — 3,2 ммоль/л, сывороточное железо — 4,7 мкмоль/л, ферритин — 205 мкг/л, общая железосвязывающая способность сыворотки — 63,0 мкмоль/л, трансферрин — 252 мг/дл, коэффициент насыщения трансферрина железом — 8 %, аспартатаминотрансфераза (АСТ) — 19,5 ед./л, аланинаминотрансфераза (АЛТ) — 16 ед./л, щелочная фосфатаза — 72 ед./л, гамма-глютамилтранспептидаза — 44 ед./л, ЛДГ — 155 ед./л, С-реактивный белок (СРБ) — 12,2 (0–5) мг/л.
Коагулограмма: фибриноген — 3,1 (2,0–4,0) г/л, активированное частичное тромбопластиновое время (АЧТВ) — 30 сек, протромбиновое время (ПВ) — 12 сек. Тест на РНК SARS-CoV-2 в мазке со слизистой носоглотки — позитивный. При компьютерной томографии (КТ) органов грудной клетки выявлена картина, характерная для вирусной пневмонии COVID-19 (КТ 1–2) (рис. 3).
Антитела к нуклеокапсиду SARSCoV-2: IgM — 0,48 ( 9 /л.
Генетического материала цитомегаловируса, вирусов Эпштейна — Барр, герпес-вирусов 1-го и 2-го типов в костном мозге с помощью полимеразной цепной реакции (ПЦР) не обнаружено. Вирусные гепатиты В и С, ВИЧ были исключены. Была диагностирована хроническая ИТП, ухудшение течения во время COVID-19.
Проводилась терапия дексаметазоном в дозе 6 мг/сут с 1-го по 7-й дни и антибактериальная терапия (амоксициллин/сульбактам, левофлоксацин).
С целью контроля «цитокинового шторма» использовался левилимаб — моноклональное антитело к рецептору ИЛ-6. Получен полный «тромбоцитарный ответ» (тромбоциты — 170 × 10 9 /л).
При контрольной КТ отмечена выраженная положительная динамика изменений в легких.
Антитела к нуклеокапсиду SARS-CoV-2: IgM — 3,00 ( 9 /л (палочкоядерные — 1 %, сегментоядерные — 83 %, лимфоциты — 9 %, моноциты — 7 %), тромбоцитопения — 3 × 10 9 /л.
Из биохимических параметров отмечалось повышение АЛТ — 50 ед./л и ЛДГ — 543 ед./л. В коагулограмме: фибриноген — 2,7 г/л, АЧТВ — 25,5 сек, ПВ — 12,3 сек, D-димер — 2653 нг/мл.
Тест на РНК SARS-CoV-2 в мазке со слизистой носоглотки — отрицательный.
В миелограмме: бластные клетки — 0,4 %, костный мозг —нормальной клеточности, токсическая зернистость в единичных нейтрофилах, эритропоэз — без особенностей, количество мегакариоцитов — уменьшено до 5 × 106/л, видимой «отшнуровки» тромбоцитов от цитоплазмы мегакариоцитов не было. Активность ADAMTS13 в плазме крови составила 114 %. Исключены вирусные гепатиты В и С, ВИЧ.
Ситуация была расценена как ИТП, ассоциированная с перенесенной COVID-19. Был проведен курс терапии дексаметазоном в дозе 40 мг/сут в течение 4 дней.
Ответ не получен. Безопасное количество тромбоцитов поддерживалось за счет трансфузий концентратов тромбоцитов. В качестве «второй линии» была начата терапия элтромбопагом в дозе 50 мг/сут. Через неделю применение агонистов рТПО получен «тромбоцитарный ответ» (тромбоциты — 286 × 10 9 /л).
В данном клиническом наблюдении дифференциаль-
ный диагноз проводился между ИТП, ассоциированной с инфекцией SARS-CoV-2, и лекарственно-индуцированной тромбоцитопенией, связанной с применением антибиотика пенициллинового ряда. Тромбоцитопения является самым частым гематологическим побочным эффектом комбинации амоксициллина и клавулановой кислоты [45]. Для пенициллинов и цефалоспоринов характерен гаптеновый механизм индукции тромбоцитопении. В конкретном случае возникновение тромбоцитопении укладывается в 14-дневный период после завершения терапии препаратом. Характерным является отсутствие существенного ответа на ГКС [46], уменьшение количества мегакариоцитов в пунктате костного мозга, выраженные тромбоцитопения ( 9 /л) и кровоточивость [47].
Доступных тестсистем для определения таргетных аутоантител в случае лекарственной тромбоцитопении не существует, как и специфических методов терапии. Диагноз лекарственно-индуцированной тромбоцитопении выглядел более убедительным, в связи с чем прием элтромбопага был остановлен на 10-й день. «Тромбоцитарный ответ» сохраняется при сроке наблюдения 2 мес.
Клиническое наблюдение 3
Мужчина, 35 лет, без предшествующих хронических заболеваний, в мае 2020 г. был госпитализирован в одну из больниц г. Москвы после эпизода судорожного синдрома. При поступлении предъявлял жалобы на спонтанное возникновение синяков на коже, слабость, пошатывание при ходьбе и онемение пальцев левой руки. Температура тела — 36,6 °С.
Отмечался геморрагический синдром в виде многочисленных петехий и экхимозов на коже по всему телу, частота дыхательных движений — 20 в минуту. АД — 120/80 мм рт. ст. Печень, селезенка, лимфатические узлы не пальпировались. Обращала на себя внимание дисметрия слева по данным координационных проб и пошатывание в пробе Ромберга.
В гемограмме: гемоглобин — 146 г/л, лейкоциты — 10,6 × 10 9 /л, тромбоциты — 5 × 10 9 /л.
Коагулограмма и биохимический анализ крови были без отклонений от нормы.
По данным КТ диагностировано нетравматическое субдуральное и субарахноидальное кровоизлияние.
Вирусные гепатиты В и С, ВИЧ — исключены.
У больного была диагностирована впервые выявленная ИТП, осложненная внутричерепным кровоизлиянием.
В качестве первой линии проведено два цикла терапии дексаметазоном (40 мг/сут × 4 суток). Количество тромбоцитов кратковременно повышалось максимально до 40–43 × 10 9 /л. Вслед за ГКС было выполнено два введения ромиплостима в дозе 3 мкг/кг (250 мкг) с интервалом в 1 неделю с достижением полного «тромбоцитарного ответа». Неврологические нарушения
и геморрагический синдром были купированы. В течение последующих 1,5 мес. количество тромбоцитов оставалось в переделах нормальных значений (152–288 × 10 9 /л) без какой-либо терапии.
Ухудшение состояния произошло в августе 2020 г., когда возникли жалобы на повышение температуры тела до 37,8 °С, сухой кашель, общую слабость, потерю обоняния и вкуса.
Инфекция COVID-19 подтверждена тестом на РНК SARS-CoV-2 мазка слизистой носоглотки.
Возобновился геморрагический синдром.
В связи с рецидивом тромбоцитопении амбулаторно выполнено еще два введения ромиплостима. Через сутки больной был госпитализирован в гематологическое отделение ГКБ № 52. При поступлении в клинической картине преобладали носовые кровотечения, кожный геморрагический синдром и глубокая тромбоцитопения.
В гемограмме: гемоглобин — 133 г/л, лейкопения — 3,6 × 10 9 /л, лимфопения — 0,8 × 10 9 /л и тромбоцитопения — 5 × 10 9 /л.
В биохимическом анализе крови: общий белок — 71,4 г/л, альбумин — 45,1 г/л, мочевина — 4,6 ммоль/л, креатинин — 93,6 мкмоль/л, общий билирубин — 11,6 ммоль/л, глюкоза — 6,7 ммоль/л, ферритин — 244 мкг/л, АСТ — 23 ед./л, АЛТ — 56 ед./л, щелочная фосфатаза — 70 ед./л, ГГТП — 50 ед./л, ЛДГ — 245 ед./л, натрий — 143 ммоль/л, калий — 3,6 ммоль/л, хлориды — 105 ммоль/л, СРБ — 0,2 мг/л, интерлейкин-6 — 2 пг/мл, прокальцитонин — 0,49 нг/мл.
Коагулограмма: фибриноген — 3,24 г/л, АЧТВ — 28 сек, ПВ — 11,7.
По данным КТ в легких выявлены единичные очаги уплотнения по типу «матового стекла», соответствующие вирусной пневмонии COVID-19 (КТ 1).
Органы брюшной полости и малого таза были без патологических изменений, за исключением незначительной спленомегалии. КТ-признаков внутричерепного кровоизлияния
не было. В миелограмме: бластные клетки — 0,8 %, костный мозг — пониженной клеточности, мегакариоциты — 20 × 10 9 /л.
Иммунофенотипирование мононуклеаров костного мозга — без патологических находок. Цитомегаловирус, вирус Эпштейна — Барр, герпес-вирусы 1-го и 2-го типов в материале костного мозга при ПЦР-исследовании не обнаружены.
Антитромбоцитарные антитела в сыворотке крови 1000 % от контроля, растворимый гликокалицин — 180 %.
Гормоны щитовидной железы — в норме.
Ситуация была расценена как рецидив ИТП, «запущенный» COVID-19. Длительность анамнеза ИТП составила 3–4 мес., что соответствовало персистирующей форме заболевания. По поводу COVID-19 больной получал иммуносупрессивную (тофацитиниб 20 мг/сут × 4 суток), детоксикационную и антикоагулянтную терапию. В связи с рецидивом тромбоцитопении проведено два цикла терапии преднизолоном в высоких дозах (160 и 180 мг/сут) и одно введение ВВИГ в дозе 400 мг/кг (суммарно — 30 г). Клинические проявления COVID-19 полностью исчезли в течение 2 недель, после чего на контрольной КТ не было признаков поражения легких. Антитела к нуклеокапсиду SARSCoV-2: IgM — 1,37 ( 150 × 10 9 /л).
При назначении агонистов рТПО следует учитывать, что «тромбоцитарный ответ» не может быть получен быстро, требуется до 2–3 недель для достижения таргетного количества тромбоцитов. Указанный временной интервал должен быть «прикрыт» средствами неотложной терапии, такими как ГКС и ВВИГ. В данном клиническом наблюдении также нельзя полностью исключить вклад иммуносупрессивного эффекта терапии тофацитинибом.
Описание одного такого случая в литературе имеется [48], однако в представленном нами наблюдении применение тофацитиниба было кратковременным и ориентированным лишь на лечение «цитокинового шторма», вызванного COVID-19.
Ромиплостим способен индуцировать «тромбоцитарный ответ» у 79–88 % больных ИТП, однако для поддержания длительного ответа у большинства пациентов требуется постоянное лечение [49]. Формально ромиплостим зарегистрирован в России и других странах для лечения взрослых больных хронической ИТП после спленэктомии, резистентных к другим видам лечения (ГКС, ВВИГ), или в качестве терапии «второй линии»
у больных с сохраненной селезенкой при противопоказаниях к ее удалению. Постепенно накапливаются данные, подтверждающие, что у отдельных больных, даже с рецидивирующей или рефрактерной формами ИТП, может сохраняться ответ после прекращения терапии агонистами рТПО [50]. Повторное применение агонистов рТПО в случае рецидива тромбоцитопении столь же эффективно, как и первое, что послужило обоснованием концепции «назначения по требованию» в ситуации нетяжелой ИТП [51].
В реальной практике применение агонистов рТПО не ограничивается хронической ИТП.
Эффективность применения ромиплостима при персистирующей ИТП была продемонстрирована в исследовании Amgen 20080435 (фаза 2) [52]. В общей сложности в протокол было включено 75 взрослых больных ИТП, которым не выполнялась спленэктомия, медиана длительности анамнеза заболевания составила 11 мес. (межквартильный интервал — 8–12 мес.). Согласно условиям протокола, спустя 24 нед терапии у больных, у которых сохранялся ответ (тромбоциты 50 × 10 9 /л), проводили постепенную отмену препарата, снижая дозу каждые 2 недели. Оказалось, что в случае персистирующей ИТП возможно достичь стабильного ответа у 31 % больных, не требуя в обозримом периоде наблюдения какого-либо лечения (рис. 6).

Поэтому ранний перевод на агонисты рТПО больных с ИТП и неэффективностью стандартной терапии «первой линии» (ГКС, ВВИГ), тем более уже переболевших COVID-19, выглядит оправданным и рациональным. В случае персистирующей ИТП попытка постепенной отмены ромиплостима возможна после относительно продолжительного периода лечения, поскольку ремиссии у большинства больных наблюдались после 24 недель терапии.
ВВИГ остается опцией для клинических ситуаций, когда требуется незамедлительное повышение количества тромбоцитов для остановки кровотечения или в качестве средства «второй линии» при неэффективности ГКС. Применение адекватных доз ВВИГ 1 г/кг 1–2 дня или 400 мг/кг в течение 5 дней сопряжено с существенными финансовыми затратами, что ограничивает широкое использование данной опции.
Роль ВВИГ в лечении больных тяжелой инфекцией COVID-19 неизвестна. В небольшом ретроспективном исследовании из китайской провинции Ухань было показано, что применение ВВИГ в качестве дополнительного метода лечения пневмонии COVID-19 в течение 48 часов после поступления в ОРИТ может уменьшить потребность в искусственной вентиляции легких и способствовать более раннему выздоровлению больных [53]. Однако можно предположить, что, поскольку в стандартном ВВИГ нет адекватных титров нейтрализующих антител к SARS-CoV-2, его применение вряд ли окажет биологическое воздействие на COVID-19.
Ритуксимаб
Применение ритуксимаба вызывает длительную деплецию В-клеток и может само по себе приводить к серьезным инфекционным осложнениям. Влияние ритуксимаба на риск заражения COVID-19 неясно.
Ритуксимаб может подавить нормальную продукцию антител и таким образом ослабить защиту против SARS-CoV-2 [54]. До тех пор, пока нет дополнительной информации, следует избегать применения ритуксимаба у впервые выявленных больных ИТП и больных с рецидивами ИТП на всем протяжении пандемии COVID-19 в тех ситуациях, когда это возможно.
Иммунодепрессанты
Обобщенные данные по иммунокомпрометированным больным, включая лиц со злокачественными опухолями, ВИЧ и первичными иммунодефицитами, реципиентов аллогенных гемопоэтических стволовых клеток и солидных органов, получающих иммуносупрессивную терапию, показывают, что нет особенностей клинических проявлений COVID-19 по сравнению с больными в общей популяции [55]. В то же время у больных онкологическими заболеваниями и у реципиентов органов выше риск тяжелого течения COVID-19 и летальность. Поэтому во время пандемии COVID-19 правильным представляется избегать применения иммунодепрессантов у больных ИТП.
Трансфузии концентратов тромбоцитов
Трансфузия донорских тромбоцитов не рекомендуется для использования у больных ИТП, у которых нет признаков кровотечения. Лишь в одном ретроспективном исследовании, включавшем 40 больных ИТП, совместное применение трансфузий концентратов тромбоцитов и ВВИГ привело к прекращению кровотечения и быстрому увеличению количества тромбоцитов и сопровождалось минимальными побочными эффектами [56]. У больных ИТП, инфицированных SARS-CoV-2, трансфузии концентратов тромбоцитов могут привести к усугублению протромботического состояния, характерного для COVID-19, а у больных ИТП донорские тромбоциты будут потребляться слишком быстро, чтобы оказать какую-либо пользу. Переливание донорских тромбоцитов следует проводить только в том случае, если считается, что кровотечение опасно для жизни или локализуются в критическом месте.
Лечение хронической ИТП вне рецидива
Лечение больных со стабильным течением хронической ИТП не следует модифицировать под влиянием пандемии. Больные должны продолжать получать свои привычные препараты, даже если это ГКС или иммунодепрессанты. Нет данных о том, что больные, перенесшие спленэктомию, имеют повышенный риск инфицирования SARS-CoV-2. В отношении этих
больных следует продолжить тактику своевременного профилактического назначения антибиотиков и вакцинации против пневмококка, гемофильной инфекции типа B и менингококка. Ревакцинация через 5 лет требуется только против пневмококка. Больные ИТП, не нуждающиеся в лечении в течение последних 12 мес. или постоянно получающие агонисты рТПО, также не относятся к группе повышенного риска заражения COVID-19 и должны соблюдать стандартные меры профилактики инфекции, как все другие люди.
Вакцинация больных ИТП против COVID-19
Данных по вакцинации больных ИТП против COVID-19 нет. Вакцинация может обсуждаться только у больных со стабильным течением ИТП и безопасным количеством тромбоцитов, которые не нуждаются в терапии или получают эффективную терапию, например агонистами рТПО. В настоящее время в России доступны для масштабного вакцинирования
населения два препарата.
Вакцина «Спутник V» (Гам-Ковид-Вак) состоит из двух компонентов. В состав компонента I входит рекомбинантный аденовирусный вектор на основе аденовируса человека 26-го серотипа, несущий ген белка S вируса SARS-CoV-2, в состав компонента II — вектор на основе аденовируса человека 5-го серотипа, несущий ген бе лка S вируса SARS-CoV-2 [57].
Теоретически аденовирусы, в том числе аденовирус человека 5-го серотипа, сами по себе способны индуцировать тромбоцитопению, что было показано как в эксперименте,
так в клинических исследованиях. Механизм тромбоцитопении заключается в деструкции тромбоцитов макрофагами печени и селезенки, активированными аденовирусом [58].
С практической точки зрения риск этого осложнения невелик. Согласно данным исследования 1–2-й фазы, тромбоцитопения возникла у 1 (5 %) человека после введения компонента I вакцины «Гам-Ковид-Вак» и у 1 (5 %) из 20 здоровых добровольцев — после введения компонента II [57].
Возможно, что это был один и тот же испытуемый, но из публикации это не ясно. Важно, что все лабо(1–2-й степени токсичности). В исследовании 3-й фазы вакцины «Гам-Ковид-Вак» в общей сложности было привито 14 964 взрослых добровольца. Ни одного случая тромбоцитопении на столь репрезентативной выборке доложено не было [59].
Вакцина «ЭпиВакКорона» представляет собой химически синтезированные пептидные антигены S-белка вируса SARS-Cov-2, конъюгированные с белком-носителем [60]. Никаких указаний на нежелательные явления, за исключением реакций в месте инъекции и кратковременного повышения температуры тела, нет.
На основании ограниченных данных, полученных на здоровых добровольцах, сложно выработать рекомендации по вакцинированию больных ИТП.
Решение о вакцинации больных ИТП следует принимать индивидуально с учетом всех возможных рисков.
Не вызывает сомнения, что польза вакцинации в период пандемии COVID-19 превышает риски рецидива тромбоцитопении, вероятность которого, по всей видимости, крайне мала.
Таким образом, основываясь на международных рекомендациях [16, 27] и собственном опыте, можно сделать следующие выводы:
При меньшем количестве тромбоцитов следует ограничиться прерывистой механической компрессией ног до тех пор, пока нельзя будет использовать гепарины.
Источник: Журнал «Гематология и трансфузиология» №1, 2021