Мазь Тридерм: показания, способы применения
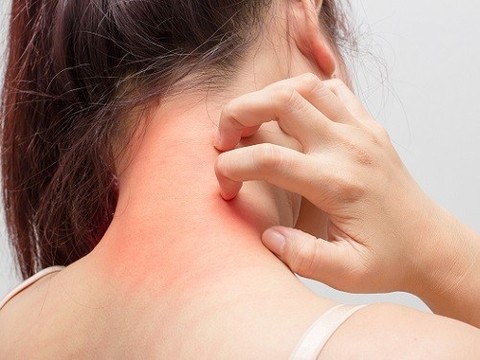
Заразиться грибковыми заболеваниями кожи можно во время путешествий, при посещении бассейна или общественной бани. Некоторые неприятные кожные болезни являются наследственными. Для решения сложных дерматологических проблем используют препарат Тридерм, состав и эффекты которого рассмотрим далее.
Основные действующие вещества, описание
Тридерм – это препарат для местного применения с комплексным действием. Выпускается в форме мази и крема. В 1 г мази входит:
противогрибковое вещество клотримазол – 10 мг;
антибиотик гентамицин – 1 мг;
гормональный противовоспалительный компонент бетаметазон – 0,5 мг.
Дополнительно для придания массе формы присутствуют жидкий и мягкий парафин. Субстанция имеет однородную структуру, полупрозрачный белый или с желтым оттенком цвет, резкий запах отсутствует. Фасуется в тубы объемом 15 или 30 г, каждая продается в коробочке с инструкцией.
Какое действие оказывает мазь Тридерм
Инструкция к мази Тридерм указывает, что препарат относится к группе противовоспалительных, противогрибковых и антибактериальных средств.
Терапевтический эффект медикамента обусловлен свойствами входящих в него компонентов:
клотримазол – обладает противогрибковой активностью, способствует разрушению клеток патогенных дерматофитов, дрожжевых и плесневых грибов;
гентамицин – антибиотик широкого спектра действия, губителен для грамположительных и грамотрицательных бактерий (стафилококков, клебсиеллы, кишечной палочки, протеев);
бетаметазон – глюкокортикостероид, оказывающий противоаллергический и противовоспалительный эффекты, снимает зуд и отечность в месте повреждения.
В каких случаях поможет Тридерм
Препарат имеет широкую область применения. Наносить мазь можно при дерматозах с уже имеющимися признаками инфицирования или для профилактики бактериальных осложнений при дерматологических заболеваниях.
Производитель указывает следующий перечень показаний:
дерматит, простой или аллергического происхождения;
синдром атопического дерматита, нейродермит;
проявления простого хронического лишая;
заболевания грибкового генеза, например, кандидоз, разноцветный лишай, расположенный в области паха и крупных кожных складок.
Противопоказания для использования мази, возможные побочные эффекты
Мазь Тридерм не используют при индивидуальной непереносимости или гиперчувствительности к любому из веществ состава.
Также медикамент не используют:
поражениях кожи туберкулезом;
реакциях кожи на введение вакцины;
в лечении малышей до двух лет.
Осторожно мазь можно применять во время беременности, в педиатрии, при использовании бинтовых повязок, долгими курсами и на обширных участках кожного покрова.
Нежелательные реакции возникают редко. В основном это местные неприятные ощущения – жжение, зуд, сильное покраснение, намокание кожи в месте нанесения.
Также производитель указывает на возможность побочных эффектов, которые фиксировались при использовании глюкокортикостероидов:
набухание или атрофия кожи.
Из-за действия клотримазола могут возникнуть: покалывание, волдыри, отечность в месте нанесения, шелушение и зуд, покраснение, высыпания по типу крапивницы.
Как применять мазь
Согласно инструкции по применению Тридерм наносят на проблемный участок кожного покрова и близлежащую кожу дважды в день – с утра и на ночь. Чтобы лечение было эффективным, процедуры должны быть регулярными.
Курс лечения зависит от переносимости препарата, обширности и места нахождения пораженных тканей. Уточнить диагноз следует, если через 21-28 дней состояние не улучшается.
Дополнительные рекомендации
Мазь не используется при инфекционных заболеваниях органов зрения. При длительном применении местного антибиотика к нему может возникнуть устойчивость со стороны патогенных микроорганизмов.
Не наносите средство на открытые раневые поверхности, сильно поврежденную кожу. Использование повязок и нанесение средства на большие участки кожи способствуют более высокой абсорбции гентамицина и глюкокортикостероида, в результате чего повышается риск развития нежелательных реакций.
Если использование было длительным, то отменять ее нужно поэтапно.
Можно ли использовать Тридерм у детей
Мазь с осторожностью разрешена к применению с двух лет. Однако для этого должны быть строгие показания и разрешение врача. Запрещается наносить средство на большие фрагменты кожного покрова, под плотные повязки, длительными курсами. Присутствие в составе бетаметазона способно вызвать общие негативные эффекты – замедление роста и увеличение внутричерепного давления.
Использование у беременных и в период лактации
Период вынашивания ребенка не является абсолютными противопоказанием для применения Тридерм. В данном случае оценить возможные риски для плода должен врач. В любом случае использовать средство длительно и на крупных участках кожи не следует.
Проникновение компонентов лекарства в грудное молоко не изучалось. Во время грудного вскармливания мазь не назначают, а при крайней необходимости терапии его временно прекращают.
Условия хранения и продажи
Средство хранят при комнатной температуре до 25 °C, срок годности составляет 2 года с даты выпуска. Купить мазь Тридерм можно без рецепта через интернет или в обычной аптеке.
Стоимость мази Тридерм
Препарат выпускается в Бельгии, цена в аптеках в Москве на мазь Тридерм находится в диапазоне 660-800 руб. Зависит от ценовой политики сети и объема тубы.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Свой аллергик сегодня есть почти в каждой семье: по данным Всемирной аллергологической организация (WAO) рост распространенности аллергических заболеваний настолько серьезен, что это следует признать глобальной проблемой общественного здравоохранения. Одни только атопические дерматиты среди детей экономически развитых стран встречаются в 10-28%. В России официальный показатель заболеваемости атопическим дерматитом в два-три раза меньше.
Однако, специалисты считают, что реальная заболеваемость в нашей стране значительно выше. Из-за нехватки специалистов, низкой доступности диагностики и собственной беспечности огромное число россиян в течение многих лет занимаются самолечением. Между тем, кожная аллергия имеет самый разные проявления – от мучительной, но сравнительно безопасной крапивницы до жизнеугрожающих состояний. Например, при наиболее опасной форме токсидермии – Синдроме Лайелла, который возникает в основном, как реакция на медикаменты – развивается обширный токсический некроз кожи, который в 40% приводит к смерти больного
Наиболее распространены имеющие аллергическую природу дерматит, нейродермит и экзема. Воспалительная иммунная кожная реакция на обычное внешнее окружение носит затяжной характер, сопровождается покраснением, высыпаниями и зудом, которые доставляют не только физический, но и психологический дискомфорт. Изначально высыпания сконцентрированы в местах непосредственного контактас аллергеном. Но так как заболевание затрагивает весь организм в целом, вторичные очаги повреждения могут локализоваться в любом другом месте.
Раздражители и аллергены
Факторов, способных спровоцировать аллергический дерматит, великое множество, и распространены они повсеместно. Это могут быть продукты питания, бытовая пыль и пыльца растений, косметические средства и средства бытовой химии, хлорированная вода, различные лекарственные препараты. И при этом, аллергические реакции дозонезависимые. Например, даже малое количество арахисовой пасты может вызвать анафилактический шок. И, кстати, в американских фильмах очень часто можно услышать, как говорят про арахис в таком контексте. В нашей стране это, слава богу, не актуально, мы не едим арахисовое масло в таком количестве. Российские специалисты больше всего не любят мед и продукты пчеловодства.
Общий механизм аллергического воспаления такой: аллерген, попадая в организм чувствительного (или, говоря медицинским языком, «сенсибилизированного») человека связывается с иммуноглобулином Е (иммуноглобулины – это особый вид антител). И это соединение воздействует на определенные клетки, которые выбрасывают в окружающие ткани высокоактивные вещества, вызывающие это малоприятное состояние. Способствовать развитию нервно-аллергического дерматита могут стрессы, заболевания эндокринной системы и органов желудочно-кишечного тракта.
Диагностика
Для специфической диагностики, позволяющей определить, на что именно развивается аллергия, существует два основных метода обследования. Первый самый распространенный метод – это кожное тестирование, предполагающее непосредственный контакт с аллергеном. На кожу пациента наносится капля концентрата аллергена и либо делается прокол кожи специальной иглой, либо микроскопический надрез. Помимо аллергенов используются капли специальных веществ для контроля реакции. Затем специалист оценивает размер покраснения и отечности в месте нанесения капли аллергена.
Однако проведение кожных проб нежелательно при наличии клинических симптомов аллергии. В этой ситуации предпочтительней второй метод – более сложный современный тест на определение в крови специфических антител к тем или иным антигенам или молекулярная диагностика. В период обострения можно увидеть лабораторные изменения: например, рост уровня общего иммуноглобулина Е (IgE), повышение значений специфического к конкретному аллергену иммуноглобулина Е (то есть, антител IgE к конкретному аллергену), увеличение количества определенного подвида лейкоцитов (эозинофилов) в общем анализе крови. У части пациентов наблюдается активность такого маркера, как эозинофильный катионный белок – это может говорить о том, что организм борется с аллергией.
Лечение
Лучший способ лечения – убрать аллерген. Но не всегда это возможно, раздражителем может стать практически все, что нас окружает. Поэтому справиться с аллергическим дерматитом можно лишь используя комплексное лечение, включающее в себя диету, общую (прием антигистаминных и противовоспалительных препаратов системного действия) и местную терапию. Причем, терапию лекарственную. Дерматит, как проявление аллергической реакции – это не просто раздражение кожи, и с помощью косметических препаратов, даже специальных, эту проблему не решить.
В зависимости от того, какое воздействие местные средства оказывают на кожу, их делят на несколько категорий:
Именно гормональные препараты могут составлять основу лекарственной терапии, связанной с подавлением особой воспалительной реакции, развивающейся при аллергии. Комбинированные средства сочетают в себе качества гормональных, противомикробных и антигистаминных или иных препаратов.
В случае осложнений, связанных с инфицированием пораженных участков кожи (это может произойти при попадании грязи на пораженный участок, при расчесах), могут потребоваться местные антибиотики. К сожалению, дерматит практически всегда осложняется присоединением вторичной инфекции (бактериальной или грибковой), когда просто гормонов может оказаться недостаточнои нужна комплексная помощь (Целестодерм, Тридерм).
По мнению экспертов, на сегодняшний день Тридерм является золотым стандартом лечения среди трехкомпонентных препаратов.
В его состав входят гормон бетаметазон, антибиотик гентамицин, действующий на многие бактерии, в том числе на стафилококки и стрептококки, и противогрибковый препарат клотримазол. Благодаря тройному механизму действия – противовоспалительному, противогрибковому и антибактериальному, Тридерм применяется при лечении воспаления на фоне дерматоза или дерматита, осложненного вторичной инфекцией (например, при экземе, отрубевидном или разноцветном лишае, кандидозе, дерматомикозах).
В начале заболевания при остром воспалении, которое может сопровождаться отеком, мокнутием, появлением пузырьков, покраснением и выраженным зудом, больше подходит крем Тридерм. Он также больше подходит для жирной или детской кожи. Если заболевание принимает хронический характер, требующий более глубокое проникновению препарата, используют мазь. Разумеется, Тридерм – это тоже не панацея, препарат имеет четкие показания для применения. Кроме того, столь сильнодействующие препараты нельзя использовать хаотично при появлении любого прыщика или «непонятной» сыпи. Не годятся они и «для профилактики». Назначать их и определять длительность лечения должен специалист.
Питание при аллергическом дерматите
Лечения любого аллергического заболевания невозможно без соблюдения диеты. Пищевые ограничения вводят для исключения аллергенных веществ и для снижения пищевой нагрузки на органы пищеварения. Большое значение имеет и способ приготовления пищи – на время болезни следует отказаться от копченых, жаренных и маринованных продуктов. Для определения аллергена, вызывающего реакцию на коже, можно вести записи в пищевом дневнике. Для этого тщательно отмечают все съеденное за день и следят за реакцией организма на эти продукты.
Лечение народными средствами
Отличительная черта российского менталитета – святая вера в народную медицину. Чему совсем не рады специалисты, старающиеся исключить из списка лекарств все фитопрепараты. Среди них даже бытует такая шутка: «никаких трав, только химия и суперсинтетика». Тем не менее, есть некоторые исключения. Так, в комплексе с приемом медицинских препаратов допускается использовать сок огурца или яблока для увлажнения кожи и уменьшения зуда. Хорошим антисептиком являются отвары коры дуба и череды. С высыпаниями на коже хорошо борется сок алоэ, а различные растительные масла (льняное, кукурузное, оливковое) способствуют заживлению кожи.
Профилактика
Существует немало способов если не защититься от аллергии, то хотя бы уменьшить ее проявления. Например, такие нестандартные, как постоянное присутствие в доме собаки. Существуют исследования, объясняющие, почему дети, с рождения контактирующие с домашними собаками, значительно реже страдают различными видами аллергических заболеваний.
Что касается классической немедикаментозной профилактики, то здесь тоже очень важен образ жизни больного. И первое правило – устранение или максимально уменьшение контакта с «своим» аллергеном. Одежда, постельное белье, средства гигиены должны быть максимально натуральным, гипоаллергенным и не иметь резкого запаха. Из квартиры следует убрать все потенциальные пылесборники (ковры, большие плюшевые игрушки, тканевые шторы), регулярно делать влажную уборку и открывать форточку. Рекомендуется также обращать внимание на материал украшений, соприкасающихся с кожей, и использовать устойчивые к окислению металлы (титан, платина, золото, серебро), избегая дешевых сплавов, особенно содержащих никель.
Инновационное комбинированное наружное средство в терапии осложненных дерматозов: опыт использования

Представлено обобщение клинического опыта терапии 56 больных хроническими дерматозами (атопический дерматит, экзема, пузырные дерматозы), в том числе с явлениями вторичной пиодермии, в терапии которых в качестве наружного средства лечения был использован
Generalization of clinical experience of the treatment of 56 patients with chronic dermatoses (atopic dermatitis, eczema, bullous dermatoses) including with secondary pyoderma was used. In the treatment of this patients, we used a new combined drug, containing topical glucocorticosteroid in combination with an antibiotic, antifungal agent and a component that promotes skin repair. Dynamic clinical observations of patients showed that the use of the new drug, both in monotherapy mode, and in the complex treatment of patients, conducted in outpatient and hospital modes, contributed to regression of pyogenic complications and the achievement of clinical remission of the main skin process, the restoration of the quality of life in the vast number of patients, without the formation of side effects and complications from therapy.
В клинической практике специалисты-дерматовенерологи наиболее часто сталкиваются со стероидчувствительными дерматозами (СЧД). К данной большой группе дерматозов относятся заболевания кожи, объединенные рядом общих характеристик: воспалительный генез, первичная неинфекционная природа, частое наличие аутоиммунного компонента, а также высокая терапевтическая эффективность топических глюкокортикостероидов (ГКС) [1, 2]. В то же время в процессе хронического, рецидивирующего течения дерматозов (атопический дерматит (АтД), экзема, пузырные дерматозы и др.) у пациентов со среднетяжелым и тяжелым течением заболевания часто формируются вторичные инфекционные осложнения, вторичные пиодермиты (ВП), требующие дополнительных терапевтических опций.
Развитию вторичного инфицирования при хронических дерматозах способствуют следующие эндогенные и экзогенные факторы: наличие входных ворот для инфекции вследствие зуда и эскориаций, наличие полостных элементов, нарушение трофики кожи, повышение pH поверхности кожи, медикаментозная иммуносупрессия при назначении системной терапии (ГКС, иммунодепрессанты, цитостатики), снижение активности противомикробных факторов защиты кожи, а также возможное несоблюдение правил асептики и антисептики при обработке очагов на коже и слизистых.
Подходы к терапии таких состояний предусматривают использование комбинированных наружных средств, содержащих топические ГКС, антимикробные и противогрибковые компоненты [4, 5].
Появление на российском фармацевтическом рынке инновационного препарата крема Тетрадерм, содержащего топический ГКС, антибиотик, антимикотик и компонент, активирующий репаративные процессы в коже, определило цель нашей работы — обобщение клинического опыта использования крема Тетрадерм в терапии дерматозов.
Материалы и методы исследования
Под наблюдением в ГБУ СО УрНИИДВиИ в амбулаторном и госпитальном режимах находилось 56 больных с дерматозами в острой фазе кожного процесса, из числа которых: 27 пациентов с АтД, в том числе с явлениями ВП 13 пациентов; 18 — больных с экземой (микробная экзема, истинная экзема, осложненная ВП), 8 больных с акантолитической (вульгарной) пузырчаткой, осложненной ВП, а также больные с фотофитодерматитом, субкорнеальным пустулезом и буллезной склеродермией (по одному пациенту). Из числа наблюдаемых больных мужчин 26, женщин — 30. Все пациенты были в возрасте от 18 до 74 лет (табл. 1).
Для мониторирования клинических данных была использована оригинальная Индивидуальная карта наблюдения пациента (ИКНП), где фиксировались анамнестические, клинико-лабораторные данные, указанные индексы тяжести заболевания, а также показатели влияния дерматологического заболевания на качество жизни (ДИКЖ). Все показатели ИКНП в динамике лечения фиксировались лечащим врачом, в карте отмечались возникшие нежелательные явления.
Все пациенты получали стандартную системную терапию в соответствии с тяжестью кожного процесса, предусмотренную актуальными нозологическими Стандартами оказания медицинской помощи по профилю «дерматовенерология», при этом в качестве основного наружного средства использовали крем Тетрадерм [6].
Бактериологические исследования до начала лечения проводились по стандартной методике: посевы производились на питательные среды с последующим инкубированием материала в течение 24 часов при температуре 37 °С; идентификацию выросших суточных культур проводили методом времяпролетной масс-спектрометрии по технологии MALDI-TОF MS (BioMerieux, VITEK MS, Франция). Определение чувствительности идентифицированных возбудителей к основным классам антимикробных препаратов (АМП) проводилось с использованием карт для идентификации антибактериальной резистентности на аппарате VITEK 2 Compact (BioMerieux, Франция).
Первичные фактические данные были сформированы в виде таблиц, проведена статистическая обработка данных с использованием методов описательной статистики, корреляционного анализа.
Характеристика препарата
Препарат крем для наружного применения Тетрадерм® (Tetraderm) по классификации АТХ относится к подгруппе D07XC03: мометазон в комбинации с другими препаратами.
Фармакологическая группа: антибиотик-аминогликозид + репарации тканей стимулятор + ГКС для местного применения + противогрибковое средство (глюкокортикостероиды в комбинациях). ЛП-003766.
Фармакологическое действие препарата Тетрадерм — противовоспалительное, антибактериальное, ранозаживляющее, противогрибковое, глюкокортикоидное, показан для лечения дерматозов воспалительного генеза с сопутствующей бактериальной и микотической инфекцией или высокой вероятностью присоединения вторичной инфекции.
Результаты и обсуждение
Терапия больных АтД
Все пациенты с АтД имели длительный анамнез заболевания от 5 до 25 лет с момента установления диагноза, указывали на формирование пиогенных осложнений процесса от 1 раза в 2–3 года до 3–4-кратных за год за время течения АтД. Среди всех больных 15 (56,0%) имели среднетяжелые проявления заболевания с индексом SCORAD от 10 до 20 баллов, у 12 пациентов процесс был тяжелый, а индекс SCORAD составлял от 20 до 70 баллов. Кожные манифестации в очагах носили смешанный характер, когда фоновая инфильтрация и лихенификация кожи сочетались с гиперемией, отечностью, иногда с мокнутием в отдельных типичных локализациях на коже шеи, груди и предплечий. У части больных с наиболее тяжелыми, распространенными высыпаниями отмечалась выраженная застойная гиперемия, инфильтрация кожи, грубая лихенификация, следы скальпированных расчесов. У 13 (49,0%) больных АтД на момент начала терапии имелись проявления вторичной пиогенной инфекции, клинически характеризовавшиеся наличием пустулизации, гнойных корочек, болезненностью кожи.
Проведенное бактериологическое исследование материала, полученного из очага ВП-инфекции, показало, что наиболее часто выделяемым возбудителем был S. aureus — в 82,0% случаев, при этом удельный вес монокультур составлял 64,6%. Степень колонизации S. aureus составила 6,8 ± 2,5 lg КОЕ/мл. При анализе спектра антибактериальной резистентности S. aureus отмечено, что наибольшая устойчивость наблюдалась к бензилпенициллину (52,8%). Резистентность к тетрациклину составила 12,3%, гентамицину — 8,2%.
До начала лечения средний показатель индекса SCORAD составил в целом по группе больных АтД 31,1 ± 5,9 балла, у больных без ВП — 28,8 ± 4,8 балла, а у больных АтД + ВП — 33,1 ± 8,4 балла (р > 0,05). В подгруппе пациентов АтД + ВП индекс общей тяжести вторичной пиодермии (ОТВП) составил 14,9 ± 1,8 балла (из 60 баллов максимально возможной оценки). Коэффициент ранговой корреляции Спирмена между индексами SCORAD и ОТВП составил r = 0,59, что свидетельствует о средней силе корреляции указанных показателей у пациентов с АтД + ВП.
В динамике терапии у больных АтД исчисляли индекс SCORAD на 3-й, 5-й, 7-й день лечения и на 14-й день от начала терапии.
На рис. 1 показана динамика изменения средних значений индекса SCORAD (баллы) в подгруппах у больных АтД и у пациентов с АтД + ВП в процессе проведения терапии.
Наблюдения показали, что у больных АтД после 3-дневной терапии средний индекс SCORAD уменьшился с 28,8 до 24,3 балла, продолжал снижаться в течение первой недели лечения и на 7-й день терапии фиксировался на среднем значении 12,9 балла, то есть на 56% от исходного. В течение 7–14 дней лечения снижение показателя продолжалось до 9,0 в среднем по подгруппе. Одновременно исчислялась динамика изменения индекса ОТВП и было установлено, что в течение 1–7 дней лечения индекс ОТВП снижался до 5,2 ± 1,8 балла, то есть на 66,0% от исходного, а в течение 7–14 дней — уменьшался до 1,3 ± 0,53 балла, что свидетельствовало о практически полном разрешении пиогенного процесса у больных с АтД + ВП.
В ходе проведения лечения уже на 2–3 день отмечалось объективное уменьшение гиперемии и отечности кожи в очагах АтД + ВП, уменьшалось количество пиогенных элементов, уменьшалось чувство зуда и болезненности кожи.
Следует отметить, что при лечении больных АтД крем Тетрадерм наносили на все локализации кожного процесса, в том числе на очаги без ВП, но с застойной гиперемией, инфильтрацией и лихенизацией, как правило, в области кожи шеи, конечностей, туловища, при этом отмечался положительный эффект лечения и в этих локализациях, что нашло свое отражение в динамике индекса SCORAD.
Среди всех пациентов с АтД, в том числе в обеих подгруппах, были больные, которые получали лечение в амбулаторном режиме (10 больных). Наряду с применением крема Тетрадерм пациентам были рекомендованы: уход за кожей с применением эмолиентов, гипоаллергенная диета, антигистаминные препараты 1-го поколения, десенсибилизирующие средства, при этом применение системных ГКС и антибиотиков исключалось.
На рис. 2 представлена динамика индексов ОТВП и SCORAD в процессе лечения.
Установлено снижение среднего значения ОТВП к 7-му дню лечения от 11,5 балла до 2,2 балла и полное отсутствие проявлений ВП к 14-му дню лечения. Такую же выраженную положительную динамику демонстрировал индекс SCORAD, который значимо уменьшался к 5-му и 7-му дню терапии, к 14-му дню лечения индекс SCORAD у больных, лечившихся в амбулаторном режиме, регрессировал на 79% от исходного. При последующем наблюдении через 21 и 28 дней — признаки обострения АтД, ВП отсутствовали у всех пациентов.
Больные с более тяжелыми проявлениями АтД, АтД + ВП, когда индекс SCORAD до начала лечения был более 20 баллов (17 больных), получали лечение в стационарном режиме. Согласно действующим Стандартам, таким больным назначалось: введение дезинтоксикационных, гипосенсибилизирующих средств внутривенно, введение системных ГКС короткими курсами (в/в, в/м), антигистаминные препараты 1-го поколения в/м; при нарушении общего состояния, гипертермии, при реактивных лимфангиитах, лимфаденитах — системные антибиотики широкого спектра в/м, курсами до 7 дней. Наружно: обработка антисептическими растворами очагов пиодермии, туширование анилиновыми красителями, применение крема Тетрадерм.
На рис. 3 представлена динамика индексов ОТВП и SCORAD в процессе лечения.
Регресс ВП у данных больных начинался также после 3-го дня лечения, а средний индекс ОТВП к 7-му дню лечения уменьшался с 17,9 балла до 5,9 балла, то есть на 67% от исходного, а к 14-му дню терапии составлял 2,3 балла, что свидетельствовало практически о регрессе проявлений ВП.
В группе пациентов, получавших лечение в стационарных условиях, фоновые показатели SCORAD были более высокими, достигали 50–70 баллов, в среднем — 40,4 ± 5,1 балла. В процессе комплексной терапии зафиксирована выраженная положительная динамика индекса SCORAD, который значимо уменьшался к 5-му и 7-му дню терапии, а к 14-му дню лечения индекс SCORAD регрессировал на 75% от исходного, что соответствовало достижению клинической ремиссии. При последующем наблюдении через 21 день, когда применение крема Тетрадерм продолжали в амбулаторном режиме, наблюдалось дальнейшее улучшение состояния кожи, отсутствовали признаки ВП у всех пациентов.
Обобщая приведенные данные (рис. 4), можно сделать заключение об эффективности крема Тетрадерм.
Наблюдения показали, что терапия больных АтД, в том числе с явлениями ВП, проводимая с наружным использованием крема Тетрадерм, способствовала быстрому регрессу пиогенных проявлений до 100% у пациентов со среднетяжелым течением заболевания, до 88% от исходного у больных с тяжелыми проявлениями процесса. Общая тяжесть АтД также значимо снижалась с регрессом индекса SCORAD на 79% от исходного у больных со среднетяжелыми проявлениями и на 75% — у пациентов с тяжелыми формами.
Клинические примеры
На рис. 5–10 представлены клинические примеры.
Терапия больных экземой
Под наблюдением находилось 18 больных с экземой истинной, осложненной ВП (7 пациентов) и 11 больных с микробной экземой. У всех пациентов процесс носил среднетяжелый и тяжелый характер с показателями ОТЭ до начала лечения от 29 до 62 баллов, в среднем по группе составил 55,2 ± 3,9 балла (от 110 максимально возможных).
Все пациенты с экземой имели длительный анамнез заболевания от 10 до 22 лет с момента установления диагноза, указывали на формирование пиогенных осложнений процесса от 1–2 раза в год за время течения заболевания. Все больные экземой демонстрировали среднетяжелые и тяжелые проявления, процесс носил многоочаговый характер, у 2 больных с развитием эритродермии.
Кожные манифестации в очагах носили полиморфный характер, сочетавший наличие отечности, гиперемии кожи, явлений мокнутия, пустулизации и импетигинизации в очагах; гнойных и серозно-гнойных корок.
Проведенное бактериологическое исследование материала, полученного из очага вторичной инфекции, показало, что наиболее часто выделяемым возбудителем был S. aureus — в 45,7% случаев, при этом удельный вес монокультур составлял 40,9%. В 37,4% случаев из очага поражения определялся рост S. epidermidis, в 11,3% — сочетание двух возбудителей (Streptococcus pyogenes, Enterobacter faecalis и др.). Спектр антибактериальной резистенстности S. aureus, выделенных от больных экземой, соответствовал таковому у больных АтД + ВП.
Учитывая распространенность и тяжесть клинических проявлений экземы, всем больным проводилась системная терапия: антигистаминные препараты 1-го поколения, десенсибилизирующие средства, при этом применение системных ГКС и антибиотиков было только у 3 пациентов, когда ОТЭ составляла более 55 баллов, процесс носил крайне распространенный характер.
Наряду с применением крема Тетрадерм пациентам проводились процедуры очищения очагов от гнойных корок, обработка гнойных эрозий антисептическими растворами.
В динамике терапии у больных экземой исчисляли индекс ОТЭ на 3-й, 5-й, 7-й день лечения и на 14-й день от начала терапии (табл. 2).
До начала лечения наиболее выраженными симптомами экземы были: зуд (7,0 ± 1,7 балла), гиперемия кожи (6,6 ± 1,9), отечность кожи в очагах (5,8 ± 1,7), нарушение сна (5,6 ± 1,5 балла). Явления ВП носили умеренный характер и составляли по оценке врача в среднем: пустулизация 4,9 ± 1,0 балл; эрозии с гнойным налетом 3,1 ± 0,9 балла; гнойные корки 4,2 ± 0,9 балла.
После 3-дневного лечения симптомы экземы уменьшались, а после 7 дней терапии средний показатель ОТЭ снижался до 15,0 ± 2,0 балла, на 73% от исходного. При индивидуальном анализе клинических данных установлено, что у 6 пациентов состояние клинической ремиссии было достигнуто на 7–8 день лечения. После 14 дней лечения фиксировалось практически полный регресс проявлений экзематозных и пиогенных проявлений у всех больных, а ОТЭ уменьшался на 96% от исходного.
Рис. 11 представляет данные динамики уменьшения выраженности комплекса симптомов, характерных для инфекционных проявлений экземы (ОТЭ ВП), максимальное количество баллов — 50.
До начала лечения средний показатель ОТЭ ВП по группе больных экземой составил 19,4 ± 2,0 балла, через 7 дней — 1,7 ± 0,6 балла, т. е. снизился более чем на 90% от исходного, клинически явления пиодермии регрессировали у всех пациентов.
.png)
Клинические наблюдения показали, что уже на 2–3 дни лечения отмечалось объективное уменьшение гиперемии, отечности и мокнутия кожи в очагах экземы, уменьшалось количество пиогенных элементов, гнойных корок, уменьшалось чувство зуда и болезненности кожи. Эпителизация большинства микроэрозий, повреждений кожи вследствие расчесов происходила на 4–6 день лечения.
Коэффициент ранговой корреляции Спирмена между показателем ОТЭ Алл и ОТЭ ВП до начала лечения составил r = 0,74, в процессе терапии и после ее окончания соответственно r = 0,70 и r = 0,65, что в целом свидетельствует о высокой корреляции указанных показателей у пациентов с экземой.
Клинические примеры
На рис. 13–19 представлены клинические примеры.
Терапия больных пузырными дерматозами
Из числа больных с пузырными дерматозами (ПД) у 6 пациентов диагностирована вульгарная пузырчатка, у 1 больного — семейная доброкачественная пузырчатка Гужеро–Хейли–Хейли, у 1 пациента — буллезный пемфигоид.
Все пациенты с ПД имели длительный анамнез заболевания от 3 до 10 лет с момента установления диагноза, указывали на значимое количество (от 2 до 7) обострений процесса, у всех в анамнезе были указания на возникновение пиогенных осложнений. Среди всех больных у 2 процесс носил среднетяжелый характер с наличием высыпаний на коже и на слизистой оболочке ротовой полости, исчисленный показатель ОТП составлял от 40 до 60 баллов; у 6 больных процесс был более распространенный, с обширными эрозиями, нарушением общего состояния, ОТП достигала более 95 баллов.
У всех 8 пациентов с ПД имелись признаки вторичного инфицирования кожных манифестаций.
Проведенное бактериологическое исследование материала, полученного из очага вторичной инфекции, показало, что наиболее часто выделяемым возбудителем был S. aureus — в 75% случаев, при этом были выявлены случаи сочетанного инфицирования S. aureus и S. epidermidis, а также Candida albicans и Candida guillermondii.
Учитывая распространенность и тяжесть клинических проявлений ПД, всем больным проводилась системная терапия: дезинтоксикационные средства, глюкокортикостероидные гормоны, у пациентов с наиболее тяжелыми проявлениями — цитостатическая терапия; при наличии нарушения общего состояния, гипертермии — антимикробные препараты широкого спектра действия и антимикотики, симптоматическое лечение.
Наряду с применением крема Тетрадерм пациентам проводились процедуры вскрытия пузырей, очищения эрозий и язв от гнойного отделяемого и корок, обработка гнойных эрозий антисептическими растворами.
В динамике терапии у больных ПД исчисляли индекс ОТП на 7-й, 14-й и 21-й дни терапии (табл. 3).
До начала лечения наиболее выраженными симптомами ПД были: образование пузырей на коже (7,7 ± 1,7 балла), эрозии на коже (6,1 ± 1,3 балла), а также субъективные ощущения жжения (8,1 ± 1,8 балла), нарушение сна (6,6 ± 1,6 балла). Явления ВП у больных ПД носили умеренный характер и характеризовались наличием эрозий с гнойным налетом (5,2 ± 1,7 балла), гнойных корок (4,9 ± 1,1 балла), а также болезненностью в местах высыпаний (4,6 ± 1,3 балла).
После 7-дневного лечения симптомы ПД значимо уменьшались, а после 14 дней терапии средний показатель ОТП снижался с 57,8 ± 3,3 до 20,4 ± 1,7 балла, то есть регрессировал на 64% от исходного. После окончания терапии в течение 21 дня отмечалось уменьшение среднего значения ОТП на 85% от такового до начала лечения.
При индивидуальном анализе клинических данных установлено, что у всех пациентов после 2–3 недель комплексного лечения основные проявления ПД регрессировали, было достигнуто состояние стабилизации процесса или неполной клинической ремиссии.
Рис. 20 представляет данные динамики уменьшения выраженности комплекса симптомов, характерных для инфекционных осложнений ПД, максимальное количество баллов — 60.
До начала лечения средний показатель ОТП ВП по группе больных ПД составил 21,1 ± 3,0 балла, через 7 дней — 13,0 ± 1,9 балла, т. е. снизился на 38% от исходного; при продолжении лечения на 14-й день среднее значение ОТП ВП уменьшилось до 6,9 ± 1,7 балла (регресс на 67%), а после 21-го дня лечения — явления ВП практически полностью разрешились более чем на 90% от исходного.
Динамика снижения выраженности симптомов, характеризующих образование пузырей и эрозий у больных ПД (рис. 21), свидетельствует о выраженной позитивной динамике основного кожного процесса с регрессом среднего показателя ОТП Бул с 37,7 ± 2,9 балла до 8,5 ± 1,3 балла через 14 дней от начала лечения и до 3,8 ± 0,7 балла к 21-му дню терапии, то есть на 90% от исходного.
Клинические примеры
На рис. 22–27 представлены клинические примеры.
Динамика индекса качества жизни у больных дерматозами после окончания терапии
У больных хроническими дерматозами, получавших терапию с использованием крема Тетрадерм, в динамике изучен дерматологический индекс качества жизни (ДИКЖ), отражающий степень отрицательного влияния заболевания на различные аспекты жизнедеятельности пациента (табл. 4).
Анализ данных свидетельствует о значимом отрицательном влиянии дерматозов на качество жизни пациентов: так, наиболее высокие средние показатели ДИКЖ до лечения были получены у больных ПД (26,5 ± 2,5 балла из 30 максимально возможных), у пациентов с АтД ДИКЖ до лечения был в среднем по группе 18,5 ± 1,5 балла, у больных с экземой — 16,8 ± 1,4 балла.
Показатели ДИКЖ после окончания терапии достоверно снижались, в группах больных АтД и экземой после лечения составляли менее 5 баллов, что свидетельствовало о практически полном восстановлении качества жизни. У пациентов с ПД Δ ДИКЖ была максимальной (18,6 ± 2,7 балла), однако ДИКЖ после лечения в среднем по группе был более 5 баллов, регресс ДИКЖ достигал 69,5 ± 4,0% от исходного, что связано с тяжестью и сложностью данного аутоиммунного заболевания.
Переносимость терапии и нежелательные явления
Наблюдения показали, что нежелательные эффекты терапии отсутствовали у подавляющего числа пациентов (87,5%); лишь у 6 больных отмечалось незначительное усиление зуда и гиперемии в начале лечения, что не требовало отмены препарата, а эти явления практически регрессировали на 3–5 дни терапии. У одного пациента с АтД тяжелого течения на 2-й неделе терапии врачи отметили появление герпетических высыпаний на коже в области носа; лечение было продолжено, на локализацию высыпаний простого герпеса назначен противовирусный крем с положительным эффектом.
Атрофии кожи, развития гипертрихоза — не было зафиксировано.
При опросе пациентов установлено, что все они отмечали «отличную» (55,4%) и «хорошую» (44,6%) переносимость наружного применения крема Тетрадерм, вне зависимости от сроков использования препарата.
Заключение
Проведено обобщение клинического опыта использования крема Тетрадерм в терапии СЧД, в том числе осложненных вторичной инфекцией у 56 пациентов, из числа которых 27 пациентов с АтД, в том числе с явлениями ВП 13 пациентов; 18 — больных с экземой (микробная экзема, истинная экзема, осложненная ВП), 8 больных с акантолитической (вульгарной) пузырчаткой, осложненной ВП, а также больные с фотофитодерматитом, субкорнеальным пустулезом и буллезной склеродермией (по одному пациенту). Из числа наблюдаемых больных мужчин 26, женщин — 30. Все пациенты были в возрасте от 18 до 74 лет, имели длительный анамнез хронического дерматоза, на момент мониторинга находились в стадии обострения кожного процесса среднетяжелой и тяжелой степени.
Пациенты получали стандартную системную терапию в соответствии с тяжестью кожного процесса, предусмотренную актуальными нозологическими Стандартами оказания медицинской помощи по профилю «дерматовенерология», при этом в качестве основного наружного средства использовали мазь Тетрадерм.
Для мониторирования клинических данных была использована оригинальная Индивидуальная карта наблюдения пациента, проводились микробиологические исследования отделяемого пиогенных очагов; фиксировалось клиническое состояние пациентов по индексам SCORAD, ОТЭ, ОТП, а также отдельно исчислялись показатели тяжести проявлений ВП у больных дерматозами в динамике терапии; оценивался показатель ДИКЖ до и после окончания лечения; фиксировались нежелательные явления.
Терапия больных АтД
До начала лечения средний показатель индекса SCORAD у больных АтД составил в целом по группе больных АтД 31,1 ± 5,9 балла, у больных без ВП — 28,8 ± 4,8 балла, а у больных АтД + ВП — 33,1 ± 8,4 балла (р > 0,05). В подгруппе пациентов АтД + ВП индекс общей тяжести вторичной пиодермии (ОТВП) составил 14,9 ± 1,8 балла (из 60 баллов максимально возможной оценки). Коэффициент ранговой корреляции Спирмена между индексами SCORAD и ОТВП составил 0,59, что свидетельствует о средней силе корреляции указанных показателей у пациентов с АтД + ВП.
Наблюдения показали, что терапия больных АтД, в том числе с явлениями ВП, проводимая с наружным использованием крема Тетрадерм, способствовала быстрому регрессу пиогенных проявлений до 100% у пациентов со среднетяжелым течением заболевания, до 88% от исходного у больных с тяжелыми проявлениями процесса. Общая тяжесть АтД также значимо снижалась с регрессом индекса SCORAD на 79% от исходного у больных со среднетяжелыми проявлениями и на 75% — у пациентов с тяжелыми формами Ат Д. Успех терапии с достижением минимальных показателей индекса SCORAD и показателя ОТВП был отмечен как при стационарном, так и при амбулаторном режимах лечения.
Терапия больных экземой
Под наблюдением находилось 18 больных с экземой среднетяжелого и тяжелого течения с показателями ОТЭ до начала лечения в среднем по группе 55,2 ± 3,9 балла (из 66 максимально возможных).
После 3-дневного лечения симптомы экземы уменьшались, а после 7 дней терапии средний показатель ОТЭ снижался до 15,0 ± 2,0 балла, на 73% от исходного. При индивидуальном анализе клинических данных установлено, что у 6 пациентов состояние клинической ремиссии было достигнуто на 7–8 день лечения. После 14 дней лечения фиксировался практически полный регресс проявлений экзематозных и пиогенных проявлений у всех больных, а ОТЭ уменьшался на 96% от исходного.
Терапия больных пузырными дерматозами
Из числа больных с пузырными дерматозами (n = 8) у 6 пациентов диагностирована вульгарная пузырчатка, у 1 больного — семейная доброкачественная пузырчатка Гужеро–Хейли–Хейли тяжелого течения, торпидного к терапии; у 1 пациента — буллезный пемфигоид; у всех больных имелись признаки вторичного инфицирования кожных манифестаций.
Наблюдения показали, что после 14-дневного лечения симптомы ПД значимо уменьшались со снижением среднего показателя ОТП по группе с 57,8 ± 3,3 до 20,4 ± 1,7 балла, то есть регресс составил 64% от исходного. После окончания терапии в течение 21 дня отмечалось уменьшение среднего значения ОТП на 85% от такового до начала лечения. В указанные сроки лечения среднее значение тяжести пиогенных осложнений (ОТП ВП) уменьшилось до 6,9 ± 1,7 балла (регресс на 67%) за 14 дней лечения, а после 21-го дня терапии явления ВП практически полностью разрешились более чем на 90% от исходного. Аналогичная положительная динамика была и у симптомов, характеризующих образование пузырей и эрозий у больных ПД: с регрессом среднего показателя ОТП Бул с 37,7 ± 2,9 балла до 8,5 ± 1,3 балла через 14 дней от начала лечения и до 3,8 ± 0,7 балла к 21-му дню терапии, то есть на 90% от исходного.
Динамика индекса качества жизни у больных дерматозами после окончания терапии
У больных хроническими дерматозами, получавших терапию с использованием крема Тетрадерм, в динамике изучен ДИКЖ, который достоверно снижался во всех группах наблюдаемых больных. После окончания терапии среднее значение ДИКЖ в группах больных АтД и экземой составляло менее 5 баллов, что свидетельствовало о практически полном восстановлении качества жизни.
У пациентов с ПД Δ ДИКЖ была максимальной (18,6 ± 2,7 балла), однако ДИКЖ после лечения в среднем по группе был более 5 баллов, регресс ДИКЖ достигал 69,5 ± 4,0% от исходного, что связано с тяжестью и сложностью данного аутоиммунного заболевания.
Наблюдения показали, что нежелательные эффекты терапии отсутствовали у подавляющего числа пациентов (87,5%); лишь у 6 больных отмечалось незначительное усиление зуда и гиперемии в начале лечения, что не требовало отмены препарата, а эти явления практически регрессировали на 3–5 дни терапии. У одного пациента с АтД тяжелого течения на 2-й неделе терапии врачи отметили появление герпетических высыпаний на коже в области носа; лечение было продолжено, на локализацию высыпаний простого герпеса назначен противовирусный крем с положительным эффектом. Атрофии кожи, развития гипертрихоза — не было зафиксировано. Все пациенты отмечали «отличную» (55,4%) и «хорошую» переносимость наружного применения крема Тетрадерм, вне зависимости от сроков использования.
Литература
ГБУ СО УрНИИДВиИ, Екатеринбург
Инновационное комбинированное наружное средство в терапии осложненных дерматозов: опыт использования/ Н. В. Кунгуров, М. М. Кохан, Ю. В. Кениксфест, Я. В. Кащеева, О. В. Летаева, И. А. Куклин, Е. И. Стукова
Для цитирования: Лечащий врач № 5/2019; Номера страниц в выпуске: 38-49
Теги: заболевания кожи, дерматоз, воспаление, аутоиммунный компонент

_575.gif)
.gif)
.gif)
_575.png)
_575.png)
_575.png)
_575.gif)
_575.gif)
_575.png)
.gif)
.png)
_575.png)
.png)
.png)
.png)
.png)
.png)
_575.gif)
.gif)


