Сифилис
Сифилис – это венерическое заболевание, имеющее длительное волнообразное течение и поражающее все органы. Клиника заболевания начинается с возникновения в месте внедрения инфекции твердого шанкра (первичной сифиломы), увеличением регионарных, а затем и отдаленных лимфоузлов. Характерно появление на коже и слизистых сифилитических высыпаний, которые безболезненны, не чешутся, протекают без лихорадки. В дальнейшем могут поражаться все внутренние органы и системы, что приводит к их необратимым изменениям и даже летальному исходу. Лечение сифилиса проводит венеролог, в его основе лежит системная и рациональная антибиотикотерапия.
Общие сведения
Сифилис стоит на первом месте среди всех инфекционных заболеваний (в том числе ИППП), по уровню заболеваемости, заразности, степени вреда здоровью, определенным трудностям диагностики и лечения.
Особенности возбудителя сифилиса
Бледная спирохета (трепонема) оптимальные условия в организме человека находит в лимфатических путях и лимфоузлах, где активно размножается, в крови в высокой концентрации появляется в стадии вторичного сифилиса. Микроб долго сохраняется в тёплой и влажной среде (оптим. t = 37°С, во влажном белье до нескольких суток), устойчив и к низким температурам (в тканях трупов – жизнеспособен 1-2 суток). Бледная спирохета погибает при высыхании, нагревании (55°С – через 15 минут, 100°С – мгновенно), при обработке дезинфицирующими средствами, растворами кислот, щелочей.
Периоды сифилиса
Начинается с момента заражения, длится в среднем 3-4 недели. Бледные спирохеты распространяются по лимфатическим и кровеносным путям по всему организму, размножаются, но клинические симптомы не проявляются. Больной сифилисом не подозревает о своей болезни, хотя он уже заразен. Инкубационный период может укорачиваться (до нескольких дней) и удлиняться (до нескольких месяцев). Удлинение происходит при приеме лекарственных препаратов, которые несколько инактивируют возбудителей сифилиса.
Длится 6-8 недель, характеризуется появлением на месте проникновения бледных спирохет первичной сифиломы или твёрдого шанкра и последующим увеличением близлежащих лимфатических узлов.
Может продолжаться от 2 до 5 лет. Происходит поражение внутренних органов, тканей и систем организма, появление генерализованных высыпаний на слизистых оболочках и коже, облысение. Эта стадия сифилиса протекает волнообразно, периоды активных проявлений сменяются периодами отсутствия симптомов. Различают вторичный свежий, вторичный рецидивный и скрытый сифилис.
Скрытый (латентный) сифилис не имеет кожных проявлений заболевания, признаков специфического поражения внутренних органов и нервной системы, определяется только лабораторными анализами (положительные серологические реакции).
Встречается сейчас редко, возникает при отсутствии лечения спустя годы после поражения. Характеризуется необратимыми нарушениями внутренних органов и систем, особенно центральной нервной системы. Является наиболее тяжёлым периодом сифилиса, приводящим к инвалидности и к летальному исходу. Обнаруживается появлением на коже и слизистой бугорков и узлов (гумм), которые, распадаясь, обезображивают больного. Подразделяют на сифилис нервной системы – нейросифилис и висцеральный сифилис, при котором повреждены внутренние органы (головной и спинной мозг, сердце, лёгкие, желудок, печень, почки).
Симптомы сифилиса
Первичный сифилис
Первичный сифилис начинается с того момента, когда в месте внедрения бледных спирохет появляется первичная сифилома – твёрдый шанкр. Твёрдый шанкр – это одиночная, округлой формы эрозия или язва, имеющая чёткие, ровные края и блестящее синюшно – красное дно, безболезненная и невоспаленная. Шанкр не увеличивается в размерах, имеет скудное серозное содержимое или покрыт пленкой, корочкой, в основании его ощущается плотный безболезненный инфильтрат. Твердый шанкр не поддается местной антисептической терапии.
Через 5-7 дней после возникновения твёрдого шанкра развивается неравномерное увеличение и уплотнение ближайших к нему лимфоузлов (чаще паховых). Может быть односторонним и двусторонним, узлы при этом не воспалены, безболезненны, имеют овоидную форму и могут достигать размера куриного яйца. Ближе к концу периода первичного сифилиса развивается специфический полиаденит – увеличение большинства подкожных лимфатических узлов. У больных может ощущаться недомогание, головная боль, бессонница, повышение температуры, артралгии, мышечные боли, невротические и депрессивные расстройства. Это связывают с сифилитической септицемией – распространением возбудителя сифилиса по кровеносной и лимфатической системе из очага поражения по всему организму. В отдельных случаях этот процесс протекает без лихорадки и недомогания, и переход от первичной стадии сифилиса к вторичной больной не замечает.
Вторичный сифилис
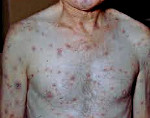
Вторичный сифилис начинается через 2—4 месяца после инфицирования и может длиться от 2 до 5 лет. Храктеризуется генерализацией инфекции. На этой стадии поражаются все системы и органы больного: суставы, кости, нервная система, органы кроветворения, пищеварения, зрения, слуха. Клиническим симптомом вторичного сифилиса являются – высыпания на коже и слизистых, которые носят повсеместный характер (вторичные сифилиды). Высыпания могут сопровождаться ломотой в теле, головной болью, лихорадкой и напоминать простуду.
Папулезная сыпь представляет собой округлые узелковые образования, выступающие над поверхностью кожи, ярко-розового цвета с синюшным оттенком. Папулы располагаются на туловище, не вызывают никаких субъективных ощущений. Однако при надавливании на них пуговчатым зондом, появляется острая боль. При сифилисе высыпание папул с жирными чешуйками по краю лба образует, так называемую, «корону Венеры».
Сифилитические папулы могут разрастаться, сливаться друг с другом и образовывать бляшки, мокнуть. Особенно заразны мокнущие эрозивные папулы, и сифилис в этой стадии легко может передаваться не только при половых контактах, но и при рукопожатиях, поцелуях, пользовании общими предметами обихода. Пустулезные (гнойничковые) высыпания при сифилисе похожи на угревую или ветряную сыпь, покрыты коркой или чешуйками. Обычно возникают у больных с пониженным иммунитетом.
Злокачественное течение сифилиса может развиваться у ослабленных пациентов, а также у наркоманов, алкоголиков, ВИЧ-инфицированных. Для злокачественного сифилиса характерно изъязвление папуло-пустулезных сифилидов, непрерывные рецидивы, нарушение общего состояния, лихорадка, интоксикация, снижение массы тела.
У больных вторичным сифилисом может возникать сифилитическая (эритематозная) ангина (резко выраженное покраснение миндалин, с белёсыми пятнами, не сопровождающееся недомоганием и лихорадкой), сифилитические заеды в уголках губ, сифилис полости рта. Наблюдается общее легкое недомогание, которое может напоминать симптомы обычной простуды. Характерным для вторичного сифилиса является генерализованный лимфаденит без признаков воспаления и болезненности.
В период вторичного сифилиса возникают нарушения в пигментации кожи (лейкодерма) и выпадение волос (алопеция). Сифилитическая лейкодерма проявляется в потере пигментации различных участков кожи на шее, груди, животе, спине, пояснице, в области подмышек. На шее, чаще у женщин, может появляться «ожерелье Венеры», состоящее из мелких (3-10 мм) обесцвеченных пятен, окружённых более тёмными участками кожи. Оно может существовать без изменения длительно (несколько месяцев и даже лет), несмотря на проводимое противосифилитическое лечение. Развитие лейкодермы связывают с сифилитическим поражением нервной системы, при обследовании наблюдаются патологические изменения в спинномозговой жидкости.
Выпадение волос не сопровождается зудом, шелушением, по своему характеру бывает:
При своевременно проведённом лечении сифилиса волосяной покров полностью восстанавливается.
При поражении сифилисом голосовых связок появляется осиплость голоса.
Кожные проявления вторичного сифилиса сопровождают поражения ЦНС, костей и суставов, внутренних органов.
Третичный сифилис
Если больной сифилисом не лечился или лечение было неполноценным, то через несколько лет после заражения у него появляются симптомы третичного сифилиса. Происходят серьезные нарушения органов и систем, внешность больного обезображивается, он становится инвалидом, в тяжелых случаях вероятен летальный исход. В последнее время частота развития третичного сифилиса уменьшилась в связи с лечением его пенициллином, редкими стали тяжелые формы инвалидизации.
Выделяют третичный активный (при наличии проявлений) и третичный латентный сифилис. Проявлениями третичного сифилиса являются немногочисленные инфильтраты (бугорки и гуммы), склонные к распаду, и деструктивные изменения в органах и тканях. Инфильтраты на коже и слизистых развиваются без изменения общего состояния больных, они содержат очень мало бледных спирохет и практически не заразны.
Бугорки и гуммы на слизистых мягкого и твёрдого нёба, гортани, носа изъязвляясь, приводят к расстройству глотания, речи, дыхания, (перфорации твёрдого нёба, «провал» носа). Гуммозные сифилиды, распространяясь на кости и суставы, кровеносные сосуды, внутренние органы вызывают кровотечения, перфорации, рубцовые деформации, нарушают их функции, что может привести к смертельному исходу.
Все стадии сифилиса вызывают многочисленные прогрессирующие поражения внутренних органов и нервной системы, наиболее тяжёлая форма их развивается при третичном (позднем) сифилисе:
Осложнения
Диагностика сифилиса
Диагностические мероприятия при сифилисе включают в себя тщательный осмотр пациента, сбор анамнеза и проведение клинических исследований:
Положительными показатели серологических реакций становятся лишь в конце второй недели первичного периода, поэтому первичный период сифилиса делят на два этапа: серонегативный и серопозитивный.
Неспецифические серологические реакции применяют для оценки эффективности проведенного лечения. Специфические серологические реакции у пациента, переболевшего сифилисом, остаются положительными на всю жизнь, для проверки эффективности лечения их не используют.
Лечение сифилиса
Начинают лечение сифилиса после постановки достоверного диагноза, который подтвержден лабораторными анализами. Лечение сифилиса подбирается индивидуально, проводится комплексно, выздоровление должно определяться лабораторно. Современные методы лечения сифилиса, которыми владеет в наши дни венерология, позволяют говорить о благоприятном прогнозе лечения, при условии правильной и своевременной терапии, которая соответствует стадии и клиническим проявлениям болезни. Но подобрать рациональную и достаточную по объему и времени терапию может только врач-венеролог. Самолечение сифилиса недопустимо! Недолеченный сифилис переходит в скрытую, хроническую форму, а больной остается эпидемиологически опасным.
В основе лечения сифилиса – применение антибиотиков пенициллинового ряда, к которым бледная спирохета проявляет высокую чувствительность. При аллергических реакциях больного на производные пенициллина в качестве альтернативы рекомендуются эритромицин, тетрациклины, цефалоспорины. В случаях позднего сифилиса в дополнение назначают препараты йода, висмута, иммунотерапию, биогенные стимуляторы, физиолечение.
Важно установить половые контакты больного сифилисом, обязательно провести превентивное лечение возможно зараженных половых партнеров. По окончании лечения все ранее больные сифилисом остаются на диспансерном наблюдении у врача до полного отрицательного результата комплекса серологических реакций.
Сифилис. Что нужно о нем знать и почему?
Андрей Смирнов
Сифилис — это же откуда-то из романов Бабеля, разве им сейчас кто-то еще болеет?
К сожалению — да, болезнь актуальна и сейчас.
Сифилис сопровождает человечество многие столетия: описания этой болезни есть в трактатах XV–XVI веков, а следы характерных поражений костей встречаются и в более ранних раскопках. До открытия эффективных антибиотиков сифилис был неизлечимым заболеванием, неминуемо приводящим к смерти. А его переход из разряда смертельных в разряд излечимых болезней в том числе рассматривают как один из факторов сексуальной революции 60–70-х годов XX века. К этому моменту основные ИППП научились лечить, а с ВИЧ человечество еще не столкнулось.
Несмотря на успехи лечения и существенное снижение заболеваемости, сифилис все еще остается достаточно распространенной инфекцией с периодическими вспышками. Например, в России большой всплеск наблюдался во второй половине 90-х и в начале 2000 годов. Это было связано с сексуальной революцией постсоветского времени в сочетании с огромными пробелами в сексуальном просвещении людей и, как следствие, недостаточным использованием презервативов. Говоря грубо, сексом начали заниматься все, но вот как это делать безопасно — понимали немногие.
В настоящее время локальным вспышкам сифилиса способствует в том числе распространение доконтактной профилактики ВИЧ (ДКП, PrEP). Некоторые люди, принимая ДКП, могут почувствовать себя «неуязвимым» перед ВИЧ и ИППП и начать пренебрегать использованием презервативов. Важно помнить, что ДКП снижает риск передачи только ВИЧ, при этом любой другой ИППП человек по-прежнему может заразиться.
По оценке ВОЗ за 2016 год, в мире ежегодно заболевали сифилисом порядка 6 миллионов человек. В России за 2019 год заболеваемость составляла порядка 15 случаев на 100 тыс. населения, в абсолютных цифрах это около 22 тысяч заболевших за год.
Возбудитель сифилиса — бледная трепонема (Treponema pallidum), бактерия из семейства спирохет.
Если сифилис можно вылечить, то зачем тогда беспокоиться?
Сифилис действительно хорошо лечится на ранних стадиях, но это по-прежнему опасная болезнь. Сифилис может долго протекать без каких-то выраженных симптомов, приводя в итоге к тяжелому поражению мозга, сердца, костей и других органов. Особенно опасен сифилис у беременных, так как может передаваться от матери к ребенку, вызывая тяжелые нарушения развития и выкидыши. По данным ВОЗ, сифилис у беременных является одной из ведущих причин мертворождения и смерти новорожденных в мире. Кроме этого, сифилис, как и другие ИППП, повышает риск передачи ВИЧ.
Как передается сифилис?
Основной путь передачи — половой. Сифилис может передаваться при вагинальном, анальном и оральном сексе. Возбудитель сифилиса проникает в сперму, поэтому человек может быть заразен даже при отсутствии видимых высыпаний на теле или в области половых органов. Также сифилис передается через кровь при переливании от зараженного донора или использовании нестерильных/общих шприцев.
Реже передается бытовым путем через зубные щетки, бритвы, маникюрные инструменты. Еще реже — через посуду и общие полотенца. В слюне возбудитель появляется только при наличии высыпаний во рту. Бледная трепонема довольно быстро гибнет во внешней среде, поэтому случаи бытового заражения встречаются редко и требуют тесного и длительного контакта с больным.
Медицинский персонал может заразиться при случайном ранении инфицированными инструментами или через микротравмы кожи при контакте с инфицированной кровью.
Сифилис передается от матери к ребенку внутриутробно и очень опасен для беременных. Также возбудитель проникает в грудное молоко и может передаваться ребенку при кормлении грудью даже при отсутствии видимых высыпаний на груди.
А какие симптомы?
Симптомы зависят от стадии заболевания.
Самый первый — твердый шанкр. Это небольшая безболезненная язва, которая возникает в месте проникновения возбудителя обычно через 3–4 недели после заражения. Чаще всего шанкр возникает на половых органах или во рту, но может появляться и на пальцах рук. При проникновении возбудителя через рот может воспаляться одна из миндалин без образования язвы, в этом случае начало сифилиса легко перепутать с ангиной. Также шанкр может остаться незамеченным, если образуется глубоко во влагалище или прямой кишке. Шанкр сохраняется обычно 1–2 недели, после чего полностью проходит. Этот этап называют первичным сифилисом.
После исчезновения шанкра болезнь переходит на следующую стадию — вторичный сифилис. Обычно это происходит через 9–10 недель после заражения и связано с распространением инфекции по всему организму. Появляется характерная бледная сыпь, может немного повышаться температура тела, возникает слабость и симптомы, похожие на простуду. Такое состояние длится от нескольких дней до 1–2 недель. В некоторых случаях сыпи может не быть, и тогда вторичный сифилис легко принять за обычную простуду. После исчезновения сыпи болезнь переходит в бессимптомную стадию, которая может продолжаться месяцы, годы и даже десятки лет. При этом симптомы болезни отсутствуют, но больной остается носителем инфекции, также иногда может возвращаться сыпь.
Примерно у 30 % больных при отсутствии лечения после бессимптомного периода развивается третичный сифилис. При этом часто поражаются головной и спинной мозг, аорта, сердце, кости и печень. На коже и во внутренних органах образуются специфические опухоли — гуммы, которые со временем распадаются, оставляя грубые рубцы. Тот самый «провалившийся нос», с которым чаще всего ассоциируется сифилис, как раз становится следствием разрушения носового хряща гуммой. При отсутствии лечения третичный сифилис приводит к смерти.
по теме
Общество
Поэма о сифилисе. История первого в мире инфекциониста
Если симптомы похожи на простуду, как узнать о болезни пока не «провалился нос»?
Конечно же с помощью тестирования!
Для анализа на сифилис нужно сделать два теста. Первый — это RPR-тест (синонимы — неспецифический антифосфолипидный тест, кардиолипиновый тест, модифицированная реакция Вассермана (RW)). С его помощью определяют наличие в крови пациента антител к кардиолипину — особому фосфолипиду, антитела к которому появляются при заражении бледной трепонемой и некоторых других болезнях. Кардиолипиновый тест хорош своей простотой, низкой стоимостью и высокой скоростью — положительный результат будет уже через 7–10 дней после появления шанкра, поэтому он используется для первичного скрининга на сифилис. Недостаток метода в том, что положительный результат не обязательно означает сифилис, ведь определяют антитела к кардиолипину, а не к самой трепонеме, и результат может быть ложноположительным. Этот тест также используют для контроля эффективности лечения сифилиса. Если лечение было успешным, титр (концентрация) антител к кардиолипину снизится в 4 и более раз или они пропадут совсем.
Для подтверждения сифилиса помимо кардиолипинового теста делают тест на суммарные антитела (IgM + IgG) к антигенам бледной трепонемы. Этот тест имеет высокую специфичность, так как определяются антитела уже к самому возбудителю заболевания. Проблема в том, что антитела IgG могут оставаться в крови даже после успешного лечения сифилиса. Поэтому на активную инфекцию будет указывать только положительные результаты двух тестов — кардиолипинового и на суммарные антитела к бледной трепонеме.
Если тест на антитела к бледной трепонеме положительный, а кардиолипиновый — отрицательный, это говорит о перенесенном и вылеченном сифилисе в прошлом. Положительный кардиолипиновый тест при отрицательном на суммарные антитела может говорить или об очень ранней стадии сифилиса (в этом случае тест на антитела к бледной трепонеме повторяют через 10–14 дней), или о другом заболевании, для которого также будет характерно наличие антител к кардиолипину. Оба отрицательных теста укажут на отсутствие заболевания или очень раннюю его стадию.
Для определения стадии сифилиса можно отдельно сделать тест на IgM к бледной трепонеме. Этот класс антител преобладает в начале заболевания. Поэтому положительный результат на IgM (при положительном кардиолипиновом тесте) будет говорить о «свежей» инфекции, еще не вошедшей в бессимптомную латентную фазу. На более поздних стадиях инфекции тест на IgM будет отрицательным при положительном кардиолипиновом и положительном IgG. Исчезновение IgM ничего не говорит об эффективности лечения — эти антитела с течением времени исчезнут сами по себе, даже если болезнь совсем не лечить. На эффективное лечение будет указывать только снижение титра в кардиолипиновом тесте.
Бледную трепонему также можно определять в мазках под микроскопом и с помощью ПЦР-реакции. Но эти методы используют реже и только как вспомогательные, так как на ранних этапах болезни (до начала вторичного сифилиса) в крови возбудителя еще не будет и в мазке из шанкра его тоже не всегда удается обнаружить.
А это точно лечится?
Несмотря на тяжелые последствия при третичном сифилисе, на ранних этапах болезни и в латентном периоде он хорошо лечится антибиотиками. Бледная трепонема в отличие от многих других бактерий до сих пор сохраняет очень высокую чувствительность к пенициллину и другим антибиотикам пенициллиновой группы, поэтому с лечением проблем обычно не возникает. При аллергии на пенициллины используют эритромицин, тетрациклин или цефалоспориновые антибиотики.
До открытия антибиотиков исторически сифилис лечили препаратами ртути, висмута и йода. Эти препараты были токсичны, малоэффективны, и такое лечение редко заканчивалось успехом. Настоящим прорывом в лечении сифилиса стало открытие в 1908 году сальварсана — органического соединения мышьяка. Хоть по своей токсичности он и был сопоставим с препаратами ртути, зато существенно превосходил их по эффективности, что делало лечение гораздо более успешным. Позже были синтезированы менее токсичные аналоги сальварсана — миарсенол и новарсенол, которые иногда используют для лечения антибиотикорезистентных форм сифилиса и в наши дни.
Еще один интересный исторический способ лечения сифилиса — пиротерапия. Бледная трепонема может размножаться только в очень узком интервале температур — около 37 градусов. При нагревании до 40–41 градуса возбудитель уже гибнет. Человек такую лихорадку переносит тяжело, но она не смертельна. Раньше, чтобы добиться нужного повышения температуры, больного сифилисом заражали малярией — вызываемая ей лихорадка приводила или к полному излечению от сифилиса, или к существенному замедлению его развития. После этого малярию лечили хинином.
В настоящее время пиротерапию также используют в некоторых случаях для лечения тяжелых и запущенных форм сифилиса, но для повышения температуры тела используют специальный препарат — пирогенал.
А при чем тут ламы?
Происхождение сифилиса до сих пор достоверно неизвестно. Существуют три основные гипотезы — американская, европейская и африканская.
Согласно американской гипотезе, сифилис в Европу привезли моряки Колумба, которые заразились им от аборигенов Гаити, а распространению инфекции по континенту способствовало вторжение армии Карла VIII в Неаполь в 1495 году.
Европейская гипотеза говорит о том, что сифилис встречался в Европе задолго до Колумба, указывая на различные свидетельства об этом заболевании как в исторических источниках (рукописи, тракты, монускрипты), так и при исследовании древних останков.
Африканская гипотеза предполагает происхождение сифилиса из Центральной Африки. На это указывает распространение среди местного населения беджель и фрамбезии — эндемичных заболеваний, также вызываемых трепонемами.
Некоторые источники дополняют американскую гипотезу пикантной подробностью: отдельные виды трепонем являются естественными обитателями влагалища лам. Отсюда делается предположение, что американские аборигены впервые заразились сифилисом при половых контактах с этими животными, а дальше уже были моряки Колумба и Европа. Убедительных научных подтверждений это предположение не имеет, да и сама американская гипотеза ставится многими исследователями под сомнение.
Тестирование в «СПИД.ЦЕНТРе» поддерживает Фонд президентских грантов.
Публикации в СМИ
Сифилис
Сифилис — инфекционное заболевание, вызываемое бледной трепонемой, передаваемое преимущественно половым путём, с хроническим рецидивирующим течением и характерной периодичностью клинических симптомов, способное поражать все органы и системы. Частота. В России на 2001 г. заболеваемость — в 143,6 на 100 000 населения.
Классификация • Сифилис первичный •• Серонегативный •• Серопозитивный • Сифилис вторичный •• Свежий •• Рецидивный •• Латентный • Сифилис третичный •• Активный •• Скрытый • Сифилис латентный •• Серопозитивный ранний •• Серопозитивный поздний • Сифилис врождённый ранний •• Поздний •• Латентный • Нейросифилис • Висцеральный сифилис.
Этиология. Возбудитель — бледная трепонема (Treponema pallidum), спиралевидной формы, длиной 4–14 мкм и в поперечнике 0,2–0,25 мкм, имеет 8–12 равномерных завитков, может существовать в трёх формах — спиралевидной, цистной и L-форме. Самое частое (классическое) течение сифилиса обусловлено наличием спиралевидной формы возбудителя, остальные формы, вероятно, поддерживают длительное латентное течение.
Эпидемиология. Источник заражения — больной человек. Условия заражения: наличие в материале от больного достаточного числа вирулентных бледных трепонем и нарушение целостности кожно-слизистого покрова. Основной путь заражения — прямой контакт (обычно половой) с больным. При врождённом сифилисе заражение происходит внутриутробно — через сосуды плаценты. Проникшие в организм бледные трепонемы распространяются по лимфатической системе, активно размножаются и попадают в разные органы и ткани, что вызывает те или иные проявления заболевания. С течением времени число бледных трепонем в организме больного уменьшается, однако реакция тканей на возбудителя становится более бурной. Допускают возможность длительного (многолетнего) бессимптомного течения сифилиса с самого начала болезни с развитием впоследствии поражения нервной системы и висцеральных форм заболевания.
КЛИНИЧЕСКАЯ КАРТИНА. У нелеченых больных приобретённый сифилис длится многие годы. В классическом течении болезни выделяют 4 периода: инкубационный, первичный, вторичный, третичный.
Инкубационный период длится от момента заражения до появления первого клинического симптома — твёрдого шанкра (в среднем — 20–40 дней). Иногда он сокращается до 10–15 дней при массивном инфицировании, что сопровождается множественными или биполярными шанкрами, а также при суперинфекции. Часто наблюдают удлинение инкубационного периода до 3–5 мес при тяжёлых сопутствующих заболеваниях или после лечения малыми дозами антибиотиков.
Первичный период
• Продолжается от момента появления твёрдого шанкра до возникновения генерализованных высыпаний (6–7 нед). Характеризуется развитием на месте внедрения бледных трепонем (чаще в области половых органов) твёрдого шанкра (ulсus durum, первичная сифилома) и регионарного лимфаденита.
• Клинические признаки твёрдого шанкра •• Эрозия (или язва) с отсутствием острых воспалительных явлений •• Правильные округлые или овальные очертания, чёткие границы •• Величина с мелкую монету •• Приподнятость над окружающей здоровой кожей (слизистой оболочкой) •• Гладкое, блестящее, синюшно-красное дно, пологие (блюдцеобразные) края •• Скудное серозное отделяемое •• Плотноэластический (хрящевидный) инфильтрат в основании, безболезненность •• Шанкр чаще бывает единичным, множественные шанкры наблюдают редко (примерно у 20% больных) •• Выделяют также атипичные твёрдые шанкры: индуративный отёк (безболезненный плотный отёк крайней плоти или половой губы), шанкр-амигдалит (плотный отёк миндалины) и шанкр-панариций (симулирует обычный панариций).
• Твёрдый шанкр может осложнять вторичная инфекция: острые воспалительные реакции в окружности твёрдого шанкра (при локализации в области половых органов — вульвит или баланопостит, нередко приводящий к фимозу или парафимозу). При осложнении фузоспириллёзным симбиозом возникает некроз дна и краёв (гангренизация) твёрдого шанкра. Повторная гангренизация (фагеденизм), наблюдаемая обычно у лиц, страдающих алкоголизмом, приводит к значительному повреждению тканей.
• Регионарный лимфаденит (бубон сопутствующий, склераденит регионарный) — второй обязательный симптом первичного сифилиса, возникает через 7–10 дней после появления твёрдого шанкра •• Увеличение и уплотнение ближайших к шанкру лимфатических узлов •• При локализации твёрдого шанкра на половых органах изменениям подвергаются паховые лимфатические узлы: они увеличены до размеров фасоли, иногда крупнее, плотные, не спаяны между собой и с окружающими тканями, подвижны, безболезненны при пальпации, кожа над ними не изменена •• Характерно увеличение нескольких лимфатических узлов. Склераденит может быть двусторонним и односторонним. Иногда между шанкром и увеличенными лимфатическими узлами можно видеть и пальпировать тяж регионарного лимфангиита •• В конце первичного периода развивается специфический полиаденит (умеренное увеличение всех групп лимфатических узлов), иногда отмечают субфебрильную температуру тела, общую слабость.
Вторичный период
• Характеризуется генерализацией инфекции и длится 3–4 года.
• Могут поражаться все органы и системы, однако основные проявления представлены высыпаниями на коже и слизистых оболочках (вторичные сифилиды). Высыпания каждого из приступов вторичного периода, просуществовав около 1,5–2 мес, подвергаются спонтанному регрессу, а спустя более или менее продолжительный латентный период появляются вновь.
• Первое высыпание, знаменующее начало вторичного периода, отличается особой яркостью и обилием сыпи (вторичный свежий сифилис). Ему обычно сопутствуют угасающий твёрдый шанкр и выраженный полиаденит.
• Повторные эпизоды высыпаний (вторичный рецидивный сифилис) чередуются с периодами полного отсутствия проявлений (вторичный латентный сифилис). Сыпь при вторичном рецидивном сифилисе менее обильна, склонна к группировке. В первом полугодии высыпаниям сопутствует постепенно угасающий полиаденит.
• Вторичные сифилиды имеют ряд общих черт, отличающих их от других кожных высыпаний: они повсеместны, имеют доброкачественное течение, лихорадочные симптомы отсутствуют, нет также острых воспалительных явлений и субъективных ощущений, отмечают устойчивость к местному лечению, быстрое исчезновение под влиянием терапии. Во вторичном периоде различают 5 групп сифилидов •• Сифилитическая розеола (наблюдают у 75–80% больных): розовое пятно размером 0,5–1 см, неправильно округлые очертания, не шелушится, исчезает при надавливании •• Сифилитическая папула (наблюдают так же часто, как и розеолы): узелок синюшно-красного цвета плотной консистенции с шелушением по периферии (воротничок Биетта). Разновидности сифилитических папул ••• Лентикулярная (чечевицеобразная): размер 0,3–0,5 см ••• Милиарная: размером с маковое зерно ••• Нуммулярная (монетовидная): размер с крупную монету, склонность к группированию ••• Себорейная: локализуется на лице, коже лба и отличается жирными чешуйками на поверхности ••• Эрозивная (мокнущая): отличается эрозивной или мокнущей поверхностью, локализуется на слизистой оболочке или в складках кожи ••• Широкие кондиломы (вегетирующие папулы) располагаются в местах трения кожи (паховая область), отличаются большими размерами, вегетацией, эрозивной поверхностью ••• Роговые папулы ладоней и подошв характеризуются мощным развитием рогового слоя на поверхности, очень напоминают мозоли ••• Псориазиформные папулы: выраженное шелушение на поверхности •• Сифилитическая пустула (наблюдают редко): отмечают у ослабленных больных с тяжёлым (злокачественным) течением процесса. Клинические разновидности: угревидная, оспенновидная, импетигинозная, сифилитическая эктима, сифилитическая рупия •• Сифилитическая плешивость — быстро развивающееся мелкоочаговое или диффузное выпадение волос на голове без воспалительных изменений кожи, обычно наблюдают во втором полугодии болезни •• Сифилитическая лейкодерма (сифилид пигментный), чаще отмечают у женщин, локализуется на боковых и задней поверхностях шеи (ожерелье Венеры), нередко на коже туловища; на поражённых участках на фоне гиперпигментации возникают гипопигментированные округлые пятна размером 0,5–1 см.
• Часто поражается слизистая оболочка зева, где возникают сифилитические ангины (эритематозная, папулёзная и пустулёзно-язвенная), отличающиеся от обычных ангин резкими границами, отсутствием острых воспалительных реакций, лихорадки и болей. При высыпаниях на голосовых связках отмечают охриплость голоса.
• При вторичном сифилисе возможно поражение внутренних органов, ЦНС, костей, суставов, органов зрения, слуха и др. •• Поражение костей отмечают у 5% больных в виде диффузных периоститов с болезненными припухлостями, ночными болями в костях; реже наблюдают остеопериоститы. Наиболее часто поражаются кости черепа и большеберцовые кости •• Поражение суставов обычно протекает по типу полиартритического синовита с образованием выпота в суставной полости •• К наиболее важным специфическим поражениям внутренних органов вторичного периода относят сифилитические гепатит (увеличение и болезненность печени, повышение температуры тела, желтуха), гастрит, нефрозонефрит, миокардит •• Поражение ЦНС во вторичном периоде называют ранним нейросифилисом. Характерно поражение мозговых оболочек и сосудов. При неврологическом обследовании, а также при анализе ликвора диагностируют сифилитический менингит (нередко асимптомный), сифилис сосудов мозга (менинговаскулярный сифилис), редко — сифилитические невриты и полиневриты, невралгии.
Третичный период
• Развивается примерно у 40% больных на 3–4 году заболевания и продолжается неопределённо долго. Переходу болезни в третичный период способствуют неполноценное лечение или его отсутствие, тяжёлые сопутствующие заболевания, алкоголизм и др.
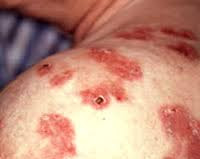
• Отличительные особенности третичного периода — возникновение ложных воспалительных инфильтратов в виде бугорков и гумм, склонных к распаду с последующими обширными деструктивными изменениями в поражённых органах и тканях; продуктивный характер воспаления с формированием инфекционной гранулёмы; небольшое количество высыпаний (количество бугорков исчисляется десятками, гумм — единицами); повсеместность поражений, волнообразное течение.
• При клинических проявлениях диагностируют третичный активный сифилис, при отсутствии таковых — третичный латентный сифилис.
• Рецидивы третичных поражений наблюдают нечасто, они отделены друг от друга длительным (иногда многолетним) скрытым периодом. Сроки существования третичных сифилидов исчисляют месяцами или годами, для них характерна малая заразность из-за небольшого числа бледных трепонем в тканях. Классические серологические реакции у 30% больных третичным сифилисом отрицательны. Наиболее часто поражаются кожа, слизистая оболочка и костная система. Поражения кожи представлены бугорковым и гуммозным сифилидами.
• Бугорковый сифилид — небольшой плотный бугорок, расположенный в толще кожи, полушаровидной формы размером с вишнёвую косточку, синюшно-красного цвета. Спустя несколько недель или месяцев бугорок размягчается и изязвляется с образованием округлой довольно глубокой язвы, с ровными, отвесными плотными краями. Постепенно язва эпителизируется и превращается в пигментированный по периферии атрофический рубец, на котором никогда не возникает новых высыпаний.
• Гуммозный сифилид (гумма) — узел плотной консистенции величиной с грецкий орех, возвышающийся над уровнем кожи, безболезненный при пальпации, не спаянный с окружающими тканями. Кожа над ним поначалу не изменена, затем становится синюшно-красной. Впоследствии гуммозный узел размягчается в центре и вскрывается с выделением клеевидного экссудата. Образовавшийся дефект быстро увеличивается в размерах и превращается в язву. Она безболезненна, чётко отграничена от окружающей кожи валиком плотного нераспавшегося гуммозного инфильтрата, края её отвесные, дно покрыто некротическими массами. Гуммозная язва существует месяцы, а при вторичном инфицировании — даже годы. По заживлении гуммы остаётся характерный звёздчатый рубец. В некоторых случаях содержимое гуммы замещается фиброзной тканью с образованием плотных узлов. Гуммы слизистых оболочек отмечают часто. Чаще всего поражается оболочка носовой полости, затем зева. Гуммозные поражения языка, твёрдого и мягкого нёба, носа, глотки, гортани приводят к тяжёлым, часто неустранимым нарушениям речи, глотания, дыхания, изменяют внешний вид больного (седловидный нос, полное разрушение носа, перфорации твёрдого нёба). Среди гуммозных поражений других органов чаще наблюдают сифилиды надкостницы, костей и суставов; поражаются кости голеней, предплечий, черепа, коленные, локтевые и голеностопные суставы.
Врождённый сифилис передаётся плоду больной матери через плаценту, главным образом в первые 3 года после заражения матери.
• Исходы беременности при сифилисе: поздние выкидыши, преждевременные роды, роды в срок. Часто регистрируют мертворождения. Дети рождаются с активными проявлениями или скрытым течением сифилиса.
• В зависимости от срока сифилитической инфекции различают периоды врождённого сифилиса: сифилис плода, ранний врождённый сифилис (в нём выделяют сифилис грудного возраста и сифилис раннего детского возраста), поздний врождённый сифилис (после 4 лет) •• Сифилис плода (поражение плода сифилисом происходит на пятом месяце беременности) сопровождается изменениями внутренних органов, а несколько позднее и костной системы. Специфические поражения внутренних органов плода проявляются межклеточной инфильтрацией и разрастанием соединительной ткани. Распространённые и тяжёлые поражения внутренних органов плода часто приводят к поздним выкидышам и мертворождению •• Ранний врождённый сифилис может впервые появиться как в грудном (до 12 мес), так и в раннем детском (1–4 года) возрасте ••• Сифилис детей грудного возраста чаще всего проявляется в первые 3 мес жизни и отличается большим своеобразием. У детей, родившихся от нелеченых матерей с активными проявлениями вторичного сифилиса, врождённый сифилис — чрезвычайно тяжёлое заболевание с поражением почти всех внутренних органов, ЦНС и специфическими изменениями кожи и слизистых оболочек ••• Раннее проявление сифилиса в этом периоде — сифилитическая пузырчатка. Высыпания локализуются преимущественно на коже ладоней и подошв, реже на других участках кожного покрова. Пузыри величиной с горошину и вишню вначале серозные, затем гнойные, иногда геморрагические, располагаются на инфильтрированном основании и окружены зоной специфического папулёзного инфильтрата синюшно-красного цвета ••• Диффузная инфильтрация Гохзингера локализуется обычно на подошвах, ладонях, лице и волосистой части головы. Поражение чётко отграничено, с гладкой блестящей поверхностью синюшно-красного цвета; отличается плотноэластической консистенцией, приводящей к образованию трещин, которые в окружности рта имеют радиальные направления и оставляют пожизненно лучистые рубцы Робинсона–Фурнье ••• Наблюдают также распространённые или ограниченные розеолёзные, папулёзные и пустулёзные высыпания во всех их разновидностях, подобные таковым при вторичном периоде сифилиса. Кожным высыпаниям часто предшествует повышение температуры тела ••• Поражение слизистых оболочек чаще протекает в виде сифилитического насморка: специфический эрозивно-папулёзный гиперпластический передний ринит. Дыхание через нос резко затрудняется, что делает акт сосания невозможным. В результате изъязвления папулёзного инфильтрата носовой перегородки возможно её разрушение с деформацией носа ••• Поражения костной системы: отсутствие активных движений в конечностях и болезненности пассивных движений, обусловленное образованием гумм в эпиметафизах длинных трубчатых костей с наклонностью к переломам (псевдопаралич Парро, болезнь Вегнера) ••• Специфические поражения внутренних органов часто начинаются внутриутробно, их диффузность обусловливает тяжёлое течение врождённого сифилиса и значительную летальность в первые недели и месяцы жизни ребёнка. Выявляют поражения печени в виде её увеличения и уплотнения. Редко отмечают желтуху с атрофическим циррозом печени. Часто наблюдают поражение селезёнки. Специфическое поражение лёгких в виде белой пневмонии регистрируют редко; часто возникает как осложнение пневмонии различной этиологии. Поражения почек (гломерулонефрит, нефрит, нефрозонефрит) отмечают у 14% больных. ССС поражается рано, но редко (миокардит, эндокардит, перикардит) ••• Одно из наиболее частых поражений ЦНС — специфический менингит с судорогами, параличами и анизокорией. В ликворе отмечают повышенный цитоз, увеличение количества белка, положительные глобулиновые реакции. У некоторых детей на 2–3 мес жизни развивается водянка головного мозга. Среди органов чувств у детей грудного возраста поражаются глаза. Уже при рождении ребёнка можно выявить изменения сетчатки и сосуаистой оболочки (хориоретинит), поражения зрительного нерва ••• На коже часто наблюдают ограниченные крупнопапулёзные (обычно мокнущие) высыпания типа широких кондилом, на слизистых оболочках — эрозивные папулы; часто поражаются кости (сифилитические периоститы длинных трубчатых костей) •• Поздний врождённый сифилис проявляется в возрасте 5–17 лет и напоминает по клиническим проявлениям третичный период сифилиса. Признаки позднего врождённого сифилиса делят в зависимости от степени специфичности на абсолютные, или безусловные; относительные, или вероятные (наблюдают чаще при позднем врождённом сифилисе, но отмечают и при других болезнях); дистрофии (могут быть следствием как врождённого сифилиса, так и других заболеваний) ••• К абсолютным признакам относят триаду Хатчинсона: хатчинсоновские зубы (бочкообразная или долотообразная форма резцов, гипоплазия жевательной поверхности с полулунной выемкой по свободному краю), паренхиматозный кератит (равномерное молочно-белое помутнение роговицы со светобоязнью, слезотечением и блефароспазмом), лабиринтная глухота (воспалительные явления и геморрагии во внутреннем ухе в сочетании с дистрофией слухового нерва) ••• Относительные признаки оценивают в совокупности с другими проявлениями. К ним относят: сифилитические хориоретиниты (характерна картина «соли и перца» на глазном дне), саблевидные голени (результат диффузного остеопериостита с реактивным остеосклерозом и искривлением костей голеней кпереди), рубцы Робинсона–Фурнье (в окружности рта после инфильтраций Гохзингера), сифилитические гониты, протекающие по типу хронических аллергических синовитов (отличаются отсутствием резких болевых ощущений, лихорадки и нарушений функций сустава), ягодицеобразный череп (резко выстоящие лобные бугры с расположенной между ними бороздой), деформации носа (седловидный, лорнетовидный и др.), дистрофии зубов (зуб Муна — недоразвитие жевательных бугорков первых моляров, щучий зуб Фурнье — изменение клыка с истончением его свободного конца) ••• Дистрофии при врождённом сифилисе: признак Авситидийского (утолщение грудинного конца ключицы), олимпийский лоб (увеличение лобных и теменных бугров), высокое (готическое) небо, инфантильный (укороченный) мизинец Дюбуа–Гиссара, отсутствие мечевидного отростка грудины, широко расставленные верхние резцы и др. Лишь наличие нескольких дистрофий в сочетании с другими признаками сифилиса и данными анамнеза может в неясных случаях помочь поставить диагноз врождённого сифилиса.
Методы исследования • При первичном периоде: обнаружение бледных трепонем в отделяемом из твёрдого шанкра • Серологические реакции •• РСК (типа реакции фон Вассермана) с кардиолипиновым и трепонемным Аг и микрореакция преципитации с кардиолипиновым Аг (VDRL — с инактивированной сывороткой крови, RPR — с плазмой крови, UJR — с активной сывороткой крови; ART — автоматизированный реагин-тест и др.). Положительные результаты выражают плюсами (от + до ++++). В случае резко положительной реакции проводят исследование с различными разведениями сыворотки (от 1:10 до 1:320). Реакции положительны с середины первичного периода и в течение вторичного периода, в третичном периоде могут быть отрицательными у 50% больных •• Реакция иммобилизации бледных трепонем: проводят при ложноположительных серологических реакциях, оценивают как отрицательную при иммобилизации менее 20% бледных трепонем, слабоположительную — 21–50%, положительную — свыше 50% •• РИФ: становится положительной у большинства больных сифилисом уже в первичном серонегативном периоде; результаты оценивают в плюсах (от + до ++++); положительна во всех периодах сифилиса (в т.ч. при поздних формах) практически у всех больных •• ИФА •• Реакция пассивной гемагглютинации
ЛЕЧЕНИЕ • Специфическое лечение назначают после клинического и лабораторного подтверждения диагноза (исключение: превентивное лечение лиц, имевших половой и тесный бытовой контакт с больными ранними формами сифилиса, если с момента контакта прошло не более 2 мес) • Профилактическое лечение проводят женщинам, получившим лечение до беременности, у которых к началу беременности не произошла полная негативация КСР (комплекс серологических реакций, включающий различные методы выявления АТ к возбудителю, например реакцию фон Вассермана, реакции микропреципитации, реже другие), а также всем женщинам, начавшим лечение во время беременности, независимо от её срока. А также детям, родившимся без проявлений сифилиса от нелеченой матери; при поздно начатом специфическом лечении матери (с 32 нед беременности); при отсутствии негативации КСР к моменту родов или серорезистентности у матери.
Лекарственная терапия • Этиотропная терапия: препараты бензилпенициллина являются основными в лечении всех форм сифилиса. При непереносимости: препаратов пенициллина назначаются альтернативные ЛС, указанные в методических рекомендациях (эритромицин, тетрациклин, олеандомицин+тетрациклин, доксициклин, цефазолин и др.).
Лечение первичного сифилиса: методика №1 — двумя инъекциями бензатин бензилпенициллина в дозе 2,4 млн ЕД с интервалом в 7 дней, либо тремя инъекциями бензатин бензилпенициллина в дозе 2,4 млн ЕД 1 раз в 5 дней; методика №2 — бензатин бензилпенициллин+бензилпенициллин прокаина+бензилпенициллин в дозе 1,8 млн ЕД 2 р/нед, всего 5 инъекций, либо бензатин бензилпенициллин+бензилпеницииллин прокаина в дозе 1,5 млн ЕД 2 р/нед, всего 5 инъекций; методика №3 — пенициллин прокаина в дозе 1,2 млн ЕД ежедневно в течение 10 дней либо по 600 000 ЕД 2 р/сут в течение 10 дней; методика №4 — водорастворимым пенициллином в/м через 6 ч в течение 10 дней.
Лечение вторичного и раннего скрытого сифилиса: методика №1 — тремя инъекциями бензатин бензилпенициллина в дозе 2,4 млн ЕД с интервалом в 7 дней, либо шестью инъекциями бензатин бензилпенициллина в дозе 2,4 млн ЕД 1 раз в 5 дней; методика №2 — бензатин бензилпенициллин+бензилпенициллин прокаина+бензилпенициллин в дозе 1,8 млн ЕД 2 р/нед, всего 10 инъекций, либо бензатин бензилпенициллин+бензилпеницииллин прокаина в дозе 1,5 млн ЕД 2 р/нед, всего 10 инъекций; методика №3 — пенициллин прокаина в дозе 1,2 млн ЕД ежедневно в течение 20 дней либо по 600 000 ЕД 2 р/сут в течение 20 дней; методика №4 — водорастворимым пенициллином в/м через 6 ч в течение 20 дней.
Лечение других форм сифилиса — см. Методические рекомендации «Лечение и профилактика сифилиса», утверждённые МЗ Российской Федерации (1999).
Противопоказания. Тетрациклины — при беременности и детям до 8 лет.
Клинико-серологический контроль после окончания лечения • После превентивного лечения однократно через 3 мес после лечения • При первичном серонегативном сифилисе — 3 мес • Больные ранними формами сифилиса, имевшие до лечения положительные результаты КСР, состоят на клинико-серологическом контроле до полной негативации КСР и затем еще 6 месяцев • При поздних формах, скрытом, висцеральном и нейросифилисе — 3 года.
Профилактика • Общественная: бесплатное лечение, активное выявление, обследование и привлечение к лечению контактных лиц, обследование на сифилис доноров, беременных, всех стационарных больных, работников пищевых предприятий и детских учреждений • Индивидуальная: использование презервативов.
МКБ-10 • A50 Врождённый сифилис • A51 Ранний сифилис • A52 Поздний сифилис • A53 Другие и неуточнённые формы сифилиса