Перенашивание беременности: опасности и исходы
Перенашивание беременности является актуальным вопросом современного акушерства — оно встречается у 4–14 % женщин в популяции и при отсутствии должного внимания не всегда заканчивается благополучно для плода.
По гестационному сроку выделяют тенденцию к перенашиванию (41 неделя — 41 6/7 недель) и так называемое истинное перенашивание беременности (42 и более недели). Разделение условно, однако активно используется при определении тактики ведения родов.
В терминологии, использующейся для обозначения продленной беременности, присутствуют понятия «переношенность» и «перезрелость», при этом они не являются синонимами.
Переношенность — хронологическое (календарное) понятие, обозначающее длительность беременности более 42 полных недель (294 дня) или срок, превышающий 14 дней от предполагаемой даты родов.
NB! Здесь обращает на себя внимание несинонимичность обозначений «42 недели» и «42-я неделя», поскольку второе, в отличие от первого, включает в себя всю 41 неделю.
Перезрелость — физический статус новорожденного, характеризующийся рядом определенных признаков; описывается, соответственно, после родов.
Переношенная беременность не всегда может заканчиваться рождением перезрелого плода и наоборот, при срочных родах (38–41 6/7 недели беременности) плод может иметь признаки перезрелости.
В англоязычной литературе можно найти больше слов для описания перенашивания беременности: postterm, prolonged, postdates, postmature, однако они также не все признаются синонимами. Классические англоязычные учебники по акушерству отрицают использование термина «postdates» ввиду его неконкретности при использовании в качестве диагноза: здесь подразумевается именно продолжение беременности дольше ожидаемого срока (предполагаемой даты родов).
Для обозначения самой беременности не используется термин «postmaturе», поскольку за этим обозначением подразумевается синдром Беллентайна — Рунге, описывающий патологические изменения самого плода в связи с пролонгированием беременности. Термины «postterm» и «prolonged» используются для обозначения перенашивания беременности.
В последнее время определение переношенной беременности ставится под сомнение в связи с тем, что на самом деле частота осложнений, возникающих на фоне пролонгирования беременности, существенно возрастает гораздо раньше, еще до 42 недель (точнее, после 40).
Наиболее частыми осложнениями перенашивания беременности являются респираторный дистресс-синдром новорожденных, осложнения родов (несвоевременное излитие околоплодных вод, аномалии родовой деятельности, родовая травма). Пролонгирование беременности общепризнано патологией беременности и не может рассматриваться как случайный вариант нормы.
Вся беременность представляет из себя цикл, начинающийся с оплодотворения яйцеклетки и заканчивающийся рождением плода и последа, и для его успешного завершения чрезвычайно важно, чтобы все необходимые элементы вовремя встали на свои места. Так и процессы, происходящие при перенашивании беременности, тесно переплетаются между собой и замыкаются друг на друга.
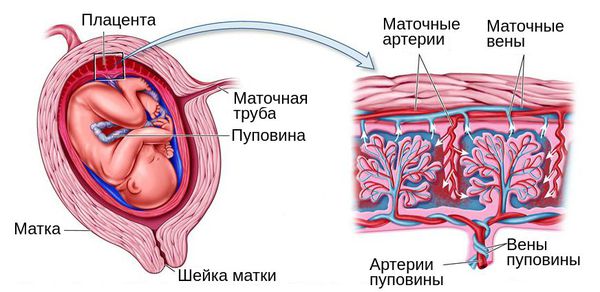
Одним из ключевых элементов успешности любой беременности является своевременное формирование плаценты. За период беременности она проходит все стадии биологического развития: рост, зрелость, инволюция (физиологическая), которая при продолжении беременности переходит в стадию патологического старения и далее — прекращения жизнедеятельности. В рамках темы перенашивания наиболее интересны процессы, происходящие в течение инволютивных стадий — склеротические, дистрофические и атрофические процессы, неблагоприятно влияющие на плод.
Прежде всего происходит редукция плодово-плацентарного кровообращения, сопровождающаяся спазмированием и облитерацией сосудов, снижением функционирования капилляров и терминальных ворсин, что способствует развитию циркуляторных расстройств. Плацента накапливает в себе соли кальция (дистрофические изменения). Количество кальцификатов в плаценте отражает состояние костного скелета плода, и это в свою очередь говорит о том, что кости плода более зрелые, а значит, плотные и менее подвержены конфигурации, что имеет большое значение непосредственно в родах.
Склеротические изменения выражаются в уплотнении стенок сосудов плаценты, сужении их просвета, возникновении тромбозов и микроинфарктов плацентарной ткани (как правило, сначала по периферии плаценты). Происходит атрофия ворсин хориона, уменьшается их диаметр, истончается хориальный эпителий. Все это приводит к изолированному снижению внутриплацентарного кровотока, относящемуся к одному из немногих специфических признаков перенашивания беременности.
Кроме того, плацента выполняет секреторную функцию, синтезируя эстриол (один из эстрогенов). Только при определенном пороговом уровне эстрогенов беременная может самостоятельно вступить в роды, и вероятность наступления этого события несколько уменьшается при угасающем функционировании плаценты.
Любопытной представляется особенность иммунного статуса будущей матери в течение беременности при родственном браке. Здесь присутствует генетически обусловленная толерантность иммунной системы беременной по отношению к плоду, как в виде снижения трансплацентарного иммунитета (в первую очередь), так и изменения соотношения гуморально-клеточных компонентов иммунной системы (отсутствие материнских клеток-киллеров, избыточная экспрессия Т-супрессоров). Недостаточность иммунных реакций, направленных на изгнание плода, может быть фактором пролонгирования беременности и отсутствия формирования родовой доминанты.
Одним из наиболее классических признаков перенашивания беременности является маловодие, оно же играет немалую роль в прогрессивном ухудшении состояния и формировании дистресс-синдрома плода. Непосредственно причиной маловодия является уплощение и атрофия амниотрофического эпителия (являющегося также местом синтеза простагландинов — фактора наступления спонтанных родов), а также истончение париетального трофобласта.
Уменьшается фильтрация и скорость обновления околоплодных вод. Количество околоплодных вод уменьшается в среднем на 150–200 мл каждую неделю после 40-й, и если на 39–40 неделе общий объем вод составляет около 1100–1200 мл, то к 44-й неделе их объем может сократиться до 30–40 мл. Изменяется фосфолипидный состав вод: при изменении соотношения лептина/сфингомиелина, служащего основой для формирования сурфактантной системы легких плода, в пользу сфингомиелина сурфактант легких плода разрушается, что прямо приводит к респираторному дистресс-синдрому новорожденного.
В околоплодных водах накапливаются агрессивные азотсодержащие продукты жизнедеятельности плода, а также околоплодные воды утрачивают бактерицидные свойства, что создает условия для возникновения внутриутробной инфекции, в частности внутриутробной пневмонии.
Состояние плода ухудшается не только на фоне изменения окружающих его условий существования, но и обусловливается постепенным его развитием и созреванием. Вопрос не только в увеличивающейся массе плода и становлении его костного скелета, но и в изменениях в его центральной нервной системе. В течение всей физиологически протекающей беременности (и последующих родов) плод обладает сравнительно большим запасом компенсаторных возможностей, не позволяющих ему уйти в гипоксическое состояние.
После 40-й недели беременности потребность центральной нервной системы в кислороде продолжает расти параллельно со снижением ее толерантности к недостатку кислорода (и снижающимися транспортными возможностями плаценты), а это ведет к гипоксии и в последующем к снижению адаптационных способностей новорожденного.
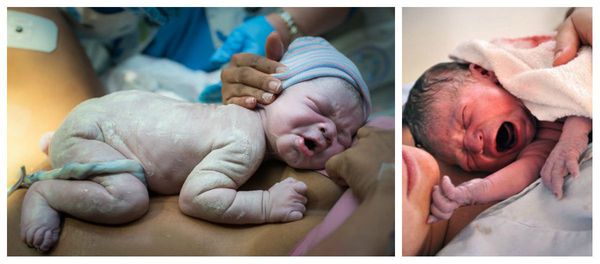
Гипоксия приводит к централизации кровообращения плода (мозг, сердце, легкие, печень) и, соответственно, уменьшению кровообращения в конечностях — поэтому кожа плода начинает шелушиться, напоминать с виду пергаментную бумагу, иногда отслаиваться пластами.
Признаки переношенности у новорожденного были независимо описаны двумя акушерами — J. W. Ballantyne (Англия) и H. Runge (Германия) — и носит название синдрома Беллентайна — Рунге:
Наличие 2–3 из этих признаков позволяет считать новорожденного переношенным.
S. Clifford описал три степени (или стадии) переношенности беременности, основываясь на состоянии новорожденного:
Достоверно диагноз истинно переношенной беременности может быть поставлен только на основании признаков переношенности у новорожденного и соответствующих изменений в плацентарной ткани.
Роды часто осложняются несвоевременным излитием околоплодных вод, что обуславливается морфологическими изменениями плодного пузыря (наличие амнионита, повышенное содержание гиалуронидазы, атипичный период подготовки к родам). В формировании слабости родовой деятельности (чаще всего она вторичная) играют роль гормональные сдвиги, которые привели к пролонгированию беременности.
Большое значение придается отсутствию родовой доминанты — а значит, сохранению преобладающего влияния парасимпатической импульсации. В связи с этим снижена биоэлектрическая активность матки, чувствительность рецепторов матки и шейки матки к различным родостимулирующим веществам (простагландинам, окситоцину). Вносит свой вклад в развитие слабости перерастяжение матки крупным плодом.
Родовой травматизм обусловлен, как правило, более плотным костным скелетом плода, нередко в совокупности с иными осложнениями родов. Инволютивные изменения в плаценте (атрофия и дистрофия ворсин хориона, микроинфаркты) способствуют возникновению преждевременной отслойки плаценты. Характерны атонические кровотечения в раннем послеродовом периоде.
В отношении тактики ведения беременности наиболее важным аспектом является своевременность определения факторов, предрасполагающих к пролонгированию беременности, оценка состояния плода и начало подготовки беременной к родам. После наступления 40-й недели беременной показана госпитализация в стационар не ниже II уровня.
В зависимости от готовности беременной родам (наличия родовой доминанты, готовности мягких родовых путей) возможно применение различных методов и алгоритмов: физиотерапия, преиндукция или индукция родов. При этом необходимо мониторное наблюдение за состоянием плода. При наличии какой-либо соматической патологии рационально рассмотрение вопроса о возможности родоразрешения путем операции кесарева сечения.
Что такое перенашивание беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коротковой Оксаны Владимировны, гинеколога со стажем в 8 лет.
Определение болезни. Причины заболевания
Процесс беременности, задуманный природой, рассчитан на 287 дней. Отклонения от этих сроков возможны, но для них всегда существует веская причина. Если дата родов, рассчитанная доктором, уже прошла, а роды так и не наступили, следует предполагать перенашивание беременности.
Все изменения в плаценте, которые происходят при перенашивании, приводят к длительным затяжным родам и могут стать причиной родовых травм плода (переломов ключиц, различных гематом) и других осложнений. Все они опасны для новорождённого и нарушают процесс его адаптации к внеутробной жизни.
Причины перенашивания многообразны. В большинстве случаев оно развивается при сочетании причин, факторов риска, особенностей организма беременной и самого плода. К ним относятся:
Причинами перенашивания беременности могут стать нарушения женской репродуктивной системы:
Причинами перенашивания со стороны плода могут быть его хромосомные аномалии (синдром Дауна, поликистоз почек) или тяжёлые пороки развития:
Симптомы перенашивания беременности
К симптомам перенашивания беременности относят уплотнение матки за счёт маловодия, уменьшение размера живота, снижение веса беременной относительно последних измерений, выделения из молочных желёз. При этом шейка матки не указывает на биологическую готовность родовых путей к родоразрешению. Также выявляются признаки ухудшения состояния плода:
При перенашивании ребёнок, как правило, крупный, его рост и головка увеличены. Но возможен и другой вариант, когда рождается небольшой по весу малыш с уменьшенным количеством подкожно-жировой клетчатки (в связи с задержкой роста плода), но с вышеописанными признаками перезрелости. Плотность костей черепа новорождённого повышена, роднички маленькие, а швы узкие, что затрудняет процесс приспособления головки плода к родовым путям матери — как следствие, это становится причиной травм матери во время родов.
Патогенез перенашивания беременности
Основное звено патогенеза переношенной беременности — это изменения со стороны плаценты (плацентарная недостаточность). Они вызывают внутриутробный дефицит кислорода у плода. Такое отклонение приводит к выраженным изменениям и нарушению состояния ребёнка. При этом плацентарная дисфункция, дисбаланс эндокринной системы плода, наличие факторов риска перенашивания не позволяют родам начаться в срок, усугубляя уже имеющиеся нарушения.
Для выживания плода при дефиците поступающего к нему кислорода организм запускает процесс централизации кровообращения. При этом в жизненно важных органах малыша, таких как мозг, сердце и печень, кровоток сохраняется, а в мышцах, кишечнике, почках и остальных органах уменьшается.
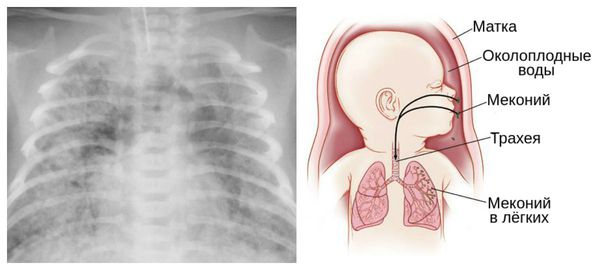
Из-за снижения кровотока в почках плода выделение мочи значительно уменьшается, развивается маловодие. Также изменяется характер околоплодных вод: они теряют прозрачность, становятся мутными, приобретают желтоватый или зеленоватый оттенок из-за примеси мекония — первых фекалий ребёнка.
На фоне плацентарной недостаточности пуповина становится тонкой. Из-за этого повышается риск сдавления пуповины, возникновения гипоксии или асфиксии в ходе родов. Сниженное поступление кислорода в организм малыша приводит к накоплению продуктов обмена веществ — развивается закисление внутренней среды плода (метаболический ацидоз), на фоне которого возникает кислородная недостаточность в тканях.
Тканевая гипоксия повышает проницаемость сосудистых стенок у плода, что приводит к задержке жидкости в тканях. В случае скопления жидкости в головном мозге может развиться отёк мозга. Такое состояние является неблагоприятным фактором во время родов: оно повышает чувствительность мозга к воздействию кислородной недостаточности и увеличивает риск развития осложнений при возможной родовой травме.
Следствием внутриутробной гипоксии также является нарушение сокращения миокарда у плода. Оно влияет на обмен веществ, что в итоге затрудняет адаптацию новорождённого к новым внеутробным условиям жизни.
Классификация и стадии развития перенашивания беременности
В зависимости от состояния ребёнка выделяют два типа переношенной беременности:
Чем больше срок истинного перенашивания, тем выше риск осложнений и неблагоприятного исхода данной беременности. Возможны:
Осложнения перенашивания беременности
Для плода большую опасность представляет асфиксия (острая гипоксия) и отслойка плаценты. Нехватка кислорода внутри утробы стимулирует плод выполнить несвоевременные дыхательных движения. Они приводят к заглатыванию вод и возможному воспалению лёгочной ткани — пневмониту. Если в водах есть примесь мекония (первородного кала), то велика вероятность мекониальной аспирации — проникновения содержимого кишечника новорождённого в его лёгкие.
В результате гипоксии и централизации кровообращения во время внутриутробного развития возможны ишемические поражения миокарда, почек и кишечника плода — развивается кислородное голодание клеток этих органов и нарушаются процессы тканевого дыхания. При длительной ишемии возможно стойкое нарушение работы органов, вплоть до их отмирания (некроз кишечника, почечная недостаточность и др.).
У матери часто наблюдается клиническая картина узкого таза, возникают травмы половых органов (разрывы шейки матки, влагалища или промежности), послеродовые кровотечения (как результат перерастянутой матки), септические и эмболические осложнения.
При клинически узком тазе возникает диспропорция размеров плода и таза матери. Роды через естественные родовые пути в этом случае невозможны. Как правило, проводится оперативное родоразрешение.
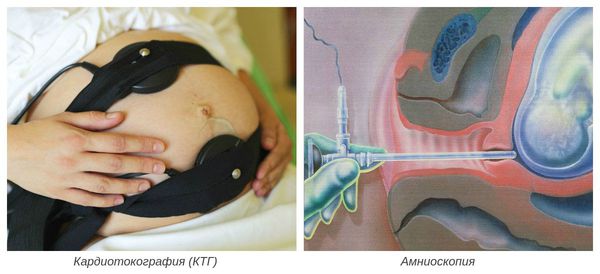
Диагностика перенашивания беременности
Диагноз переношенной беременности устанавливают на основании данных анамнеза (истории болезни) и совокупности результатов обследования:
Окончательный диагноз устанавливается после рождения и осмотра ребёнка и плаценты. При патогистологическом исследовании плаценты наблюдается жировая инволюция (замещение биологически активной ткани на нефункционирующую жировую ткань), кальцинаты и жёлто-зелёное окрашивание оболочек.
Лечение перенашивания беременности
Ведение беременности при перенашивании имеет свои особенности. Пристальное внимание должно уделяться беременным с факторами риска. Своевременная госпитализация в роддом необходима для обследования беременной и решения вопроса о способе ведения родов. Выбор метода зависит от многих факторов: данных анамнеза, готовности к родам, состояния и предполагаемого веса плода, сопутствующих заболеваний женщины.
Проведение оперативного родоразрешения показано при сочетании факта перенашивания с такими осложняющими факторами, как:
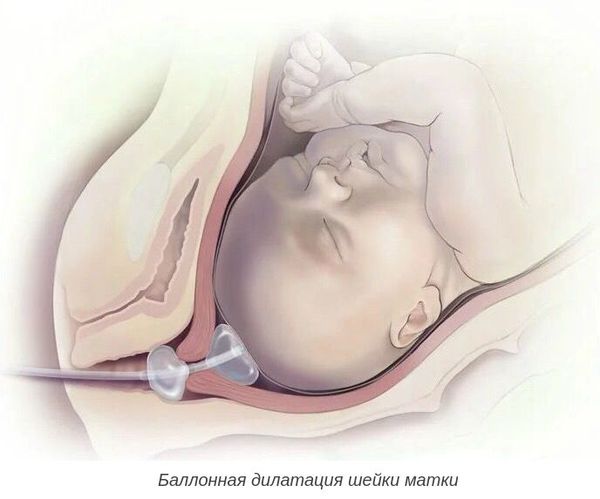
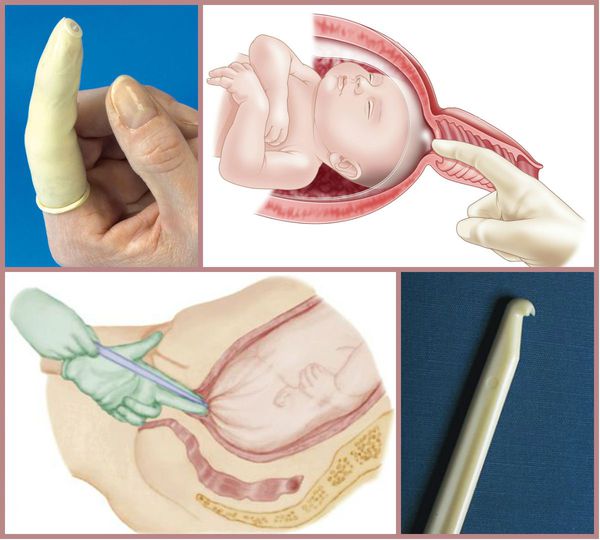
При более благоприятной ситуации, но неготовности родовых путей, необходимо дополнительно подготовить шейку матки к родам. Для этого применяют различные методы:
Роды при пролонгированной беременности без признаков перезрелости плода чаще всего протекают без выраженных осложнений, но требуют пристального наблюдения за их ходом.
Для родовозбуждения можно использовать амниотомию — искусственный разрыв оболочек плодного пузыря. Она проводится исключительно при зрелой шейке матки и хорошем состоянии плода.
В послеродовом периоде очень важно принимать профилактические меры для предупреждения кровотечения, которое может возникнуть в связи с особенностью строения матки, задержкой частей плаценты, разрывом мягких тканей и нарушением гемостаза (свёртывающей системы крови). Для этого проводится тщательный осмотр родовых путей на выявление разрывов, учёт кровопотери, клинический и лабораторный контроль анализов крови и применение утеротоников, которые стимулируют сокращение матки.
Прогноз. Профилактика
Профилактика перенашивания беременности включает:
Переношенная беременность
Беременность: 41 неделя, 42 недели?
Переношенная беременность
Вот и прошло девять месяцев. А ваш малыш не спешит появляться на свет. Почему? И что же делать маме?

Мамочке бы успокоиться, да как тут расслабишься? Врачи пугают проблемами с ребенком и стимуляцией родов. Мучает мысль, не перенашивает ли она?
Тревожатся родственники и с завидной регулярностью звонят друзья и знакомые с вопросом: «Ну, с кем же тебя поздравить?»
Беременность переношенная?
Для начала давайте определимся со сроками. Нормальная среднестатистическая беременность укладывается в довольно широкие границы: 40 недель от первого дня последней менструации (или 38 недель со дня зачатия), плюс-минус 2 недели. А поскольку большинство женщин не могут точно вспомнить день зачатия, то принято ориентироваться на 40 недель.
Роды на 37-42-й неделе не считаются ранними или запоздалыми. Беременность, которая длится 42 и более недель и заканчивается рождением нормального доношенного ребенка без признаков перезрелости, называется пролонгированной. Она встречается в два раза реже перенашивания. В любом случае паниковать не стоит.
У каждой женщины своя верхняя граница нормального срока родов. Что же ее определяет?
Если цикл месячных больше 28 дней (от первого дня одной менструации до первого дня следующей), то беременность больше 40 недель – нормально.
При этом, чем больше дней в цикле, тем дольше можно перехаживать без опасений. У женщин с циклом меньше 28 дней 36-40-недельная беременность – норма.
Если первый триместр беременности проходил с какими-то осложнениями, существует вероятность ее продления без признаков переношенности. Ребенок в этом случае как бы добирает то, что недополучил на ранних сроках.
Если в роду у будущей мамы кто-то вынашивал ребенка дольше 40 недель, то с некоторой долей вероятности можно ожидать этого и у нее. Существует наследственно обусловленный биоритм внутриутробного развития ребенка, а значит, и наступление родов.
Если женщина дала себе установку родить, например, когда муж вернется из командировки или врач выйдет из отпуска, ее организм может подстраиваться под это условие.
Признаки перенашивания

Причины перенашивания
Какие же причины лежат в основе переношенной беременности?
Медицинский аспект перенашивания
Медики считают, что в основе перенашивания беременности лежит отсутствие «биологической готовности» организма мамы к родам. Это происходит из-за нарушения функций центральной нервной системы мамы и ребенка и ( или ) регулирующей функции плаценты.
Незрелость иммунной системы плода, дефицит витаминов С, Р, Е и группы В также способствуют перенашиванию, как и эндокринные заболевания, нарушения жирового обмена, аборты, некоторые заболевания половых органов, психические травмы.
Играет роль и наследственность: если у кого-то в родне были перехоженные беременности, есть вероятность перенашивания. Клинические анализы крови и амниотической жидкости могут подтвердить гормональный дисбаланс и нарушения внутриклеточных энергетических процессов.
Но слишком усиленный медицинский контроль сам по себе тоже может затягивать сроки родов. Так называемая «биологическая неготовность» к родам в большинстве случаев – следствие тех или иных проблем и страхов мамы. Потому роды можно стимулировать как медицинскими, так и психологическими средствами.
Роды могут не начинаться из-за различных страхов мамы. Например, угроза прерывания беременности нередко приводит к тому, что она начинает вести себя так, чтобы максимально снизить все процессы, провоцирующие выкидыш или преждевременные роды. Для вынашивания беременности это очень хорошо, но родам мешает.
Такие предродовые процессы, как усиление тонуса маточной мускулатуры, вестниковые схватки, размягчение и сглаживание шейки матки, связывают в сознании женщины со страхом потерять ребенка.
Чтобы стимулировать роды, включите в свою жизнь все те действия, которые были исключены в период опасности: длительные прогулки, ходьбу по лестнице, гимнастику, плавание. Не пренебрегайте интимной жизнью. Словом, расслабьтесь и готовьте себя к родам!
Неосознанные страхи перед родами – совсем не редкость. Продуктивно работают со страхами на курсах дородовой подготовки, помогут и индивидуальные консультации с психологом. Если будущая мама всю беременность вела очень активный образ жизни, а незадолго до родов расслабилась и стала получать удовольствие, беременность может затянуться.
Все хорошо вовремя и перед родами нормально испытывать не усталость от беременности. Постоянный контроль над проявлениями приближающихся родов может быть слишком назойливым. Он не дает родам начаться в срок.
Отвлекайте себя от ожидания планированием и реализацией каких-либо дел. Например, хорошо начать готовить приданое для ребенка, доводить до блеска «родовое гнездо», каждый день подолгу гулять или поехать в гости.
Очень часто родственники торопят события и заражают своей тревожностью будущих родителей. Если волнение усиливается, нелишними будут консультации у хорошего специалиста или поход на УЗИ, чтобы определить наличие либо отсутствие признаков реально переношенной беременности. Если они не обнаружены (даже на сроке 41-42 недели), значит, время еще есть.
Обсудите проблему перенашивания на семейном совете с супругом и другими взрослыми членами семьи. Вы можете выразить в таком разговоре свои накопившиеся чувства и переживания, узнать о чувствах других.
Бывает, что страх будущего отца перед родами и появлением ребенка создает у женщины ощущение неуверенности – особенно, если она привыкла заряжаться этой уверенностью от мужа. Тогда искренний и доверительный разговор, а иногда даже и выяснение отношений (с обязательным примирением, конечно) окажут желаемый и долгожданный терапевтический эффект.
Маммарный тест
Сядьте или лягте в удобную позу, расслабьтесь, рядом поставьте часы. Раздражайте соски и ареолы пальцами 5-6 раз по 1 минуте через каждые 3 минуты. Для отслеживания схваток положите руку на живот.
Чем опасно перенашивание?
У переношенных малышей повышена чувствительность к недостатку кислорода из-за высокой степени зрелости головного мозга. Если плацента не обеспечивает ребенка кислородом в достаточном объеме, то у него может развиться тяжелое состояние.
Плотные кости черепа хуже приспосабливаются к родовым путям матери, что повышает риск родовой травмы. У переношенных детей чаще возникает такое осложнение, как аспирация околоплодных вод (задержка околоплодных вод в легких).